Водянка яичка
Содержание:
- Симптомы и проявления
- Приобретенное гидроцеле
- Оперативное лечение водянки яичка
- Симптомы гидроцеле
- Симптомы водянки яичек у мальчиков
- Лечение Гидроцеле
- Лечение асцита
- Диагностика
- Диагностика
- Правила подготовки к исследованиям крови (клинические, биохимические, на гормоны).
- Часто возникающие вопросы
- Расположение предохранителей и реле. Не работает бензонасос на чери амулет Не работает топливный насос чери амулет
- Каковы симптомы водянки яичка?
- Насос для асцитной жидкости
- Реактивное гидроцеле
- Причины
- Лечение водянки яичка (гидроцеле) и лимфоцеле без операции. Сроки наблюдения.
- Послеоперационный период
- Основная информация о патологии
- Из-за чего развивается заболевание?
- Микседема
Симптомы и проявления
Основным симптомом водянки есть увеличение и деформация яичка с одной стороны. Гораздо реже – деформация обоих яичек.
Болевые ощущения у детей возникают крайне редко. Как правило, заболевание не сопровождается ощутимым дискомфортом, за исключением следующих признаков:
- Увеличение размера
- Изменение формы (грушевидная) и плотности (яичко плохо прощупывается)
При вторичном поражении:
- Возможен озноб, покраснение мошонки
- Ощущение тяжести, распирания
- Дискомфорт при мочеиспускании
- Затрудненная ходьба
Данные признаки проявляются сильнее во время физических нагрузок. В период сна и отдыха симптомы становятся менее выражены.
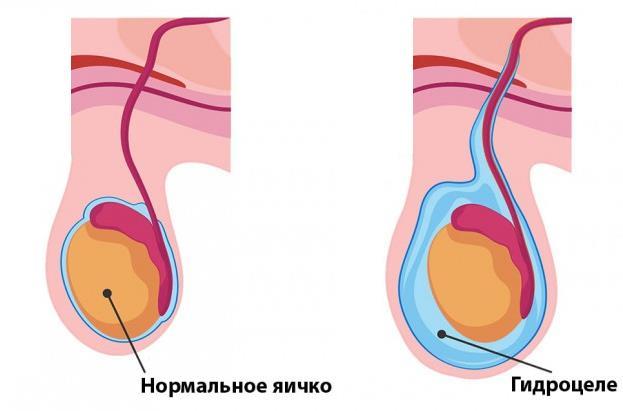
Приобретенное гидроцеле
Форм водянки яичка бывает несколько: односторонняя и двухсторонняя, острая или хроническая. Для определения вида заболевания необходимо пройти диагностику. Диагностирование необходимо провести в случаях появления таких симптомов как:
- явное увеличение объема одного или двух яичек
- изменение формы яичек – «грушеобразная» или в форме «песочных часов»
- отсутствие прощупывания яичка в толще жидкости
При острой форме гидроцеле могут наблюдаться болевые ощущения и значительное повышение температуры тела.
- Хирург с опытом более 7 000 операций
- Высокая точность при хирургическом вмешательстве
- 100% без боли — инновационная анестезия
- Малоинвазивный метод
К группе риска относятся мужчины, страдающие сердечной недостаточностью, спортсменов, испытывающих силовые нагрузки и участвующих в контактных единоборствах, мужчин, перенесших хирургические операции в области малого таза – варикоцеле, паховая грыжа и другие.
В целях профилактики и своевременного обращения в клинику по поводу гидроцеле, мы рекомендуем регулярно во время утренних гигиенических процедур ощупывать яички с целью определения внешних изменений.
В медицинской практике часто встречаются левостороннее и правостороннее гидроцеле – заболевание развивается на левом или правом органе. По статистике левостороннее гидроцеле возникает реже, чем правостороннее, имеет гладкую поверхность и плотную консистенцию. Правостороннее имеет форму перевернутой «груши» и большой размер.
Двусторонний гидроцеле. Появление такой патологии встречается достаточно редко и развивается в разной степени на обоих яичках. Симптомы и причины возникновения заболевания в обоих случаях одни и те же, но могут развиваться не одновременно. В случае появления признаков гидроцеле на одном яичке, необходимо внимательно следить за состоянием другого.
Оперативное лечение водянки яичка
Разделяют 4 разновидности операции удаления гидроцеле:
По Винкельману
Пластика оболочек яичка при небольших объемах водянки. Операция позволяет полностью восстановить функциональность яичек. При хирургическом вмешательстве врач делает разрез в передней части мошонки и выполняет рассечение тканей для выведения яичка с оболочкой для откачивания жидкости. Хирург выворачивает оболочки после визуального осмотра и пальпации, сшивает ткани без передавливания семенного канатика.
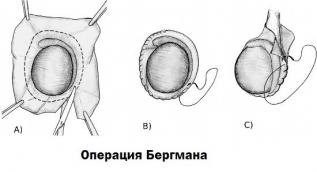 По Бергману
По Бергману
Операция показана при гидроцеле в крупном объеме или в ситуациях, когда патология осложняется утолщением оболочки яичка. Образование может быть с любой стороны, поэтому одна часть мошонки увеличивается. На стороне с гидроцеле яичко может не пальпироваться, при том, что другая часть мошонки останется без изменений. В отличие от операции по Винкельману оболочки не выворачивают, а иссекают.
По Лорду
Хирургическое вмешательство показано при водянке среднего и малого размера. Операция по Лорду предполагает малотравматичное вмешательство, которое гарантирует более легкий период реабилитации. После пластики минимальны осложнения, поскольку врач делает рассечение водяночного шарика и гофрирует оболочку вокруг яичка, не освобождая его от окружающих тканей. Пластика яичка при гидроцеле по методу Лорда считается наиболее щадящей, поскольку ткани подвергаются меньшему повреждению, а для удаления жидкости яичко не извлекается.
Вид операции определяется индивидуально в зависимости от объема жидкости.
После оперативного лечения пациентам рекомендовано носить бандаж или суспензорию. Также следует ограничить двигательную активность и чрезмерные нагрузки.
Нередко врачи с недостаточной квалификацией назначают пункции – прокалывание мошонки иглой для выведения жидкости. Опасность подобного лечения в том, что проблема в большинстве случаев не уходит. Плюс, происходит инфицирование, воспаление и болезнь в итоге рецидивирует. Кроме того, после пункций, операции, которые все ровно проводятся в последующем для излечения пациента, проходят достаточно тяжело и влекут неприятную реабилитацию.
Симптомы гидроцеле
Водянка может быть односторонней и двухсторонней. Признаки патологии зависят от причин, вызвавших скопление жидкости.
При врожденном гидроцеле, не осложненном инфекциями и имеющим небольшие размеры, у пациентов присутствуют только визуальные изменения и необычные ощущения.
Мужчина чувствует, что у него жидкость из брюшной полости переливается в мошонку и обратно в зависимости от положения тела. Вследствие этого величина мошонки изменяется в течение дня. Когда больной ложится, водянка уменьшается и даже исчезает, а после продолжительной ходьбы и особенно ношения тяжестей ее размеры увеличиваются.Острое вторичное гидроцеле, как правило, сопутствует острому воспалению яичка или его придатка. В этом случае пациент ощущает симптомы, связанные с заболеванием, послужившим причиной образования отека.
- Больных беспокоят увеличение мошонки и резкая боль, усиливающаяся во время ходьбы;
- Слабость, разбитость, периодические ознобы;
- Температура может повыситься до 38—39 градусов.
- Значительное увеличение мошонки мешает ходить, снижает трудоспособность;
- Возникают затруднения с половой жизнью и мочеиспусканием;
- При большой двусторонней водянке, из-за значительного скопления жидкости, происходит давление на яички, вследствие чего в них нарушается процесс образования семени. Наступает бесплодие.
Симптомы водянки яичек у мальчиков
Чаще всего родители обнаруживают гидроцеле самостоятельно, когда проводят гигиенические процедуры. Диагностировать его может и детский хирург на обычном профилактическом осмотре. К главному симптому водянки яичка у мальчиков относится увеличение мошонки в размерах с одной или сразу с двух сторон. Если гидроцеле сообщающейся формы, увеличение носит преходящий характер, если изолированное – происходит медленными темпами, постепенно. Размеры мошонки у маленького пациента могу быть разными – от гусиного яйца до детской головки. Все зависит от запущенности болезни.
При сообщающейся водянке опухоль увеличивается днем и уменьшается/полностью исчезает ночью. Других характерных симптомов неосложненной патологии не существует. Ребенок хорошо себя чувствует, выраженный воспалительный процесс не наблюдается.
В ситуации вторичного инфицирования водянки яичка появляются:
- озноб;
- болезненность и покраснение мошонки;
- рвота;
- температура.
Если объем скопившейся жидкости очень большой, затрудняется мочеиспускание, возникает острая задержка мочи. Ребенок жалуется на дискомфорт во время ходьбы, чувство распирания в паху.
Если Вы обнаружили у себя схожие симптомы, незамедлительно
обратитесь к врачу. Легче предупредить болезнь,
чем бороться с последствиями.
Лечение Гидроцеле
Существуют два метода лечения оперативное и неоперативное
Неоперативное лечение
Пунктирование водянки с отсасыванием содержимого носит диагностический характер и дает только временный эффект (от нескольких недель до полугода). Прибегают к пунктированию обычно в тех случаях, когда операция невозможна (у пожилых людей), либо пациент отказывается оперироваться, но хочет получить временный эстетический эффект (например, перед отпуском).
Склерозирование оболочек яичка — относительно новый метод лечения водянки, который широко применяется в странах Европы и США. Склерозирование заключается в отсасывании содержимого водянки (как и при пункции) с последующим введением в полость специальных склерозантов (лекарственных препаратов, вызывающих снижение продукции оболочками яичка водяночной жидкости). Полный эффект обычно достигается за 1-2 процедуры. Учитывая тот факт, что склерозант может повреждать ткани яичка и приводить к бесплодию, метод применяется в основном у пожилых людей, которым противопоказано хирургическое лечение.
Оперативное лечение
Все виды оперативного лечения при гидроцеле могут выполнятся, как под местной анестезией, так и под внутривенным наркозом.
Операция Винкельмана: после обработки, срединным разрезом мошонки осуществляется доступ до оболочек яичка, последние вскрываются, серозная жидкость удаляется, после чего производится выворачивание оболочек, то есть, оболочки сшиваются вокруг яичка наоборот (как бы наизнанку). Такой метод приводит к тому, что образующаяся эпителием оболочек жидкость остается не между листками, а всасывается окружающими тканями.
Операция Бергмана показана при водянке оболочек яичка больших размеров, когда имеются утолщения его оболочек. В основном она проводится у взрослых больных.
После обработки, срединным разрезом мошонки осуществляется доступ до оболочек яичка, последние вскрываются, серозная жидкость удаляется, производится иссечение влагалищной оболочки, ушивание оставшейся оболочки вокруг яичка, затем послойное ушивание оболочек мошонки и кожи.
Операция Лорда — выполняется рассечение оболочек яичка, эвакуация жидкости. Стенку гидроцеле уменьшают путем сшивания стежками. Оперативное вмешательство по Лорду позволяет избегать полной мобилизации яичка, тем самым малая раневая поверхность снижает вероятность кровотечения и травматизацию прилежащих тканей.
Лечение асцита
Удалить жидкость из брюшной полости обычно довольно просто, но если не лечить основное заболевание, которое привело к возникновению асцита, то водянка будет возникать снова и снова.
Поэтому совместно с удалением жидкости должна проводиться терапия основной патологии.
Общие рекомендации для пациентов с водянкой таковы:
- постельный режим;
- ограничение употребления соли, которая вызывает задержку жидкости;
- ограничение жиров;
- введение в рацион достаточного количества белковой пищи;
- если развитие асцита связано с циррозом, то ограничивают прием жидкости до одного литра в сутки.
Выбор медикаментозного лечения зависит от основного заболевания, которое стало причиной развития водянки. Всем пациентам показан прием мочегонных средств.
Кроме этого могут быть назначены следующие лекарственные средства:
- гепатопротекторы (при патологиях печени);
- средства для поддержания работы сердечной мышцы — при сердечной недостаточности;
- белковые препараты.
Хирургические методы показаны при большом количестве жидкости, а также в случае отсутствия результатов консервативного лечения.
Основными методами хирургического лечения асцита являются:
- Прокол живота. Проводится для удаления жидкости в брюшной полости. При помощи этого метода можно удалить до 5 литров жидкости. Проведение процедуры требует госпитализации пациента и может занять несколько дней. Если жидкость нужно откачивать регулярно, то пациенту ставят специальный катетер, который значительно облегчает проведение процедуры.
- Деперитонизация стенок брюшины. Во время этой операции хирург вырезает участки брюшной полости для того, чтобы создать дополнительные пути оттока жидкости.
- Перитонеовенозное шунтирование. Используют для лечения рецидивирующего асцита.
- Оментогепатофренопексия. Операция проводится для уменьшения количества жидкости, выходящей в брюшную полость.
- Реинфузия. Суть операции заключается в обратном вливании откаченной жидкости после ее отфильтровки. Это необходимо для того, чтобы предупредить развитие осложнений, вызванных резкой потерей большого количества жидкости. Благодаря этой методике стало возможным откачивание до 15 литров жидкости в сутки без опасности для жизни пациента.
Диагностика
Даже если водянка мало беспокоит больного, тем не менее, при любом, самом незначительном увеличении мошонки необходимо обратиться к урологу или андрологу. Проявления гидроцеле сходны с клинической картиной других, более серьезных недугов, например, его часто путают с паховой грыжей и перекрутом яичка. И только врач может поставить точный диагноз.
Уролог проводит:
- Осмотр увеличенной мошонки на наличие травм, объема, расположения отека (односторонний, двухсторонний), низа живота, паха и мошонки для исключения паховой грыжи;
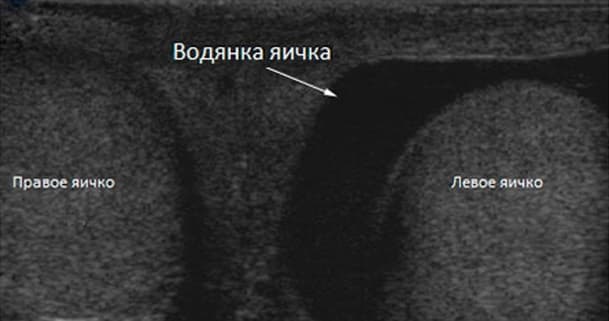
- Просвечивание мошонки специальной лампой (трансиллюминация). Обследование показывает прозрачную жидкость, окружающую яичко.
- УЗИ малого таза и мошонки, чтобы исключить грыжу, опухоль яичка или другие причины отека.
Диагностика
При выявлении симптомов патологического состояния яичек необходимо безотлагательное обращение к урологу. Симптомы гидроцеле схожи с симптомами злокачественной опухоли яичка – увеличение в размерах, болевой синдром и другое. Это требует тщательной и обязательной диагностики.
Для постановки диагноза врачом исследуется история болезни, проводиться пальпация органа, УЗИ и диафаноскопия мошонки. В результате диагностики определяется размер гидроцеле, его локация, наличие болевых и структурных изменений. Проводиться осмотр в двух положениях – лежа и стоя.
Необходимо проведение инструментальной диагностики. Ультразвуковое исследование мошонки позволяет на 100% провести дифференциальную диагностику, в том числе определить осумкованное гидроцеле на УЗИ. Действенным методом, позволяющим определить наличие и объем заболевания, является диафаноскопия – просвечивание пучком света мошонки. Разная консистенция указывает на наличие и размеры гидроцеле.
Необходимо сдать анализы и пройти лабораторные исследования: общий анализ крови, биохимия, анализ мочи, коагулограмма, анализ мазка на урогенитальную флору.
В случае необходимости других исследований, назначается консультации узконаправленных специалистов – терапевта или хирурга.
Правила подготовки к исследованиям крови (клинические, биохимические, на гормоны).
Анализы крови желательно сдавать утром — между 8 и 9 часами.
Кровь для большинства исследований берется строго натощак, то есть когда между последним приемом пищи и взятием крови проходит не менее 8 ч (желательно — не менее 12 ч). Сок, чай, кофе, тем более с сахаром — тоже еда, это необходимо помнить. Можно пить воду.
За 1-2 дня до обследования желательно исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье — перенесите лабораторное исследование на 1-2 дня. За час до взятия крови воздержитесь от курения.
Перед сдачей крови нужно исключить физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Перед процедурой следует отдохнуть 10-15 минут, успокоиться.
Кровь не следует сдавать сразу после рентгенологического, ультразвукового исследования, массажа, рефлексотерапии или физиотерапевтических процедур.
В разных лабораториях могут применяться разные методы исследования и единицы измерения показателей. Для правильной оценки и сравнения результатов Ваших лабораторных исследований рекомендуется осуществлять их в одной и той же лаборатории, желательно в одно и то же время.
1. Общий анализ крови.
Перед сдачей общего анализа крови, последний прием пищи должен быть не ранее, чем за 3 часа до забора крови.
2. Биохимический анализ крови.
Для определения холестерина, липопротеидов кровь берут после 12-14 часового голодания. За две недели до исследования необходимо отменить препараты, понижающие уровень липидов в крови, если не ставится цель определить гиполипидемический эффект действия этих препаратов.
Для определения уровня мочевой кислоты в предшествующие исследованию дни необходимо соблюдать диету: отказаться от употребления в пищу богатой пуринами пищи – печени, почек, максимально ограничить в рационе мясо, рыбу, кофе, чай. Противопоказаны интенсивные физические нагрузки.
Сдача крови на гормональное исследование проводится натощак (желательно в утренние часы; при отсутствии такой возможности — спустя 4-5 ч после последнего приема пищи в дневные и вечерние часы). Накануне сдачи анализов из рациона следует исключить продукты с высоким содержанием жиров, последний прием пищи не делать обильным.
На результаты гормональных исследований у женщин репродуктивного возраста влияют физиологические факторы, связанные со стадией менструального цикла, поэтому при подготовке к обследованию на половые гормоны следует указать фазу цикла и придерживаться рекомендаций лечащего врача о дне менструального цикла, в который необходимо сдать кровь.
Гормоны репродуктивной системы у женщин сдаются строго по дням цикла:
- ЛГ, ФСГ — 3-5 день;
- Эстрадиол — 5-7 или 21-23 день цикла;
- прогестерон 21-23 день цикла.
- пролактин, 17-ОН-прогестерон,
- ДГА-сульфат, тестостерон — 7-9 день.
- Кровь на инсулин и С-пептид сдается строго натощак в утренние часы.
У мужчин репродуктивные гормоны сдаются в утреннее время (8-9 часов утра).
Перед сдачей крови на стрессовые гормоны (АКТГ, кортизол) необходимо успокоиться, при сдаче крови отвлечься и расслабиться, так как любой стресс вызывает немотивированный выброс этих гормонов в кровь, что повлечет увеличение данного показателя.
Требования к сдаче крови при исследовании на наличие инфекций такие же, как при исследовании гормонального профиля. Кровь сдается натощак (в утренние часы или спустя 4-5 ч после последнего приема пищи в дневные и вечерние часы, причем этот последний прием не должен быть обильным, а продукты с высоким содержанием жиров следует исключить из рациона и накануне сдачи анализа). Результаты исследований на наличие инфекций зависят от периода инфицирования и состояния иммунной системы, поэтому отрицательный результат полностью не исключает инфекции. В сомнительных случаях целесообразно провести повторный анализ спустя 3-5 дней.
Исследование крови на наличие антител классов IgG, IgM, IgA к возбудителям инфекций следует проводить не ранее 10-14 дня с момента заболевания, так как выработка антител иммунной системой и появление их диагностического титра начинается в этот срок. На раннем этапе заболевания происходит сероконверсия (отсутствие антител в острый период заболевания).
Перед сдачей крови на вирусные гепатиты за 2 дня до исследования желательно исключить из рациона цитрусовые, оранжевые фрукты и овощи.
Перед сдачей крови на коагулогические исследования необходимо информировать врача о приёме противосвёртывающих лекарств
Часто возникающие вопросы
Лечится ли гидроцефалия народными средствами?
Ни в коем случае нельзя полагаться только на рецепты народной медицины при гидроцефалии головного мозга. Все они не устраняют причину, а борются с симптоматикой, так как направлены на снижение внутричерепного давления. Большинство народных средств оказывают мочегонное действие либо являются природными антисептиками, а для восстановления нормальной циркуляции спинномозговой жидкости этого недостаточно.
К какому врачу нужно обратиться для лечения гидроцефалии?
При обнаружении признаков гидроцефалии необходимо обратиться к неврологу для установления диагноза и определения дальнейших схем лечения. При сопутствующих нарушениях зрительной функции может понадобиться консультация офтальмолога. Оперативное вмешательство выполняет нейрохирург.
Чем опасна гидроцефалия?
У ребенка нарушения внутричерепной циркуляции жидкости неизбежно приводят к отставанию в умственном и психическом развитии, следствием чего становится инвалидность. У взрослых заболевание вызывает постоянные головные боли, нарушения координации движений, снижение работоспособности, а также нарушения зрительной или слуховой функции. В случае передавливания дыхательного центра мозга возможен летальный исход.
Расположение предохранителей и реле. Не работает бензонасос на чери амулет Не работает топливный насос чери амулет
Каковы симптомы водянки яичка?
Развитие гидроцеле практически никогда не связано с какими-либо болевыми ощущениями и другими клиническими проявлениями. Жидкость между оболочками яичка накапливается постепенно и достаточно медленно, но иногда этот процесс приобретает и скачкообразный характер.
В большинстве случаев первым симптомом, который замечает пациент, является увеличение яичка. Это увеличение бывает как относительно небольшим, так и значительным, достигая размера гусиного яйца или даже футбольного мяча, что приводит к появлению трудностей при мочеиспускании. При водянке яичко безболезненно при ощупывании и обладает гладкой поверхностью.
Насос для асцитной жидкости
Это хирургически имплантированное подкожное устройство для постоянного удаления асцита, который накапливается из-за цирроза печени. Устройство передает жидкость, скопившуюся в брюшной полости, в мочевой пузырь, и асцит устраняется с помощью мочеиспускания. Это альтернативный, новый и эффективный метод лечения рефрактерного асцита, на долю которого приходится 85% случаев.
Такое лечение снижает потребность в парацентезе и количестве повторных госпитализаций, улучшает качество жизни и статус питания, но не влияет на выживаемость пациентов. Возможные нежелательные явления возникают в 30-50% случаев. Наиболее частыми инфекционными осложнениями являются имплантация системы (требуется антибиотикопрофилактика), окклюзия катетера, отслойка, ФАД, гипонатриемия. Процедура проводится только в специализированных центрах.
Реактивное гидроцеле
Развитие этого заболевания проходит очень быстро. Одним из основных факторов этого вида водянки служат инфекционные заболевания (ИППП), при которых нарушается кровяная циркуляция и сбой работы лимфоузлов. Это в свою очередь приводит к накоплению жидкости между оболочками яичка.
Зачастую этот вид гидроцеле наблюдается у пациентов, перенесших оперативное вмешательство или получивших травмы в районе мошонки. При повреждении кровеносной и лимфотической структуры органа возникает опасность воспаления, вызванного появлением бактериальной микрофлоры. При отсутствии оттока жидкости патология развивается быстро.
Препятствовать естественному выведению жидкости может наличие опухоли – доброкачественной или злокачественной. Механизм развития заключается в сдавливании новообразованиями кровеносных сосудов, что способствует скоплению жидкости в яичке. Наличие заболевания, особенно при изменении структуры, сопровождается изменением цвета и размера мошонки, болевыми ощущениями.
- 1345 пациентов сделали операцию по удалению гитдроцеле в нашей клинике. из них 73 пришли из других клиник потому, что там им не смогли помочь. Мы проводим операцию по методике, разработанной в нашей клинике.
- Врачи клиники АВС не просто проводят операцию, но и единственная в России клиника со своей авторской программой.
Причины
Гидроперикард не рассматривается как самостоятельное заболевание, он является осложнением других патологических процессов в организме. Поэтому возможных причин развития этого состояния насчитывается довольно много. К ним относятся:
- Сердечная недостаточность — выпот образуется вследствие застойных явлений.
- Интоксикация химическими реагентами (ртутью, солями тяжелых металлов), продуктами распада опухоли.
- Кахексия. У истощенных больных гидроперикард может развиться из-за уменьшения размера сердца, которое перестает в достаточной степени заполнять перикардиальную полость.
- Воспалительные заболевания мочевыделительной системы и почечная недостаточность. Объем жидкости в околосердечной сумке увеличивается по причине нарушений кислотно-щелочного и водно-солевого обмена, а также может быть проявлением отека внутренних органов на последней стадии нарушения работы почек.
- Тяжелая анемия — нарушение процессов клеточного дыхания приводит к образованию транссудата.
Гидроперикард также является одним из симптомов такого врожденного порока сердца, как гипоплазия левого желудочка. Кроме того, эта патология может сопровождать травмы грудной клетки.
Лечение водянки яичка (гидроцеле) и лимфоцеле без операции. Сроки наблюдения.
Гидроцеле у детей в возрасте до 1 года жизни требует наблюдения детского уролога-андролога. В случае накопления жидкости и появления напряжения в оболочках яичка проводятся пункции с удалением водяночной жидкости. Иногда требуются повторные пункции.
Сообщающуюся водянку при узком брюшинном отростке обычно наблюдают до 2 лет.
Наблюдение требуется и при травматической водянке , возникающей в результате ушиба без нарушения целостности яичка. Как правило, достаточно 3 месяцев, чтобы оценить динамику процесса и при отсутствии улучшения назначить оперативное лечение. То же относится к гидроцеле образовавшемуся после воспаления.
Наиболее сложным является ведение больных с лимфоцеле, формирующимся после оперативного лечения паховой грыжи и варикоцеле. В этом случае преждевременно выполненная операция имеет мало шансов на успех. В течение 6-12 месяцев необходим мониторинг состояния яичка по данным УЗИ и дуплексного исследования органов мошонки, чтобы оценить динамику процесса и эффективность проводимой терапии.
Послеоперационный период
Операции при водянке обычно хорошо переносятся детьми и существенно не мешают их движениям. Однако при резких движениях или запорах в результате повышения внутрибрюшного давления или прямых воздействий возможно образование гематом в области мошонки и паха. Поэтому следует ограничивать активность детей до заживления послеоперационной раны и соблюдать диету.
В первые сутки после операции обычно назначают ненаркотические обезболивающие средства (анальгин, парацетамол, ибупрофен, Панадол и другие). В течение 4-5 дней после операции применяются слабительные.
В течение 2 недель после операции не одевают белье, сдавливающее мошонку, чтобы избежать выталкивания яичка вверх к паховому каналу, ввиду возможной фиксации яичка над мошонкой.
Дети школьного возраста освобождаются от физкультуры на 1 месяц.
Основная информация о патологии
Особая спинномозговая жидкость, или ликвор, вырабатывается в сосудистых сплетениях головного мозга, называемых желудочками, и заполняет субарахноидальное пространство. Излишки ликвора выводятся в кровоток через арахноидальную оболочку. При возникновении нарушений всасывания, циркуляции либо при чрезмерном выделении ликвора развивается гидроцефалия. Она может быть врожденной либо приобретенной в результате определенных заболеваний. Кроме того, различают следующие формы болезни:
- внутреннюю гидроцефалию – переполнение ликвором одного или нескольких желудочков внутри мозга;
- наружную гидроцефалию – нагнетание жидкости между мозгом и обволакивающей субарахноидальной оболочкой.
В острой форме болезнь развивается в течение нескольких дней. Подострое течение предполагает развитие декомпенсации в течение месяца с момента появления первых симптомов, хроническое – дольше полугода. Кроме того, в классификации гидроцефалии присутствуют стабилизированная и прогрессирующая формы патологии, характеризующиеся, соответственно, стабильностью либо постепенным повышением давления внутри черепа.
Из-за чего развивается заболевание?
Существует множество факторов, оказывающих влияние на механизм циркуляции цереброспинальной жидкости, причем они различны для внутриутробного развития и для приобретенных форм патологии.
К причинам гидроцефалии врожденного типа относят:
- отклонения в формировании ликворной системы мозга;
- пороки строения подпаутинного пространства;
- аномалии краниовертебральной области;
- влияние внутриутробных инфекций;
- родовые травмы.
В случаях приобретенной гидроцефалии причины нарушения циркуляции ликвора резко отличаются. Это:
- инфекционные воспаления ткани и оболочек головного мозга;
- травмы черепно-мозговой локализации;
- патологические процессы в сосудах мозга (инсульты, кровоизлияния, гематомы);
- внутримозговые опухоли, кисты желудочка.
Иногда встречается атрофическая форма заболевания, развивающаяся вследствие возрастной или травматической атрофии тканей мозга при нарушениях мозгового кровообращения.
Микседема
Длительный и выраженный недостаток гормонов щитовидной железы приводит к тяжелейшей форме гипотиреоза – микседема. Это состояние имеет все признаки низкой тиреоидной функции и сопровождается сильной отечностью тела и лица.
Причины заболевания
Причины развития любого гипотиреоза:
- первичные (повреждение ткани щитовидной железы);
- вторичные (заболевание гипофиза и гипоталамуса).
Основные заболевания, которые становятся причиной микседемы: хронический аутоиммунный тиреоидит, эндемический зоб, послеоперационный гипотиреоз, врожденный гипотиреоз.
Все эти болезни требуют регулярного наблюдения и обследования у эндокринолога. Если пациент не знает о своей проблеме или пренебрегает медицинской помощью, то его состояние может прогрессивно ухудшиться до микседемы.
Причина клинических проявлений при микседеме – это почти полное отсутствие тиреоидных гормонов в крови. Этот недостаток провоцирует изменения в обмене веществ. В жидкостях организма повышается концентрация альбумина и муцина. Эти вещества притягивают к себе воду, задерживают ее в тканях.
Она остается даже при приеме больших доз диуретических препаратов.
Жалобы пациентов
Симптомы микседемы связаны со всеми системами органов. Гормоны щитовидной железы нужны и нервной ткани, и сердцу, и пищеварительному тракту, и половой системе. Недостаток тироксина и трийодтиронина приводит к целому комплексу жалоб.
У пациентов резко снижается скорость основного обмена веществ. Калорий тратится мало, так как мало энергии производится для обогрева тела. Температура снижается до 35–36 градусов. Даже инфекционные процессы не сопровождаются лихорадкой или субфебрилитетом. Это резко снижает иммунитет пациента против вирусов и бактерий.
Вес тела постепенно растет. Увеличивается масса жировой ткани, что можно зафиксировать при специальных измерениях калипером. Пациент толстеет на фоне обычного питания или даже на диете. Кроме того, в организме задерживается много жидкости, что тоже отражается на массе тела.
При осмотре больного с микседемой выявляются:
- бледная, сухая, отечная кожа;
- тусклые редкие волосы;
- выпадение наружных краев бровей;
- отек век;
- лицо без мимики;
- глухой голос.
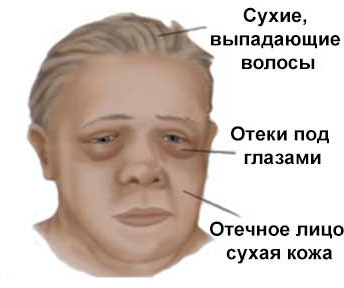
Больные имеют довольно характерный вид. Кроме того, типично и их поведение. Они мало жалуются, мало интересуются заболеванием и своим состоянием. Складывается впечатление, что происходящее вокруг их мало интересует.
Симптомы заболевания по органам и системам:
- брадикардия;
- гипотония;
- сниженная перистальтика пищеварительного тракта;
- снижение слуха;
- «туннельные» синдромы (нейропатия).
Микседема сопровождается существенным ухудшением памяти и интеллекта. Пациенты чаще всего односложно отвечают на вопросы. Им трудно ориентироваться в сложном материале, решать логические задачи, запоминать и анализировать подробности.
Оценка психологического состояния с помощью особых методик (шкалы Бека, Зунга и т. д.) чаще всего выявляет депрессию.
Диагностика заболевания
Выявить это заболевание легко, если у пациента раньше уже были проблемы со щитовидной железой. Появление характерных признаков позволяет заподозрить идиопатическую и другие формы болезни у пациентов с благоприятным анамнезом.
Диагностику начинают с осмотра. Затем проводится лабораторное исследование. В первую очередь оценивается гормональный профиль: ТТГ, T4 и T3. Далее исследуются биохимический анализ крови, общий анализ мочи, клинический анализ крови, ЭКГ и т. п.
Если гипотиреоз подтверждается, то в подавляющем большинстве случаев он является первичным (более 95%).
Лечение заболевания
Лечение микседемы требует немедленных мер. Это состояние чрезвычайно опасно для пациента и может спровоцировать гипотиреоидную кому.
Основной принцип терапии – пожизненное заместительное лечение гормонами щитовидной железы. Дозы препарата подбираются индивидуально. Обычно требуется около 1,75 мкг левотироксина на каждый килограмм массы тела пациента.
Если лечения левотироксином оказывается недостаточно, то к терапии добавляют препараты трийодтиронина.
При эндемическом зобе и у детей в медикаментозную схему обязательно включают йодиды калия.
Улучшение самочувствия наблюдается быстро. Обычно положительные эффекты лечения заметны через 2–4 недели.
Контролируют результаты терапии микседемы по уровню гормонов, самочувствию, данным объективного исследования.
Достаточно часто эндокринолог рекомендует и симптоматические средства для лечения заболевания. Так, могут быть назначены ноотропные средства, витамины и микроэлементы, слабительные препараты.
(2