От чего может быть пневмония у новорожденных
Содержание:
- Описание
- Причины пневмонии в раннем детском возрасте
- Осложнения внутриутробной инфекции
- «Ванкомицин»
- Колипротейный бактериофаг
- Рейтинг ТОП 5 лучших средств для чистки салона автомобиля
- Внутриутробная пневмония и COVID-19: есть ли риск?
- Симптомы пневмонии
- Причины возникновения
- Как можно диагностировать пневмонию?
- Лечение хронической пневмонии у детей
- Причины воспаления легких у грудничков
- Почему иммунитет беременной не защищает?
- Что это такое?
- Осложнения после ИВЛ
- Как проявляется врожденная пневмония?
Описание
Посев на золотистый стафилококк с определением чувствительности к антибиотикам — бактериологический анализ, который проводится для выявления инфицированности золотистым стафилококком (Staphylococcus aureus). С помощью данного метода, после отмены препарата, оценивают эффективность лечения.Золотистый стафилококк (Staphylococcus aureus) — условно-патогенная бактерия, которая является первопричиной стафилококковых инфекций в организме человека. Бактерии могут находиться непосредственно на коже, слизистой оболочке носа, в гортани, влагалище, кишечнике. Стафилококк также может быть обнаружен и у здоровых людей — приблизительно треть из них имеет в своем организме данные бактерии.В случае ослабленного иммунитета или нарушения состава микрофлоры при повреждении на кожном покрове или слизистых оболочек стафилококк может привести к разным воспалительным инфекциям:
- кожи (карбункулам, импетиго, фолликулиту);
- молочных желёз (маститу);
- дыхательных путей и ЛОР-органов (тонзиллиту, гаймориту, отиту, фарингиту, ларинготрахеиту, пневмонии);
- мочевыводящих путей (уретриту, циститу, пиелонефриту);
- пищеварительной системы (энтероколиту, аппендициту, перитониту, парапроктиту, холециститу);
- костно-суставной системы (остеомиелиту, артриту).
Для определения золотистого стафилококка проводится посев клинического материала на питательные среды. В случае наличия бактерий через 18–24 часа наблюдается рост колоний характерного золотистого цвета. Также существуют виды (штаммы) золотистых стафилококков, которые могут быть устойчивыми к действию некоторых антибиотиков. При определении наличия бактерий в организме, настоятельно рекомендуется провести анализ на его чувствительность к антибиотикам для оптимальной лечебной терапии.Показания
Неспецифические воспалительные заболевания инфекционного происхождения.
Подготовка
Исследование следует проводить до приёма антибиотиков и других антибактериальных химиотерапевтических препаратов.
Исключить приём слабительных препаратов, введение ректальных свечей, масел, ограничить приём медикаментов, влияющих на перистальтику кишечника (белладонны, пилокарпина и др.) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сбора кала.Интерпретация результатов
В результате указывается информация об отсутствии или наличии роста S. aureus. В случае выявления роста дается полуколичественная оценка, проводится определение чувствительности к антимикробным препаратам.
Интерпретация результата: в норме результат отрицательный.
Причины пневмонии в раннем детском возрасте
Несмотря на то, что в основном причиной пневмонии становятся инфекции, эта болезнь не считается заразной. Дело в том, что чаще всего развивается она при активации эндогенной микрофлоры носоглотки, то есть тех микроорганизмов, которые уже есть в микробиоме человека, в том числе и у маленьких детей. В норме эти бактерии контролируются иммунной системой и не представляют особой угрозы. Процесс заражения легких запускается на фоне пониженного иммунитета, поэтому так часто пневмония является осложнением ОРВИ, а особенно гриппа.
По данным специалистов из Детской клиники ВМА в Санкт-Петербурге, в последнее время главными возбудителями пневмонии у детей (70-80%) являются стрептококки, а вот стафилококки встречаются значительно реже. В 10-15% случаев обнаруживается гемофильная палочка, а у детей первых месяцев жизни частой причиной становятся хламидии и микоплазма. Поражение легких вирусами и грибками встречается редко.
Риски развития воспаления легких у детей выше, чем у взрослых по следующим причинам.
- Узкие дыхательные пути.
- Слабые движения грудной клетки.
- Незрелость дыхательной системы.
- Лежачее положение (для грудничков).
Все эти факторы способствуют тому, что мокрота плохо выводится из органов дыхания. А это приводит к застою слизи и активному размножению бактерий. Кроме этого, развитию болезни может способствовать следующие факторы.
- Рахит.
- Врожденные аномалии грудной клетки.
- Желудочно-кишечные инфекции.
- Неправильное кормление (раннее введение прикормов, отказ от грудного вскармливания).
- Несоблюдение гигиенических норм.
Осложнения внутриутробной инфекции
Развитие осложнений зависит от вида возбудителя внутриутробной инфекции и сроков заражения беременной женщины. В случае заражения на ранних сроках возможны: выкидыш, замершая беременность, врождённые пороки развития (грубые пороки сердца, не совместимые с жизнью, глухота, слепота). Спрогнозировать исход инфицирования невозможно: в одних случаях наступает полное выздоровление, даже при тяжёлом поражении, в других — инвалидизация ребёнка.
При заражении на более поздних сроках и рождении ребёнка с признаками внутриутробной инфекции возможно развитие осложнений: отставание в нервно-психическом и речевом развитии, олигофрения, частые и длительно текущие заболевания, глухота, слепота, ДЦП, проблемы с обучением в школе, гидроцефалия, эпилепсия и др.
«Ванкомицин»
Лекарство является представителем группы гликопептидов, которые отличаются эффективностью воздействия на большинство грамположительных и анаэробных бактерий. Этот препарат является альтернативой «Цефуроксиму», так как может использоваться при аллергии на антибиотики пенициллинового ряда. Дозировка для новорожденных составляет 10-15 мг/кг веса ребенка. Суточное количество лекарства разделяют на два приема. Однако назначая этот препарат, врач должен учитывать, что «Ванкомицин» способен вызывать воспаление вены в месте введения лекарства
Процесс парентерального введения антибиотика требует осторожности и неспешности

Колипротейный бактериофаг
Колипротеофаг – это лекарственное средство, основа которого представлена живыми микроорганизмами, способными нормализовать микрофлору. Препарат можно вводить в прямую кишку или принимать внутрь (при кишечном или уретральном дисбиозе), вводить внутрь влагалища (при бактериальном вагинозе).
Основное активное вещество колипротеофага – это специальные вирусы, которые обладают свойством подавлять деятельность и развитие патогенных микроорганизмов. Такие вирусы внедряются в микробный ДНК, оказывая разрушительное действие.
Кроме вирусов, препарат содержит оксихинолин – антибактериальное вещество, угнетающее развитие болезнетворных микроорганизмов (например, грибковой инфекции).
Колипротейный бактериофаг можно применять при обнаружении вульгарного протея, протея мирабилис, кишечной палочки в мазке. Показаниями для приема бактериофага считаются такие заболевания, как цистит, колит, энтерит, пиелонефрит, сальпингоофорит, пиелит, эндометрит. Помимо лечения, этот препарат оказывает и профилактическое действие.
Препарат принимают внутрь дважды в сутки, а в виде ректального или вагинального введения – один раз в сутки. Курс лечения – одна неделя.
[], [], [], [], [], [], []
Рейтинг ТОП 5 лучших средств для чистки салона автомобиля
Внутриутробная пневмония и COVID-19: есть ли риск?
Данные о влиянии нового коронавируса SARS-CoV-2 на беременных женщин, развивающийся плод и новорожденных пока являются ограниченными. Тем не менее, мировые ученые регулярно отслеживают статистические данные о течении болезни у будущих мам, рожениц и младенцев. В 2020 г. вышла статья французских ученых (Mayotte Hospital, France), в которой сообщалось о первом случае пневмонии у недоношенного новорожденного, индуцированной COVID-19. Но болезнь развилась на 14 сутки после родов, она не была внутриутробной. На сегодняшний день ученые предполагают, что коронавирусная инфекция у матери может передаться младенцу вертикальным путем и вызвать ряд акушерских осложнений:
- преждевременные роды;
- преждевременный разрыв плодных оболочек;
- нарушение внутриутробного развития;
- тяжелый острый респираторный дистресс;
- тромбоцитопению, сбои в работе печени;
- смерть новорожденного.
В то же время случаев развития внутриутробной пневмонии на фоне инфицирования беременной SARS-CoV-2 пока не выявлено.
Использованы фотоматериалы Shutterstock
Симптомы пневмонии
В большинстве случаев поражения бактериальной инфекцией начало болезни проявляется остро. Атипичная пневмония, вызванная микоплазмами, хламидиями, легионеллой имеет смазанное начало, похожее на обычное простудное заболевание.
При типичном протекании пневмонии основными симптомами являются:
Температура
Для пневмонии типично значительное повышение температуры тела (от 37,5°C до 39,5°C и выше)
Симптомы интоксикации
Комплекс симптомов интоксикации при пневмонии включает в себя головную боль, слабость, повышенную потливость, потерю аппетита.
Кашель
Кашель при пневмонии в начале обычно сухой, через 3-4 дня становится влажным, с выделением обильной мокроты рыжеватого или зеленоватого цвета.
Одышка
Чем обширнее очаг поражения, тем сильнее одышка. Особенно затруднен вдох.
Боли в груди
Боль усиливается при кашле и глубоком дыхании.
Причины возникновения
По причинам возникновения в медицине пневмония делится на первичную и вторичную форму.
Первичная пневмония – патология, возникшая на фоне заражения болезнетворными микроорганизмами, вторичная – обострение патологий верхних и нижних дыхательных путей (ОРВИ, бронхит, грипп, ангина), а также других соматических заболеваний.
Этиология первичных и вторичных пневмоний:
- Бактериальные.
- Вирусные.
- Микоплазменные.
- Грибковые.
Бактериальная пневмония
Бактериальная пневмония – воспалительный процесс легочной ткани, вызванный бактериальным поражением.
Чаще всего в качестве возбудителя бактериальной пневмонии может выступать:
- гемофильная палочка;
- пневмококковая инфекция;
- золотистый стафилококк;
- синегнойная палочка;
- энтеробактерии;
- анаэробы.
Бактерии – причина опасной бактериальной пневмонии
Воспаление легочной ткани также может вызываться специфической патогенной флорой, при наличии таких бактериальных поражений, как сибирская язва, брюшной тиф, гонорея, сальмонеллез, коклюш.
Вирусная пневмония
Вирусная пневмония – острый воспалительный процесс в нижних отделах дыхательной системы на фоне вирусного заболевания.
Возбудители вирусной пневмонии:
- грипп А, В;
- парагрипп;
- корь;
- аденовирус;
- герпес;
- ветряная оспа.
Микоплазменная пневмония
Микоплазменная пневмония – атипичная форма заболевания, вызванная возбудителем Mycoplasma pneumoniae. Это простейшие одноклеточные микроорганизмы без клеточной стенки и ядра.
Данный тип заболевания встречается в 50% случаев от всех пневмоний и поражает преимущественно младенцев, дошкольников и подростков. Заражение происходит воздушно-капельным путем.
С током воздуха микоплазма попадает в верхние отделы дыхательной системы, а далее через бронхи в легочную ткань, где в альвеолах происходит их размножение. Группа риска – дети с хроническими заболеваниями и ослабленным иммунитетом.
Также толчком к развитию микоплазменной пневмонии может послужить переохлаждение и несбалансированное питание.
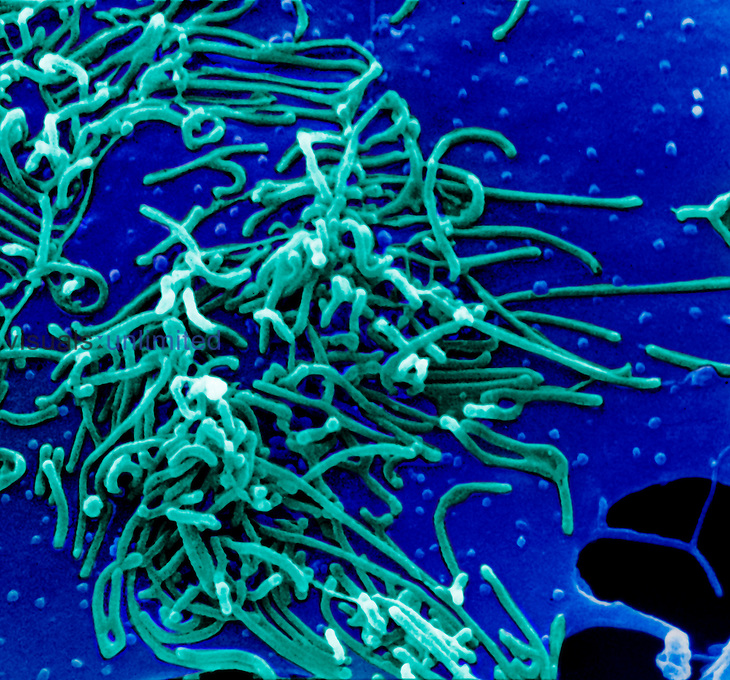
На фото Mycoplasma pneumoniae – возбудитель микоплазменной пневмонии
Источником заражения выступает зараженный или носитель без симптомов. Наиболее часто инфицирование детей происходит в детских садах, школах. У новорожденных микоплазменная пневмония – врожденное заболевание, которое протекает наиболее тяжело с поражением всех внутренних органов.
Грибковая пневмония
Грибковая пневмония – воспалительный процесс в легочной ткани, вызванный грибками, которые поражают нижние отделы дыхательных путей.
Грибы-возбудители пневмонии:
- плесневые Aspergillus, Mucоr;
- дрожжеподобные Cаndida;
- эндемичные диморфные Blastоmyces, Cоccidioides, Histoplasma;
- пневмоцисты Pneumоcystis;
- кандида C. Albicans;
- аспергиллы и пневмоцисты P. carinii.
Грибковые пневмонии поражают все возрастные категории. Большинством грибков можно заразиться во влажных помещениях, при наличии гнилой древесины, от воды и пыли и, только пневмоцисты передаются от человека к человеку.
Грибок проникает с загрязненным потоком воздуха в верхние дыхательные пути, далее мицелии и споры опускаются в легкие.
Как можно диагностировать пневмонию?
В настоящее время основной метод диагностики пневмоний — рентгенологический. Стандартная рентгенограмма в двух проекциях позволяет определить наличие, локализацию и степень распространенности пневмонии.
В диагностически более сложных случаях пациенту выполняют компьютерную томографию органов грудной клетки, в том числе и при подозрении на пневмонию вирусной этиологии.
Для диагностики плеврита используется УЗИ плевральных полостей. В комплексе с рентгенологическим методом учитываются данные клинической картины и лабораторных данных. В исключительных случаях в самом начале развития заболевания диагноз может быть установлен на основании только клинико-лабораторных данных, а также данных объективного осмотра пациента без подтверждения на «рентгене».
Лечение хронической пневмонии у детей
Лечение хронической пневмонии у детей должно быть длительным, этапным, индивидуальным в зависимости от периода болезни, частоты обострений, наличия сопутствующих заболеваний.
- В периоде обострения по показаниям проводят санационные бронхоскопии с местным введением антибиотиков и антисептических средств.
- Большое значение имеет муколитическая терапия с проведением вибрационного массажа и постурального дренажа с учетом локализации воспалительного процесса. Обязательно проведение лечебной физкультуры.
- Необходимо лечение заболеваний ЛОР-органов, санация полости рта.
- Вопрос об оперативном лечении решается строго индивидуально в зависимости от тяжести заболевания, эффективности консервативной терапии, возраста ребенка и наличия осложнений
- Бронхоэктазы, сформировавшиеся в процессе течения муковисцидоза, первичного иммунодефицита, синдрома Картагенера, оперативному лечению, как правило, не подлежат.
- Все дети, больные хронической пневмонией, должны проходить санаторный этап лечения.
Причины воспаления легких у грудничков

Грудничок подвержен влиянию тех же патогенных микроорганизмов, вызывающих воспалительные процесс, что и взрослый. В патогенезе пневмонии у грудного ребенка могут выделять различных возбудителей. Отмечается корреляция между инфекционными агентами, спровоцировавшими воспаление легких и периодом заражения.
При трансплацентарном пути инфицирования причиной пневмонии новорожденного чаще всего становятся возбудители токсоплазмы, листериоза, герпеса человека, краснухи.
При прохождении через родовые пути, особенно, если беременная женщина не прошла этап санации, вероятно попадание таких микроорганизмов, как стрептококки, микоплазма, туберкулезная, гемофильная палочка, цитомегаловирус, хламидии, вирус герпеса, кандида, тоже способные спровоцировать развитие воспаления легких.
Пневмония, возникающая после рождения ребенка, может быть бактериальной, вирусной природы или быть следствие сочетания разных возбудителей. Чаще всего выделяются следующие инфекционные агенты: стафилококк, пневмококк, синегнойная палочка, клебсиелла, протей, кишечная палочка, выражено также влияние аденовируса на развитие пневмонии как осложнения заболевания в грудном возрасте.
Новорожденный ребенок и грудничок особенно предрасположены к развитию воспалительных процессов в органах дыхания из-за специфических промежуточных особенностей строения дыхательных путей.
Склонность к быстро развивающемуся отеку дыхательных путей, узкие, по сравнению с детьми старшего возраста, носовые ходы, гортань, трахея, бронхи. Высокая вероятность бронхоспазмов из-за несовершенства регуляторной функции, поверхностный тип дыхания, затрудняющий полноценную вентиляцию бронхов и легких и способствующий созданию микросреды для размножения патогенных организмов.
Значительно возрастает риск воспалительных процессов в легких при недоношенности ребенка, выраженном рахите, анемии, гипотрофии, патологиях сердечно-сосудистой системы, органов дыхания.
Повышает вероятность развития пневмонии в грудном возрасте неполноценное питание, несоблюдение температурного режима: переохлаждение, перегрев ребенка, несоответствие правилам гигиены, недостаточное пребывание на свежем воздухе. Самостоятельное лечение детей приводит к формированию устойчивых к медикаментам патогенных организмов, облегчает развитие инфекции и значительно осложняет терапию.
Почему иммунитет беременной не защищает?
Иммунитет в этот период ослаблен, так природа сохраняет не совсем тождественное по генетическому набору будущее потомство. Сильный иммунитет не дал бы прикрепиться плодному яйцу. Некоторым вирусам для размножения идеально подходят ткани эмбриона, где все процессы очень активны и стремительны. При проникновении в беременную матку они способны вызвать поражения, чаще всего в начальный период завершающиеся выкидышем, а позже остановкой развития или врожденными дефектами.
Не только тропизм возбудителя к тканям может привести к повреждениям, но и выделение токсичных продуктов и распад клеток матери, очень важно в какой период закладки органов началась болезнь. Не всегда на УЗИ удается выявить патологию, в части случаев необходимы уточняющие анализы, которые позволят прицельный поиск.
Что это такое?
Внутриутробная пневмония — это заболевание, вызываемое различными инфекциями, которые проникают к плоду через плаценту. Ее еще называют врожденной пневмонией.
Развитие болезни вызвано контактом плода с другой микрофлорой, которая содержится в организме беременной женщины. А в некоторых случаях возбудители являются условно-патогенными для матери, то есть те, которые находятся в организме все время, даже когда она здорова. Однако ряд неблагоприятных факторов приводит к резкому увеличению количества этих микроорганизмов, что приводит к инфицированию плода и развитию пневмонии или другого заболевания.
Внутриутробная пневмония — заболевание, при котором легочная ткань воспаляется (локализуется) или очаг воспаления распространяется на другие внутренние органы ребенка (при генерализованной форме инфекции). Заболевание сопровождается очень серьезными симптомами, которые развиваются довольно быстро — в первые 3 дня жизни ребенка клиническая картина пневмонии выявляется полностью.
Осложнения после ИВЛ
По разным данным, около трети пациентов могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию, что существенно влияет на качество жизни.
Как осмыслить, проговорить и скорректировать этот опыт рассказывает Татьяна Романовская, психотерапевт, ассистент кафедры психиатрии и медицинской психологии БГМУ.

Почему возможны нарушения психики, кто в группе риска?
Подключение к аппарату ИВЛ – это экстренное мероприятие по спасению жизни, оно за гранью стандартного человеческого опыта. Еще недавно человек был здоров и вдруг не может самостоятельно дышать, его судьба в чужих руках. Поэтому в группе риска может оказаться каждый, но в первую очередь те, для кого это стало шоком, кто не понимает, что происходит и что будет дальше. Состояние беспомощности, неопределенности порождает тревогу и страх. Пребывание на грани жизни и смерти – это кризисное состояние, которое каждый переживает и перерабатывает по-своему. Но однозначно это оставляет определенный след в жизни человека.

Как проявляются психические нарушения?
Сама по себе острая дыхательная недостаточность, невозможность сделать вдох или выдох вызывает тревогу, которая может доходить до паники и нарушения сознания в стационаре. Для этого в реанимациях используют успокоительные средства.
Могут быть и отдаленные последствия в течение полугода-года (иногда и дольше). Возможны ухудшение памяти, сложность в принятии решений. К психическим проблемам относятся посттравматический стрессовый синдром, депрессия, бессонница, тревожность. У человека может возникнуть психогенная отдышка, он задыхается, когда нервничает. Могут обостриться сопутствующие заболевания.
Можно справиться самому или необходим психотерапевт?
В условиях стационара профилактика ПИТ-синдрома зависит от врача. У пациента в силу высокого уровня стресса и физического состояния нет возможности бороться с ним. Пациенты палаты интенсивной терапии нуждаются в том, чтобы люди вокруг направляли, поддерживали телесный контакт, рассказывали, что происходит, смотрели в глаза.
После выписки большинство пациентов восстанавливаются и продолжают спокойно жить дальше. Но около 30 % нуждаются в психотерапевтической помощи. Если человек чувствует, что он не может нормально функционировать (из-за подавленности, нарушения сна, страшных сновидений, высокого уровня тревоги, появившихся сложностей в межличностных отношениях), то стоит обратиться к психологу или психотерапевту.

Приведу пример моей пациентки с ее согласия. В 26 лет, будучи абсолютно здоровой спортивной девушкой, она заболела ОРВИ. Продолжала ходить на работу. На четвертый день болезни проснулась от удушья, очень испугалась и вызвала скорую помощь. В стационаре ей поставили диагноз «пневмония», что для нее само по себе стало шоком, так как она никогда не болела. Далее у нее развился острый респираторный дистресс-синдром на фоне вирусной пневмонии с отеком легких и дыхательной недостаточностью. Она оказалась в реанимации на аппарате ИВЛ и пролежала там 8 дней. О том периоде у нее сохранились разные воспоминания. Она описывала чувство страха, беспомощности, дезориентации. Особое значение в этот период имело внимательное и спокойное отношение работников реанимации, которые все ей поясняли, успокаивали, давали надежду.
После выписки и восстановления у пациентки изменилось ощущение себя. Она чувствовала физические ограничения, слабость, не могла вернуться к привычной активности, беспокоили нарушения сна, периодически просыпалась с боязнью задохнуться. Повысился уровень тревоги в отношении своего здоровья. Она стала более эмоциональной, обидчивой и ранимой. Поэтому через месяц после выписки она обратилась к психотерапевту. Процесс терапии занял около двух месяцев (8 консультаций). Цель нашей работы была в переосмыслении травматического опыта болезни, чувства потери контроля и безопасности. Сегодня, со слов пациентки, она рада тому опыту: «Я стала по-другому расставлять приоритеты, ценить здоровье и понимать, как здорово просто легко и свободно дышать».

Как проявляется врожденная пневмония?
Для врожденной пневмонии типично проявление симптомов сразу же после рождения или на протяжении первых трех суток. Если симптомы возникли в период первых дней – речь идет о заражении в родах, если сразу – в период беременности.
Обратите внимание
При формировании пневмонии, вызванной определенными вирусами группы TORCH, нередко на фоне дыхательных симптомов формируются еще и проявления со стороны других систем и органов
Это важно учесть врачам при диагностике поражений легких и подхода к терапии пневмонии и всех остальных проявлений
Также важно определить — вирусная или микробная природа у инфекции, симптомы и подходы к лечению сильно различаются. Первые признаки проявляются после родов, общее состояние крохи может быть очень тяжелое за счет развивающихся сразу после первого вдоха дыхательных расстройств
Малыши могут родиться с синюшным или серым, бледным цветом кожи на теле и лице, возможна сыпь в виде красных точек и кровоизлияний из-за интоксикации. Крик младенца будет слабым, рефлексы угнетены на фоне дефицита кислорода, питающего нервную систему при инфекционном процессе. В итоге оценки по Апгар будет низкими, и детей немедленно забирают неонатологи в отделение ОРИТ
Первые признаки проявляются после родов, общее состояние крохи может быть очень тяжелое за счет развивающихся сразу после первого вдоха дыхательных расстройств. Малыши могут родиться с синюшным или серым, бледным цветом кожи на теле и лице, возможна сыпь в виде красных точек и кровоизлияний из-за интоксикации. Крик младенца будет слабым, рефлексы угнетены на фоне дефицита кислорода, питающего нервную систему при инфекционном процессе. В итоге оценки по Апгар будет низкими, и детей немедленно забирают неонатологи в отделение ОРИТ.
Важно
В некоторых ситуациях им нужна интубация и искусственная вентиляция, кислородотерапия, чтобы насытить органы кислородом и нормализовать обменные процессы
Особенно это важно на фоне выраженной дыхательной недостаточности
Основные симптомы пневмонии – это расстройства дыхания с одышкой, втяжением промежутков между ребрами и областей под грудиной и над ключицами, с активным участием в дыхании живота. На фоне одышки есть учащение дыхания и сердцебиение, превышающее нормы на 20-30% и более. Это говорит о проблемах с легкими и требует немедленного обследования.
Обратите внимание
Для детей не типична стадийность, которая формируется при пневмонии у взрослых, важно знать, что воспаление распространяется быстро, а заражение, например, гриппозным вирусом, пневмоцистой или стафилококком, приводит к некрозу легочной ткани. Пневмонии врожденного плана различаются по форме возбудителя на микробные, вирусные, грибковые и вызванные атипичной флорой, могут также подразделяться на специфические неспецифические, осложненные
Это важно для постановки диагноза и подбора правильного лечения
Пневмонии врожденного плана различаются по форме возбудителя на микробные, вирусные, грибковые и вызванные атипичной флорой, могут также подразделяться на специфические неспецифические, осложненные
Это важно для постановки диагноза и подбора правильного лечения
Клиника специфических TORCH-пневмоний и бактериальных
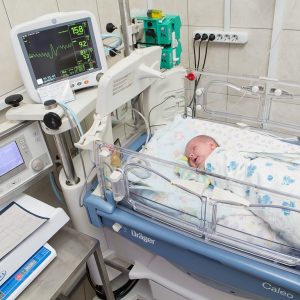 Если пневмонию провоцируют возбудители из группы TORCH-инфекций, возможно наличие и генерализованной инфекции на фоне легочных симптомов. Врачи знают об этом, одновременно с лечением пневмонии, обследуя ребенка прицельно на возможные поражения остальных систем и органов.
Если пневмонию провоцируют возбудители из группы TORCH-инфекций, возможно наличие и генерализованной инфекции на фоне легочных симптомов. Врачи знают об этом, одновременно с лечением пневмонии, обследуя ребенка прицельно на возможные поражения остальных систем и органов.
Так, при цитомегалии формируется еще и поражение тканей головного мозга и печени, что утяжеляет общее течение патологии. При воздействии на плод вирус приводит к серьезным поражениям мозга с формированием зон ишемии и кистозных образований, увеличение печени с развитием сильно выраженной желтухи, повышением билирубина с формированием энцефалопатии. Поэтому пневмония будет только одним из симптомов вирусной инфекции.
Пневмония при врожденной краснухе будет сопровождаться высыпаниями по телу и поражениями всех остальных отделов дыхательного тракта.
Особыми свойствами отличаются и микробные пневмонии у новорожденных, так как характер воспаления является гнойным. Нередко они развиваются в первые трое суток, с резким ухудшением состояния ребенка, прогрессирующим буквально по часам. На фоне резкой одышки формируются симптомы интоксикации – резкая лихорадка, либо при недоношенности парадоксальное снижение температуры до выраженной гипотермии. Возникает отказ от груди или бутылочки, потеря веса и резкое беспокойство, синюшность или резкая бледность, срыгивания, хрипы при дыхании.