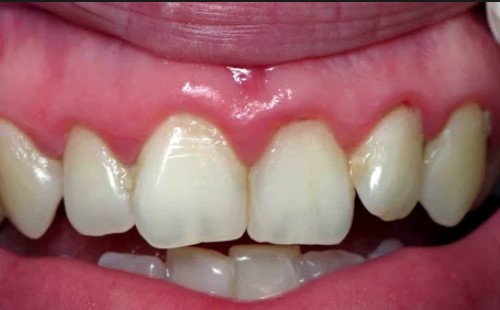
Боли при лимфоме
Содержание:
- Реабилитация после лимфаденэктомии
- Симптомы
- Симптомы
- Лечение остеом
- Как проходит операция
- Базовый марафон «СмелоНЕТ» от MelAnnett
- Бонусы
- Как проходит марафон
- О марафоне в цифрах
- Боль в ухе при заболеваниях других органов
- Симптомы опухолей слюнных желез
- Лечение телогеновой алопеции. Какие способы из существующих в медицинской практике самые эффективные?
- Квалификация
- Когда следует обратиться к врачу
- Диагностика
- Лечение лимфаденопатии
- Возможные осложнения
- Лечение
- Борьба с воспалением лимфоузлов на шее
- Осложнения лимфаденита –
- Лечение
- Лечение
Реабилитация после лимфаденэктомии
Главными функциями лимфатической системы является борьба с чужеродными для организма агентами и выведение лишней жидкости. При удалении лимфатических узлов могут возникнуть проблемы с удалением жидкости, что приводит к развитию лимфедемы — лимфатическому отеку или лимфостазу.
Чтобы этого избежать, пациентам дается ряд рекомендаций, которых следует неукоснительно придерживаться:
- Выполнять лечебную гимнастику в соответствии с полученными инструкциями.
- Приподнимать конечность со стороны которой была выполнена лимфаденэктомия во время сна.
- Избегать повреждения кожи.
- Возвращаться к повседневной активности постепенно, по мере восстановления работоспособности.
Симптомы
Симптоматика опухоли зависит от того, в каком месте она расположена. Но выделяется ряд клинических признаков:
- находится на плоских, трубчатых костях, позвонках, в стенках придаточных пазух носа, на поверхности черепа;
- неподвижность;
- плотность;
- с гладкой поверхностью;
- с чёткими границами;
- не болит при надавливании.
Остеома может долго не давать о себе знать и не мешать, но если она вырастает слишком большой, то начинает давить на соседние ткани и кости, от чего появляется соответствующая симптоматика:
- болевые ощущения;
- если опухоль находится в носовых придаточных пазухах, опущение века (птоз), ухудшение зрения и т.д.
- проблемы с памятью, эпилепсия (при расположении на внутренней поверхности черепа);
- хромота (при локализации на костях ног);
- кровотечения из носа, трудности с дыханием (если опухоль находится в районе гайморовой пазухи).
Таблица симптоматики, в зависимости от расположения опухоли
|
Расположение опухоли |
Описание симптомов |
|
Задняя стенка лобной пазухи |
Непреходящие головные боли, повышенное внутричерепное давление |
|
Нижняя стенка лобной пазухи |
Заметное невооруженным глазом выпячивание глазного яблока |
|
Носовая полость |
Затрудненное дыхание через нос, отсутствие обоняния, двоение в глазах, опущение века, выпячивание глазного яблока, ухудшение зрения |
|
Околоносовые пазухи |
Ухудшение зрения, боль |
|
Лобная кость |
Головные боли, ухудшение памяти, повышение внутричерепного давления, судороги |
|
Затылочная кость |
Частые головные боли, эпилептические припадки |
|
Бедренная, таранная, большеберцовая кости |
Непривычная походка, опухлость ног, боли в мышцах во время ходьбы |
|
Височная и теменная кости |
Только эстетический дефект, неприятных симптомов нет |
|
Коленный сустав |
Опухоль мешает нормально ходить |
|
Ребро |
Боль за грудиной |
|
Позвонки |
Развивается сколиоз |
|
«Турецкое седло» |
Гормональные нарушения |
Симптомы
В норме человек не может чувствовать или увидеть бурсу. Если происходит воспаление бурсы локтевого отростка, то появляется утолщение кожи и отечность на задней части локтя. Бурса также может быть заполнена жидкостью и тогда выглядит как маленький мягкий шарик — немного похожий на кисту. В большинстве случаев (при неинфицированных бурситах и не связанных с артритом) локтевой бурсит безболезненный или слегка болезненный. Движение в локтевом суставе не нарушается.
Если бурса инфицирована («септический» бурсит локтевого отростка), то, как правило, развиваются боли, покраснение и болезненность в локте.
Бурсит, связанный с артритом может быть сам по себе безболезненным, но могут быть боли в суставах обусловленные артритом. Пациенты с бурситом локтевого отростка обычно испытывают боль, и припухлость в задней части локтя. Боль обычно усиливается, когда, опираются на локоть или при сгибании или выпрямлении локтя. В менее тяжелых случаях, пациенты могут испытывать только боль и скованность в локте в покое после таких видов деятельности как ношение сумки. Кроме того такие виды деятельности как использование молотка или выпрямление локтя против сопротивления тоже могут вызвать боль в начальных стадиях.
По мере прогрессирования, пациенты могут испытывать симптомы, которые увеличиваются во время занятий спортом или физической деятельностью. Пациенты могут заметить отмечать отек и появление большого выступа над локтевым выступом. Большинство пациентов с локтевым бурситом испытывают боль при касании к локтевому отростку. Иногда могут прощупываться небольшие комочки в области локтевого отростка. Пациенты могут также испытывать слабость в локте особенно при попытке выпрямить локоть против сопротивления.
Лечение остеом
Если опухоль не причиняет больному неудобств, то специалисты медицинского центра «СМ-Клиника» рекомендуют наблюдательную тактику. Если небольшая остеома останавливается в росте, то ее не нужно лечить и удалять.
Лечение остеомы проводится только хирургическим путём. Показания к удалению следующие:
- слишком большой размер;
- боли, вызванные остеомой;
- косметический дефект.
Удаление проводится, если остеома сдавливает соседние органы, причиняя боль и дискомфорт, является эстетическим дефектом, меняет форму костей, вызывает сколиоз, ограничивает подвижность человека, провоцирует болевой синдром. Чаще всего специалисты центра «СМ-Клиника» удалению подлежат опухоли на пазухах носа, челюстях, в слуховых проходах, на бедренных и коленных суставах.
Подготовка к операции стандартная. Это анализы крови и мочи, ЭКГ, флюорография, консультации с терапевтом и анестезиологом. Вмешательство проводится под общим наркозом, в стационаре нужно провести от 1 до 3 дней, в зависимости от объема проведенной операции.
В «СМ-Клиника» работают одни из лучших челюстно-лицевых хирургов и нейрохирургов, которые проводят минимально травматичные операции с применением современных техник и инструментов.
В ходе операции рассекаются мягкие ткани, доступ может быть наружным и внутренним – через слизистые оболочки рта и носа. Удаляется опухоль и часть мягких и костных окружающих ее тканей, чтобы избежать рецидива.
Основные способы удаления:
- кюретаж – наружный доступ, удаление опухоли, выскабливание очага новообразования;
- полное удаление – показано при остеомах в клиновидной пазухе;
- эндоскопическое удаление – проводится при малых размерах опухолей и сложностях доступа к ним, обязательно применяется КТ для контроля над ходом вмешательства, длительность операции – около двух часов.
Если удаление было проведено не полностью, то в 10% случаев возникает рецидив
Поэтому важно обращаться в надежную клинику и к опытному хирургу
Еще один метод удаления остеом – выпаривание лазером. На опухоль направляется лазерный луч, который фактически выжигает ее. Обычно эта методика применяется при небольших новообразованиях.
Как проходит операция
Паховая лимфаденэктомия может выполняться во время хирургического удаления первичной опухоли. Чаще всего лимфоузлы в этом случае удаляются единым блоком вместе со злокачественным новообразованием. Другим вариантом является отсроченное вмешательство. Удаление лимфоузлов в этом случае проводится вторым этапом либо после проведения дополнительных методов диагностики (морфологическое исследование краев отсечения, биопсия сторожевого лимфоузла), либо в отдаленном периоде, когда уже происходит прогрессирование патологии.
Сама процедура по удалению паховых лимфоузлов может выполняться двумя методами – открытым, или традиционным, и закрытым – эндоскопическим. При открытой операции производится обширный разрез тканей, после которых остаются протяженные рубцы. При эндоскопическом вмешательстве все манипуляции выполняются через небольшие проколы. Этот метод дает меньшее повреждение тканей, не оставляет после себя больших рубцов, а также реже вызывает такие осложнения как лимфедема, некроз кожных лоскутов, отек мошонки или вульвы и раневую инфекцию.
Сама по себе такая операция технически очень сложная и, как правило, занимает времени больше, чем удаление первичного очага. Разумеется, она требует высокой квалификации хирурга.
На этапе заживления после удаления паховых лимфоузлов необходим постоянный контроль за состоянием раны. Повязки нужно менять согласно рекомендациям врача. Возможно первое время будет необходимо выполнять пункцию области операции, чтобы эвакуировать скопившуюся жидкость. Постепенно необходимость в процедуре пропадет.
Также необходимо следить за тем, чтобы рана не инфицировалась. При появлении покраснения, отечности, припухлости, при усилении болезненности, неприятного запаха или гнойных выделений необходимо срочно обратиться к врачу.
После операции возможно локальное онемение кожи. Оно развивается из-за того, что во время вмешательства пересекаются нервные окончания. У части пациентов чувствительность со временем восстанавливается.
Базовый марафон «СмелоНЕТ» от MelAnnett

- Базовый марафон «СмелоНЕТ» — это 21 день работы над лицом, шеей и спиной;
- Помощь при выполнении упражнений и доведение до результата лично от Аннет;
- 60% новых упражнений и розыгрыш денежных призов за ваши результаты!
Ну и самое главное — молодое красивое лицо, здоровая спина и королевская осанка с помощью простейших упражнений и эффективных техник самомассажа всего за 21 день. Марафон — это уникальный комплекс простых и эффективных упражнений и техник, рассчитанный на оздоровление организма, запуск процессов естественного омоложения , сгон отёков и снятие спастики мышц.
Нашумевшие марафоны от Меланнетт, пожалуй, самого успешного и крупного бьюти-блогера Рунета, которому на протяжении 9 лет доверяют свою красоту и здоровье 6.000.000+ человек. Только в 2020 году в марафонах приняли участие более 80.000 наших подписчиков из России и стран СНГ. И с каждым годом количество участников только увеличивается!
Омоложения лица и избавления от морщин и заломов
Распрощаемся со вторым подбородком, сделаем красивый
подтянутый овал лица и чёткий «угол молодости»
Здоровой спины и королевской осанки
Красивой и изящной шеи
Подтянутой фигуры
Бонусы
- улучшение зрения (до 4 единиц!)
- избавление от головных болей и мигрени
- усиление либидо
- увеличение густоты волос, бровей, ресниц и их быстрый рост
- избавление от пигментных пятен и куперозной сетки
- беременность при диагнозе «бесплодие»
- повернутый вспять процесс седины


Как проходит марафон
Участники ежедневно получают видео-задания — простые и наглядные упражнения для выполнения
Выполнять упражнения можно в любое удобное время и в любом удобном месте, занимают они от 5 до 30 минут в день
Обратная связь с Аннетт— разбор техник выполнения упражнений, ответы на вопросы и доведение до 100%-ного результата
Доступ к марафону на 8 недель: 3 недели практики на марафоне + 5 недель на закрепление после его окончания
О марафоне в цифрах
9
лет личной практики автора марафона
40
завершенных марафонов
300 000
отзывов с фотографиями результатов
5 000 000
рублей уже отправлено победителям
80 000 000+
марафонов куплено в России и СНГ
6 000 000+
подписчиков сайта и блога
Боль в ухе при заболеваниях других органов
- Мастоидит – воспаление сосцевидного отростка – вызывает интенсивную пульсирующую боль в ухе, отек тканей за ушной раковиной, снижение слуха, гипертермию.
- При артрозе и артрите височнонижнечелюстного сустава пациента беспокоят стреляющие боли в ухе, которые усиливаются при жевании, звук хруста в области виска, со временем возможны нарушение слуха, дефект прикуса.
- Паротит – воспаление слюнной железы, расположенной впереди ушной раковины, сопровождается острыми болями в ухе, усиливающимися при глотании и жевании, припухлостью тканей.
- Воспаление околоушных лимфоузлов (лимфаденит) развиваются при проникновении в них инфекции из больных зубов либо из других очагов воспаления.
- Воспалительные заболевания носоглотки и синусов, злокачественные процессы в гортани и полости рта часто сопровождаются болью в ухе при глотании.
- , пульпиты. Поскольку орган слуха, как и зубы, иннервируются ветвями тройничного нерва, поражение зубов и челюсти могут сопровождаться болями в области уха.
- Атипичная форма инфаркта, когда единственной субъективной жалобой пациента является боль в ухе.
Симптомы опухолей слюнных желез
Доброкачественные опухоли
Из доброкачественных опухолей слюнной железы чаще всего встречается смешанная опухоль, или полиморфная аденома. В основном она располагается в околоушной железе, хотя может поразить и подъязычную, поднижнечелюстную и малые железы в щечной области. Растет опухоль очень медленно, несколько лет, и за долгий срок вполне может достигнуть значительных размеров, став причиной асимметрии лица. Боли при полиморфной аденоме не бывает, парез лицевого нерва отсутствует. В 6% случаев есть вероятность малингизации аденомы, а после удаления она иногда рецидивирует.
Еще одна доброкачественная опухоль – это мономорфная аденома, чаще всего локализующаяся не в самих слюнных железах, а в их выводных протоках. Клинически она протекает как полиморфная аденома.
Из эпителиальных опухолей еще встречаются аденолимфомы, поражающие обычно околоушную слюнную железу и непременно сопровождающиеся реактивным воспалением.
Иногда в слюнных железах развиваются не эпителиальные, а соединительнотканные опухоли, однако это случается намного реже. В детстве это в основном ангиомы: гемангиомы и лимфангиомы. В любом возрасте встречаются липомы и невриномы. Неврогенные опухоли обычно развиваются в околоушных слюнных железах, так как они исходят из ветвей лицевых нервов.
Опухоль слюнной железы
Если опухоль принадлежит к глоточному отростку околоушной железы, то возможен тризм, оталгия и дисфагия.
Промежуточные опухоли
Ацинозноклеточные, мукоэпителиальные (мукоэпидермоидные) опухоли и цилиндромы характеризуются местно-деструирующим инфильтративным ростом, так что их относят к промежуточным новообразованиям. Из них цилиндромы обычно поражают малые слюнные железы, а остальные – околоушные слюнные железы.
Обычно промежуточные опухоли развиваются не слишком быстро, однако при определенных обстоятельствах приобретают все черты злокачественных опухолей, в том числе ускоренный рост, склонность к частым рецидивам и метастазирование в кости и легкие.
Злокачественные опухоли
Такие опухоли могут возникать первично, а могут развиваться их промежуточных и доброкачественных опухолей слюнных желез.
Злокачественные опухоли слюнных желез представлены саркомами и карциномами. Для них характерно очень быстрое увеличение в размерах и инфильтрация в расположенные рядом мягкие ткани (мышцы, слизистую и кожу). Иногда кожа над пораженной железой изъязвляется или краснеет. Для злокачественных опухолей характерен парез лицевого нерва, боли, отдаленные метастазы, увеличенные регионарные лимфоузлы и контрактура жевательных мышц.
Лечение телогеновой алопеции. Какие способы из существующих в медицинской практике самые эффективные?
Облысение данного типа относится к обратимым явлениям, поэтому лечение телогеновой алопеции может быть очень успешным. Но назначаться оно должно исключительно сертифицированными специалистами. Самостоятельные попытки восстановить волосяные фолликулы и их работу едва ли будут успешными. К тому же есть риск нанести вред здоровью в целом. Здесь, как и в случае с другими заболеваниями, нужен грамотный и профессиональный подход.
Что же касается лечения телогеновой алопеции, то все методы можно условно разделить на три группы. Эффективность любой из этих видов терапии будет зависеть от того, когда была обнаружена проблема. Как правило, на ранних этапах ее удается решить полностью. Но ввиду того, что выпадение волос при этом типе заболевания происходит не локально, а диффузно (то есть по всей поверхности головы) диагностика на начальной стадии может осложняться.
Лечение телогеновой алопеции сводится в большинстве случаев к медикаментозной терапии, применению лечебных наружных средств и коррекции образа жизни пациента (если он носит нездоровый характер), а также, если это не помогает, могут понадобиться достижения трансплантологии.
Хорошая новость заключается в том, что эффективность лечения телогеновой алопеции приближается к девяноста процентам, так что отчаиваться не стоит. Из медикаментозных средств, если речь идет о выпадении волос у женщин, при наличии диагноза гиперандрогении (яичникового или надпочечникового генеза) активно применяются гормональные препараты, корректирующие баланс женских и мужских гормонов в организме.
Довольно широко известен такой препарат, как «Финастерид», применяемый преимущественно при мужском облысении. Курс лечения – от шести месяцев и более. Но назначается он только врачом. Самостоятельный прием недопустим ввиду выраженных побочных эффектов феминизации.
Профилактика телогеновой алопеции
Поскольку телогеновая алопеция напрямую связана с общим состоянием организма, лучше не доводить ситуацию до критической точки. Иногда профилактика оказывается наиболее эффективным способом борьбы с этим недугом. И для этого не нужно прилагать немыслимых усилий. Здоровое сбалансированное питание, достаточный отдых (в том числе и ночной сон), избегание стрессовых ситуаций это тот необходимый минимум, который сможет стать основой профилактики телогеновой алопеции.
К более целенаправленным действиям в этом направлении следует отнести снижение нагрузки на волосы в виде искусственного их высушивания с помощью фена и отказ от использования щипцов для завивки и химических составов для окрашивания.
Если вы находитесь в группе риска, то, возможно, в качестве профилактики телогеновой алопеции есть смысл пересмотреть схему лечения гормоносодержащими препаратами. Обязательно сообщите об этом вашему врачу, чтобы вам было подобрано более адекватное лечение.
В некоторых случаях (те самые десять процентов) вылечить телогеновую алопецию вышеуказанными методами не получается. И тогда на помощь лысеющим пациентам спешит современный и безопасный метод HFE, представляющий собой пересадку здоровых волос на поврежденную поверхность. Это дает возможность волосяным фолликулам в прямом смысле зажить новой жизнью.
Если вы ранее видели на фото или видео малоприятные на вид результаты трансплантации волос, которая к тому же несла немалые риски для здоровья, сопоставимые с оперативным вмешательством, то сегодня дело с пересадкой волос обстоит намного лучше. Метод HFE практически безболезненный (даже не требуется анестезия и прием антибиотиков), а результаты обнадеживают. Пересадка происходит вручную (каждый графт отдельно) с помощью микроинструментария, и после нее пациент может сразу же отправляться домой. А далее требуется всего лишь соблюдать рекомендации врача и ждать, когда волосы пойдут в рост.
Заместитель Главного Врача, врач-трихолог
Квалификация
В 2012 году окончила ДонНМУ им.Горького по специальности «Стоматология».
С 2007-2011 года посещает кружок по специальности «Хирургия» на базе кафедры «Оперативная хирургия» ДонНМУ.
Клиническая Ординатура по специальности «Хирургия» на базе ФГБУ им. Бурназяна по специальности «Стоматология хирургическая».
В 2018 году курс профессиональной переподготовки на базе Учебного Центра Дополнительного профессионального образования «Образовательный стандарт» по специальности «Организация здравоохранения и общественное здоровье».
Соискатель ученой степени кандидата медицинских наук.
Дипломированный специалист, постоянный участник международных и российских тематических профессиональных семинаров, форумов, конгрессов по вопросам эстетической медицины.
Когда следует обратиться к врачу
Лечит лимфаденит врач – сосудистый хирург. Записаться на первичный прием необходимо сразу же, после выявления первых симптомов лимфаденита. Болезнь активно развивается, принося боль, дискомфорт и угрозу для всего организма. Поэтому не стоит затягивать с посещением специалиста.
Получить помощь сосудистого хирурга или помощь других специалистов вы можете в АО «Медицина» (клиника академика Ройтберга). У нас работают профессионалы своего дела, которые смогут быстро устранить лимфаденит лимфоузлов. Они подберут комплексное индивидуальное лечение с учетом имеющихся заболеваний, возраста и состояния пациентов.
Диагностика
Увеличенные затылочные лимфоузлы – последствия различных болезней, для определения точного диагноза требуется комплексная диагностика. Первым в списке стоит осмотр и пальпация узлов. Опытный врач на этом этапе уже выскажет предположительный диагноз. После больного отправляют на исследования для уточнения.
- Первым исследованием назначается рентгенография, позволяющая найти изменения, и где располагаются очаги болезни.
- После отправляются на УЗИ, где определяется масштаб поражённых тканей.
- КТ и МРТ помогают врачу гораздо лучше изучить изменения в ткани, чем на рентгене.
- На биопсии производится забор материала для подробного исследования.
- Сдаётся общий анализ крови, определяется наличие воспалительных процессов и злокачественных клеток в организме.
В соответствии с результатами диагностики ставится диагноз, назначается дальнейшее лечение.
Лечение лимфаденопатии
К какому врачу идти с увеличенными лимфоузлами? В зависимости от причины увеличения лимфатических узлов, лечением лимфаденопатии занимаются гематологи, онкологи или инфекционисты. Также можно обратиться к хирургу для проведения биопсии или удаления патологического очага. Стандартное лечение лимфаденопатии включает в себя обезболивающие и жаропонижающие препараты. Если причиной воспаления является инфекция, врач назначает антибиотики или противовирусные препараты. В случае развития абсцесса, возможно, потребуется хирургическое вмешательство. При увеличенном лимфоузле, вызванном онкологическим процессом, лечение может включать оперативное вмешательство, лучевую терапию или химиотерапию.
Возможные осложнения
Паховая лимфаденэктомия является неприятной операцией и сопровождается риском развития некоторых осложнений:
- Лимфорея и серомы – скопление лимфы в ране. В среднем это продолжается около 2 недель, но может сохраняться до 1 месяца. Скопление лимфы в ране является фактором риска вторичного инфицирования и некроза кожи. Если серома обширна, она может вызвать бурный рост соединительной ткани и образование келоидных рубцов.
- Отек вульвы или мошонки.
- Отеки ног, вплоть до развития лимфедемы (слоновости конечности). Отеки могут быть локальными, когда страдает, например, только стопа или кисть, или обширными, когда в процесс вовлекается вся конечность и ткани нижней половины туловища. Отеки сопровождаются болью и потерей мышечной силы.
В рамках лечения лимфедемы проводится комплексная терапия, включающая в себя компрессию, дренирующий массаж, комплекс лечебной физкультуры и уход за кожей пораженной конечности.
Для того чтобы предотвратить или минимизировать риски развития данной патологии, необходимо строго придерживаться ряда правил:
- Не допускать образования отеков, даже незначительных, на пораженной конечности. При их образовании необходимо носить компрессионный трикотаж.
- Следует избегать любых манипуляций, которые могут привести к локальному повышению давления на заинтересованной конечности – долго стоять, носить неудобную обувь, в том числе модельную обувь на каблуках.
- Тщательно следить за тем, чтобы кожа на ногах не была повреждена, избегать образования мозолей, травм, мацерации. Не ходить босиком даже дома по полу и др.
- Следует избегать резких температурных колебаний – бани, сауны, бассейны и др.
Лечение
На основе данных диагностики врач клиники «Медицина 24/7» выбирает лучшую тактику лечения лимфостаза, консервативную или хирургическую.
Лечение может проводиться в условиях стационара клиники или амбулаторно.
Хирургические операции
Хирургическое лечение лимфостаза состоит в создании лимфовенозных анастомозов — сшивании отдельных лимфатических и венозных сосудов. Эта микрохирургическая операция требует от хирурга виртуозной точности, особенно высокой квалификации.
Благодаря созданию анастомозов отток лимфы происходит через венозные сосуды, и отек спадает.
Если причиной лимфостаза стало удаление лимфоузлов, применяется пересадка лимфатических узлов из другой области тела. В этом случае для восстановления нормального лимфотока требуется до полугода.
Для лечения тромбофлебита, выраженной варикозной болезни на фоне лимфедемы в клинике «Медицина 24/7» проводятся малоинвазивные операции флебэктомии — удаления пораженного тромбами венозного сосуда.
Если причиной сдавления лимфатических сосудов стала опухоль, проводится операция по ее удалению. Таким образом, устраняется причина образования лимфедемы.
Физиотерапия
- Лимфодренажный массаж. Для улучшения оттока лимфы применяются разные техники массажа, как ручного, так и аппаратного (пневматического). Эти процедуры помогают устранить отек, уменьшить размеры конечности, снизить риск развития осложнений лимфедемы.
- Магнитотерапия. Воздействие магнитного поля оказывает противоотечное действие, улучшает движение жидкостей тела, лимфы, крови.
- Лазеротерапия. Воздействие лазерного излучения оказывает противовоспалительное действие. Этот метод особенно эффективен при воспалительных, инфекционных причинах лимфостаза.
- Электростимуляция. Электрические импульсы повышают тонус стенок лимфатических каналов и венозных сосудов.
Медикаментозная терапия
Медикаментозное лечение лимфостазов назначается индивидуально и, как правило, включает комплекс препаратов — флеботоников, ангиопротекторов, противовоспалительных, венотропных средств, энзимов, бензопиронов, диуретиков, антиагрегантов, др.
Эффективность медикаментозной терапии зависит от того, насколько правильно врач подберет комплекс препаратов, исходя из причины и особенностей заболевания.
Врачи клиники «Медицина 24/7» имеют большой опыт консервативного и хирургического лечения лимфостазов различного происхождения, что обеспечивает успешные результаты.
После хирургического лечения, а также во время курса физиотерапии, медикаментозной терапии рекомендуется ношение компрессионного трикотажа, который назначит врач клиники.
Материал подготовлен врачом-онкологом, химиотерапевтом, терапевтом клиники «Медицина 24/7» Шогенцуковым Бесланом Фуадовичем.
Борьба с воспалением лимфоузлов на шее
Многих интересует, можно ли лечить воспаление лимфоузлов на шее в домашних условиях. Сама постановка вопроса – неверная. Лимфаденит – это не заболевание, а реакция! И лечить нужно не лимфоузлы, а причину их появления.
С воспаленными лимфоузлами будь осторожна! Их нельзя прогревать, массировать, разминать, давить. Могут возникнуть осложнения. И помни: рядом головной мозг.
Частая ошибка в рассуждениях: «Раз я простужена, надо лечиться теплом». Но не в случае с лимфоузлами на шее. Представь, что ты приложишь сухое тепло к нагноениям. Пороховую бочку разорвет так, что мало не покажется всему организму.
В период лечения рекомендуется соблюдать постельный режим, принимать витамины, есть больше свежих фруктов, а также много пить теплого молока и чая.
На начальном этапе воспаления лимфатических узлов требуется создать условия покоя для пораженного участка. Может понадобиться помощь физиотерапии.
Повышение температуры сигнализирует о прогрессирующей инфекции
И здесь важно получить компетентную помощь. Наличие гнойного воспаления может потребовать даже хирургического вмешательства
Осложнения лимфаденита –
Что касается осложнений, то лимфаденит может осложниться аденофлегмоной, а последняя – привести к развитию флебита, тромбофлебита, сепсиса. Причинами осложнений обычно выступают:
- резкое ослабление иммунитета на фоне вирусных и инфекционных заболеваний,
- если в очаге воспаления кроме обычной микрофлоры (стафилококк, стрептококк) присутствуют еще и анаэробы, например, клостридии и фузобактерии,
- ошибки в постановке диагноза,
- несвоевременное начало лечения,
- неправильное лечение, включая попытки домашнего самолечения.
Профилактикой лимфаденита является своевременная санация полости рта, а также очагов острой и хронической инфекции в организме. Надеемся, что наша статья: Как лечить лимфаденит шеи – оказалась Вам полезной!
1. Высшее проф. образование автора по хирургической стоматологии, 2. На основе личного опыта в челюстно-лицевой хирургии и хирургической стоматологии,3. National Library of Medicine (USA),4. The National Center for Biotechnology Information (USA),5. «Амбулаторная хирургическая стоматология» (Безруков В.),6. «Детская хирургическая стоматология и челюстно-лицевая хирургия» (Топольницкий О.).
Лечение
Методы лечения увеличенных лимфатических узлов зависят от основной причины.
Инфекции
Увеличение лимфатического узла обычно возникает в результате инфекции. В таких случаях лимфатический узел должен вернуться к своему нормальному размеру, как только заболевание проходит. Увеличенные лимфатические узлы обычно не требуют лечения, если они не являются болезненными. Однако, если беспокоят симптомы, могут помочь следующие средства:
- теплый компресс несколько раз в день для облегчения боли
- прием нестероидных противовоспалительных препаратов для уменьшения дискомфорта
- покой
Если симптомы сохраняются или ухудшаются, несмотря на домашнее лечение, человек должен обратиться к врачу. Врач может назначить антибиотики для лечения основной инфекции.
Рак
Химиотерапия и лучевая терапия являются возможными методами лечения лимфомы. Лечение лимфомы Ходжкина и неходжкинской лимфомы зависит от нескольких факторов:
- тип лимфомы
- на какой стадии находится рак
- общее состояние здоровья человека
Некоторые варианты лечения включают:
- химиотерапия
- лучевая терапия
- иммунотерапия
ВИЧ
Человек с ВИЧ может получать антиретровирусные препараты, которые помогают держать вирус под контролем. Эти препараты уменьшают количество вируса в крови и жидкостях организма человека.
Лечение
Лечение зависит от основного процесса, первично возникшего в молочной железе, обычно лимфаденопатия вторична. При воспалении применяются антибиотики, нагноения вскрываются. При раковой опухоли проводится удаление их одним блоком с молочной железой и окружающими тканями, химиотерапия и локальное облучение.
Поражение злокачественными клетками лимфоузлов подмышечной зоны возможно при множестве новообразований, только адекватная диагностика и достаточный клинический опыт врача помогут выявить первопричину. Для лечения опухолевой патологии в Клинике Медицина 24/7 используются не только стандартные подходы, но и эксклюзивные методики, которыми владеют единицы российских специалистов.