Контактный дерматит: симптомы и лечение
Содержание:
К какому врачу обратиться при аллергии вокруг глаз
Специфическое лечение, направленное на устранение причины аллергических реакций глаз, назначает врач-аллерголог. Тактика лечения основана на определении аллергена, минимизации контакта с ним и подбором индивидуальной лекарственной схемы.
Чтобы установить факт именно аллергии и определить аллерген, назначают диагностические исследования:
- офтальмологический осмотр;
- клинический анализ крови с подсчетом эозинофилов;
- исследование мазка со слизистых;
После подтверждения диагноза и выявления аллергена специалист разработает для вас индивидуальную лечебную схему. Помимо специфических симптоматических и антигистаминных препаратов она может включать иммунокорректирующие средства. В случае присоединения вторичной инфекции, показаны антибиотики.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе.
Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии.
При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик и\или противогрибковый препарат).
Цетиризин
Цетиризин тормозит гистаминопосредованную раннюю фазу аллергической реакции, предотвращает различные физиологические и патофизиологические эффекты гистамина, такие как расширение и повышенная проницаемость капилляров (развитие отека, крапивницы, покраснение), стимулирование чувствительных нервных окончаний (зуд, боль) и сокращение гладких мышц органов дыхания и желудочно-кишечного тракта.
На поздней стадии аллергической реакции цетиризин не только ингибирует выделение гистамина, но и миграцию эозинофилов и других клеток, ослабляя таким образом позднюю аллергическую реакцию. Снижает экспрессию молекул адгезии, таких как молекула межклеточной адгезии 1-го типа (intercellular adhesion molecule-1 — ICAM-1) и молекула адгезии сосудистого эндотелия 1-го типа (vascular cellular adhesion molecule-1 — VCAM-1), которые являются маркерами аллергического воспаления.
Кроме того, в отличие от других препаратов, применяемых при кожных проявлениях аллергии, цетиризин не только блокирует Н1-гистаминовые рецепторы, но и подавляет кожный ответ на тромбоцит-активирующий фактор . Это подтверждено результатами многочисленных клинических сравнительных исследований: способность кумулироваться в кожных покровах позволяет препарату купировать зуд и гиперемию более эффективно, чем таким средствам, как эбастин, эпинастин, терфенадин, фексофенадин и лоратадин .
Для цетиризина характерен низкий объем распределения по сравнению с другими антигистаминными препаратами — 0,5 л/кг. Это обеспечивает более высокие концентрации вещества во внеклеточном пространстве, где и находятся Н1-гистаминовые рецепторы. Таким образом обеспечиваются их полная занятость и наивысший противогистаминный эффект . Еще одной особенностью препарата является высокая способность проникновения в кожу. Через 24 часа после приема однократной дозы цетиризина концентрация в коже оказывается равной или даже несколько превышает концентрацию в крови. Преимуществом цетиризина является стероид-спаринговый эффект: при одновременном назначении цетиризина и ингаляционных глюкокортикостероидов у больных бронхиальной астмой доза последних может быть снижена или не повышаться, несмотря на контакт с аллергеном.
Среди цетиризинов особое место занимает Цетрин. В исследовании Е.Е. Некрасовой и соавт. у пациентов с хронической крапивницей Цетрин показал наиболее высокую эффективность среди других дженериков цетиризина и лучшие результаты с точки зрения фармакоэкономики .
Причины появления
Ранее уже были перечислены основные факторы, которые могут спровоцировать появление той или иной формы дерматита. Все воспаления и раздражения болезни кожи являются следствием отдаленных или спровоцированных причин.
К отдаленным относятся генетическая предрасположенность или приобретенная индивидуальная предрасположенность. Последняя возникает, например, из-за аллергии или перенесенного инфекционное заболевания.
Близкими причинами, спровоцировавшими развитие дерматита, являются различные состояния, на которые организм реагирует раздражением кожи. К ним относятся стрессы, контакты с химикатами, реакция на климат, гормональные изменения в организме.
Не зависимо от того, что стало результатом появления болезни, помните: дерматиты нужно незамедлительно начать лечить, пока они не приняли затяжной хронический характер.
Народное лечение аллергического дерматита
Для снятия зуда при лечении аллергического дерматита могут быть использованы следующие народные средства: содержимое одной упаковки детского крема перемешивают с одной столовой ложкой сока, выжатого из листьев растения золотой ус, добавляют одну чайную ложку валерьяновой настойки и столовую ложку оливкового масла. Полученной смесью необходимо обрабатывать кожные покровы, нанося её тонким слоем. Растительные сборы, используемые при лечении аллергического дерматита, довольно разнообразны и могут иметь следующие составляющие: трава трёхцветной фиалки, петрушка, цикорий заливаются стаканом горячей кипячёной воды и настаиваются около десяти часов, после чего настой процеживают и принимают по 1/2 стакана три-четыре раза в день за тридцать минут до еды в продолжение одного-двух месяцев. Затем после небольшого перерыва (семь-десять дней) курс лечения можно повторить. Для приготовления сбора можно также использовать шиповник, цветы калины, череду. При аллергическом дерматите используют также ветки чёрной смородины, настоянные около десяти часов. Готовую настойку пьют по одной столовой ложке пять-шесть раз в день, также отваром можно обрабатывать поражённые кожные покровы. Для лечения аллергического дерматита можно использовать и листья ежевики. Несколько чайных ложек листьев ежевики (четыре-пять) добавляют на 400 мл кипятка и настаивают три-четыре часа, после чего принимают за полчаса до приёма пищи по ½ стакана в продолжение тридцати дней.
[], [], []
Что такое Аллергический дерматит —
Аллергический дерматит — это заболевание, которое развивается как ответная реакция организма больного на воздействие факультативного раздражителя (т. е. вещества, на которое у нормальных здоровых людей аллергических реакций не развивается) путем непосредственного контакта с кожей в течение даже достаточно короткого времени.
В таких случаях принято говорить о том, что организм заболевшего приобрел повышенную чувствительность, или сенсибилизировался, по отношению к данному веществу, которое с момента начала заболевания становится для конкретного больного аллергеном. Причем сенсибилизация является довольно специфической и развивается, как правило, в отношении только одного определенного вещества или группы сходных по химическому строению веществ.
Как проявляется аллергия на глазах – симптомы
Описанный выше риноконъюнктивальный синдром характерен для нескольких форм аллергии глаз. Они отличатся причинами и характером поражений.
Аллергический дерматит
Аллергическое воспаление век. Развивается при использовании косметики или глазах капель с аллергеном, а также в рамках комплексной пищевой аллергии. Проявляется красной кожей век и области вокруг глаз, отеком, слезотечением. Иногда могут появляться мелкие папулы на веках.
Аллергический конъюнктивит
Аллергическое воспаление слизистых глаз. Симптомы аллергического конъюнктивита– сильное покраснение конъюнктивы, обильное слезотечение, выраженная отечность тканей. Без лечения может из острой формы перейти в хроническую – тогда к водянистым выделениям могут присоединиться гнойные.
Поллинозный конъюнктивит
Аллергическое поражение слизистых глаза в ответ на контакт с пыльцой растений. Поллиноз отличается сезонным течением – проявляется во время их цветения весной и летом. На фоне снижения обоняния, чихания и насморка возникает слезливость, зуд и ощущение песка в глазах.
Температурная аллергия глаз
Местная гиперреакция на воздействие холодного воздуха или солнечных лучей. Слизистые краснеют, отекают, глаза слезятся и чешутся. Характерный признак – шелушение век.
Отличать виды аллергии глаз важно для подбора эффективного лечения
Питание при аллергическом дерматите
Питание при аллергическом дерматите в первую очередь подразумевает исключение из рациона продуктов, которые его вызывают. Если же аллергический дерматит развился по другой причине или аллерген не был определён, рекомендуется сбалансировать питание и исключить из рациона высокоаллергенные продукты. При аллергическом дерматите не рекомендуется употреблять следующие продукты:
- Алкоголь.
- Цитрусовые.
- Яйца.
- Майонез, горчицу и др. приправы, специи и соусы.
- Орехи.
- Рыбу.
- Мясо птицы.
- Кондитерские изделия из шоколада.
- Кофе.
- Какао.
- Копчёности.
- Редис, помидоры, синенькие.
- Молоко.
- Дыни и арбузы.
- Клубнику.
- Сдобу.
- Мёд.
- Грибы.
[], [], [], [], [], [], [], [], []
Может ли пациент самостоятельно диагностировать и справиться с симптомами аллергического дерматита?
Нет и ещё раз нет!
Чем и как лечить аллергодерматоз, должен определять только врач, так как неверно диагностированное и неправильно подобранное самостоятельное лечение, может привести не только к распространению и ухудшению заболевания с хронизацией процесса, но и к субдепрессивным и поведенческим расстройствам.
- Лечение необходимо комплексное, но в первую очередь направленное на устранение повторного контакта пациента с аллергеном. Чтобы выяснить вид аллергена, наличие перекрестных аллергических реакций и степень выраженности патологических расстройств иммунитета, назначают иммунологическое обследование.
- Не стоит забывать, что эти заболевания, как правило, протекают на фоне отклонений от нормы желудочно-кишечного тракта, нервной системы, минерального и углеводного обмена, эндокринопатий, наследственных нарушений, поэтому обязательно выявляются и устраняются симптомы сопутствующих нарушений. Терапия состоит из системного и наружного лечения, подавляющего аллергическое воспаление и утраняющее действия запускающих факторов.
- В комплексе применяют гипоаллергенную диетотерапию, гипосенсибилизирующее лечение, устраняют вред, связанный с профессиональными обязанностями, и избегают бытовых контактов с сенсибилизаторами. Кроме этого, назначают физиотерапевтические методы лечения.
- Для закрепления проведенного лечения, необходим повседневный уход за кожей. Обязательным условием является увлажнение кожи специальными средствами, особенно после купания, и избегание горячих ванн с моющими препаратами, ощелачивающими кожу.
Таким образом, своевременное обращение к врачу дерматологу обеспечит современный рациональный подход к лечению, без развития побочных реакций, и позволит бороться с обострением на ранней стадии заболевания, долговременно контролируя течение аллергодерматоза.
Диетотерапия и правильное питание при контактном дерматите
Успешное лечение дерматоза во многом зависит от рациона пациента. Грамотно подобранное питание позволит ускорить процесс выздоровления и поможет организму совладать с последствиями негативного воздействия
Поскольку контактный дерматит отличается высокой аллергической настроенностью, важно исключить из меню пациента все продукты, которые могут усилить воспалительную и аллергическую реакцию, а также способствовать затяжному течению болезни
Соблюдение диеты при дерматозе направлено на устранение возможных аллергенов из рациона, а также снабжение организма полезными веществами и микроэлементами, потребность в которых при воспалительных процессах кожи повышается. При этом, второе требование имеет особое значение при контактном дерматите, а первое — при аллергическом
Нередко временное устранение сенсибилизирующих веществ из рациона пациента позволяет дифференцировать контактный аллергический и атопический дерматиты, что особенно важно для последующей тактики терапевтического воздействия
Особое внимание при дерматозе следует уделить количеству потребляемой жидкости, поскольку именно обильное питье способствует очищению организма. Только когда организм освободится от раздражающих факторов изнутри, он начнет бороться с кожным воспалением
Это несколько основных принципов, на основе которых должен составляться рацион пациентов, страдающих контактным дерматитом.
Причины
Аллергии могут возникнуть у пациентов в любом возрасте, даже если в прошлом никаких неадекватных реакций на растения, медикаментозные средства, пыльцу и прочие аллергены замечено не было. Появление подобных реакций организма может свидетельствовать о сбоях в работе иммунитета или генетических изменениях в организме пациента. Кровяные клетки, отвечающие за образование антител к патогенным микроорганизмам, в какой-то момент могут негативно отреагировать на вещества, оказавшиеся в организме, что и вызывает аллергию.
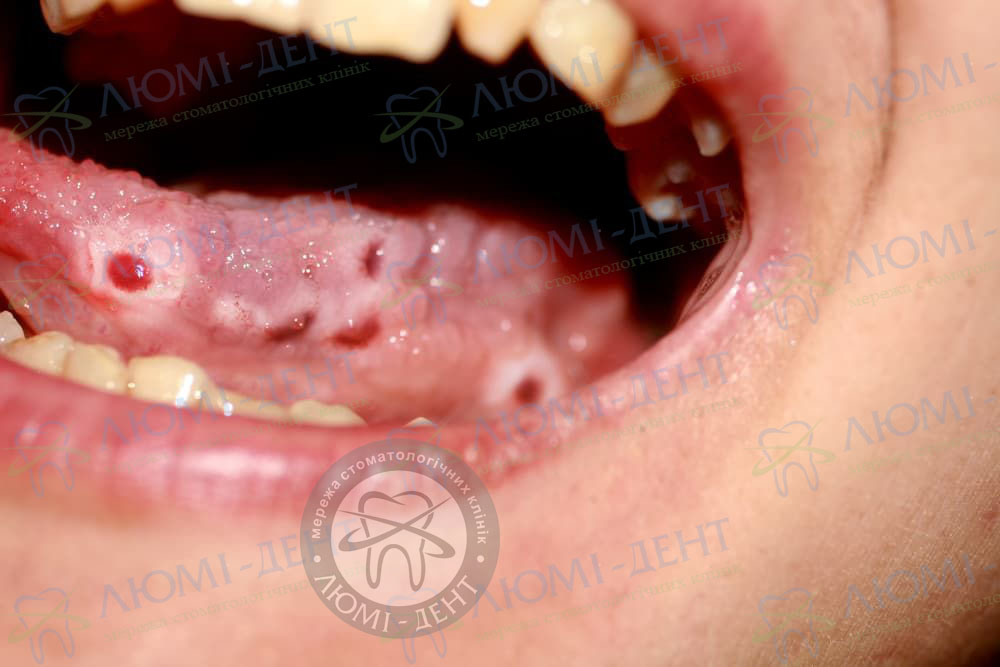
По словам специалистов, около трети населения планеты страдает от тяжелейших проявлений аллергии. Около 20% всех случаев появления сыпи отмечается в полости рта.
Специалисты выделяют две группы причин появления заболевания:
- Вещества, попадающие в организм пациента. К ним относятся медикаментозные средства, пыльца, плесень и многое другое. Подобные вещества могут вызвать своеобразные реакции иммунной системы, выражаемые в высыпаниях, жжении и зуде мягких тканей, слизистой оболочки полости рта. Иммунитет может неблагоприятно отреагировать не только на сильнодействующие и антибиотические препараты, но и на любые другие лекарства. Негативная реакция кожи и слизистой оболочки может быть также вызвана гормональными сбоями или плохой экологией;
- Вещества, вступающие в контакт со слизистой оболочкой полости рта. К ним относятся предметы, оказывающие непосредственное влияние на слизистую оболочку и раздражающие ее. Например, зубные протезы из низкокачественных материалов могут вызвать аллергические реакции. Патогенные микроорганизмы и продукты их жизнедеятельности, накапливающиеся в ложе протеза, могут раздражать слизистую оболочку. Аллергические стоматиты контактного типа могут быть спровоцированы медикаментами, применяемыми при лечении у стоматолога.
Лечение у детей
Аллергический дерматит у ребёнка лечится так же, как и у взрослого. Безусловно, дозы назначаемых врачом лекарственных средств обязательно применяются только по возрасту.
В первую очередь рекомендуется попытаться выявить, на что так могла среагировать кожа и максимально быстро исключить этот продукт из рациона или предмет из обихода
Важно на период терапии исключать из питания и продукты с высокой способностью провоцировать развитие аллергии.6. Назначение препаратов внутрь должно быть строго по рекомендациям доктора, в соответствующих возрасту дозировках
Как правило, это средства с адсорбирующим эффектом, препараты с противоаллергической активностью.1
Назначение препаратов внутрь должно быть строго по рекомендациям доктора, в соответствующих возрасту дозировках. Как правило, это средства с адсорбирующим эффектом, препараты с противоаллергической активностью.1
Если необходимо применение и наружного лечения, то оно также назначается врачом, выполняется строго по показаниям и на непродолжительный срок, как правило, до снятия симптомов.
В качестве наружных препаратов могут использоваться:
- Средства для снятия зуда местного действия с содержанием антигистаминных веществ.
- Гормональные кремы.
- Средства с заживляющими эмолентами, в последствии с переходом на смягчающие средства.4
Родителям стоит запомнить, на что конкретно у ребёнка произошло развитие аллергического дерматита и в будущем не допускать повторного его появления. По возможности, рекомендуется выполнять специальные диагностические исследования для подтверждения реакции на предмет или продукт (к ним относят постановку кожных проб, патч-тестов).4
Диагностика атопического дерматита
Диагностика атопического дерматита основывается преимущественно на клинических данных. Чаще всего используют критерии, разработанные Hanifin и Rajka в 1980 г.
Основные критерии:
- Зуд кожи даже при наличии минимальных проявлений на коже;
- Типичная морфология и локализация высыпаний: дети первых двух лет жизни –эритема, папулы, микровезикулы с локализацией на лице и наружных (разгибательных) поверхностях конечностей; дети старшего возраста – папулы, лихинификация симметричных участков внутренних (сгибательных) поверхностей конечностей; подростки и взрослые — выраженная лихинификация и сухость кожи, покрытые чешуйками пятна и папулы, распложенные в суставных сгибах, на лице и шее, плечах и в области лопаток, по наружной поверхность верхних и нижних конечностей, пальцев рук и ног.
- Личная и\или семейная история атопии (наличие других аллергических заболеваний у пациента или родственников).
- Хроническое или рецидивирующее течение.
Дополнительные (малые) критерии:
- Повышенный уровень общего и специфических IgE-антител, положительны кожные тесты с аллергенами.
- Пищевая и/или лекарственная аллергия.
- Начало заболевания в раннем детском возрасте (до 2-х лет).
- Гиперлинейность, усиление кожного рисунка ладоней («складчатые») и подошв.
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса).
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей).
- Шелушение, ксероз (сухость кожи).
- Неспецифические дерматиты рук и ног.
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы).
- Белый дермографизм.
- Бледность или эритема (покраснение) лица.
- Зуд при повышенном потоотделении.
- Складки на передней поверхности шеи.
- Периорбитальная гиперпигментация (темные круги вокруг глаз — аллергическое сияние). — Линия Деньи-Моргана (продрльная суборбитальная складка на нижнем веке)
- Экзема сосков.
- Хейлит.
- Рецидивирующий конъюнктивит.
- Кератоконус (коническое выпячивание роговицы).
- Передние субкапсулярные катаракты.
- Влияние стресса, факторов окружающей среды.
- Непереносимость шерсти, обезжиривающих растворителей.
Для постановки диагноза достаточно 3х основных критериев и не менее 3х дополнительных.
Факторы, провоцирующие обострение атопического дерматита: эмоциональный стресс.
Online-консультации врачей
| Консультация гомеопата |
| Консультация эндоскописта |
| Консультация эндокринолога |
| Консультация нейрохирурга |
| Консультация андролога-уролога |
| Консультация специалиста по лазерной косметологии |
| Консультация педиатра |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация доктора-УЗИ |
| Консультация кардиолога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация гинеколога |
| Консультация гастроэнтеролога |
| Консультация проктолога |
| Консультация стоматолога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Дерматит глазных век — что это за болезнь?
Дерматит на глазах — это воспалительная патология, которая поражает кожные покровы век. Сопровождается воспаление, как правило, зудом, гиперемией, отеком, жжением, высыпаниями. Симптоматика болезни зависит от формы, которая определяется причиной, спровоцировавшей недуг.
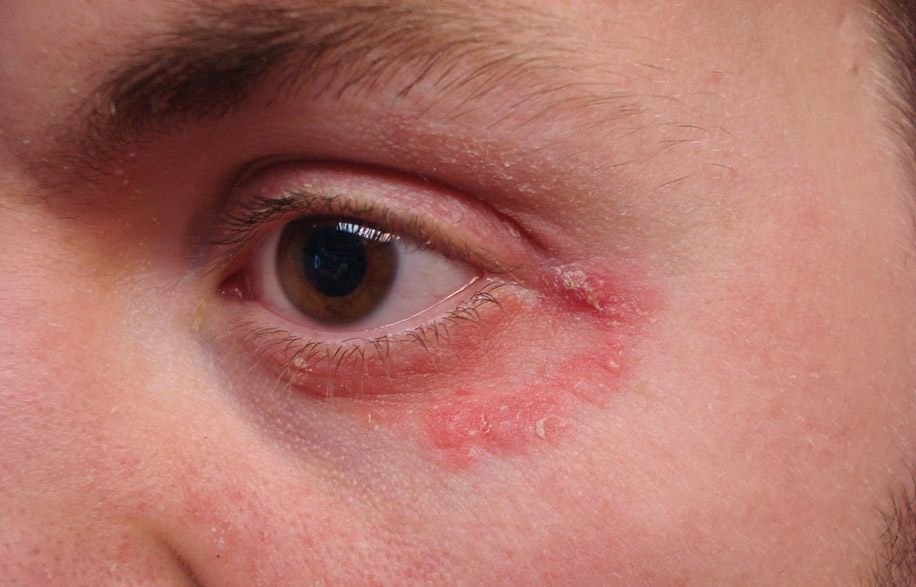
Опасность патологии заключается в том, что люди обычно устраняют только ее симптомы. Жжение, зуд, сухость кожи на веках доставляют сильный дискомфорт. Больной пытается избавиться от него, используя мази, кремы и капли без предварительного обследования у окулиста. При этом сама болезнь продолжает поражать организм, его иммунную систему. Это приводит к другим заболеваниям: блефариту, блефароконъюнктивиту, кератиту, кератоконъюнктивиту. На коже век могут образовываться рубцы, морщины углубляются, иногда не смыкается глазная щель. Редко, но бывает и такое, что дерматит становится одной из причин раковой опухоли.
Профилактика контактного дерматита
Лучшая профилактика контактного дерматита — избегать контакта с аллергенами или раздражителями, вызывающими ваши симптомы. Однако это не всегда возможно.
Если нет возможность полностью исключить контакт с причиной дерматита, постарайтесь свести её повреждающее действием к минимуму.
После контакта с аллергеном или раздражителем промойте этот участок кожи водой или вымойте его с веществом-заменителем мыла (средство для смягчения кожи, см. ниже). Это необходимо сделать как можно быстрее.
Вы можете носить средства защиты, чтобы снизить контакт с аллергенами или раздражителями. Обычно контакт с раздражителями происходит через руки, поэтому снизить вероятность контакта можно с помощью перчаток — это легко и действенно. Если резина также вызывает у вас раздражение, под резиновые перчатки вы можете надевать хлопковые. Время от времени снимайте перчатки, так как пот может усилить раздражение кожи. Если вы работаете с химическими веществами, соблюдайте требования по технике безопасности и охране труда, в которых будет указано, и используйте рекомендованные средства защиты.
Если вы знаете, что определенный вид косметического средства, мыла или другое средство вызывает у вас контактный дерматит, попробуйте сменить его. Изучите его состав, чтобы убедиться, что новое средство не содержит раздражителей или аллергенов, которые являются причиной вашей болезни. Чтобы получить эту информацию, в некоторых случаях вам может потребоваться связаться с производителем или посмотреть информацию в интернете.
Наносите средства для смягчения кожи часто и в больших количествах (прочитайте подробнее о лечении контактного дерматита). Они помогут избежать пересыхания кожи и будут способствовать ее заживлению. Зажившая кожа сможет обеспечить более эффективную защиту от аллергенов и раздражителей. Используйте также смягчающие средства-заменители мыла, так как мыло в твердой и жидкой форме сушит кожу
Это особенно важно, если по работе вам приходится часто мыть руки
Защитные кремы можно наносить, чтобы создать барьер для раздражителей. Если правильно их использовать, они могут помочь избежать причин дерматита. Однако не полагайтесь на них всецело как на единственную форму защиты.
Диета при аллергическом дерматите
Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
Продолжительность элиминационной диеты не менее 6-8 месяцев. Именно диетическое питание позволяет снизить общее состояние гиперреактивности. При этом меню диеты должна соответствовать возрастной/половой потребности в основных питательных веществах и калорийности. Меню питания у взрослых должно по максимуму исключать все продукты, обладающие высокой аллергизирующей активностью (кофе, шоколад, коровье молоко, клубника, сыры и др.). Также, питание предусматривает исключение/ограничение продуктов, содержащих пищевые добавки (антиоксиданты, вкусовые добавки консерванты, красители).
Что можно сделать
Поскольку на заболевание в большей степени влияют психологические факторы, лечением должен заниматься соответствующий специалист – психотерапевт. Самостоятельная работа со своим состоянием очень редко приводит к хорошим результатам, поскольку требуются серьезная подготовка, знания и опыт. Со специалистом лечение будет эффективным и более быстрым.
Как избавиться от нейродермита на фоне психосоматики:
В первую очередь пройти полное обследование, чтобы исключить другие возможные причины заболевания, например, аллергические.
Привести в норму состояние пищеварительной системы, поскольку нарушения пищеварения усугубляют течения болезни.
Обратиться за помощью к психотерапевту. Он поможет пересмотреть жизненные позиции, найти причины психологических проблем, углубиться в свою психику и разобраться со всеми страхами. В случае с детьми психотерапевт работает и с ребенком, и с родителями
Детям важно чувствовать и понимать, что родители всегда его поддержат и они на его стороне.
В качестве психотерапевтических техник в лечении могут применяться медитации и ведение дневника эмоций. Чтобы не допустить рецидива нейродермита, если он возник как следствие психологических нарушений, необходимо работать именно с психикой.
Лекарства помогают только на какое-то время. Если не справиться с психологическими проблемами, болезнь будет возвращаться. В рамках терапии психотерапевт придерживается следующей общей схемы:
- Сначала необходимо определить исходную ситуацию, которая вызвала появление нейродермита.
- Конкретизировать эмоцию, возникшую в той ситуации. Это может быть горе, гнев, стыд, вина – у каждого человека эмоция будет своя.
- Подобрать психологические техники, которые помогут проработать эмоцию.
- Скорректировать эмоциональное состояние, выработать у пациента новые формы реакций на провоцирующие факторы.
Плюсы работы с психотерапевтом здесь и в том, что улучшается состояние не только кожи, но и организма в целом, поскольку психика может влиять и на другие органы. Например, тревожность часто выступает причиной сразу нескольких заболеваний. Проработав такую эмоцию, человек ослабляет ее влияние на организм в целом.
Поэтому лечение нейродермита при психосоматике с помощью психотерапии эффективно при любой локализации кожных симптомов: на руках, ногах, лице и пр. Кроме психотерапевта с пациентом могут работать дерматолог, невролог и аллерголог. Так удается воздействовать на все возможные причины нейродермита и добиться длительной ремиссии.
6 марта 2020
Лечение аллергического контактного дерматита
Первым и самым важным шагом при лечении аллергии, является исключение контакта организма пациента с аллергеном. Без этого любая терапия будет абсолютно безрезультатной.
Если заболевание вызвано нательным украшением, то его нужно снять. Если причиной аллергии является контакт с раздражителем на рабочем месте, то в идеале нужно сменить работу. Если это не представляется возможным, то необходимо максимально ограничить любые контакты с аллергеном, а также обязательно пользоваться средствами индивидуальной защиты.
Если раздражитель случайно попал на кожу, то необходимо как можно быстрее смыть его под проточной водой с мылом, после чего насухо вытереть кожу полотенцем. При аллергии на бытовую химию необходимо либо полностью отказаться от ее применения либо перейти на гипоаллергенные средства.
Медикаментозное лечение заболевания включает в себя использование как местных, так и системных препаратов. Терапия проводится в амбулаторных условиях, лишь в самых тяжелых случаях, когда наблюдается поражение большей части кожи, лечение проводят в специализированном дерматологическом стационаре.
При остром течении заболевания, когда наблюдается воспаление и мокнутие пораженных участков кожи, показано нанесение примочек с жидкостью Бурова.
 |
| Примочки для лечения аллергического контактного дерматита |
Хороший терапевтический эффект дают кортикостероидные мази. Назначать данные лекарственные средства может только лечащий врач. Кортикостероиды наносят на пораженную кожу 1-2 раз в день, курс лечения не должен превышать 14 дней.
В обязательном порядке назначаются антигистаминные средства, которые снимают кожный зуд и уменьшают отек. Обычно их принимают раз в сутки, курс лечения составляет 10 дней.
Если вышеописанная схема лечения не дает результатов, то врач может назначить прием системных кортикостероидов.
Как ставится диагноз?
Чтобы исключить или подтвердить аллергический контактный дерматит, врач проведёт кожную пробу. Она заключается в том, что на кожу наносятся образцы распространённых обычных аллергенов и тех, которые есть на вашем рабочем месте. Если возникает покраснение и воспаление, то на нанесённое вещество есть аллергия.
В редких случаях требуется биопсия (анализ образца ткани) кожи, чтобы исключить другие заболевания (псориаз или иные воспалительные дерматозы).
Если диагноз «раздражительный контактный дерматит» подтвердится, то лечение будет иметь три направления:
- Избегать воздействия раздражающего агента.
- Восстановить повреждённую кожу.
- Снять воспаление.
Если нельзя исключить контакт с раздражающим веществом, то можно надевать респиратор, очки, спецодежду или, к примеру, латексные перчатки с внутренним хлопковым слоем. Это нужно для того, чтобы пот впитывался тканью и не вредил коже.
Причины
Этот тип дерматита основан на развитии кожных реакций с участием иммунной системы. То есть, Организм человека воспринимает какой-либо действующий на него фактор или вещество, как чужеродное, что в итоге и проявляется соответствующими симптомами.
Важно помнить, что такая нетипичная реакция со временем пройти не может. Она будет проявляться постоянно в большей или меньшей степени после контактирования с повреждающим агентом, так как клетки иммунной системы “помнят” о провокаторе всегда и малейшее его воздействие приведёт к незамедлительной их активации и соответствующему ответу.. Что же может выступать в качестве провокатора развития аллергического дерматита?
Что же может выступать в качестве провокатора развития аллергического дерматита?
Медикаментозная терапия
Любую медикаментозную терапию назначает только лечащий врач. Менять препараты или «выписывать» их себе самостоятельно — опасно и может только ухудшить состояние.
Топические кортикостероиды
Топические кортикостероиды (ТКС) стали основой лечения атопического дерматита с момента их внедрения в дерматологию в 1950-х годах. Главная задача таких препаратов — оказать противовоспалительное действие. Сейчас кортикостероиды изготавливают в формах мази, крема, лосьона, геля, спрея и пены. Разные препараты подходят для определенных областей тела. Мази лучше наносить на грубые участки, например ладони и подошвы, и на самые сухие — туловище и конечности. Крем можно использовать на многих областях, включая изгибные и генитальные области. Для нежных зон существует также специальная форма «крело». Пенки, спреи и гели более привлекательны с косметической точки зрения, их проще наносить на волосы и лицо.
Длительное и нерациональное применение кортикостероидов может привести к побочным эффектам, включая пурпуру, телеангиэктазии, стрии, очаговый гипертрихоз (повышенный рост волос) и угревидные или розацеаподобные высыпания. Наиболее тревожный из этих эффектов — атрофия кожи, которая может возникнуть от любого ТКС, но в большей степени от мощных средств, особенно на более тонкой коже и у пожилых пациентов. ТКС может также усугублять другие дерматозы, такие как розацеа и периоральный дерматит.
Существует даже такое понятие, как кортикостероидная фобия. Этот феномен — один из факторов неэффективности лечения пациентов с атопическим дерматитом и экземой. Проблема в том, что люди могут получить дезинформацию о топических кортикостероидах от друзей и родственников, из СМИ. В этом случае можно посоветовать довериться лечащему врачу и пробовать различные схемы терапии.
Нет радикального метода, который вылечил бы экзему раз и навсегда. Но топические кортикостероиды — эффективный способ лечения большинства пациентов в стадии обострения. ТКС должны применяться коротким курсом для того, чтобы острые процессы стихли, прошло воспаление, а значит, закрылись «входные ворота» для инфекций и прекратился зуд.
Топические ингибиторы кальциневрина
Местные ингибиторы кальциневрина — бесценные агенты второй линии после применения топических кортикостероидов. Эти препараты одобрены для лечения всех стадий атопического дерматита и экземы, а некоторые подходят даже для хронического поддерживающего лечения.
Ключевое преимущество ингибиторов кальциневрина в том, что они являются нестероидными иммуномодуляторами и, следовательно, не вызывают побочных эффектов, которые могут появиться при применении кортикостероидов.
Кортикостероиды следует использовать в начале лечения, чтобы погасить воспаление на коже, а затем подключать ингибиторы кальциневрина, чтобы ввести заболевание в ремиссию и предотвратить рецидив.
Почему возникает трофическая венозная экзема
Венозная экзема чаще всего наблюдается у пациентов среднего и пожилого возраста — по данным ведущих европейских дерматологов, она поражает до 20% пациентов старше 70 лет. Это связывают со следующими причинами:
- Варикозное расширение вен.
- Перенесённый тромбоз глубоких вен пораженной конечности.
- Наличием венозных трофических язв.
- Перенесённый целлюлит на пораженной конечности.
- Хронический отеком голени, усугубляемым жаркой погодой и длительным статическим положением (стоянием).
Главной же причиной появления патологии является варикозная болезнь, поэтому иногда можно встретить термин «Варикозная экзема».
Венозная экзема нетипичной локализации
Достаточно часто признаки экземы можно обнаружить и у молодых пациентов с длительным анамнезом варикозной болезни. Нет доктора, как в государственной, так и в частной клинике, который бы не наблюдал венозную экзему у пациентов до 40 лет.
Лечение аллергического контактного дерматита
Чтобы лечение аллергического контактного дерматита было успешным, необходимо полностью устранить аллерген, вызвавший заболевание. При аллергии на средства бытовой химии рекомендуется пользоваться защитными перчатками. В случае возникновения аллергии на синтетические материалы, при покупке одежды необходимо тщательно изучать ткань, ее состав, рекомендуется носить только хлопчатобумажное белье. При аллергии на металл и металлические части (пуговицы, молнии, кнопки и крючки) необходимо избегать их контакта с кожей.
В лечении аллергического контактного дерматита эффективно применение кортикостероидных мазей: локойд, адвантан, элоком и т.п. Если появились большие пузыри, их нужно прокалывать. Для снятия отечности и зуда назначают современные антигистаминные препараты: кларитин, зиртек, эриус, зодак, цетрин и др.
Психосоматика нейродермита у ребенка
В детском возрасте нейродермит может развиваться из-за потребности во внимании, чаще всего от матери. Провоцирующими факторами также выступают постоянные стрессы из-за напряженных ситуаций в семье. В подростковом возрасте кожные заболевания выступают следствием проблем в общении со сверстниками, например, если ребенка не принимает коллектив.
Еще нейродермит у ребенка могут провоцировать:
- состояние обиды;
- низкая самооценка;
- постоянные упреки и недовольство родителей;
- ощущение вины из-за семейных конфликтов.
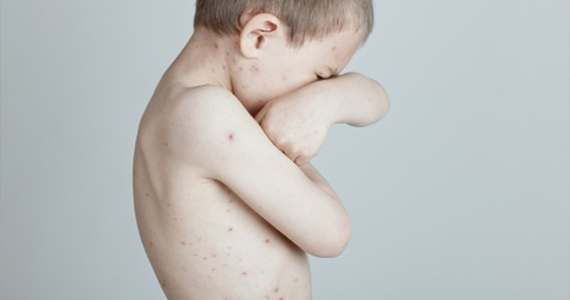
В детском возрасте влияние психики очень сильное, поэтому даже медикаментозное лечение может давать лишь кратковременный эффект
Это показывает важность применения психотерапии.