Бронхоэктатическая болезнь — симптомы и лечение
Содержание:
- Классификация бронхоэктазов
- 3.Симптомы и диагностика
- Острый бронхиолит
- Лечение:
- Причины врожденной и приобретенной формы
- Причины бронхоэктатической болезни
- 2.Причины
- 4.Лечение
- Анатомия легких
- 1.Что такое биопсия легких и ее разновидности?
- Последствия бронхоэктатической болезни
- К каким докторам следует обращаться если у Вас Бронхоэктатическая болезнь:
- Патогенез и патоморфология
- 3.Симптомы и диагностика
- 3.Симптомы и диагностика
- 2.Зачем проводится биопсия и как ее делают?
- Патоморфология
- Симптомы Бронхоэктатической болезни:
- ДИАГНОСТИКА БРОНХОЭКТАТИЧЕСКОЙ БОЛЕЗНИ
Классификация бронхоэктазов
Виды:
- Веретенообразный
- Варикозный
- Цилиндрический
- Мешотчатый
С патоморфологической точки зрения выделяют все 2 формы заболевания:
- атрофическую
- гипертрофическую
Бронхоэктаз, согласно другой классификации, может быть:
- врожденным
- приобретенным
Ателектатический бронхоэктаз — который развивается в зоне обширных ателектазов легких и характеризуется равномерным расширением многих бронхиальных ветвей, а паренхима легких имеет вид пчелиных сот.
Деструктивный бронхоэктаз (известен в медицине также как каверна бронхогенная) — в большинстве случаев это мешотчатый бронхоэктаз, который формируется при нагноении бронха и окружающих его тканей.
Постбронхитический бронхоэктаз — который появляется в исходе хронического бронхита как следствие дистрофических изменений стенок бронхов или в исходе острого бронхита по причине гнойного расплавления стенки бронха или нарушений ее тонуса.
Постстенотический бронхоэктаз — появляется дистальнее места сужения бронха при бронхостенозе, а причиной является застой слизи и атонии стенок.
Ретенционный бронхоэктаз — развивается в результате потери тонуса стенки бронха или ее растяжения бронхиальным секретом. Такое может быть при муковисцидозе и пр.
Выделяют такие фазы течения бронхоэктаза:
- Обострение
- Ремиссия (затихание процессов и симптоматики)
Существуют такие осложнения рассматриваемой болезни:
- Кровохарканье и кровотечение
- Рецидивирующие пневмонии
- Вторичный амилоидоз
- Дыхательная и сердечно-легочная недостаточность
- Эмфизема легких
3.Симптомы и диагностика
Буллезная болезнь чревата сокращением содержания связанного кислорода в крови и нарушениями вывода отработанной углекислоты; это может привести к сердечной недостаточности (вплоть до остановки сердечной деятельности) и ряду других серьезных осложнений – в частности, истончению и разрыву альвеолярных стенок при интенсивной физической нагрузке или сильном кашле, воспалениям легочных мешков и т.д.
Однако начальные стадии, как правило, бессимптомны; лишь при значительной площади легочной ткани, пораженной буллезными расширениями, появляется одышка, физическая и умственная утомляемость, снижение массы тела (нередко с непропорциональным расширением межреберных пространств и грудной клетки в целом), хрипы и присвист в дыхании, «мокрый» кашель. По мере нарастания сердечной и дыхательной недостаточности присоединяется специфическая симптоматика в виде болей в груди, цианозной бледности, характерного цвета ногтей и пр.
Диагностика проводится с применением спирометрической аппаратуры, рентгеновских и томографических методов, лабораторных анализов крови (вкл. специальное исследование процессов газообмена).
Острый бронхиолит
Острый бронхиолит — острое воспаление мелких бронхов и бронхиол, протекающее с дыхательной недостаточностью и обилием мелкопузырчатых хрипов. Заболевание развивается преимущественно у детей на первом году жизни. Наиболее часто бронхиолит вызывают респираторно-синцитиальный вирус, вирусы парагриппа, несколько реже — аденовирусы, ещё реже — микоплазмы и хламидии.
Клиническая картина острого бронхиолита
Обычно лихорадка продолжается 2-3 дня (при аденовирусной инфекции — до 8-10 дней). Состояние детей довольно тяжёлое, выражены признаки дыхательной недостаточности: цианоз носогубноготреугольника, одышка экспираторная или смешанная, тахипноэ. Часто наблюдают вздутие грудной клетки, участие вспомогательной мускулатуры вдыхании, втяжение уступчивых мест грудной клетки. При перкуссии выявляют коробочный перкуторный звук, при аускультации — рассеянные влажные мелкопузырчатые хрипы на вдохе и выдохе. Значительно реже выслушивают средне- и крупнопузырчатые влажные хрипы, количество которых изменяется после откашливания.
Осложнения осторого бронхиолита у детей могут развиться при прогрессировании дыхательных расстройств. Увеличение РаС02, развитие гиперкапнии, свидетельствующие об ухудшении состояния, могут привести к апноэ и асфиксии; очень редко возникают пневмоторакс и медиастинальная эмфизема.
Лабораторные и инструментальные исследования
При рентгенографии органов грудной клетки определяют признаки вздутия лёгких, в том числе повышение прозрачности лёгочной ткани. Возможны ателектазы, усиление прикорневого лёгочного рисунка, расширение корней лёгких. При исследовании газового состава крови выявляют гипоксемию, снижение Ра02и РаС02 (последнее из-за гипервентиляции). Спирографическое обследование в раннем возрасте провести обычно не удаётся. Показатели периферической крови могут быть не изменены или выявляют невыраженные увеличение СОЭ, лейкопению и лимфоцитоз.
Острый обструктивный бронхит у детей
Острый обструктивный бронхит — острый бронхит, протекающий с синдромом бронхиальной обструкции. Обычно развивается у детей на 2-3-м году жизни.
Клиническая картина острого обструктивного бронхита
Признаки бронхиальной обструкции нередко развиваются уже в первый день ОРВИ (раньше, чем при бронхиолите), реже — на 2-3-й день болезни. У ребёнка наблюдают шумное свистящее дыхание с удлинённым выдохом, слышное на расстоянии (дистанционные хрипы). Дети могут быть беспокойными, часто меняют положение тела. Однако общее их состояние, несмотря на выраженность обструктивных явлений, остаётся удовлетворительным. Температура тела субфебрильная или нормальная. Выражены тахипноэ, смешанная или экспираторная одышка; в дыхании может участвовать вспомогательная мускулатура; грудная клетка вздута, втягиваются её уступчивые места. Перкуторный звук коробочный. При аускультации выявляют большое количество рассеянных влажных средне- и крупнопузырчатых, а также сухих свистящих хрипов.
Лабораторные и инструментальные исследования
На рентгенограмме органов грудной клетки выражены признаки вздутия лёгких: повышение прозрачности лёгочной ткани, горизонтально расположенные рёбра, низкое расположение купола диафрагмы. При исследовании газового состава крови обнаруживают умеренную гипоксемию. В анализе периферической крови возможны небольшое увеличение СОЭ, лейкопения, лимфоцитоз, при аллергическом фоне — эозинофилия.
Диагностика
Чаще всего острый бронхит у детей необходимо дифференцировать с острой пневмонией. Для бронхита характерен диффузный характер физикальных данных при удовлетворительном общем состоянии детей, тогда как при пневмонии физикальные изменения асимметричны, выражены признаки инфекционного токсикоза, значительно нарушено общее состояние. Лихорадка более длительная, в периферической крови выражены воспалительные изменения: нейтрофильный лейкоцитоз, увеличение СОЭ. Рентгенологически определяются локальные инфильтративные изменения лёгочной ткани.
При повторных эпизодах бронхиальной обструкции необходимо проводить дифференциальную диагностику с бронхиальной астмой.
Лечение:
Врач-пульмонолог подбирает программу лечения исходя из результатов лабораторных исследований, постановки диагноза и степени тяжести заболевания. Оно может строиться на санации полости рта, глотки, придаточных пазух носа, трахеобронхиального дерева, на проведении постурального дренажа, грудной физиотерапии, ингаляции, лечения антибиотиками, противовоспалительными, антибактериальными препаратами, стероидной терапии, кислородотерапии. А также доктор может назначить иммуномодулирующие, противовирусные препараты, витаминотерапию, диету, инфузионную терапию.
Причины врожденной и приобретенной формы
Причиной бронхоэктатической болезни врожденной формы могут выступать генетические факторы, аномальное развитие органов дыхательной системы, врожденные дефекты.
Приобретенная форма развивается по причине сопутствующих заболеваний, связанных с инфекционным поражением органов дыхательной системы и других патологий.
Какие заболевания могут спровоцировать развитие бронхоэктатической болезни:
- хронический бронхит;
- пневмония;
- абсцесс лёгкого;
- пневмофиброз;
- туберкулез;
- интерстициальные заболевания легких профессионального генеза;
- различные патологии соединительной ткани;
- новообразования в органах средостения и легких;
- системное заболевание — саркоидоз;
- инородные тела в дыхательных путях.
Причины бронхоэктатической болезни
Причины развития бронхоэктатической болезни пока еще полностью не установлены. Наиболее важными этиологическими факторами, в определенной мере доказанными, являются следующие.
- Генетически обусловленная неполноценность бронхиального дерева (врожденная «слабость бронхиальной стенки», недостаточное развитие гладкой мускулатуры бронхов, эластической и хрящевой ткани, недостаточность системы бронхопульмональной защиты — см. «Хронический бронхит»), что приводит к нарушению механических свойств стенок бронхов при их инфицировании.
- Перенесенные в раннем детском возрасте (нередко и в более старшей возрастной группе) инфекционно-воспалительные заболевания бронхопульмональной системы, особенно часто рецидивирующие. Они могут вызываться различными инфекционными возбудителями, но наибольшее значение имеют стафило- и стрептококки, гемофильная палочка, анаэробная инфекция и др. Разумеется, инфекционно-воспалительные заболевания бронхопульмональной системы вызывают развитие бронхоэктатической болезни при наличии генетически обусловленной неполноценности бронхиального дерева. Инфекционные возбудители играют также огромную роль в развитии обострений нагноительного процесса в уже измененных и расширенных бронхах.
- Врожденное нарушение развития бронхов и их ветвления, что приводит к формированию врожденных бронхоэктазов. Они наблюдаются всего лишь у 6% больных. Врожденные бронхоэктазы характерны также для синдрома Картегенера (обратное расположение органов, бронхоэктазы, синуситы, неподвижность ресничек мерцательного эпителия, бесплодие у мужчин в связи с резким нарушением подвижности сперматозоидов).
Бронхоэктазы легко возникают у больных врожденными иммунодефицитами и врожденными анатомическими дефектами трахео-бронхиального дерева (трахеобронхомегалия, трахеопищеводный свищ и др.), при аневризме легочной артерии.
Бронхоэктазы могут сопутствовать муковисцидозу — системному, генетически детерминированному заболеванию с поражением экзокринных желез бронхопульмональной системы и желудочно-кишечного тракта.
[], [], [], [], [], [], [], [], [], []
2.Причины
Фундаментальной, физической причиной появления хриплых компонент в общем звуке дыхания является то, что воздушный поток, – в норме ламинарный, т.е. плавный, свободный, беспрепятственный, равномерный, – становится турбулентным, вихревым, со спиралеобразными «воронками» и нелинейным распределением скоростей в разных слоях.
Непосредственными причинами подобных завихрений в воздухоносных путях выступают:
- отечность стенок и тканей вследствие воспалительных процессов (пневмония, бронхит, трахеит и мн.др.);
- наличие аномального количества слизи, присутствие крови, гноя, лимфы или серозной жидкости в дыхательных путях;
- патологическое неравномерное сужение (обструкция, стеноз) или расширение (дилатация) просветов в воздухоносных органах;
- механическое давление со стороны растущей опухоли, или же прорастание злокачественной неоплазии во внутреннее пространство дыхательных путей и полостей;
- инородное тело в органах дыхания.
4.Лечение
Следует отметить, что на данном этапе развития медицины патологические изменения легочной паренхимы являются необратимыми; таким образом, речь может вестись только о приостановлении процесса и паллиативном смягчении его последствий. Решающее значение имеет стадийность: чем раньше выявлена буллезная тенденция, тем эффективней указанные меры. Лечение обычно носит комплексный или комбинированный характер, т.е. может включать как консервативные, так и радикальные подходы (малоинвазивное хирургическое вмешательство эффективней медикаментозной терапии). В зависимости от установленной этиологии и доминирующей симптоматики, могут быть показаны диуретики, бронхолитики, антибиотики (при наличии сопутствующего или фонового воспаления), гормональные средства. Назначается также особая дыхательная гимнастика и ЛФК, периодические курсы профилактического лечения. Строго обязательным является пожизненное исключение вредных привычек и нормализация образа жизни; в некоторых случаях рекомендуется сменить место работы, – если есть основания считать профессиональную вредность одним из этиопатогенетических факторов.
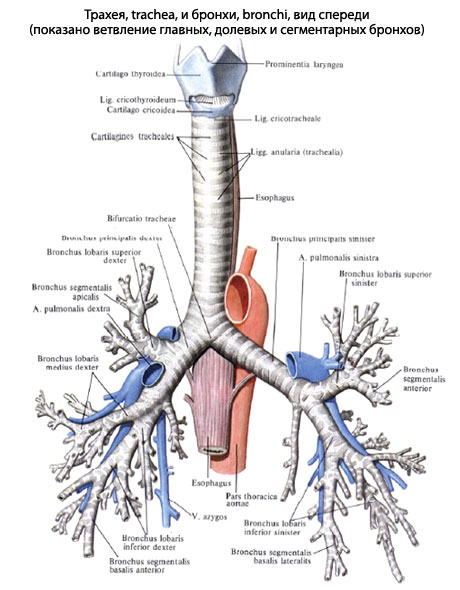
Анатомия легких
верхняя, средняя и нижняяверхней и нижнейсердцеверхушкаплоская мышца, разделяющая грудную и брюшную полостиСами легкие состоят из следующих частей:
- трахея;
- бронхиальное дерево;
- легочные дольки;
- ацинусы.
Бронхиальное дерево
Бронхиальное дерево состоит из бронхов различного порядка:
- Долевые бронхи (первого порядка). Данные структуры отходят непосредственно от главного бронха и направляются к каждой доле легкого. Таким образом, главный бронх справа делится на 3, а слева – на 2 долевых бронха первого порядка.
- Сегментарные бронхи (второго порядка). Эти бронхи начинаются от долевого бронха и несут воздух к различным сегментам легкого. Каждому бронху второго порядка соответствует свой сегмент. Всего в левом легком насчитывается 8 сегментов, а в правом – 10. Сегменты, как и доли, отделены друг от друга прослойками соединительной ткани.
- Бронхи третьего порядка и менее (до пятого порядка включительно). Их диаметр составляет всего несколько миллиметров. Если в стенках более широких бронхов имелись хрящевые образования, здесь они исчезают. Зато на этом уровне в стенке появляются гладкомышечные клетки. Они поддерживают форму бронха, препятствуя слипанию стенок. В определенных условиях может произойти спазм гладких мышц. Тогда просвет мелких бронхов окажется полностью закрытым, и воздух не будет поступать дальше.
- Бронхиолы. Следующим звеном являются так называемые бронхиолы. Они расположены непосредственно внутри легкого. На конце каждой бронхиолы расположен так называемый ацинус, являющийся основной функциональной единицей легкого.
болезнетворных
Ацинусы
гемоглобиномПри бронхоэктатической болезни наступают следующие изменения в анатомии и физиологии легких:
- Расширение бронхов среднего мелкого калибра. Лишенные хрящевой основы бронхи расширяются, теряя нормальную форму. Они перестают сжиматься при спазме гладких мышц. Основной причиной является растяжение соединительной ткани, которая содержится в стенке бронха.
- Скопление слизи. В расширенных бронхиолах начинает скапливаться слизь, которая в норме выводится из легких. Это объясняется застоем воздуха и отсутствием мышечного тонуса в стенках.
- Нарушение прохождения воздуха. В расширенном участке может произойти закупорка бронха. Она обусловлена слипанием стенок, отеком лекгого (при воспалении) слизистой оболочки или скоплением слизи (или гноя).
- Воспаление бронха. При попадании в расширенный бронх инфекции происходит ее активное размножение. Чаще всего это сопровождается скоплением гноя, который не может нормально оттекать из-за деформированных стенок. Развивается воспалительный процесс, ведущий к отеку слизистой оболочки.
- Очаги пневмосклероза. Длительное воспаление ведет к изменениям в клеточной структуре ткани. Мышечные клетки погибают, а на их месте образуется плотная соединительная ткань. В результате образуется участок пневмосклероза, который не участвует в процессе дыхания.
пневмониябронхит
1.Что такое биопсия легких и ее разновидности?
В ходе биопсии легких берется небольшой фрагмент ткани легкого, который исследуется под микроскопом. Биопсию легких можно проводить четырьмя основными способами. Выбор метода зависит от того, в какой части легкого берут образец, а также от общего состояния здоровья пациента.
Основные способы проведения биопсии:
- Биопсия при бронхоскопии легких. Для получения образца ткани легких через рот или нос в дыхательные пути вводится бронхоскоп. Этот метод можно использовать при наличии инфекционных заболеваний у пациента, или если пораженная легочная ткань находится рядом с бронхами.
- Пункционная биопсия легких. При этом виде биопсии легких длинную иглу вводят через стенку грудной клетки. Этот метод используется, если патологическая ткань легкого расположена близко к стенке грудной клетки.
- Открытая биопсия легких. При открытой биопсии легких делается разрез между ребрами для получения образца ткани. Этот метод используется, если для постановки диагноза необходима большая часть ткани легкого.
- Видеоторакоскопическая биопсия легких. Торакоскопическая операция — это особый вид биопсии, осуществляющийся через проколы в грудной клетке с использованием эндоскопических инструментов.
Последствия бронхоэктатической болезни
Основными последствиями и осложнениями бронхоэктатической болезни являются:
- хроническая дыхательная недостаточность;
- пневмосклероз;
- легочное сердце;
- амилоидоз почек;
- септицемия;
- легочные кровотечения.
Хроническая дыхательная недостаточность
Типичными признаками дыхательной недостаточности являются:
- одышка при физической нагрузке;
- мышечная слабость;
- повышенная утомляемость;
- головокружение;
- посинение кончика носа, кончиков пальцев;
- непереносимость холода.
Амилоидоз почек
Симптомами амилоидоза почек, которые не характерны для неосложненных бронхоэктазов, являются:
- отеки в области рук, ног, лица;
- повышение артериального давления;
- гепатоспленомегалия (увеличение в размерах печени и селезенки);
- диарея.
К каким докторам следует обращаться если у Вас Бронхоэктатическая болезнь:
Пульманолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Бронхоэктатической болезни, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Патогенез и патоморфология
Сначала повреждаются стенки дыхательных путей, страдают механизмы их защиты (к примеру, иммунные реакции), эвакуация слизи становится ненормальной, потому восприимчивость к инфекциям растет. Инфекционное воспаление, которое возникает несколько раз, повреждает эластические ткани стенок бронхов, происходит расширение просвета дыхательных путей.
Что касается патоморфологии бронхоэктазов, происходит расширение бронхов, гнойное воспаление и некротические изменения их слизистой оболочки, перибронхиальный фиброз. От причины, которая привела к болезни, зависит расположение бронхоэктазов по сегментам.
3.Симптомы и диагностика
Выделяют несколько клинических типов ателектаза (обтурационный, дистензионный, компрессионный, смешанный), однако доминирующим и наиболее грозным его следствием является дыхательная недостаточность. Отмечается цианоз (синюшность кожных покровов), одышка с аритмичным, поверхностным, учащенным дыханием, тахикардия, «провал» артериального давления, реже – боль в области спавшегося легкого. У новорожденных зачастую выражены «стонущие хрипы», мышечное напряжение, судороги.
Выраженность клинической картины варьирует от малосимптомной до фатальной. Острый дефицит связанного кислорода в крови (гипоксемия), смещение рН крови в кислотную сторону (ацидоз), общее кислородное голодание (гипоксия), прогрессирующие изменения в паренхиме легких и структуре дыхательных путей (в т.ч. за счет хронически повышенной нагрузки на непораженные участки) создают реальную угрозу жизни.
Своевременная и точная диагностика легочного ателектаза критически важна, однако зачастую она сопряжена с рядом сложностей, поскольку симптоматика может быть неспецифичной. Помимо тщательного изучения жалоб и анамнеза, производится аускультативное и перкуторное исследование; назначают ряд лабораторных анализов крови (общеклинический, биохимический, определение рН и газового состава, выявление антител и др.). По показаниям осуществляются инструментальные исследования: спирометрия, рентгенография, бронхоскопия (в т.ч. в лечебных целях), КТ, эндоскопическая биопсия для гистологического анализа.
3.Симптомы и диагностика
Клиника легочного кандидоза напоминает симптоматику пневмонии и, в силу недостаточной специфичности, может вызвать определенные дифференциально-диагностические трудности. К типичным проявлениям относятся повышенная или высокая температура, лихорадочное состояние, слабость, ночной гипергидроз (аномальная потливость), а также изнурительный кашель, – сухой или со слизистым, реже кровянистым отделяемым, – и бронхоспазм. В некоторых случаях присоединяется плеврит с обильным выпотом.
Развитие кандидоза легких может быть острым или же принимать хроническое, вялое, волнообразное течение (например, по мере подавления бактериальной составляющей коинфекции состояние больного улучшается, но с активизацией грибка ухудшается вновь). В целом, симптоматика обычно значительно выражена, состояние пациента тяжелое. Связанная с кандидозом легких смертность среди наиболее ослабленных больных достигает 60-70%, однако опасным это заболевание является в любых, даже самых благополучных категориях пациентов, – из-за высокой вероятности развития тяжелой дыхательной недостаточности, сепсиса, обширных очагов некроза, гнойно-расплавляющих абсцессов и других осложнений.
Диагноз устанавливают путем сопоставления данных анамнеза, клинической картины, результатов аускультации, лабораторного и инструментального исследования (серологические анализы, рентген, КТ, бронхоскопия и т.д.). Дифференциальная диагностика проводится с пневмониями, бронхитами, саркоидозом, туберкулезом.
2.Зачем проводится биопсия и как ее делают?
Зачем проводится биопсия?
Биопсия легкого проводится для выявления следующих заболеваний:
- Саркоидоза или фиброза легких. В редких случаях биопсия легких проводится при тяжелой пневмонии, особенно если диагноз не окончательный.
- Рака легких.
- Для оценки других аномалий, обнаруженных при рентгене грудной клетки или компьютерной томографии. Биопсия легкого обычно делается, когда другие тесты не могут точно определить причину возникновения проблем с легкими.
Как делают биопсию легких?
Биопсия при бронхоскопии и пункционная биопсия не требуют послеоперационного пребывания в больнице, в отличие от открытой биопсии, при которой вы проведете в стационаре, по крайней мере, несколько дней.
Биопсия при бронхоскопии проводится врачом — пульмонологом. Обычно используют тонкий, гибкий бронхоскоп. В редких случаях биопсия может быть сделана с помощью жесткого бронхоскопа. Бронхоскопия обычно занимает от 30 до 60 минут. Вы будете находиться в послеоперационной палате от 1 до 2 часов.
Пункционная биопсия легких проводится рентгенологом или пульмонологом. Используют томограф, ультразвук или флюороскоп для управления иглой при биопсии. Делается небольшой прокол и вводится игла. В ходе процедуры необходимо задержать дыхание и избегать появления кашля. После того, как требуемое количество ткани собрано, иглу удаляют и на место прокола накладывают повязку.
Открытая биопсия легких проводится хирургом при общей анестезии. Врач сделает большой надрез между ребрами и возьмет образец ткани легкого. При видеоторакоскопической биопсии делают только два небольших разреза. Пациент испытывает гораздо меньше боли, и восстановление происходит быстрее. Вся процедура занимает около часа.
Патоморфология
Расширению подвергаются преимущественно бронхи среднего калибра, реже — дистальные бронхи и бронхиолы. Выделяют цилиндрические, веретенообразные, мешотчатые, смешанные бронхоэктазы.
При цилиндрических бронхоэктазах расширение бронхов умеренно выражено, существенной деформации бронхиального дерева не происходит. Веретенообразные бронхоэктазы характеризуются умеренным расширением и деформацией бронхов и уменьшением числа делеций бронхов. Мешотчатые бронхоэктазы — это наиболее тяжелая форма бронхоэктатической болезни, при этом вначале поражаются проксимальные (центральные) бронхи, а по мере прогрессирования заболевания происходит расширение, а затем повреждение с последующим фиброзом дистальных бронхов. В результате этих патологических процессов образуются в периферических отделах бронхоэктазы в виде «мешков», заполненных гноем.
Бронхоэктазы чаще всего локализуются в задних базальных сегментах нижних долей обоих легких и средней доли правого легкого.
Наиболее характерными патоморфологическими проявлениями бронхоэктазий являются:
- расширение бронхов цилиндрической или мешотчатой формы;
- картина хронического гнойного воспалительного процесса в стенке расширенных бронхов с выраженным перибронхиальным склерозом;
- атрофия и метаплазия бронхиального мерцательного эпителия в многорядный или многослойный плоский, местами — замещение эпителия грануляционной тканью;
- перестройка сосудистой сети бронхов и легких (раскрытие резервных капилляров; формирование артериовенозных анастомозов; гипертрофия мышечного слоя бронхиальных артерий и их расширение; формирование в стенках вен миоэластоза, миоэластофиброза, эластофиброза). Указанные изменения артерий могут быть причиной кровохарканья при бронхоэктатической болезни;
- изменения легочной ткани в виде ателектаза, пневмофиброза и эмфиземы.
Симптомы Бронхоэктатической болезни:
В зависимости от формы расширения бронхов различают бронхоэктазии: а) цилиндрические, б) мешотчатые, в) веретенообразные и г) смешанные. Между ними существует много переходных форм, отнесение которых к тому или иному виду бронхоэктазии осуществляется зачастую произвольно. Бронхоэктазии делят также на ателектатические и не связанные с ателектазом, что, несомненно, удобно в практическом отношении.
По клиническому течению и тяжести на основе классификации В. Р. Ермолаева (1965) различают 4 формы (стадии) заболевания: а) легкую, б) выраженную, в) тяжелую и г) осложненную. По распространенности процесса целесообразно различать одно- и двусторонние бронхоэктазии с указанием точной локализации изменений по сегментам. В зависимости от состояния больного в момент обследования должна указываться фаза процесса: обострение или ремиссия.
Среди больных бронхоэктазиями преобладают мужчины, составляющие около 60-65 %. Обычно заболевание распознается в возрасте от 5 до 25 лет, однако установить время начала заболевания бывает затруднительно, поскольку первые обострения процесса рассматриваются зачастую как «простуда» и не оставляют следа в памяти больного. Тщательное собирание анамнеза с обязательным опросом родителей позволяет установить начальные проявления легочной патологии в первые годы или даже первые месяцы жизни у большинства больных. Исходном пунктом заболевания часто бывает перенесенная в раннем возрасте пневмония.
За последние десятилетия клиника бронхо-эктатической болезни претерпела существенные изменения, связанные с уменьшением числа тяжелых и учащением более легких, так называемых «малых», форм заболевания.
Основной жалобой больных является кашель с отделением более или менее значительного количества гнойной мокроты. Наиболее обильное отхаркивание мокроты отмечается по утрам (иногда «полным ртом»), а также при принятии больным так называемых дренажных положений (поворачивание на «здоровый» бок, наклон туловища вперед и др.). Неприятный, гнилостный запах мокроты, который в прошлом считался типичным для бронхоэктазии, в настоящее время встречается лишь у наиболее тяжелых больных. Суточное количество мокроты может составлять от 20-30 до 500 мл и даже более. В периоды ремиссий мокрота может не отделяться вовсе. Собранная в банку мокрота обычно разделяется на два слоя, верхний из которых, представляющий собой вязкую опалесци-рующую жидкость, содержит большую примесь слюны, а. нижних целиком состоит из гнойного осадка. Объем последнего характеризует интенсивность нагноительного процесса в значительно большей степени, чем общее количество мокроты.
Кровохарканье и легочные кровотечения наблюдаются редко, преимущественно у взрослых больных. Изредка они бывают единственным проявлением заболевания при так называемых «сухих» бронхоэктазиях, характеризующихся отсутствием в расширенных бронхах нагноительного процесса.
Одышка при физической нагрузке беспокоит почти каждого третьего больного. Она далеко не всегда связана с дефицитом функционирующей легочной паренхимы и зачастую исчезает после операции. Боли в груди, связанные с плевральными изменениями, наблюдаются у значительной части больных.
Температура поднимается до субфебрильных цифр, как правило, в периоды обострений. Высокая лихорадка, снижающаяся после отхаркивания обильной застоявшейся мокроты, иногда наблюдается у более тяжелых больных. Также преимущественно в периоды обострений больные жалуются на общее недомогание, вялость, понижение работоспособности, подавленность психики (обычно при наличии зловонной мокроты и неприятного запаха при дыхании).
Внешний вид большинства больных мало характерен. Лишь при тяжелом течении отмечаются некоторая задержка в физическом развитии и замедленное половое созревание у детей и подростков. Цианоз, а также булавовидная деформация пальцев («барабанные палочки»), считавшаяся в прошлом типичным симптомом бронхоэктазий, в последние годы встречаются редко.
ДИАГНОСТИКА БРОНХОЭКТАТИЧЕСКОЙ БОЛЕЗНИ
Диагностика бронхоэктатической болезни основана на проведении исследований, которые помогают выявлять очаги воспаления и уточнять особенности течения болезни у конкретного пациента. Применяется общий осмотр, перкуссия и аускультация грудной клетки, рентгенография легких и бронхоскопия. Также может потребоваться взять материал на цитологию и другие лабораторные исследования, провести исследования дыхательной функции.
Бронхография проводится после введения в бронхи рентгенконтрастного вещества. Исследование позволяет подробно изучить строение бронхиального дерева и выявить нарушения. Также информативными методами диагностики является компьютерная томография и магнитно-резонансная томография.