Капиллярная мальформация — симптомы и лечение
Содержание:
- Какие бывают кисты яичников?
- Диагностика обструктивного бронхита у детей
- Цианоз (синюшность) кожи в детском возрасте
- Факторы возникновения отека ног (нижних конечностей)
- Список литературы
- Определение болезни. Причины заболевания
- Дисбактериоз высыпания на коже ребенка
- Причины возникновения
- «Мраморность» патологическая
- Чесотка
- Симптомы капиллярной мальформации
- Почему у малышей часто страдает кожа?
Какие бывают кисты яичников?
Все кисты яичников делят на две большие группы: функциональные, которые встречаются в большинстве случаев, и патологические, с которыми врачам приходится сталкиваться намного реже.
Функциональные кисты — это результат нарушений во время менструального цикла. Обычно они не вызывают осложнений и исчезают самостоятельно. Они бывают трех типов:
- Фолликулярные. К середине менструального цикла в яичниках женщины созревает один фолликул — пузырек с яйцеклеткой. В норме он должен вскрыться и выпустить ооцит. Если этого не происходит, и фолликул продолжает расти, он превращается в кисту.
- Кисты желтого тела. После того как фолликул выпускает яйцеклетку, он превращается в особую железу — желтое тело. Оно вырабатывает гормоны эстрогены и прогестерон. Если беременность не наступает, желтое тело атрофируется. А если в нем накапливается жидкость, оно превращается в кисту.
- Тека-лютеиновые кисты нередко развиваются как побочный эффект лечения бесплодия гормональными препаратами.
Патологические кисты яичников не связаны с менструальным циклом. Они всегда характеризуются появлением «неправильных» клеток, которых не должно быть в норме. Наиболее распространенные разновидности патологических кист:
- Эндометриоидные. Это одна из форм эндометриоза — состояния, при котором ткань эндометрия (слизистой оболочки матки) попадает в нехарактерные места и там растет. В яичниках она может образовывать полости с жидкостью. Нередко они представляют собой «шоколадные» кисты, заполненные темной кровью.
- Дермоидные кисты, или тератомы — особая разновидность доброкачественных опухолей из эмбриональных клеток. Внутри них могут находиться разные ткани, например, кожа, волосы, ногти. Дермоидные кисты озлокачествляются очень редко.
- Цистаденомы — доброкачественные новообразования из эпителиальных клеток. Обычно они заполнены содержимым слизистого или водянистого характера.
Диагностика обструктивного бронхита у детей
Обследование детей с обструктивным бронхитом проводят педиатр, детский пульмонолог и детский отоларинголог. Диагноз устанавливается на основании истории болезни (анамнеза), объективного осмотра, физикального, лабораторного и инструментального обследования.
Правильный сбор анамнеза имеет большое, иногда решающее значение в диагностике. Он направлен на поиск факторов, которые могли поспособствовать развитию обструктивного бронхита
При опросе врач обращает внимание на следующие детали:
- особенности развития первых симптомов заболевания;
- интенсивность, продолжительность и динамику клинических проявлений;
- историю развития последних недель беременности, родов и первых дней жизни ребёнка;
- характер вскармливания, возможные срыгивания;
- наследственность;
- наличие аллергических реакций, ранее перенесённых заболеваний, их частоту;
- диспансерное наблюдение у узких специалистов;
- результаты предшествующей диагностики;
- эффект от ранее назначенной терапии.
Во время осмотра и физикального исследования наблюдаются:
- бледность и мраморность кожи, посинение носогубного треугольника;
- шумное, свистящее дыхание с затруднённым выдохом;
- дыхание с участием мышц шеи и плеч, одышка;
- перкуторно (при простукивании) слышен лёгочный звук с коробочным оттенком;
- аускультативно (при выслушивании) отмечается удлинённый, затруднённый выдох, сухие свистящие хрипы на выдохе и влажные мелкопузырчатые хрипы на вдохе, звучные или несколько приглушённые тоны сердца или тахикардия .
Лабораторные и инструментальные методы исследования включают в себя:
- общий анализ крови с лейкоцитарной формулой: наблюдается снижение числа циркулирующих лейкоцитов, повышенный уровень лимфоцитов и эозинофилов, увеличенная СОЭ (скорость оседания эритроцитов);
- анализ на антитела к возможным причинно-значимым вирусам;
- анализ мокроты, мазка из зева и носа для определения бактериальной флоры и её чувствительности к антибиотикам;
- выявление причинного респираторного вируса методом ПЦР (полимеразной цепной реакции);
- пульсоксиметрия или полный анализ газов крови для оценки насыщения крови кислородом: наблюдается снижение его концентрации;
- рентгенография грудной клетки при подозрении на пневмонию: выявляются признаки гипервентиляции (повышенная прозрачность лёгочной ткани, низкое стояние диафрагмы, горизонтальное положение рёбер);
- бронхофонография — анализ дыхательных шумов;
- измерение пиковой скорости выдоха (проводится с 4-х лет);
- спирография — измерение объёма и скорости выдыхаемого воздуха (выполняется с 6-7 лет).
Дифференциальная диагностика
В отдельных случаях обструктивный бронхит у детей может быть проявлением следующих заболеваний:
- инородное тело трахеи и бронхов;
- гастроэзофагеальный рефлюкс;
- муковисцидоз;
- врождённые пороки развития трахеобронхиального дерева: чрезмерное расширение трахеи и бронхов (трахеобронхомегалия), слабость их стенок (трахеобронхомаляция), недоразвитие или отсутствие некоторых хрящей древа (синдром Вильямса — Кемпбелла), синдром неподвижных ресничек (синдром Картагенера) и др.;
- наследственные заболевания;
- бронхолёгочная дисплазия;
- бронхиальная астма .
В связи с этим могут потребоваться дополнительные исследования:
- УЗИ желудка для исключения гастроэзофагеального рефлюкса — во время сна кислое и достаточно агрессивное содержимое желудка может попадать не только в пищевод, но и в дыхательные пути, вызывая синдром обструкции бронхов;
- анализ на хлориды пота для исключения муковисцидоза;
- диагностическая бронхоскопия для исключения аномалии бронхиального дерева, а также инородного тела в трахее и бронхах.
Также бронхоскопия может потребоваться для исследования слизистой бронхов, взятия промывных вод на цитологический и бактериологический анализ.
Цианоз (синюшность) кожи в детском возрасте

Синюшность кожи подразумевает окрашивание ее цветами от голубовато-синего до темно-вишневого. Обусловлено это скоплением темной, венозной крови, насыщенной углекислым газом, в капиллярах кожи или слизистых оболочках. Кожа может синеть, если количество кислорода в крови снижено более, чем на 15-20% от нормы.
Цианоз может быть тотальным, затрагивая кожные покровы в целом, и местным, затрагивая небольшие участки тела. Например, у детей может наблюдаться цианоз в области кончиков пальцев, вокруг рта или кончика носа, мочек ушей, в области стоп
Важно, чтобы родители понимали, что такое явление вызвано проблемами с кровообращением или дыханием, и чем сильнее синеет кожа, тем более выражен дефицит кислорода.
При рождении тотальный цианоз обычно связан с пороками легких или сердца, если кровь недостаточно насыщается кислородом, либо смешивается венозная и артериальная кровь. Локальная синюшность в конечностях может формироваться из-за недостаточного тонуса вен, низкого давления или дефицита кислорода в воздухе, наложения давящих повязок, тугих резиночек на одежде.
Факторы возникновения отека ног (нижних конечностей)
Отек ног (нижних конечностей) может в равной степени влиять на обе ноги или быть более выраженным на одной нижней конечности. Часто отек ног вызывается несколькими факторами, такими как венозная недостаточность, ожирение или предыдущий забор подкожной вены для шунтирующих операций на сердце.

Отёк нижних конечностей
Отеки ног (нижних конечностей) могут возникать из-за повышенного давления в венах, местной травмы, воспалительных изменений, препятствия оттоку лимфатической жидкости, инфекции, низкого уровня белка в крови, ожирения, беременности, состояния задержки жидкости или воздействия лекарств. Высокое давление в венах ног приводит к тому, что жидкость, белки и клетки крови просачиваются через стенки мелких вен в мягкие ткани, особенно возле лодыжек. Это вызывает точечный отек, припухлость, которая оставляет временную вмятину на коже при компрессии обуви, носка или преднамеренном надавливании, например, при нажатии пальцем.
Список литературы
-
Happle R. Capillary malformations: a classification using specific names for specific skin disorders // J. Eur. Acad. Dermatol. Venereol. — 2015; 29 (12): 2295-2305.ссылка
-
Yu W., Zhu J., Wang L., et al. Double Pass 595nm Pulsed Dye Laser Does Not Enhance the Efficacy of Port Wine Stains Compared with Single Pass: A Randomized Comparison with Histological Examination // Photomedicine and Laser Surgery. — 2018; 36 (6): 305-312.ссылка
-
Jasim Z. F., Handley J. M. Treatment of pulsed dye laser-resistant port wine stain birthmarks // J. Am. Acad. Dermatol. — 2007; 57 (4): 676-682.ссылка
-
Yu W., et al. Why do port-wine stains (PWS) on the lateral face respond better to pulsed dye laser (PDL) than those located on the central face? // J. Am. Acad. Dermatol. — 2016; 74 (3): 527-535.ссылка
-
Greene A. K. Vascular malformation: classification, diagnosis & management. — 2013. — 250 p.
-
Cong T., et al. Port-wine stains associated with large vestibular aqueduct syndrome caused by mutations in GNAQ and SLC26A4 genes: A case report // J. of Dermat. — 2020; 47 (1): 78-81.ссылка
-
Wassef M., Blei F., Adams D., Alomari A., et al. Vascular anomalies classification: recommendations from the International Society for the Study of Vascular Anomalies // Pediatrics. — 2015; 136 (1): e203-e214.ссылка
-
Lee H. R., Han T. Y., Kim Y-G., Lee J. H. Clinical Experience in the Treatment of Port-Wine Stains with Blebs // Ann Dermatol. — 2012; 24 (3): 306-310.ссылка
-
Chokoeva A. A., Maximov G. K., Wollina U., Patterson J. W., Tchernev G. Solitary Cutaneous Epithelioid Angiomatous Nodule Associated with Unilateral Capillary Malformation // Dermato-Venereologica. — 2017; 97 (1): 135-136.ссылка
-
Rajaratnam R., Laughlin S. A., Dudley D. Pulsed dye laser double-pass treatment of patients with resistant capillary malformations // Lasers. Med. Sci. — 2011; 26 (4): 487-492.ссылка
-
Kono T., et al. Treatment of Resistant Port-Wine Stains with a Variable-Pulse Pulsed Dye Laser // Dermatol. Surg. — 2007; 33 (8): 951-956.ссылка
-
Loffeld A., Zaki I., Abdullah A., Lanigan S. Study of patient-reported morbidity following V-beam pulsed-dye laser treatment of port wine stains // Lasers in Medical Science. — 2005; 20 (3-4): 114-116.ссылка
-
Victorio M. C. Sturge-Weber Syndrome // MSD manual. — 2020.
Определение болезни. Причины заболевания
Капиллярная мальформация — это врождённый порок развития капилляров кожи, который возникает из-за случайной мутации, не связанной с наследственностью. Данный генетический дефект приводит к появлению избыточного количества сосудов в коже, иногда нарушает связь поражённой области с нервной системой. Причём диаметр избыточных сосудов больше, чем у нормальных капилляров.
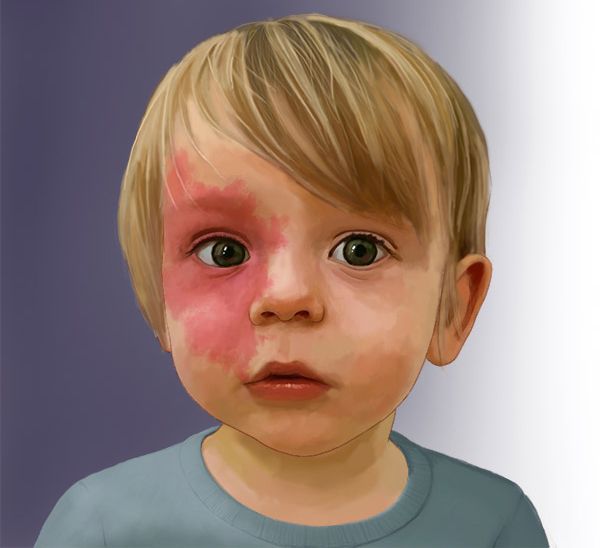
Капиллярная мальформация встречается у 0,3-0,5 % новорождённых, т. е. у 3-5 детей на 1000 новорождённых . Одинаково часто возникает у мальчиков и девочек.
Понятие «капиллярная мальформация» включает в себя комплекс различных заболеваний и состояний. Всем им характерен порок развития капилляров кожи и их изменения. К таким заболеваниям относят «винное пятно», капиллярную ангиодисплазию, невус Унна и др. . По сути, данные изменения являются вариациями капиллярной мальформации.
Медицина 18-го века носила описательный характер, поэтому многие медицинские заболевания сравнивали с продуктами или бытовыми вещами. Например, младенческую гемангиому в медицинской литературе прошлого описывали как «клубничную гемангиому» — «strawberry hemangioma».
По такому же принципу, из-за сходства с цветом красного вина, получило своё название и «винное пятно» — «portwine stain», или сокращённо PWS. Данный термин до сих пор используется в западной медицинской литературе, в том числе и в научной.
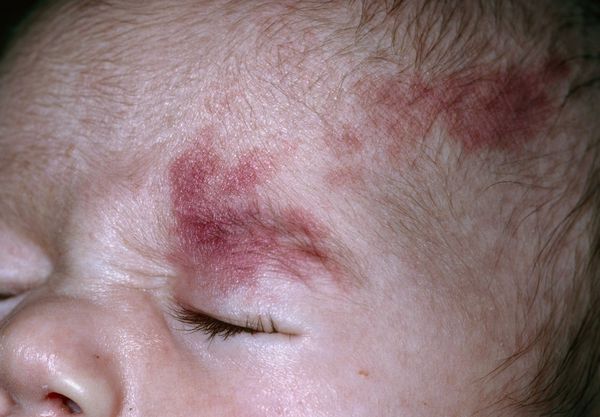
Термин «капиллярная ангиодисплазия» наиболее распространён в отечественной медицинской литературе. В переводе с древнегреческого языка он означает неправильное формирование сосудов. По сути, такой термин включает более широкий круг заболеваний, сопровождающихся различными патологиями капилляров.
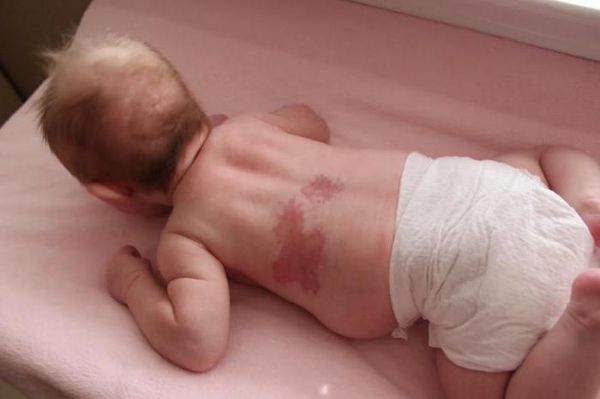
Невус Унна — это капиллярные пятна, возникающие на коже у новорождённых в области лба, между бровей, верхних век, носа, верхней губы и затылка. Данные пятна появляются из-за внутриутробного сдавления кожи между крестцом матери и костями черепа ребёнка. Капилляры за счёт длительного давления становятся более широкими и распластанными, но постепенно тонус капиллярной стенки нормализуется и цвет становится менее интенсивным.
Встречается невус Унна более чем у 50 % белокожих новорождённых детей . Иначе его называют «поцелуем ангела», если пятна располагаются в области лба, век, носа, верхней губы, или «укусом аиста», если пятна располагаются в области затылка, а также лососевым и затухающим капиллярным пятном.
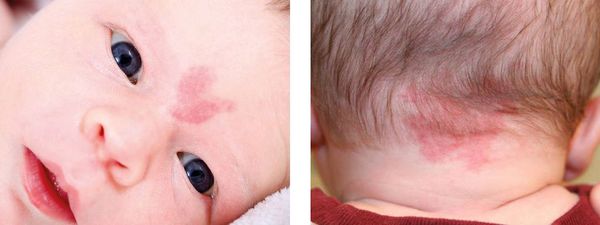
Пламенеющий невус — устаревшее название капиллярной мальформации. Данное название болезни появилось из-за ярко-красной окраски некоторых пятен, похожих на цвет пламени. Сейчас такой термин не используется.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Дисбактериоз высыпания на коже ребенка
Выявить причину появления сыпи при дисбактериозе легко, поскольку заболевание имеет отношение к аллергической реакции. На фоне нарушения микрофлоры кишечника у детей нередко наблюдается развитие других заболеваний.
Дисбактериоз проявляется ответной реакцией организма на раздражитель в виде сыпи и шелушения. К причинам появления высыпаний у детей относятся:
-
искусственное вскармливание;
-
травмирование малыша во время родов;
-
применение медикаментозных препаратов во время кормления грудью.
Высыпания у ребенка локализуются на одной части или на всей поверхности тела малыша. Сыпь может иметь красный оттенок, кожа в пораженном месте подвергается шелушению. При своевременном устранении первопричин, заболевание способно пройти самостоятельно.
Причины возникновения
Основных причин появления черных точек несколько.
Гормональные изменения.
Это самая частая причина появления комедонов в подростковом возрасте. Перепады гормонов приводят к тому, что кожный жир вырабатывается в избыточном количестве. При попадании патогенных бактерий в поры, начинается воспалительный процесс, который ведет к появлению прыщей. Такое случается не только в подростковом возрасте — черные точки на носу и лбу могут появиться на фоне приема ОК, в период гормональной перестройки организма.
Неправильное или недостаточное очищение.
Средства для проблемной кожи содержат антибактериальные компоненты и спирт, которые предназначены для уничтожения патогенных бактерий. Также они агрессивно очищают кожу, полностью обезжиривая ее. Это провоцирует сразу две проблемы:
- Вместе с вредными микроорганизмами уничтожаются и полезные. Это приводит к дисбактериозу кожи, снижая ее защитные свойства.
- Иссушение верхних слоев эпидермиса приводит к уменьшению размеров пор. Казалось бы, это хорошо. Но при недостаточном очищении себум остается внутри пор и не может выйти естественным способом. А это ведет к размножению бактерий, сухости, появлению воспалений.
При недостаточном очищении возникает аналогичная проблема. Часть патогенных микроорганизмов остается внутри кожи и начинает активно размножаться на питательной среде кожного жира. Себум окисляется и проблема возвращается. Косметолог в Лобне помогает очистить кожу глубоко — это улучшает состояние пор, уменьшает их диаметр и при этом полностью устраняет избытки кожного жира.
Недостаточное увлажнение.
Во многих линейках, предназначенных для ухода за проблемной кожей, этапом увлажнения пренебрегают. Все средства направлены именно на устранение себума, что приводит к тому, что кожа начинает активно испарять влагу. Верхушки жировых пробок в порах тоже застывают. Так появляются черные точки на носу, щеках, лбу и подбородке.
Хронические заболевания.
Нарушения работу ЖКТ также негативно сказываются на состоянии кожи. Из-а неправильного обмена веществ в организм попадают канцерогены, от которых он начинает избавляться доступными ему способами, в том числе и через кожу
Стоит обратить внимание, если до этого лицо не причиняло никаких проблем, но вдруг некоторые участки начали избыточно покрываться комедонами
Косметолог в Лобне поможет выявить основные причины появления черных точек. При необходимости он подскажет, какие исследования стоит пройти, чтобы в дальнейшем сделать эту проблему менее выраженной.

Злоупотребление вредными привычками.
Курение и алкоголь негативно сказываются на состоянии кожи. Избыточное поступление никотина и смол приводит к ухудшению капиллярного кровотока в коже, что провоцирует ее сухость, появление ранних морщин. Из-за недостаточного питания и поступления полезных компонентов, естественные обменных процессы замедляются. Из-за этого появляются черные точки.
Физическое воздействие
У людей, которые часто трогают лицо, комедонов и воспалений гораздо больше. Это связано с несколькими причинами:
- механическое воздействие;
- нарушение газообмена;
- попадание вредных бактерий в поры.
У людей, которые много говорят по телефону без использования наушников и гарнитуры, очень много черных точек на щеках. Постоянное давление просто не дает кожному жиру свободно выходить из пор, что и приводит к их закупорке. У людей, которые часто трогаю нос, появляются черные точки на носу по этой же причине.
Злоупотребление тональными средствами
Несмотря на то, что составы большинства средств считаются некомедогенными, их регулярное применение может вызвать ухудшение состояния эпидермиса. Это связано с недостаточно глубоким очищением кожи. Масла и пигменты в составе косметических средств проникают глубоко в поры, способствуя их закупорке.
«Мраморность» патологическая
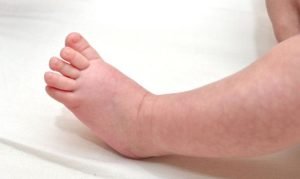
Иногда наличие «разводов» на нежной детской коже — вовсе не такое безобидное явление
Это может быть следствием сбоя работы организма, на который следует обратить внимание. Специалисты выделяют следующие причины патологического характера:
- Вегетативная дисфункция — нарушен тонус сосудов. Это происходит из-за слишком долго длящихся родов, в процессе которых повышенной нагрузке подвергается шейный отдел позвоночника, а также головной мозг. Также встречается вегетативная дисфункция у детей, рожденных раньше срока.
- Внутриутробная гипоксия — недостаток кислорода у плода приводит к нестабильной работе сердечно-сосудистой системы и может привести к развитию многочисленных патологий.
- Анемия — низкий уровень гемоглобина в детском организме также в итоге приводит к появлению мраморной расцветки кожи у новорожденных.
Возможна и генетическая наследственность — если кто-то из родителей малыша имеют вегето-сосудистую дистонию, есть вероятность, что нестабильность тонуса сосудистой сетки передастся и ребенку.
Чесотка
Чесотка — это очень заразная кожная болезнь, которая поражает людей разных возрастов. Возбудителем чесотки является кожный паразит — чесоточный зудень. Это крохотный, незаметный на глаз клещ, который проделывает ходы в поверхностных слоях кожи, вызывая нестерпимый зуд.
Сквозь поврежденную кожу легко проникает бактериальная инфекция, что может сопровождаться гнойными заболеваниями кожи.
Новорожденные дети могут заразиться чесоткой при близком контакте с больными взрослыми и другими детьми. На теле грудничка появляются мелкие пятна и едва заметные полоски — ходы, которые очень сильно чешутся и беспокоят ребенка.
Наиболее часто поражаются стопы, ладони, кожа промежности. Диагностику и лечение чесотки проводит врач дерматолог. Обычно назначаются специальные кремы, которыми должны пролечиться все члены семьи.
Симптомы капиллярной мальформации
Для капиллярной мальформации характерно наличие пятна от бледно розового до фиолетового цвета. Располагается пятно на уровне кожи, иногда возвышается над ней в виде «булыжной мостовой».
Интенсивность цвета может меняться в течение дня, к примеру утром светлее, вечером темнее. Яркость пятна повышается при подъёме температуры тела или окружающей среды, во время физической нагрузки или кормления ребёнка. Но эти изменения носят обратимый характер: когда воздействие раздражающего фактора прекращается, пятно приобретает свой обычный цвет.
По размеру мальформация бывает разной: от небольшого пятнышка до обширного пятна, которое занимает половину лица, шеи, туловища, распространяется на руки и ноги. Причём это может быть как сплошное пятно, так и мозаичное, с участками здоровой непоражённой кожи.
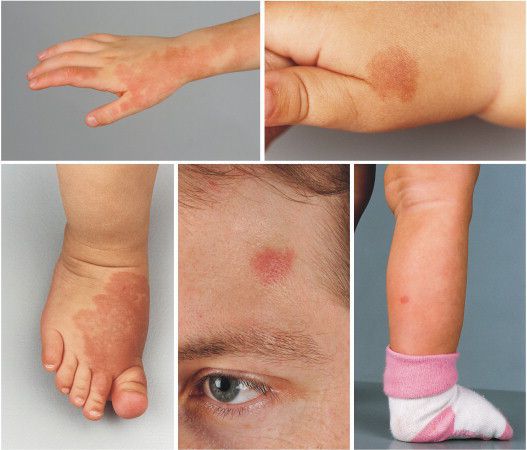
Наиболее частая локализация капиллярной мальформации — область лица и шеи . Пятно может располагаться на любом участке лица и занимать различную площадь, переходя на волосистую часть головы, ушную раковину и слизистую оболочку рта.
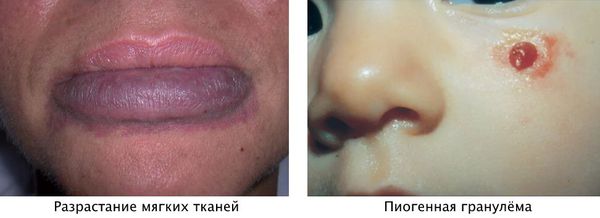
Для пятна на лице характерен интенсивный цвет. Для пятна на лице характерен интенсивный цвет. При этом у 55-70 % пациентов отмечается разрастание мягких тканей (чаще вовлекаются губы), у 22-45 % — разрастание костной ткани (чаще верхней челюсти) и у 18 % — локализованные поражения кожи на пятне, например пиогенные гранулёмы — мясистые сосудистые узелки.
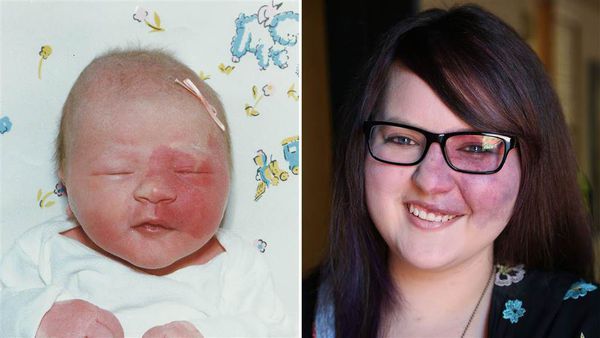
В ряде случаев при определённом расположении пятна на лице можно заподозрить синдром Штурге — Вебера. В этом случае помимо винного пятна могут наблюдаться неврологические расстройства, например судороги, очаговый неврологический дефицит и умственная отсталость .

При расположении капиллярной мальформации на туловище или конечностях пятно, как правило, имеет бледно розовый цвет. С течением времени такая мальформация светлеет или наоборот темнеет до фиолетового цвета. Чаще такое происходит с пятнами на коже ног.
По мере взросления цвет и размер капиллярной мальформации медленно меняются. Как правило, с возрастом пятно темнеет, становится розовым или красным.
Поскольку капиллярная мальформация расположена в дерме и не имеет тенденцию к разрастанию, основной жалобой пациента будет стойкий косметический дефект, который может спровоцировать развитие депрессии и навязчивых состояний.
Почему у малышей часто страдает кожа?

Кожные покровы у детей более тонкие и ранимые, подкожная клетчатка рыхлая и может задерживать в себе больше жидкости, чем у взрослых. Вследствие этого, она более склона к отечности. Кроме того, сами слои кожи не так плотно прилегают друг к другу, верхний слой эпидермиса нежный, а местная иммунная защита кожи относительно слабая. За счет такого строения кожные покровы детей более подвержены травматизации, в них более активно и быстро развивается воспаление, они сильнее страдают от обезвоживания и патогенного действия микробов.
У детей также типичны и особые состояния кожи, связанные с процессом адаптации их к новым условиям внешней среды после рождения. В утробе матери кожные покровы находились в водной среде, контактируя с околопложной жидкостью, которая увлажняла и защищала их от внешних воздействий. После рождения кожа функционирует в воздушной среде, и железам необходимо активно перестроиться на производство секретов, которые будут увлажнять и защищать кожу. Иногда такие физиологические перестройки могут давать особые кожные проявления, проходящие по мере взросления.
Как же распознать физиологические состояния и болезни кожи, какие из проявлений типичны и когда стоит беспокоиться?