Эрозия шейки матки
Содержание:
- Разновидности заболевания
- Стадии псевдоэрозии
- Подходы к лечению эрозии шейки матки
- Почему развивается лейкоплакия шейки матки
- Методы диагностики атрофического вагинита
- Как проводится осмотр и ощупывание шейки матки?
- Стоимость лечения дисплазии шейки матки легкой степени
- Профилактика
- Признаки и симптомы
- Диагностика заболевания
- Методы лечения
- Профилактика
- Причины появления патологии
- Как делают амниоцентез?
Разновидности заболевания
В зависимости от того, когда и по какому механизму развивается болезнь, выделяют несколько основных разновидностей эрозии:
- Истинная.
- Псевдоэрозия.
- Врожденная.
Они различаются по причинам и механизмам развития, а также по течению болезни.
Признаки истинной эрозии:
- Образуется из-за повреждения эпителиальной ткани в области наружного зева – это место, в котором влагалищная часть шейки матки непосредственно соединяется с влагалищем.
- Наблюдается воспаление, поврежденные ткани кровоточат.
- Часто развивается на фоне эндоцервицита. Заболевание, приводящее к тому, что из шеечного канала выделяется патологическая по составу слизь, раздражающая ткани шейки матки.
- Поврежденные ткани яркого цвета, краснеют.
- Для диагностики обычно достаточно кольпоскопии, для окончательного подтверждения может потребоваться микроскопирование патологической ткани.
Псевдоэрозия – это следующая фаза, в которую переходит истинная эрозия. Истинная заживает в течение двух недель, в течение этого процесса плоский эпителий замещается цилиндрическим – то есть происходит замена ткани. Новые клетки отличаются более насыщенным цветом. Большую часть эрозий диагностируются именно на этой стадии – на первой стадии заживления.

Однако на стадии заживления патология продолжает развиваться: нормальной ткани не образуется. Разрастается цилиндрический эпителий, причем он растет не только на поверхности, но и вглубь. В результате образуются кисты, заполненные железистым секретом. Если кист развивается много, то заболевание при визуальном осмотре можно спутать с полипозом. Если кисты большие, то развивается гипертрофия шейки матки – она увеличивается в размере. Кисты могут быть разные, как по размеру и форме, так и по содержимому.
При отсутствии лечения патология сохраняется в такой форме на несколько месяцев или даже лет. Кисты могут разрастаться или наоборот, не увеличиваться. Псевдоэрозия – это постоянный источник воспаления, из-за этого развиваются неприятные симптомы.
Воспаление может стихнуть самостоятельно, в таком случае начнется процесс роста нормальной ткани. Это происходит редко, поэтому в большинстве случаев требуется специальное лечение. После устранения воспалительного процесса начинается вторая стадия заживления: образование плоского эпителия. Опасность в том, что при длительном отсутствии терапии эрозия может перейти в дисплазию, которая считается предраковым состоянием.
Еще одна разновидность этого заболевания – врожденная эрозия шейки матки, развивающаяся еще во время эмбрионального развития. Как правило, такую патологию обнаруживают достаточно рано, в детском или подростковом возрасте. Часто врожденная эрозия проходит самостоятельно. Это неопасная форма, так как она не приводит к образованию злокачественных новообразований.
Стадии псевдоэрозии
- Железистая – при которой цилиндрические клетки эпителия разрастаются дальше области своего нормального расположения и образуют эрозионные зоны. Продолжительность этой стадии может достигать нескольких лет.
- Папиллярная – в этот период на возникших очагах с патологической тканью кроме железистой ткани образовываются папиллярные образования состоящие из соединительной ткани (клеток шейки матки). В этот период ставится диагноз железисто-сосочковая псевдоэрозия.
- Метаплазия плоских клеток – на этом этапе происходит восстановление и разрастание плоского эпителия, в результате чего образуется несколько слоев. Это стадия носит также название железисто-кистозная псевдоэрозия шейки матки. Осложнением в этой стадии может стать образование «набатовых кист» вследствии того, что может произойти перекрытие образовавшихся желез. Слизь, образующаяся в кистах, не может выводиться естественным путем. Как следствие железы раздуваются, и образуют полости. Обстоятельство увеличивает риск возникновения инфицирования органа.
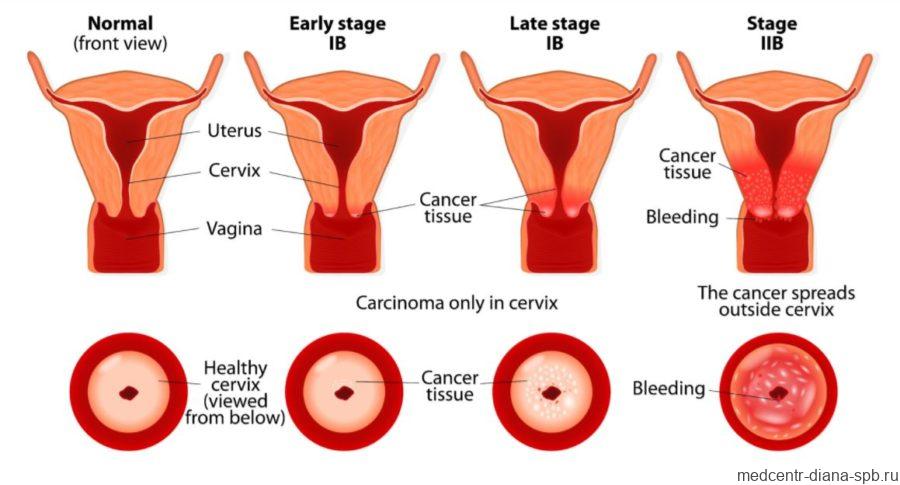
По характеру развития псевдоэрозии бывают:
- Прогрессирующая – процесс развивается последовательно: происходит разрастание клеток эпителия, образуются железы, железистая ткань замещается бородавчатыми разрастаниями клеток шейки матки, образуются полости (кисты), присоединяется воспаление.
- Стационарная – на стадии образования наботовых кист процесс идет в обратном направлении: исчезает воспаление, восстанавливается плоский эпителий, цилиндрические клетки вытесняются нормальными. Однако не все кисты исчезают. Остаются полости до 3 мм в диаметре. Это приводит к увеличению размеров шейки и ее деформации.
- Заживающая – происходит полное вытеснение патологической ткани (цилиндрические клетки) здоровыми. Кисты исчезают. Наблюдается полное восстановление нормальной структуры эпителия.
Подходы к лечению эрозии шейки матки
Тактика лечения ЭШМ варьируется в зависимости от этиологии, наличия сопутствующих заболеваний, а также результатов лабораторных и инструментальных методов диагностики (табл. 1). В терапии могут использоваться фармакотерапевтические средства и различные хирургические методики.
Важно! Бессимптомные эрозии шейки матки, которые не связаны с другими заболеваниями и не имеют признаков злокачественного перерождения, подтвержденного результатами лабораторных тестов, медицинского вмешательства не требуют
| Причины эрозии | Тактика лечения |
|---|---|
| Инфекционные заболевания, воспалительный процесс | Медикаментозная терапия (в первую очередь — антибиотикотерапия и противовоспалительные препараты), местное лечение растворами антисептиков. |
| Травматические повреждения, ожоги | Самостоятельное выздоровление спустя 3-10 дней. При необходимости применяются симптоматические средства (например — обезболивающими) и местное лечение. |
| Злокачественные заболевания | Хирургическое лечение, при необходимости дополняемое лучевой и/или химиотерапией. |
Медикаментозное и местное лечение
Специфической медикаментозной терапии эрозии шейки матки не существует. Те или иные препараты используются для предотвращения прогрессирования или устранения симптомов.
Например, при воспалительных процессах, в зависимости от инфекционного агента, применяются антибиотики, антипротозойные или противогрибковые средства в виде таблеток и/или вагинальных свечей. В качестве топического лечения проводиться спринцевание — орошение влагалища растворами лекарственных средств.
Также в форме таблеток или вагиналных свечей, с целью подавления воспалительного процесса и снятия болевого синдрома, применяются препараты из группы нестероидных противовоспалительных средств (НПВС). Для восстановления нормальной микрофлоры влагалища назначаются биопрепараты, способствующие росту лактобактерий.
Хирургическое лечение
Для удаления эрозии шейки матки могут использоваться различные методики оперативного лечения. Выбор зависит от клинической ситуации и возможностей медицинского учреждения.
Все операции проводятся на 5-9 день менструального цикла, поскольку в этот срок патологические изменения наиболее выражены, а общим противопоказанием к их проведению является наличие активного воспалительного процесса в организме, не только в половых органах. Период реабилитации, во время которого запрещено поднятие тяжелых грузов, принятие теплых ванн, посещение саун и половые контакты, может быть довольно длительным.
Диатермокоагуляция
Пораженный участок слизистой оболочки прижигается при помощи высоковольтного электрического тока. Восстановление после операции занимает порядка 2-3 месяцев.
Лазерная вапоризация
Позволяет удалить эрозию при помощи гелий-неонового или СО2-лазерного луча регулируемой мощности. Реабилитация после операции может занимать до 1 месяца. Наиболее широко используемый метод, поскольку редко вызывает осложнения и не влияет на репродуктивную функцию.
Криокоагуляция
Подразумевает деструкцию пораженного участка эпителия при помощи локального воздействия низких температур, как правило, при помощи жидкого азота. В отличие от других методик не требует обезболивания. Период восстановления составляет от 4 до 10 недель.
Радиоволновая конизация
Удаление участка эрозии, которое выполняется с помощью аппарата, генерирующего переменные токи высокой частоты. Период реабилитации — от 4 до 7 недель.
Чем может навредить прижигание эктопии или эрозии?
Хирургические методики используются только при наличии кровотечений или признаках злокачественного перерождения. Бессимптомные эрозии такому лечению не подлежат, поскольку зона трансформации, где встречаются два вида эпителия, в результате прижигания может смещаться в канал шейки матки, что осложняет диагностику в будущем, повышая риск развития рака внутри цервикального канала (рис. 5).
Народные средства
В качестве вспомогательного лечения при эрозии шейки матки могут использоваться:
- спринцевание при помощи растворов с мумие, чистотелом или пчелиным медом,
- ежедневное употребление отваров целебных трав (зверобой, подмаренник, чистотел).
Также существуют рецепты приготовления вагинальных свечей из меда и древовидного алоэ, смачивания гигиенического тампона облепиховым маслом.
Лечение народными методами в обязательном порядке стоит обсудить с лечащим врачом, так как те или иные средства могут искажать или нивелировать воздействие медикаментов или вовсе быть противопоказаны при некоторых состояниях.
Почему развивается лейкоплакия шейки матки
Механизм образования лейкоплакии, как и причины развития патологии, ещё не изучены учеными в полной мере. Но уже известно, что это гормонозависимое заболевание. Предпосылки для развития патологии — гормональные сбои и нехватка эстрогена. Учеными также доказано, что главная роль в образовании лейкоплакии слизистых оболочек принадлежит папилломавирусу человека (ВПЧ). Предрасполагающие факторы, стимулирующие быстрое развитие болезни — хронические заболевания – кольпиты, вагиниты и травмы наружных половых органов. Также развитию лейкоплакии шейки матки способствуют нарушения в работе эндокринной системы, отвечающей за гормональный фон, и снижение иммунной функции организма. К причинам развития лейкоплакии шейки матки можно смело отнести и хламидийную инфекцию.
Методы диагностики атрофического вагинита
Обследование при вагините в постменопаузу проводит врач-гинеколог. Начальным этапом обследования является сбор анамнеза. Женщина должна указать, с какого времени у нее появились признаки болезни. Если симптомы климакса выявлены раньше возрастной нормы, необходимо искать причины заболевания.
При осмотре на кресле врач отмечает истонченную слизистую оболочку влагалища, которая легко травмируется при касании инструментами. На ней могут быть заметны ссадины и мелкие трещины. Выделения при вагините могут отсутствовать, но после присоединения вагиноза отмечаются зловонные серые бели. Для уточнения состояния рН проводят нитрозаминовый тест. Для этого выделения смешивают с аммиаком на предметном стекле. При положительной реакции рыбный запах усиливается. Используются следующие методы диагностики вагинита:
- Мазок из влагалища на микрофлору – в постменопаузе при вагините определяется уменьшение палочковой и увеличение кокковой флоры, появляются ключевые клетки, кандиды.
- РАР-тест – мазок из наружного зева шейки матки и со слизистой влагалища на онкоцитологию. Помогает определить признаки предраковых заболеваний, которые часто сопутствуют вагиниту.
- Расширенная кольпоскопия – проводится осмотр шейки матки и слизистой влагалища при помощи кольпоскопа, который позволяет выявить специфические изменения при вагините.
- Биопсия – при подозрительных участках из них берут образцы тканей для гистологического исследования.
Если признаки климакса появились раньше среднего возраста, проводят УЗИ малого таза, определяют гормональный профиль, исследуют щитовидную железу, а в некоторых случаях делают рентгенографию турецкого седла и КТ головного мозга.
Как проводится осмотр и ощупывание шейки матки?
Обследование шейки матки проводится во время гинекологического исследования. Для осмотра доступна влагалищная часть шейки матки, которая при гинекологическом обследовании через влагалище видна как круглое образование в верхней части влагалища с отверстием в центре. Чтобы эту часть можно было осмотреть, женщина ложится на гинекологическое кресло, ноги ставит на соответствующие подставки, опираясь ягодицами о край кушетки. Врач вводит во влагалище инструменты, которые позволяют осмотреть шейку матку. Называются они влагалищными зеркалами. Зеркала ничего не отражают, представляют собой расширители. Чтобы ощупать шейку матку, гинеколог вводит пальцы (указательный и средний) во влагалище. Такое исследование называется мануальным (ручным).
Осмотреть самостоятельно шейку матки женщина не может, но она может нащупать шейку матки сама.
При самостоятельном ощупывании шейки матки женщина должна соблюдать следующие правила и рекомендации:
- ощупывать шейку матки можно только после окончания менструаций;
- процедуру ощупывания следует проводить каждый день;
- чтобы легко определять изменения шейки матки, нужно проводить ощупывание в течение нескольких менструальных циклов и «наловчиться»;
- желательно проводить ощупывание всегда в одно и то же время в течение дня;
- ощупывание проводится либо сидя на унитазе, либо сидя на корточках, некоторым женщинам удобнее позиция, при которой она одну ногу ставит на край ванны или унитаза;
- ощупывание проводится указательным или средним пальцев;
- перед введением исследующего пальца во влагалище предварительно следует тщательно вымыть руки;
- не допускается проведение самообследования при длинных ногтях, имеется риск повреждения шейки матки;
- самостоятельное ощупывание нельзя проводить при наличии воспалительного процесса или при повреждении слизистой оболочки влагалища или шейки матки (эрозия шейки матки).
Исследование шейки матки в зеркалах проводится только женщинам, которые ведут половую жизнь. Девушкам, чья девственная плева сохранена, такое исследование не проводится.
При осмотре и прощупывании шейки матки гинеколог определяет следующее:
- цвет шейки матки и влагалища;
- форму шейки матки;
- форму наружного зева;
- наличие патологических изменений на шейке матки (например, рубец, эрозия или полипы);
- степень открытия наружного отверстия канала шейки матки;
- консистенцию шейки матки;
- положение шейки матки;
- наличие слизи в канале шейки матки и ее характеристики (цвет, растяжимость).
Осмотр и ощупывание шейки матки проводится с целью определить признаки овуляции или зачатия, то есть наступления беременности.
Стоимость лечения дисплазии шейки матки легкой степени
Лечением дисплазии шейки матки 1 степени в клинике Марины Рябус занимаются врачи-гинекологи. У нас работает онкогинеколог-хирург Екатерина Николаевна Козлова и гинеколог-эндокринолог Ирина Сергеевна Вяткина. Оба доктора имеют степень кандидата медицинских наук и обширный клинический опыт. Являясь членами российских и международных профессиональных ассоциаций, Екатерина Николаевна и Ирина Сергеевна практикуют современный научный подход к лечению гинекологических патологий. Неизменно учитывается общее состояние организма, гормональный фон, баланс витаминов, микроэлементов.
Стоимость лечения дисплазии будет зависеть от конкретной клинической ситуации, состояния здоровья женщины в целом и слизистой – в частности. Для получения профессиональных рекомендаций, проведения необходимой диагностики и постановки диагноза необходимо прийти на очную консультацию. Ниже представлены расценки на первичные и повторные посещения наших гинекологов.
| Услуга | Цена |
| Консультация И.С.Вяткиной, к.м.н., гинеколога-эндокринолога, нутрициолога | 7 500,00 (первичная) / 5 000,00 (повторная до 4 месяцев) / 7 500,00 (повторная от 4 месяцев) |
| Консультация Е.Н.Козловой, к.м.н., онкогинеколога, хирурга, акушера-гинеколога | 4 000,00 (первичная) / 3 000,00 (повторная до 2 месяцев) / 4 000,00 (повторная от 2 месяцев) |
Записываться на консультацию и диагностику лучше заранее. Первичная консультация длится в среднем 2 часа. Повторная – до 1 часа. Сдать анализы, сделать УЗИ, кольпоскопию вы можете в день приема у нас в клинике.
Для записи к гинекологу звоните по многоканальному номеру: +7 (499) 397-71-30. Вы также можете написать нам в Вотсапп, Телеграм, Вайбер по номеру: +7 (925) 397-71-30. Если вам неудобно говорить в данный момент, оставьте заявку на обратный звонок в форме обратной связи или в чате на сайте.
Клиника Марины Рябус поможет вам восстановить здоровье и ресурсность. Продлите молодость и улучшите качество жизни!
Профилактика
Профилактикой развития дисплазии шейки матки является:
- регулярное профилактическое посещение гинеколога с лабораторной диагностикой;
- крепкий иммунитет;
- внимательное отношение к безопасности половых контактов;
- отсутствие сильных стрессов.
Очень важно вакцинироваться от вируса папилломы человека. Узнать больше о прививках можно в интернете, делать их можно как девочкам, так и взрослым женщинам
Прививка против ВПЧ – ваш осознанный вклад в женское здоровье!
Если вы будете бережно заботиться о здоровье, риски развития дисплазии будут значительно ниже. Но если у вас есть наследственная предрасположенность к дисплазии, нужен строгий медицинский контроль! Не пренебрегайте профилактическими визитами к гинекологу.
Признаки и симптомы
У патологии отсутствуют специфические клинические проявления, но существует ряд симптомов, которые могут свидетельствовать о наличии патологии шейки матки подобного типа:
- контактные кровотечения (кровянистые выделения при спринцевании, половом акте или после него);
- болезненный секс;
- межменструальные кровотечения.
Зачастую патологию шейки матки диагностируют на приеме у гинеколога, при обращении по совсем другому вопросу. В зависимости от сопутствующих болезней, могут присоединяться и другие симптомы. Такие признаки не нужно оставлять без внимания – необходимо быстрее обратиться за квалифицированной помощью. Раннее диагностирование и лечение патологий шейки матки – гарантия женского здоровья на долгие годы!

Диагностика заболевания
В клинике GMS для диагностики фоновых и предраковых заболеваний шейки матки используется широкий спектр лабораторно-инструментальных исследований. Комплексная диагностика заболевания включает:
- Гинекологический осмотр в зеркалах;
- Видеокольпоскопия;
- Цитологический анализ эндоцервикального соскоба;
- Мазок на микрофлору;
- Биопсия с гистологическим анализом;
- ПЦР-диагностика.
Также пациентке может оказаться необходимой консультация гинеколога-эндокринолога или онкогинеколога.
Методы лечения
Терапевтическую тактику гинекологи GMS Hospital подбирают в зависимости от формы и стадии болезни, наличия сопутствующих патологий, возраста пациентки и других факторов. Лечение носит комплексный характер и включает консервативную терапию и хирургическое вмешательство (по показаниям).
При симптомной эрозии шейки матки и простой лейкоплакии применяется следующая тактика– коррекция гормональных нарушений, а в случае отсутствия эффекта – удаление методом лазерной деструкции, криодеструкции или диатермоконизации. Обязателен кольпоскопический, цитологический и бактериологический контроль через 1 мес. после окончания лечения, далее – 1 раз в год.
Хирургическое вмешательство в Центре оперативной гинекологии GMS Hospital выполняется следующими методами:
- диатермокоагуляция – иссечение пораженных тканей высокочастотными электродами.
- криодеструкция – патологический очаг разрушается под низкотемпературным воздействием.
- радиоволновая хирургия (аппарат Сургитрон) – удаление пораженного участка радиоволной, с одновременной коагуляцией сосудов. При проведении операции врач хорошо видит всю область воздействия и проводит прицельное иссечение тканей, без повреждения здоровых участков.
- лазерная коагуляция – современная методика, при которой иссечение поврежденных тканей выполняется бесконтактно, при помощи лазера, который «выпаривает» патологические ткани, одновременно образуя на ранке тонкую защитную пленку, предохраняющую поверхность от инфекции.
Применение современных малоинвазивных хирургических техник, позволяет минимизировать объем вмешательства, не вовлекая здоровые ткани и в несколько раз сократить время реабилитации. Операция проводится под анестезией, занимает в среднем 15-30 минут и не требует пребывания в стационаре.
В Центре оперативной гинекологии GMS Hospital работают одни из лучших специалистов Москвы, имеющие колоссальный опыт в проведении подобных вмешательств.
Хирургическое лечение фоновых и предраковых состояний шейки матки (дисплазия 2-3 степени, лейкоплакия) основывается на полученных при обследовании результатах и других факторах – возраста, общего состояния здоровья, желания сохранить фертильность и т.д.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Профилактика
С целью предотвращения возникновения фоновых и предраковых заболеваний шейки матки, следует:
- вовремя лечить инфекционно-воспалительные болезни половой системы, гормональную и менструальную дисфункцию;
- избегать абортов и травмирующих гинекологических вмешательств;
- использовать контрацептивы, подобранные гинекологом;
- исключить беспорядочные половые контакты;
- соблюдать личную гигиену;
- избегать стрессов, переохлаждения;
- избавиться от вредных привычек.
Развитие рака шейки матки у большинства пациенток происходит закономерно в результате прогрессии дисплазии. Чрезвычайно важным является обеспечить возможность активной профилактики заболеваемости инвазивным раком шейки матки путем своевременной диагностики CIN и своевременного адекватного лечения.
Возьмите за привычку посещать гинеколога дважды в год, чтобы вовремя обнаружить заболевание. Записаться на консультацию можно онлайн или по телефону.
Причины появления патологии
Эрозией шейки матки называют патологический процесс или дефект слизистой оболочки, который возникает в шейке матки. В медицине эта патология называется эктопия. Сама по себе она не представляет опасности и никак не влияет на детородные и другие органы. Небольшие эрозийные проявления у девочек или девушек до 18 лет считаются нормальным физиологическим состоянием. Это связано с особенностями строения матки.
К основным причинам развития эктопии относят:
- Запущенные воспалительные процессы в женской половой сфере.
- ИППП.
- Раннее начало менструального цикла.
- Механические повреждения в процессе врачебных манипуляций на шейке матки (установка спирали, аборт, роды).
- Грубый секс.
- Снижение местного и общего иммунитета.
- Гормональные изменения из-за эндокринных патологий.
- Несоблюдение интимной гигиены, особенно в период менструации.
- Частая смена половых партнеров и раннее начало сексуальной жизни.
На появление и развитие патологического дефекта шейки матки особое влияние оказывает женский половой гормон — эстроген. Их высокий уровень наблюдается в период беременности, в течение 3 месяцев после рождения ребенка, и при длительном приеме оральных гормональных препаратов. Из-за чего происходит смещение цилиндрического слоя эпителия, который в норме находится только в цервикальном канале, на влагалищную часть матки. Это состояние не считается заболеванием, и требует только наблюдения.
Как делают амниоцентез?
Эта инвазивная процедура осуществляется с помощью шприца, соединенного с длинной полой иглой. Ею осуществляется прокол брюшной стенки, матки и околоплодной оболочки, после чего через нее шприцом “вытягивается” образец амниотической жидкости или, наоборот, впрыскивается медикаментозный раствор.
Процедура проводится двумя способами:
- Методом «свободной руки». Пункция осуществляется под контролем УЗИ, с помощью которого уточняется область введения иглы. Она выбирается таким образом, чтобы в этом месте отсутствовала плацента или ее стенка имеет минимальную толщину. Это позволяет избежать возможных осложнений и снизить риск нанесения повреждений плоду.
- С применением адаптера. Отличием этого способа является сопряжение иглы с УЗИ-датчиком, с помощью которого сначала рассчитывается траектория ее движения в зависимости от введения в том или ином месте. При этом врач, осуществляющий процедуру, имеет возможность наблюдать саму иглу и ее траекторию, тем самым выбирая наиболее оптимальный маршрут ее продвижения. Однако, даже в этом случае операция требует от хирурга высокой квалификации и опыта.
Общая продолжительность процедуры вместе с подготовкой примерно 5 минут. Из них 1 минута тратится на прокол, а оставшееся время осуществляется забор околоплодных вод и выведение иглы. В течение 2 часов после операции пациентка отдыхает и находится под наблюдением врача во избежание возможных осложнений. Для уменьшения болезненных ощущений во время прокола возможно использование местной анестезии. Однако врачи рекомендуют обходиться без нее — боль от анестезирующего укола ничуть не уступает таковой у самой операции. К тому же анестетик может вызвать индивидуальную непереносимость.