Сколько стоит сделать узи органов малого таза
Содержание:
- Какие генетические заболевания плода можно увидеть на УЗИ, когда проходить
- Показания к прохождению первого УЗИ при беременности
- Как определяли пол ребенка в старину
- Как просматривается девочка
- «Ждали Бориса, а родилась Маша»
- Медицинские способы
- Виды УЗИ мягких тканей
- Этапы процедуры УЗИ желудка в клинике
- Для чего выполняют УЗИ в 19 недель беременности?
- Причины патологий плода: что влияет на рождение детей с генетическими отклонениями
- Формирование половой принадлежности
- Когда рекомендуется проводить УЗИ сердца
- Плюсы 4D УЗИ
- УЗИ технологии для беременных
- Фото УЗИ ребенка на 8 неделе беременности
- Какие параметры отмечаются в протоколе УЗИ мягких тканей?
- Преимущества 3D-4D УЗИ в клинике ЕВРО-МЕД
- Фото УЗИ разных видов
- Причины развития синдрома Дауна
Какие генетические заболевания плода можно увидеть на УЗИ, когда проходить
В 1 семестре на сроке от 10 до 14 недель (до 10 недели УЗИ неинформативно) беременная проходит исследование, именуемое скринингом. Он состоит из биохимического анализа крови и УЗИ исследования эмбриона. Результатом скрининга является выявление следующих патологий:
- синдром Дауна
- синдром Патау
- синдром Эдвардса
- синдром Шерешевского-Тернера
- синдром Карнелии де Ланге
- синдром Смита-Лемли-Опитца
- синдром Прадера-Вилли
- синдром Энжельмена
- синдром Лангера-Гидеона
- синдром Миллера-Диккера
- аномалия ДиДжорджи
- синдром Уильямса
- опухоль Вильмса
- триплоидия (когда хромосом не 46 по2 в каждой паре, а 69, т.е. по три, а не по две)
- дефект нервной трубки
На 20-24 неделе делается ещё одно УЗИ. Среди генетических заболеваний плода, видимых на ультразвуковом исследовании во 2 семестре, можно отметить:
- анэнцефалия (отсутствие головного мозга, точность диагностики 100%)
- патология брюшной стенки (86%)
- патология развития конечностей (90%)
- грыжа спинного мозга (87%)
- патология развития или отсутствие почек (85%)
- наличие отверстия в диафрагме, которая разделяет брюшную полость и грудную клетку (85%)
- гидроцефалия или водянка головного мозга (100%)
- аномалии сердца (48%)
На 3 семестре проводится допплерометрия – УЗИ исследование с определением сосудистой системы плода, плаценты и матери. Начиная с 23 недели беременности проверяются артерия пуповины, маточная артерия и средняя мозговая артерия. Исследуется систолический (при сокращении сердечной мышцы) и диастолический (при расслаблении сердечной мышцы) кровоток. У малыша с хромосомными нарушениями кровоток атипичен.
Показания к прохождению первого УЗИ при беременности
Многие будущие мамы задаются вопросом: «Можно ли делать УЗИ на ранних сроках?» На самом деле после того, как женщина становится на учет, ей в обязательном порядке назначают проведение обследования ультразвуком. При этом изучается история болезни, при наличии перенесенных заболеваний или имеющихся в хронической форме также назначается ряд обследований
Особое внимание уделяется пациенткам, которые страдают:
- Сахарным диабетом, заболеваниями сердечно-сосудистой и нервной систем.
- Онкологией, заболеваниями органов малого таза.
- Токсикозом, связанным с развитием беременности и не прекращающимся на протяжении
слишком долгого времени.
Кроме того, для пациенток, которые в прошлом уже были беременны, но не смогли родить в
силу невозможности вынашивания плода или его замирания в утробе, предусмотрены отдельные обследования. УЗИ является самым важным и точным среди них всех.
Как определяли пол ребенка в старину

Какие же способы придумывали или изобретали женщины и их родственники, чтобы определить пол своего будущего ребенка? Рассмотрим несколько исторических фактов. Признаки беременности на девочку или мальчика наши предки определяли точно.
Киевская Русь
Беременная женщина пыталась определить пол своего малыша при помощи кольца и нитки – если подвешенное кольцо крутилось, то скорее всего должна была родиться девочка, если же кольцо вертелось маятником, то ждали появления мальчика.
Древний Китай
Китайские пары по-своему определяли пол ребенка – в определенный момент они сажали зерна пшеницы и ячменя. Затем внимательно наблюдали, какое из зерен первым даст всходы. Соответственно, прорастание пшеничного зернышка «прогнозировало» малыша женского пола.
Ближний Восток
Супружеские пары, проживающие в странах Ближнего Востока, предпочитали ориентироваться на первичное молоко (молозиво), которое выделяется у женщины в период беременности.
Они брали ткань, пропитывали молозивом и помещали ее в воду. Если кусочек ткани не оставался на дне, а всплывал, то супруги ожидали девочку – будущую маленькую принцессу.
Европа в период Средневековья
Европейцы пользовались следующим методом определения пола ребенка – они спрашивали беременную женщину во время всего периода вынашивания плода, с какой стороны она больше ощущает тяжесть, с левой или с правой.
Если с левой стороны, значит должна родиться девочка. Таким образом, считалось, что пол ребенка зависит от его местоположения в утробе матери.
Как просматривается девочка
Плод женского пола отличается небольшим содержанием в крови гормона тестостерона. Исходя из этого после 8 недели внутриутробного развития при формировании женских половых органов внешне не наблюдается серьезных изменений.
- Половое возвышение постепенно перерождается в клитор, который увеличивается как в материнской утробе, так и после родов.
- Половые бугорки, складки преобразуются в наружные половые губы.
- Бороздка мочеполовой системы не закрывается, при этом образуется влагалищное отверстие. Обычно оно определяется после 14 недели внутриутробного развития.
- Плацента находится в левой области матки.
- Черепные и челюстные кости имеют округлую форму.
- Угол между спинкой и половым бугорком менее 30 градусов.

УЗИ-исследование двойни не увеличивает шансы ошибки, поскольку каждый малыш рассматривается отдельно
В последнее время не редкостью является многоплодная беременность. Определение пола в этом случае идентично тому, если женщина ждет одного малыша. Однако довольно часто врач не может точно сказать половую принадлежность. Поскольку дети при многоплодной беременности имеют больше шансов спрятаться от датчика и не показать половые органы. Обычно исследование в первом триместре не позволяет точно определить пол малышей.
Нередко бывает, что специалист определяет пол только одного младенца, второго же не может увидеть даже на следующих исследованиях. Любые родители, приходящие на УЗИ, имеют тайное желание узнать, кто у них будет: мальчик или девочка. Сегодня это возможно при проведении исследования квалифицированным врачом на современном аппарате. Но даже, если произойдет ошибка, то от этого малыш не станет менее желанным, чудесным и любимым.
«Ждали Бориса, а родилась Маша»
Для Татьяны это была вторая беременность и второй брак. Героиня растила 9-летнюю дочку, у ее супруга на тот момент уже был взрослый сын. Муж Татьяны был уверен, что от него рождаются только мальчики. И УЗИ эту теорию подтвердило.
— Когда я сказала мужу, что жду ребенка, он сразу сообщил, что хочет назвать ребенка в честь своего отца Борисом. Ну, Борис так Борис! Хотя имя мне не нравилось, честно говоря.
На первое УЗИ поехали вместе. Врач радостно сообщила, что все прекрасно видно и что это мальчик. Но я не верила: слишком ранний был срок для определения пола. Муж, конечно, обрадовался, поэтому я не стала рассказывать ему о своих сомнениях.

Источник фото: архив героиниТатьяна с новорожденной дочкой Второе УЗИ тоже показало мальчика. Но я не торопилась покупать «голубенькое». Все приданое решили закупить после рождения ребенка в Польше. Помню момент, когда я положила руки на живот, назвала имя Борис и прислушалась. Но ничего не чувствовала — никакой реакции.
В течение всей беременности я представляла себя с сыном. В голове у меня это не укладывалось. Помню, как позвонила подруге и истерила, что понятия не имею, как растить мальчиков, как их мыть и чем кормить. Как будто это инопланетные существа.
Муж, конечно, всем сообщил, что я жду сына и что это будет Борис. А дочка старшая не верила до последнего. Как-то подошла ко мне и прошептала: «Мама, а если это не мальчик?». И я ей поверила и сказала: «Никому не говори!». Так мы хранили свою тайну до самых родов.
Когда родилась девочка, больше всех была счастлива старшая дочка Алена. Она же так хотела сестру! И была впоследствии лучшей нянькой. Ее не надо было заставлять смотреть за маленьким ребенком. Сейчас они дружат — Алене уже 26 лет, а Маше — 17.

Источник фото: архив героиниСтаршая дочь Алена с сестрой
Медицинские способы
Каждый организм и каждая беременность сугубо индивидуальны, и часто протекают по-разному, вне зависимости от того, кого именно ждёт женщина. И всё-таки можно хотя бы ради интереса предположить, каким будет пол ребёнка, такими способами.
Ультразвуковое исследование
Самый известный и самый распространенный на сегодняшний день метод определения пола ребенка – это ультразвуковое исследование.
Благодаря ультразвуку врач и будущая мама могут следить за тем, насколько правильно протекает беременность, убедиться в том, что у плода отсутствуют аномалии развития, а заодно узнать пол ребенка. Во многих российских центрах ультразвуковой диагностики эта услуга оплачивается дополнительно, поскольку на первое место все-таки выдвигается состояние плода, а не его пол.
Узнать на УЗИ, кто будет — мальчик или девочка, можно в 15-16 недель беременности. Однако на этом сроке часто случаются ошибки. Более точный результат дает УЗИ, сделанное на сроке 18-25 недель, но назвать его 100% верным нельзя.
Анализ ДНК
Начиная с 5 недели беременности можно узнать пол ребенка по ДНК плода, обнаруженном в крови матери. Этот анализ во многом даже предпочтительнее, чем ультразвуковое исследование, поскольку уже на сроке 8 недель его результативность составляет 99,9%.
Для выполнения анализа в специальной лаборатории производится забор крови у матери. Сам анализ основан на том, что если в результате исследования крови в ней будет обнаружена Y-хромосома, это значит, что женщина вынашивает мальчика. Если же при проведении анализа эта хромосома обнаружена не будет, значит, стоит готовиться к появлению на свет девочки.
Методика является очень эффективной в определении того, кто родится у матери — девочка или мальчик. Кто будет это, становится понятным уже на первом месяце беременности. В это время в крови матери появляются клетки ребенка. Если женщина вынашивает мальчика, то в ее крови возникают Y-хромосомы, выявить которые можно только высокочувствительным методом в лаборатории.
Сердцебиение плода

Эта теория основана на том, что мальчики и девочки имеют в утробе матери разную частоту сердечных сокращений. Согласно этой методике, если у ребенка сердце бьется с частотой менее 140 ударов в минуту, то вероятнее всего родится мальчик.
У девочек частота сердечных сокращений всегда равна или выше этого значения. Этот способ является достаточно эффективным в предположении того, кто родится у женщины — девочка или мальчик. Кто будет это на самом деле, можно узнать только в роддоме.
Подсчитать точное количество ударов сердца в минуту в домашних условиях не представляется возможным. Но в народе уже появилась примета, связанная с сердцебиением ребенка. Основана она на том, что если сердце малыша бьется быстрее, то стоит ожидать появления на свет девочки, а если медленнее, то родится мальчик.
Виды УЗИ мягких тканей
По локализации исследуемого участка различают УЗИ мягких тканей:
- живота,
- шеи и лица,
- руки,
- бедра,
- голени и стопы.
В рамках УЗИ изучаются суставы, группы мышц и лимфатические узлы на исследуемом участке. Эхографию мягких тканей живота проводят с целью изучения появившихся опухолевидных образований, а также для обследования лимфатических узлов данной области.
УЗИ шеи проводят для изучения воспалительного процесса и степени его распространения. Причиной для процедуры могут стать пальпируемые уплотнения различного характера. В рамках исследования изучаются вены, артерии, щитовидную железу и трахеи. УЗИ мягких тканей лица проводят при появление абсцессов и уплотнений, а также при получении травм, чтобы оценить размеры и состояние образовавшейся гематомы. Исследование мягких тканей лица проводят после пластических операций для уточнения положений нитей и ботокса.
Диагностика мягких тканей руки проводится для изучения различных уплотнений на венах и суставах. УЗИ назначают при получении травм, чтобы оценить целостность мягких тканей, и при хронических болях в суставах руки, чтобы определить их причину.
УЗИ мягких тканей бедра применяют до и после хирургических вмешательств, чтобы исключить послеоперационные осложнения. Ультразвуковую диагностику голени и стопы назначают при различных травмах, в частности разрыве связок. С помощью ультразвука исследуют состояние сухожилий и нервов голеностопа, а также ищут опухолевидные образование соединительной ткани.
Этапы процедуры УЗИ желудка в клинике
 Традиционно сканирование производится в положении лежа на спине. Иногда врач просит повернуться на бок, привстать, задержать дыхание. На сеанс нужно взять сухую салфетку или кусок материи. Перед началом скрининга необходимо оголить торс, удобно лечь на кушетку. Для лучшего скольжения и уменьшения воздушной прослойки между сенсором и кожей применяется специальный гелевый состав. Доктор наносит его на область изучения, прислоняет ручной датчик, поворачивает и перемещает его под нужным углом. Сигналы от сенсора преобразуются в изображение.
Традиционно сканирование производится в положении лежа на спине. Иногда врач просит повернуться на бок, привстать, задержать дыхание. На сеанс нужно взять сухую салфетку или кусок материи. Перед началом скрининга необходимо оголить торс, удобно лечь на кушетку. Для лучшего скольжения и уменьшения воздушной прослойки между сенсором и кожей применяется специальный гелевый состав. Доктор наносит его на область изучения, прислоняет ручной датчик, поворачивает и перемещает его под нужным углом. Сигналы от сенсора преобразуются в изображение.
На мониторе появляется картинка исследуемого органа. Специалист визуально оценивает состояние внутренних структур, программа ведет функциональные и размерные расчеты. Полученные данные расшифровываются, оформляются в виде описания.
Для чего выполняют УЗИ в 19 недель беременности?
Ультразвуковое сканирование в середине гестации имеет очень важное значение и даже абсолютно здоровая женщина не должна пренебрегать таким обследованием! Оценивание параметров плода и строения жизненно важных органов позволит своевременно выявить аномалии внутриутробного развития и определить предполагаемый срок родоразрешения. Ультразвуковое сканирование позволяет визуализировать лицо младенца и изучить хорошо различимые в 19 недель маркеры патологии внутриутробного развития
Ультразвуковое сканирование позволяет визуализировать лицо младенца и изучить хорошо различимые в 19 недель маркеры патологии внутриутробного развития
Во время проведения диагностической процедуры оценивают:
- количество и качество амниотической жидкости;
- морфологическую структуру плаценты и пупочного канатика;
- состояние цервикального канала, матки и ее придатков;
- развитие малыша и вероятность наличия у него внутриутробных патологий.
В том случае, если будущая мама входит в так называемую группу риска, ей будет назначен тройной скрининг – определение уровня таких биологически активных веществ, как:
- Хорионический гонадотропин человека (или гормон беременности) – именно его продуцирует ткань хориона после имплантации эмбриона.
- Свободный эстриол, секретируемый плацентой и печенью плода.
- АФП (альфа-фето-протеин) – особое белковое соединение, которое производится в пищеварительных органах эмбриона.
Результаты этого теста дополняют итоговые данные УЗИ, полученные показатели обоих исследований рассматривает компьютерная программа, разработанная специально для расчета риска хромосомных аномалий.
Причины патологий плода: что влияет на рождение детей с генетическими отклонениями
К фактором, способствующим рождению детей с генетическими аномалиями, относятся:
- Генетическая предрасположенность. Гены — это информация, закладываемая от обоих родителей. Определяются такие показатели, как рост, цвет глаз и волос. Точно также закладываются и различные отклонения, если у обоих или у одного из родителей имеется повреждённый ген. Вот почему запрещается вступать в брак близким родственникам. Ведь тогда возрастает вероятность вынашивания плода с генетической патологией. С партнером, имеющим противоположный генетический набор, больше шансов родить здорового малыша.
- Возраст родителей. К группе риска относятся мамы старше 35 лет и папы старше 40 лет. С возрастом снижается иммунитет, возникают хронические заболевания, и иммунная система женщины попросту “не заметит” генетически повреждённого сперматозоида. Произойдёт зачатие, и, если у молодой женщины организм сам отторгнет неполноценный плод, у возрастной мамы беременность будет проходить более спокойно.
- Вредные привычки мамы. Практически 90% патологических беременностей проходит при маловодии. У курящей женщины плод страдает от гипоксии, продукты распада альдегидов (спиртов) на начальных сроках беременности приводят к мутациям и отклонениям. У алкоголичек в 46% случаев дети рождаются с генетическими патологиями. Спирты также “ломают” генетические цепочки и у отцов, которые любят выпить.
- Инфекции. Особенно опасны такие заболевания, как грипп, краснуха, ветрянка. Наиболее уязвимым плод является до 18-й недели, пока не сформируется околоплодный пузырь. В некоторых случаях женщине предлагают сделать аборт.
- Приём медикаментов. Даже обычный ромашковый чай для беременной женщины является токсичным. Любой приём лекарств должен сопровождаться консультацией врача.
- Эмоциональные потрясения. Они вызывают гибель нервных клеток, что неизменно сказывается на развитии плода.
- Плохая экология и смена климата. Забеременев во время отдыха на Таиланде, есть вероятность вместе с беременностью привезти опасную инфекцию, которая в родных краях начнет медленно развиваться, сказываясь на здоровье малыша.
Формирование половой принадлежности
Так как яйцеклетка содержит исключительно хромосому X пол будущего ребенка зависит исключительно от сперматозоида, который участвовал в зачатии. Женские, содержат хромосому X, мужские — Y.
После оплодотворения на хромосомном уровне определяются основные характеристики ребенка:
- пол;
- цвет глаз и волос;
- примерный рост;
- состояние здоровья и способности.
С момента зачатия ребенка происходит процесс деления клеток с последующим формированием зародыша. Несмотря на то что половые клетки образуются на 5-й неделе развития эмбриона, сами железы формируются только на 7-й по акушерскому сроку.
Акушерская неделя считается от первого дня последней менструации женщины.
На 8-й неделе у мальчиков и девочек сформированы яичники и яички. На этом периоде развитие мужской половой системы происходит более интенсивно, чем женской, и как результат — начинает вырабатываться гормон (тестостерон).
Примерно к 10–11 неделе беременности у детей появляются внешние половые различия. Но выяснять, где мальчик, а где девочка на этом этапе сложно, так как внешне их органы одинаковы и представляют собой небольшой бугорок. В будущем у мальчиков под действием стероидов из него будет сформирован половой член, а у девочек соответственно клитор. Данный процесс происходит примерно на 12-й неделе беременности.
Мифы о формировании пола
Несмотря на распространение научного знания, осталось достаточно мифов о способах формировании половой принадлежности мальчиков и девочек, среди которых:
- связь с моментом овуляции;
- возраст партнеров;
- время года;
- возраст родителей;
- резус-факторы мамы и папы.
https://youtube.com/watch?v=7EFTYYicY8Y
Когда рекомендуется проводить УЗИ сердца
Направляет на ЭХО КГ врач терапевт или кардиолог, если пациент испытывает:
- боли в области сердца,
- головокружения,
- обмороки,
- одышку,
- головные боли,
- перебои в ритме сердца,
- наблюдает отеки на конечностях,
- бледность или синюшность кожи конечностей, носогубного треугольника.
Выбрать частную клинику Москвы, подходящую по месту расположения и цене на УЗИ можно на сайте Справочной «Ваш Доктор».
Полезная информация по диагностики и лечении заболеваний сердца:
- Диагностика кардиологических заболеваний
- Консультация кардиолога
- Кардиология — наука о заболеваниях срдца
- Осмотр кардиолога
- Детский кардиолог
- Лечение кардиологических заболеваний
- Прием кардиолога
- Профилактика кардиологических заболеваний
- Платный кардиолог
Плюсы 4D УЗИ
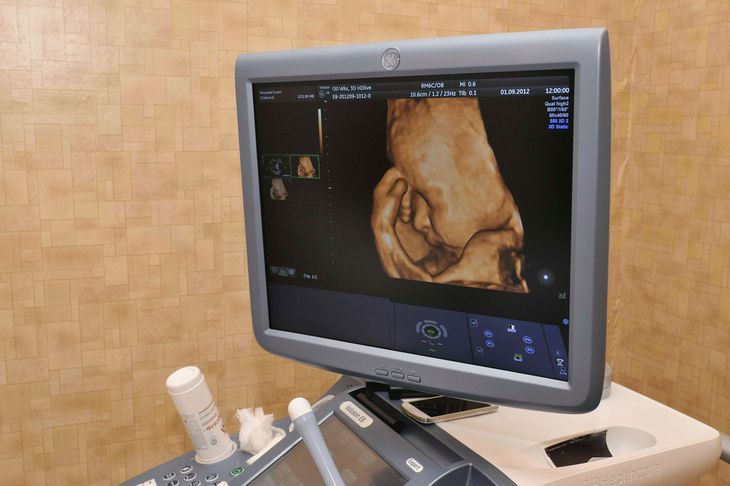
Объемные изображения позволяют лучше рассмотреть некоторые структуры, труднодоступные для исследования в обычном двумерном режиме, облегчают понимание изображения как будущим родителям, так и врачам других специальностей.
Дополнительная информация, которую дает трехмерное ультразвуковое исследование, особенно ценна для диагностики внешних пороков развития. После 4D-ультразвука можно развеять все свои сомнения, лично пересчитав пальчики на маленьких ручках и ножках и убедившись в отсутствии других внешних пороков. Кстати, подозрение на наличие таких пороков можно считать медицинским показанием для проведения трёхмерного исследования.
Благодаря 3D-ультразвуку врачи могут оценить различные части тела плода в трёх проекциях одновременно, что очень важно для выявления аномалий внутриутробного развития плода. Данные трёхмерного исследования дают дополнительную информацию для диагностики пороков развития: конечностей, лица, позвоночного столба
На 4D УЗИ более отчетливо виден пол ребенка.
Частота сканирования, интенсивность и мощность ультразвуковой волны остаются такими же, как при обычном исследовании.
При помощи 4D УЗИ при беременности можно рассмотреть мимику ребёнка. Это позволяет выяснить те эмоции, которые он испытывает — улыбается, расстроен, апатичен. Таким образом, легко понять, что он чувствует. Уже давно известно, что хорошие эмоции позволяют правильно развиваться плоду, однако здесь есть и другой аспект. Плохие эмоции могут возникать из-за более серьёзных проблем. Например, апатичное подавленное состояние может быть причиной асфиксии — недостаточного поступления кислорода, что влечёт за собой ряд проблем. Искажённое в боли личико младенца, может быть причиной неправильного развития внутренних органов, которое вызывает боль.
Во время прохождения 4D УЗИ при беременности, молодым родителям предложат взять с собой на память об этих счастливых моментах в их жизни и жизни ещё не родившегося малыша, DVD 4D или СD в режиме 3D, а также цифровую фотографию.
Итак, выводы. Можно понять мамочек, для которых велик соблазн увидеть своего малыша словно «настоящим», в цвете, вглядеться в его личико и уже сейчас попытаться понять, на кого же он все-таки похож. Иногда соблазн подкрепляется еще и медицинскими показаниями к УЗИ. Но ко всему надо подходить разумно, знать, зачем и по каким показаниям будет производиться 3D-4D УЗИ. Следует разумно относиться и к частоте производимых ультразвуковых исследований, не пытаться попасть на эхографию просто, для того чтобы посмотреть, как развивается ребёнок, помнить, что есть достаточно и других методов контроля за внутриутробным состоянием плода.
УЗИ технологии для беременных
В настоящее время методы ультразвуковой диагностики имеют достаточно широкий диапазон возможностей. При беременности используют:
-
2D-исследование
– позволяет увидеть плод в двухмерном изображении, измерять все необходимые для диагностики патологии размеры. Используется также для подтверждения беременности на ранних сроках. -
3D-исследование
– трёхмерное изображение плода. Используется на поздних сроках беременности, позволяет смоделировать предположительный биомеханизм родов и соотнести размеры таза матери и прилежащих частей плода. -
4D-исследование
позволяет фиксировать жизнедеятельность плода в режиме онлайн. На видео можно подробно рассмотреть сердечно-сосудистую систему плода и степень формирования лёгочной ткани.
Фото УЗИ ребенка на 8 неделе беременности
У плода формируются изгибы коленей, локтей, пальчики. Длина эмбриона достигает 20 мм, он распрямляется, у него образуется шея. У девочек в это время происходит закладка тканей яичников, а у мальчиков – яичек. Однако определить пол малыша на УЗИ невозможно, поскольку наружные половые органы еще не сформированы.
По снимку ультразвукового аппарата можно определить такие параметры:
- сердцебиение малыша (достигает 150 ударов в минуту);
- эмбрион имеет четкие очертания человека;
- видны пальчики рук, которые малыш может сжимать и распрямлять;
- увеличиваются размеры матки и плодного мешка;
- увеличивается объем околоплодных вод.
Какие параметры отмечаются в протоколе УЗИ мягких тканей?
Проводя ультразвуковую диагностику обращают внимание на:
- точное местоположение патологии,
- глубину залегания и размеры патологии.
- структуру новообразования и окружающих его тканей,
- кровоснабжение тканей.
Информация о кровоснабжении проблемного участка может указать на характер патологии. Например, на УЗИ можно обнаружить доброкачественную опухоль — липому, которая образуется из жировой ткани. У липомы отсутствует кровоснабжение, этим она отличается от злокачественной опухоли. Для уточнения этого момента пациентам назначают допплерографию сосудов проблемного участка.
Точную локализацию и размеры патологии необходимо знать хирургу перед операцией. В случае глубокого ее расположения, пациентам дополнительно назначают МРТ
При обследовании лимфатических узлов обращают внимание на их размеры, эхогенность и форму. В нормальном состоянии размеры лимфоузлов не должны превышать 1 см
Их увеличение может свидетельствовать о воспалительном процессе в организме или инфекции.
Преимущества 3D-4D УЗИ в клинике ЕВРО-МЕД
Расширенные диагностические возможности
Трехмерное УЗИ существенно расширяет возможности ранней диагностики различных врожденных и наследственных патологий плода:
- патологии конечностей (отсутствие, дефекты);
- патологии позвоночного столба;
- отклонения в формировании суставов;
- отклонения в формировании костно-мышечной системы;
- челюстно-лицевые патологии (волчья пасть – незаращение твёрдого нёба, заячья губа – незаращение верхней губы, расщелины ушей, пороки формирования глаз);
- аномалии беременности (маловодие, многоводие, предлежание плаценты, обвитие шейки плода пуповиной, дефицит массы тела плода, грыжи).
Дополнительной гарантией точности ультразвукового исследования является тот факт, что обследование полностью записывается на DVD-диск, что сводит к минимуму вероятность диагностических ошибок.
Уникальная методика пренатальной диагностики
Мы используем уникальную диагностическую методику, основанную на совместном анализе результатов трехмерных исследований плодо-плацентарного комплекса, двухмерных скрининговых УЗИ, доплерометрии, а также биохимических тестов.
Профессионализм и опыт врачей
В нашей клинике работают врачи ультразвуковой диагностики высшей квалификационной категории – выпускники лучших медицинских университетов России, имеющие средний опыт пренатальной диагностики более 10 лет. Нашими консультантами являются специалисты экспертного класса — профессора ведущих Российских университетов.
Детальное консультирование
Мы считаем, что отношения между врачом и пациентом должны строиться на полном доверии и понимании. Именно поэтому специалисты нашей клиники проводят консультирование пациентов в доступной для восприятия форме.
Таким образом, вы получаете исчерпывающую информацию о состоянии вашего здоровья, потенциальных факторах риска и здоровье будущего малыша. Это дает уверенность в здоровье малыша, благополучном течении беременности и успешном разрешении родов.
Высокие стандарты обследования и лечения
Обследование пациентов проводится в строгом соответствии со стандартами доказательной медицины и согласно Законодательству РФ и приказам Министерства Здравоохранения. Следование высоким стандартам позволяет нам точно диагностировать заболевания на ранних, доклинических этапах, проводить эффективное лечение и вносить существенный вклад в долгосрочное здоровье наших пациентов.
Абсолютная безопасность
Трехмерная ультразвуковая диагностика признана абсолютно безопасным методом исследования для матери и плода. Несмотря на увеличение точности изображения, частота, интенсивность и мощность ультразвуковой волны 3D УЗИ аналогична двухмерному УЗИ. Именно поэтому даже многократное проведение трехмерных ультразвуковых исследований не имеет противопоказаний.
Фото УЗИ разных видов
Информативность ультразвука зависит от вида исследования. Сегодня для диагностики плода используют такие виды УЗИ:
- 2D УЗИ. Это самый распространенный метод УЗИ, который применяется на всех сроках беременности. Исследование проходит по двум параметрам – по ширине и высоте. В результате процедуры получают плоское черно-белое фото. Время проведения исследования обычно составляет от 15 до 20 минут.
- 3D УЗИ. В этом случае картинка более качественная, объемная и цветная. Так как на фото хорошо видны все детали, удается рассмотреть особенности внешности и даже выражение лица малыша. Однако процедура займет почти час.
- 4D УЗИ. К основным параметрам добавляется время, что позволяет получить изображение в формате видео.
3D и 4D УЗИ целесообразно проходить только во втором и третьем триместре.
Причины развития синдрома Дауна
Истинная причина развития синдрома Дауна определена совсем недавно — у больных людей выявляется не 46, а 47 хромосом. Лишняя хромосома в кариотипе — результат нарушений в момент созревания и деления половых клеток.
Половая клетка делится, наделяя каждую из новых клеток 23-мя хромосомами. Если в этот момент одна из хромосомных пар не смогла разделиться (явление трисомии), остается лишняя хромосома. Чаще всего такая проблема возникает в возрастных браках — у женщин старше 35 лет, риск рождения малыша с синдромом Дауна повышен.
Группы риска, требующие обязательного скрининга на Синдром Дауна:
- Наличие в семье ребенка с генетическими заболеваниями или пороками развития;
- Наличие у одного из супругов или у кого-либо из близких родственников наследственных генетических и хромосомных заболеваний;
- Возраст женщины более 35 лет и/или возраст мужчины более 40 лет;
- Неблагоприятные условия жизни или профессиональной деятельности;
- Наличие в анамнезе спонтанных (самопроизвольных) абортов (выкидышей, привычных выкидышей) или замерших беременностей;
- Близкородственный брак;
- Прием лекарств на ранних сроках беременности, в т.ч. средств для медикаментозного аборта, антибиотиков,












