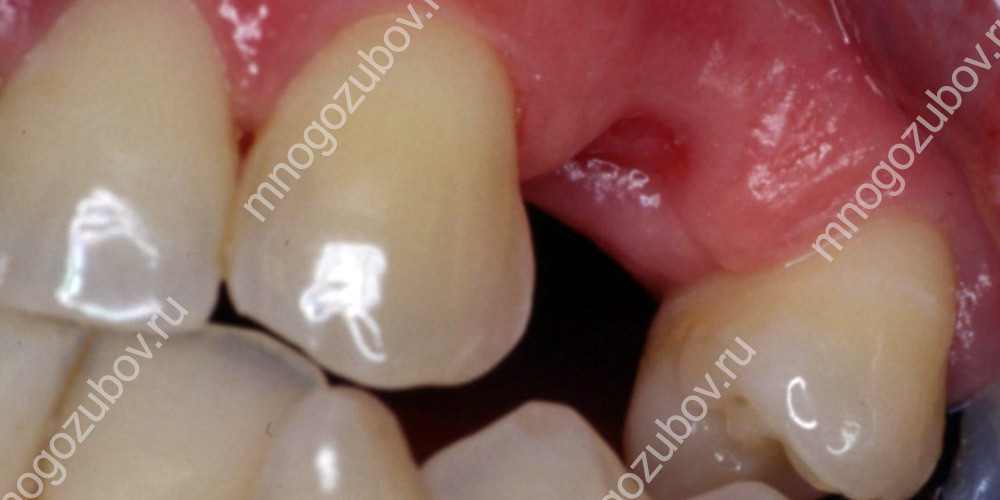
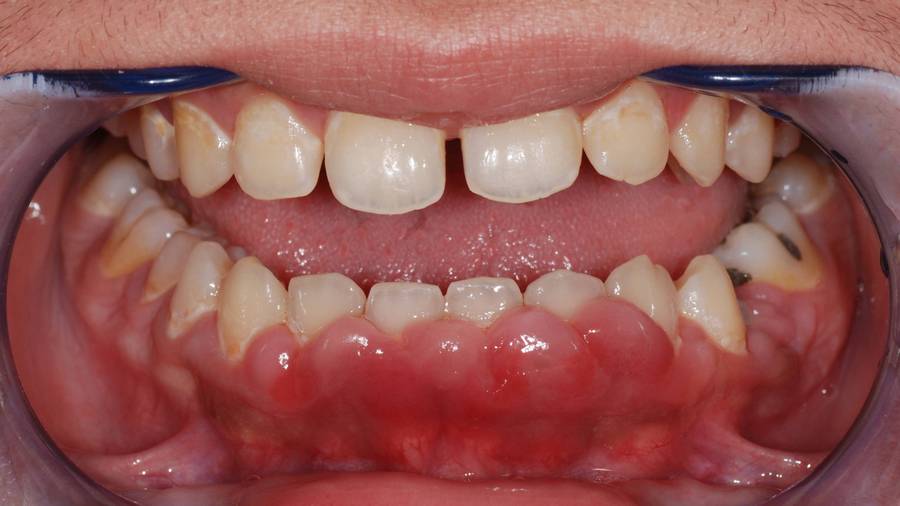
Гранулема на корне зуба
Содержание:
- Симптомы ониходистрофии
- Рекомендуемый режим лечения
- Профилактика
- Противопоказания
- Online-консультации врачей
- Побочный эффект или осложнение после филлеров?
- 4.Бактериальные и грибковые инфекции
- Можно ли вылечить гранулему?
- Динамика развития болезни
- Как лечить подкожная гранулема лица?
- Как Поменять Успокоитель Цепи На Ваз 2106
- Что провоцирует / Причины Кольцевидной гранулемы:
- Какой прогноз имеет саркоидоз легких?
- Симптомы кольцевидной гранулемы
- Лечение заболевания
- Признаки и симптомы гранулемы
- К каким докторам следует обращаться если у Вас Кольцевидная гранулема:
- Лечение паховой гранулемы
- Какие новообразования кожи удаляются в клинике
- Причины развития заболевания
- Донованоз при беременности
- Это интересно
- Другие заболевания из группы Болезни кожи и подкожной клетчатки:
- Профилактика
Симптомы ониходистрофии
Внешние проявления ониходистрофии зависят от ее вида. Тем не
менее во всех случаях, кроме визуальных изменений формы, структуры, прочности,
цвета ногтевой пластины, могут дополнительно возникать признаки местного
воспаления. В таких ситуациях больные могут отмечать покраснение и припухлость
кожи в области пораженного ногтя, а также испытывать боли разной интенсивности
при надавливании на ноготь или постоянно.
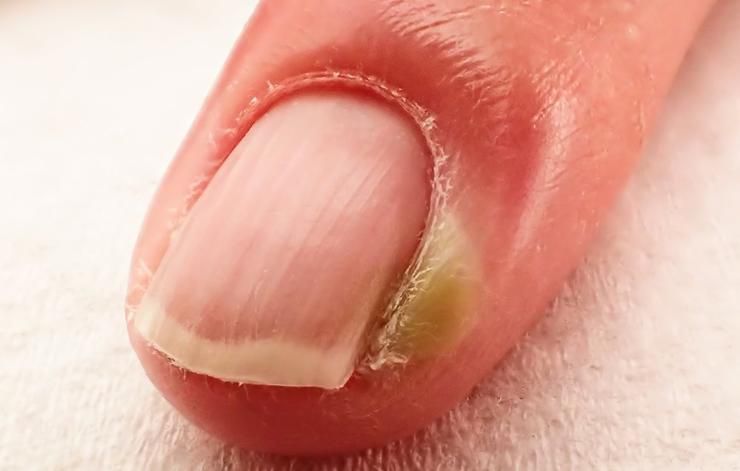
Сегодня еще не существует строгой и общепризнанной
классификации ониходистрофий. Поэтому, как правило, дерматологи делят их по
причинам развития с акцентом на специфику внешних проявлений.
В целом различают врожденные ониходистрофии и приобретенные.
Первые являются следствием генных мутаций, а вторые – результатом нарушения
питания ногтей под действием внешних и/или внутренних факторов. При этом
приобретенные ониходистрофии делят на изолированные и те, что возникают на фоне
развития других заболеваний.
Рекомендуемый режим лечения
Азитромицин 1 г перорально один раз в неделю или 500 мг ежедневно в течение не менее 3 недель и до полного заживления всех поражений.
Альтернативные схемы:
- Доксициклин 100 мг перорально два раза в день в течение не менее 3 недель и до полного заживления всех поражений;
- Ципрофлоксацин 750 мг перорально два раза в день в течение не менее 3 недель и до тех пор, пока все поражения полностью не заживут;
- Основа эритромицина 500 мг перорально четыре раза в день в течение не менее 3 недель и до полного заживления всех поражений;
- Триметоприм-сульфаметоксазол по одной таблетке двойного действия (160 мг/800 мг) перорально два раза в день в течение не менее 3 недель и до полного заживления всех поражений.
Добавление другого антибиотика в эти схемы можно рассмотреть, если улучшение не очевидно в течение первых нескольких дней терапии. Возможно добавление аминогликозида – гентамицин 1 мг/кг в/в каждые 8 часов.
Важные моменты в лечении:
- Больные должны наблюдаться клинически, пока не уйдут все признаки и симптомы. Все лица с диагнозом паховой гранулемы, должны пройти тестирование на ВИЧ.
- Следует провести полный скрининг полового здоровья, в частности, пациент должен пройти обязательные тесты на генитальный герпес, сифилис и ВПЧ. Это также касается также всех партнеров зараженного.
- Поражения, которые легко кровоточат, увеличивают риск передачи ВИЧ, поэтому могут присутствовать множественные инфекции.
- Категорически запрещается половая активность, пока все повреждения полностью не заживают. Для подтверждения полного выздоровления необходимо последующее обследование на паховую гранулему.
Лица, которые имели половые контакты с пациентом в течение 60 дней до появления симптомов у самого пациента, должны быть обследованы и им должны быть предложены методы лечения. Однако значение эмпирической терапии при отсутствии клинических признаков и симптомов не установлено.
Профилактика
Так как путь передачи заболевания в основном половой, превентивные меры заключаются в соблюдении верности половых партнеров – это самая действенная профилактика венерических заболеваний. При сексуальных контактах с непроверенным человеком всегда надо пользоваться презервативом.
Барьерная контрацепция (презерватив) дает практически 100% защиты от заражения сифилисом.
В любом случае после случайного контакта необходимо самостоятельно обработать генитальную область антисептическими средствами: мирамистином или хлоргексидином.
Если же незапланированный контакт произошел без средств защиты, или нарушилась целостность презерватива в процессе, врачи рекомендуют в течение самого ближайшего времени посетить КВД и сделать профилактическую инъекцию, которая практически на 100% предотвратит развитие сифилиса.
Противопоказания
Online-консультации врачей
| Консультация вертебролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация гастроэнтеролога |
| Консультация онколога-маммолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация нейрохирурга |
| Консультация нарколога |
| Консультация оториноларинголога |
| Консультация офтальмолога (окулиста) |
| Консультация невролога |
| Консультация сексолога |
| Консультация детского психолога |
| Консультация уролога |
| Консультация детского невролога |
| Консультация маммолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Побочный эффект или осложнение после филлеров?
При введении филлеров возможны две группы проблем: нежелательные побочные эффекты и осложнения.
Нежелательные побочные эффекты после филлеров
К ним относятся состояния, которые косметолог в принципе может ожидать. Но они напрямую не угрожают здоровью пациента и достаточно легко корригируются. К этим проблемам относятся:
- Гематомы. Небольшие синяки в зоне инъекций возникают из-за повреждения мелких сосудов иглой.
- Отечность после инъекций. Является естественной воспалительной реакцией тканей на любую травму. Вспомните, как отекает место ушибов.
- Нарушение чувствительности. Появляется из-за временного «сдавливания» филлером нервов.
- Появление пигментации в местах введения филлера. В ответ на травму клетки кожи меланоциты иногда начинают вырабатывать пигмент меланин.
- Эффект Тиндаля. Из-за длительного посттравматического отека тканей нарушается работа сосудов кожи, меняется строение их стенки. В результате при преломлении света под кожей «просвечивают» голубоватые или розоватые полосы, иногда становятся заметными близлежащие сосуды. Чаще всего этот побочный эффект после филлеров возникает, когда слишком плотный филлер вводится достаточно близко к поверхности кожи.
Осложнения после филлеров
Осложнения тоже довольно часто можно предугадать. Но, в отличие от побочных эффектов, их последствия носят неблагоприятный характер, отражаясь на здоровье и эстетическом результате процедуры. Осложнения всегда связаны с назначением какого-то способа лечения — то есть требуют непосредственного медицинского вмешательства.
- Некроз тканей. Это самое грозное осложнение после филлеров, возникающее из-за попадания геля в сосуд или компрессии (сдавливания) сосуда.
- Долгосрочное нарушение чувствительности в месте инъекции. Как и краткосрочное, является следствием «пережимания» нервов филлером.
- Контурирование (проступание) препарата под кожей. Наблюдается, если филлер вводится слишком близко к поверхности кожи.
- Побеление кожи в местах инъекций. Это осложнение после филлеров возникает по целому ряду причин. Мгновенное побеление без боли может быть вызвано наличием в препарате анестетика лидокаина. Побеление, сопровождающееся резкой болью – эмболией («закупоркой») сосуда при попадании в него препарата. Иногда это состояние вызывает ишемия (нарушение кровоснабжения) капилляров дермы – это состояние, как правило, проходит сама собой с течением времени.
- Фиброз. Уплотнение кожи в месте инъекций, проявляющееся в выработке новых волокон коллагена и разрастании соединительной ткани, является естественной реакцией тканей на любое чужеродное вещество. Таким образом, организм пытается от него отгородиться. Но иногда это разрастание носит избыточный характер – уплотнение кожи становятся слишком заметными. В отличие от рубцов фиброзные образования содержат достаточное количество кровеносных сосудов.
- Гранулемы — крошечные узелки, проступающие на поверхности кожи. Такие осложнения после филлеров появляются в результате стремления организма отгородиться от чужеродного вещества. Инородное тело заключается в своеобразные капсулы. Гранулемы бывают как воспалительного, так и невоспалительного характера.
- Изменение рельефа кожи в области введения филлера. Возникает из-за миграции филлера, его неравномерного распределения или введения слишком близко к поверхности кожи.
4.Бактериальные и грибковые инфекции
Бактериальные инфекции: Существуют различные виды бактериальных инфекций, влияющих на кожу. Кожные инфекции из-за бактерии стафилококка являются наиболее распространенными. Они возникают у людей с плохо контролируемым диабетом. Эти бактерии могут привести к появлению фурункулов — воспаленных узелков волосяного фолликула. Другие инфекции включают в себя ячмень (инфекции желез век) и бактериальные инфекции ногтей. Большинство бактериальных инфекций требует лечения антибиотиками в виде таблеток.
Грибковые инфекции: дрожжеподобные грибы отвечают за многие грибковые инфекции у людей с диабетом. У женщин грибок часто развивается в области влагалища. Другая часто поражаемая инфекцией область — это уголки рта. Грибок может появляться между пальцев рук и ног и на ногтях (онихомикоз). Этот грибок вызывает зуд, яркие красные высыпания, часто окруженные крошечными пузырями и чешуйками. Инфекции чаще всего возникают в теплых, влажных складках кожи. Для лечения необходимы противогрибковые препараты. У людей с диабетом может развиться и потенциально смертельная грибковая инфекция (микромикоз). Заболевание обычно начинается в полости носа и может распространиться на глаза и мозг.
Зуд: кожный зуд возникает из-за грибковой инфекции, сухости кожи или плохого кровообращения при диабете. Когда зуд вызван плохим кровообращением, чаще всего страдают нижние конечности и ступни. Использование кремов может предотвратить зуд и помочь сохранить вашу кожу увлажненной.
Как предотвратить проблемы с кожей при диабете?
Можно ли вылечить гранулему?
Динамика развития болезни
 Для заболевания характерно медленное течение, поэтому промежутки между стадиями могут занимать до полугода, а если нет провоцирующих факторов, то развитие процесса еще больше замедляется.
Для заболевания характерно медленное течение, поэтому промежутки между стадиями могут занимать до полугода, а если нет провоцирующих факторов, то развитие процесса еще больше замедляется.
Выделяют следующие стадии:
- первичная;
- активная (разгар болезни);
- завершающая.
На первичной стадии из-за жизнедеятельности микроорганизмов в очаге воспаления уплотняется ткань периодонта. Гранулематозная ткань постепенно занимает все больше пространства и замещает собой отмершие здоровые клетки. Образуется мешочек, в полости которого находится жидкость с фрагментами бактерий, иммунных клеток, токсических веществ, выделенных при гибели тканей.
Во время активного этапа, опухоль становится больше по размеру, поскольку все большее число клеток погибают, все больше продуктов жизнедеятельности микробов скапливается в пораженном регионе. Капсула гранулемы содержит значительное количество воспалительной жидкости.
На последней стадии завершается формирование очага. Гранулема уже настолько велика, что начинает давить на окружающие ткани и причинять дискомфорт пациенту. Корень зуба и костная ткань могут быть настолько повреждены хроническим воспалением, что зуб начнет расшатываться, будет происходить его разрушение.
Как лечить подкожная гранулема лица?
Лечение подкожной гранулемы обычно не предполагает консервативной терапии, а необходимо оперативное вмешательство. Не удастся избежать и удаления зуба, от которого был распространен воспалительный процесс. Лунку зуба нужно будет тщательно выскоблить.
Иссечению подлежит и пораженная гранулематозом кожа, подкожная клетчатка. Глубина выскабливания измеряется глубиной залегания грануляционного вала. Последний представлен как плотная белесая ткань, от которой хирургической ложкой легко отделяется патологическое образование. После этой манипуляции производится иссечение грануляционного вала.
После того, как подкожная гранулема окончательно удалена, пациент подлежит местно-пластическому хирургическому вмешательству. При обширном поражении кожи альтернативой ему становится свободная пересадка кожи.
Примечательно, что исключить риск развития неприятной патологии можно своевременно принимаясь за лечение кариеса и тем более сложных стоматологических патологий.
Как Поменять Успокоитель Цепи На Ваз 2106
Износ авто мотора обычно является процессом постепенным, и до определенной величины пробега фактически не приметен. Но при уменьшении ресурса деталей, износ начинает прогрессировать, и в движке возникают различных неисправности.
Необходимость в подмене успокоителя цепи авто мотора ВАЗ 2106 возникает если проход появления последующих признаков о его неисправности:
- под капотом автомобиля, не знакомых крышки промежного вала, возникает соответствующий шум или гулкий стук цепи о крышку головки блока цилиндров;
- в работах агрегата происходят нарушения и сбои, вызванные проскакиванием цепи на зубьях звездочек привода распределительного вала. Такая неисправность нарушает нормальную работу вследствие конфигурации режима работы газораспределительного механизма;
- работа мотора невозможна по причине суровых обстоятельств, вызванных проскакиванием цепи на звездочках, обрыве цепи, и, как закономерный результат, заклинивания мотора.
Что провоцирует / Причины Кольцевидной гранулемы:
Одни ученые утверждают, что такие высыпания являются результатом сахарного диабета, другие же уверены, что всему виной имеющиеся нарушения углеводного обмена либо чрезмерное употребление рафинированного масла.
Говорят, что данный недуг может возникнуть и на фоне механической травмы кожного покрова. В общем, этиология до сих пор до конца не выяснена и это самое страшное, так как в таких случаях человек просто-напросто не знает, чего именно ему опасаться. Отметим сразу же, что кольцевидная гранулема чаще всего наблюдается у детей в возрасте от трех до десяти лет, а также у взрослых женщин.
Какой прогноз имеет саркоидоз легких?
Хотя часто происходит спонтанное выздоровление, тяжесть и проявления заболевания чрезвычайно изменчивы, и многим пациентам требуются повторные курсы глюкокортикоидов. Таким образом, регулярный контроль для выявления рецидивов обязателен. Приблизительно у 90 % пациентов, у которых произошло спонтанное выздоровление, оно развивается в пределах первых 2 лет после постановки диагноза; менее 10 % этих пациентов имеют рецидивы спустя 2 года. Те пациенты, у которых не развивается ремиссия в течение 2 лет, вероятно, будут иметь хроническое заболевание. Саркоидоз легких считается хроническим у 30 % пациентов, и у 10-20 % заболевание имеет постоянное течение. Саркоидоз является фатальным для 1-5 % пациентов. Легочный фиброз с дыхательной недостаточностью — самая частая причина смерти во всем мире, далее следует легочное кровотечение вследствие аспергилломы. Однако в Японии самой частой причиной смерти является инфильтративная кардиомиопатия, вызывающая сердечную недостаточность и кардиоаритмии.
Прогноз хуже для пациентов с экстрапульмональным саркоидозом и для лиц негроидной расы. Выздоровление наступает у 89 % европеоидов и 76 % пациентов негроидной расы без экстраторакального заболевания и у 70 % европеоидов и 46 % пациентов негроидной расы с экстраторакальными проявлениями. Наличие узловатой эритемы и острого артрита — признаки благоприятного прогноза. Увеит, люпус пернио, хроническая гиперкальциемия, нейросаркоидоз, нефрокальциноз, миокардиальное заболевание и обширное легочное поражение — неблагоприятные прогностические симптомы саркоидоза легких. Однако выявлено небольшое различие в отдаленных результатах у лечившихся и не лечившихся пациентов, и после окончания лечения часто наблюдается рецидив.
Симптомы кольцевидной гранулемы
Эритематозные поражения желтоватого, синеватого цвета чаще всего возникают на тыле стоп, голенях, кистях и пальцах, обычно носят бессимптомный характер. Кольцевидная гранулема не связана с системными заболеваниями, за исключением того, что частота нарушений сахарного обмена выше у взрослых при множественных высыпаниях. В некоторых случаях причинами болезни являются воздействие солнечного света, укусы насекомых, кожные пробы на туберкулез, травма и вирусные инфекции.
Клинически типичная форма заболевания проявляется мономорфной сыпью, состоящей из мелких, слегка блестящих безболезненных узелков красноватого или розоватого цвета, иногда цвета нормальной кожи, группирующихся в виде колец и полуколец с предпочтительной локализацией на тыле кистей и стоп. Высыпания обычно не сопровождаются субъективными ощущениями и, как правило, не изъязвляются. Центральная часть очагов несколько запавшая, цианотичная, выглядит как бы слегка атрофичной, более пигментирована, чем периферическая зона, в которой выявляются отдельные тесно расположенные узелки. Реже встречаются другие варианты: диссеминированная кольцевидная гранулема, развивающаяся у лиц с нарушением углеводного обмена, характеризующаяся высыпаниями большого количества папул, располагающихся отдельно или сливающихся, но редко образующих кольца; перфорирующая форма с поражением кожи дистальных частей конечностей, особенно на кистях, реже — лице, шее, туловище. Возможно образование рубчиков на месте регрессировавших элементов.
Лечение заболевания
Выбор лечения зависит от физических данных ребёнка и медицинских показаний. При наличии хронических патологий терапия корректируется с учетом приёма других лекарственных препаратов. Врач иногда выбирает выжидательную тактику, возможно самостоятельное исчезновение узла.
Избавиться от кольцевидной гранулёмы можно, используя следующие методы терапии:
- приём лекарственных средств, чтобы остановить разрастание папул;
- иссечение при помощи криодеструкции;
- процедура с использованием угольной кислоты;
- орошение больного места хлорэтилом.
При кольцевидной гранулёме врачи предпочитают применять медикаментозную терапию. Для лечения используют следующие препараты:
- Назначают витамины и другие средства, улучшающие кровообращение – Токоферол, Аскорбиновую кислоту, витамин В и железосодержащие таблетки.
- Лекарства нестероидной группы – Фенилбутазон, Индометацин.
- Мазь с кортикостероидом – Псоридерм.
- Кремы, мази и гели с содержанием гормонов – Тридерм или Дермовейт.
- Препараты с глюкокортикоидами – Гидрокортизон, Бетаметазонвалерат.
- Инъекции для подкожного введения вокруг папулы – Ацетонид.
У взрослых болезнь предпочитают лечить по той же схеме, как и в детском возрасте. Чтобы ускорить выздоровление, требуется выполнять рекомендации врача – это предотвратит дальнейшее разрастание очагов.
Признаки и симптомы гранулемы
Лечение гранулемы следует проводить как можно раньше, ведь заболевание быстро развивается. В небольшом мешочке скапливается гной, микробы, токсины. Встречается недуг у людей разного возраста и в большей степени поражает корни зуба. Различают три основных причины возникновения гранулёмы:
- недолеченный пародонтит;
- кариес;
- невылеченный или запущенный пульпит.
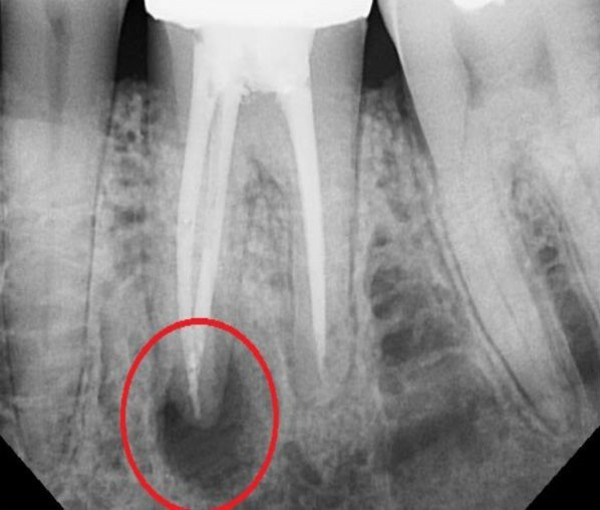
Если откладывать лечение, гранулема может перерасти в корневую кисту и со временем вызвать серьёзное поражение костной ткани и даже потерю зуба. Лечение гранулемы осложняется тем, что протекает заболевание преимущественно без каких-либо симптомов. Первым звоночком является ощущение инородного тела, нащупать которое можно языком или пальцем. Далее появляются и другие симптомы:
- боль, припухлость;
- покраснение десны;
- воспалительный процесс в ротовой полости;
- упадок сил;
- повышенная температура тела;
- появление гноя.
Игнорирование первых признаков приводит к переходу заболевания в хроническую форму.
К каким докторам следует обращаться если у Вас Кольцевидная гранулема:
- Дерматолог
- Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Кольцевидной гранулемы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение паховой гранулемы
Гранулема лечится антибиотиками. В местах, где эта инфекция встречается очень редко, рекомендуется привлечение специалиста по инфекционным заболеваниям.
Для лечения донованоза эффективны несколько антимикробных схем, но опубликовано лишь ограниченное количество контролируемых исследований. Доказано, что лечение останавливает прогрессирование поражений. Чем раньше назначена терапия, тем лучше прогноз, тем больше вероятности, что инфекция не распространится на лимфатическую систему, таким образом вызывая многократные повторные обострения.
Заживление, как правило, происходит внутрь от краев язвы. Обычно требуется длительная терапия, чтобы обеспечить грануляцию и реэпителизацию язв.
Рецидив может наступить через 6–18 месяцев после явно эффективной терапии.
Гранулема
Какие новообразования кожи удаляются в клинике
Родинки (невусы) – образования с четким очертанием краев, имеющие повышенную пигментацию, развивающиеся по причине скопления большого количества невусных клеток в верхних и нижних слоях дермы. Невусы развиваются в самом раннем возрасте, пик их развития припадает на средний возраст, а в старости они нередко исчезают или подвергаются возрастным изменениям. По статистике, большинство взрослых людей имеют, в среднем, двадцать родинок.
Родинки бывают врожденными и приобретенными. В зависимости от размеров невусы разделяются на мелкие, средние и крупные. По глубине расположения невусы дифференцируются на эпидермальные, внутридермальные и пограничные.
Мелкие врожденные невусы, не изменяющие свою форму и окраску, как правило, не требуют радикальных вмешательств. Тактику лечения видоизмененных родинок определяет врач-дерматолог. При наличии показаний, после иссечения невуса, специалисты «Мать и дитя» оправляют образцы на гистологический анализ.
Методы лечения невусов: хирургическое иссечение, лазерная деструкция.
Лимфангиома – доброкачественное новообразование, поражающее лимфатические сосуды. Доброкачественные опухоли лимфатических сосудов разделяются на:
- первичные (врожденные), они часто сочетаются с гемангиомой;
- вторичные (приобретенные). Вторичные опухоли развиваются на фоне перенесенной инфекции и выступают симптомом нарушения циркуляции лимфы (лимфостаза).
Ключевой диагностический симптом лимфангиомы – выделение лимфы при прокалывании опухоли.
Метод лечения лимфангиомы: хирургическое иссечение.
Гемангиома – доброкачественная опухоль, формирующаяся в утробе, момента рождения из структур сосудистой ткани.
Выделяют следующие формы гемангиомы:
- винное пятно (невус пламенеющий) – контрастные розовые пятна на кожных покровах, чаще всего локализируются на затылке, задней, коже лица;
- кавернозные – выпуклые уплотнения на коже, телесного или синюшного оттенка, мягкие на ощупь;
- капиллярные (земляничный невус) – ярко-красные выпуклые опухоли, имеющие четкие очертания, поражающие кожу лица, волосистой части головы, груди, спины.
Тактика лечения гемангиомы: В случае отсутствия интенсивного роста капиллярного и пламенеющего невуса, показано динамическое наблюдение. При наличии показаний удаление гемангиом осуществляется классическим оперативным методом или посредством лазерной деструкции.
Папиллома (бородавка) – доброкачественный нарост эпидермальных тканей на тонкой ножке или широком основании, имеющий сосочкообразную поверхность. Диаметр папиллом составляет от трех миллиметров до полутора сантиметра, окраска варьируется от белых до коричневых цветов. Папиломы развиваются на фоне проникновения в организм папилломавируса и передаются контактным путем. Обычно папилломы поражают кожные покровы лица и тела, в некоторых случаях они располагаются на слизистых оболочках, включая внутренние органы. При отсутствии своевременного лечения папилломавирус быстро прогрессирует, что проявляется размножением и увеличением диаметра наростов.
Лечение папиллом: иссечение скальпелем, лазерное удаление.
Фиброма – доброкачественное размножение и разрастание соединительно-тканных структур. Мягкие фибромы визуально похожи на мешочки, имеют различный размер, розовую или коричневую окраску. Твердые фибромы имеют плотную консистенцию, широкое основание, светло-розовый оттенок и гладкие на ощупь.
Лечение фибромы: хирургическое удаление.
Атерома – кистозное образование в виде капсулы с серозным или гнойным содержимым, развивающееся по причине закупорки сальной железы. Атеромы имеют округлую форму, мягкие на ощупь, их размеры составляют от пяти миллиметров и больше. Дермальные кисты чаще всего локализируются на лице, мочках ушей, голове и туловище. При воспалении серозное содержимое атеромы может нагнаиваться, такие процессы нередко сопровождаются локальным или общим повышением температуры тела и рецидивируют до момента вылущивания капсулы.
Лечение аторомы: новообразование удаляется вместе с капсулой хирургическим путем «в холодном периоде», когда отсутствуют признаки воспаления. Во время воспалительного процесса, как правило, атеромы вскрываются и дренируются, пациенту назначается противовоспалительная и антибактериальная терапия.
Липома (жировик) – опухоль из жировых клеток. Липома представлена мягким безболезненным подкожным узелком, ее течение имеет доброкачественный характер. Жировики имеют различную локализацию и появляются на любом участке тела, где есть жировые клетки. Чаще всего данные опухоли диагностируются на шеи, бедрах, абдоминальной области.
Лечение липомы: иссечение хирургическим путем.
Причины развития заболевания
Этиология болезни до конца ещё не изучена, поэтому исследования проводятся и в наши дни. Болезнь относят к идиопатическому типу. Анулярный узел может спровоцировать внешний фактор или внутренние нарушения организма.
Причины возникновения гранулёмы могут заключаться в следующем:
- Мутации генетического строения клетки – нарушенный хромосомный ряд ДНК.
- Нахождение под прямыми солнечными лучами на протяжении 5-7 часов в день.
- Осложнение после прививки или пробы Манту.
- Укус насекомого, спровоцировавшего формирование узлов.
- Присутствие бородавок.
- Кожный дерматоз или другие заболевания кожи.
- Инфекция дыхательных путей – туберкулёз.
- Болезнь эндокринной системы – сахарный диабет или панкреатит.
- Метаболические нарушения в организме.
- Наследственная предрасположенность.
- Механическое травмирование кожных покровов.
- Снижение защитных функций организма.
Роль иммунитета
Именно нарушения в работе клеточного иммунитета играют основную роль в развитии описываемого заболевания. Если гранулема кольцевидная у детей появилась, значит, произошли сбои иммунной системы на фоне протекания инфекции. Дерматоз является лишь отражением проблем в организме. Если больной страдает от сахарного диабета, то кольцевидная гранулема поражает большие участки кожного покрова. У детей данная форма встречается крайне редко.
Донованоз при беременности
Во втором и третьем триместре беременности из-за риска обесцвечивания зубов и костей следует избегать назначения доксициклина, но он совместим с грудным вскармливанием.
Данные показывают, что ципрофлоксацин представляет низкий риск для плода во время беременности, поэтому может применяться, но только по назначению венеролога (инфекциониста) когда польза превышает риск и под строгим контролем акушера-гинеколога.
Сульфаниламиды связаны с редкой, но серьезной желтухой у лиц с дефицитом G6PD, и их следует избегать в третьем триместре и во время грудного вскармливания. По этим причинам беременным и кормящим женщинам следует назначать макролидный режим (эритромицин или азитромицин).
Добавление аминогликозида (гентамицин 1 мг/кг в/в каждые 8 часов) может быть рассмотрено, если улучшение не проявляется в течение первых нескольких дней терапии.
Это интересно
Другие заболевания из группы Болезни кожи и подкожной клетчатки:
| Абразивный преканкрозный хейлит манганотти |
| Актинический хейлит |
| Аллергический артериолит, или васкулит Рейтера |
| Аллергический дерматит |
| Амилоидоз кожи |
| Ангидроз |
| Астеатоз, или себостаз |
| Атерома |
| Базалиома кожи лица |
| Базальноклеточный рак кожи (базалиома) |
| Бартолинит |
| Белая пьедра (узловатая трихоспория) |
| Бородавчатый туберкулез кожи |
| Буллезное импетиго новорожденных |
| Везикулопустулез |
| Веснушки |
| Витилиго |
| Вульвит |
| Вульгарное, или стрепто-стафилококковое импетиго |
| Генерализованный рубромикоз |
| Гидраденит |
| Гипергидроз |
| Гиповитаминоз витамина В12 (цианокобаламин) |
| Гиповитаминоз витамина А (ретинол) |
| Гиповитаминоз витамина В1 (тиамин) |
| Гиповитаминоз витамина В2 (рибофлавин) |
| Гиповитаминоз витамина В3 (витамин РР) |
| Гиповитаминоз витамина В6 (пиридоксин) |
| Гиповитаминоз витамина Е (токоферол) |
| Гипотрихоз |
| Гландулярный хейлит |
| Глубокий бластомикоз |
| Грибовидный микоз |
| Группа заболеваний буллезного эпидермолиза |
| Дерматиты |
| Дерматомиозит (полимиозит) |
| Дерматофития |
| Занозы |
| Злокачественная гранулема лица |
| Зуд половых органов |
| Избыточное оволосение, или гирсутизм |
| Импетиго |
| Индуративная (уплотненная) эритема Базена |
| Истинная пузырчатка |
| Ихтиозы и ихтиозоподобные заболевания |
| Кальциноз кожи |
| Кандидоз |
| Карбункул |
| Карбункул |
| Киста пилонидальная |
| Кожный зуд |
| Контактный дерматит |
| Крапивница |
| Красная зернистость носа |
| Красный плоский лишай |
| Ладонная и подошвенная наследственная эритема, или эритроз (болезнь Лане) |
| Лейшманиоз кожи (болезнь Боровского) |
| Лентиго |
| Ливедоаденит |
| Лимфаденит |
| Линия фуска, или синдром андерсена-верно-гакстаузена |
| Липоидный некробиоз кожи |
| Лихеноидный туберкулез — лишай золотушный |
| Меланоз Риля |
| Меланома кожи |
| Меланомоопасные невусы |
| Метеорологический хейлит |
| Микоз ногтей (онихомикоз) |
| Микозы стоп |
| Многоморфная экссудативная эритема |
| Муцинозная алопеция Пинкуса, или фолликулярный муциноз |
| Нарушения нормального роста волос |
| Неакантолитическая пузырчатка, или рубцующийся пемфигоид |
| Недержание пигментации, или синдром блоха-сульцбергера |
| Нейродермит |
| Нейрофиброматоз (болезнь реклингхаузена) |
| Облысение, или алопеция |
| Ожог |
| Ожоги |
| Отморожение |
| Отморожение |
| Папулонекротический туберкулез кожи |
| Паховая эпидермофития |
| Периартерит узелковый |
| Пинта |
| Пиоаллергиды |
| Пиодермиты |
| Пиодермия |
| Плоскоклеточный рак кожи |
| Поверхностный микоз |
| Поздняя кожная порфирия |
| Полиморфный дермальный ангиит |
| Порфирии |
| Поседение волос |
| Почесуха |
| Профессиональные заболевания кожи |
| Проявление гипервитаминоза витамина А на коже |
| Проявление гиповитаминоза витамина С на коже |
| Проявления простого герпеса на коже |
| Псевдопелада Брока |
| Псевдофурункулез Фингера у детей |
| Псориаз |
| Пурпура пигментная хроническая |
| Пятнистая атрофия по типу Пеллиззари |
| Пятнистая лихорадка скалистых гор |
| Пятнистая лихорадка скалистых гор |
| Разноцветный лишай |
| Рак кожи лица |
| Раны |
| Ретикулез кожи |
| Ринофима |
| Розацеаподобный дерматит лица |
| Розовый лишай |
| Рубромикоз, или руброфития |
| Саркоид Бека |
| Саркоидоз Бека |
| Саркома (ангиосаркома) Капоши |
| Сверлящая, или пронизывающая эктима |
| Себорея |
| Септическая эритема |
| Сикоз |
| Синдром Лайелла |
| Синдром Стивенса-Джонсона |
| Системная красная волчанка |
| Склерема и склередема |
| Склеродермия |
| Скрофулодерма, или колликвативный туберкулез кожи |
| Смешанная, или вариегатная, порфирия |
| Сморщивание вульвы (крауроз) |
| Сморщивание (крауроз) полового члена |
| Ссадины |
| Стрептококковое импетиго |
| Трехсимптомная болезнь Гужеро-Дюппера |
| Трихотилломания |
| Трихофитии |
| Туберкулез кожи |
| Туберкулез кожи и подкожной клетчатки |
| Туберкулезная волчанка |
| Угри, или акне |
| Узелковый периартериит |
| Ушиб |
| Фавус |
| Флегмона |
| Фрамбезия |
| Фурункул |
| Фурункул. Фурункулез |
| Хроническая мигрирующая эритема Афцелиуса-Липшютца |
| Хроническая поверхностная диффузная стрептодермия |
| Хроническая язвенная и язвенно-вегетирующая пиодермия |
| Хронический атрофирующий акродерматит |
| Хрономикоз |
| Центральный лентигиоз Турена |
| Черепицеобразный микоза |
| Черная пьедра |
| Чёрный лишай |
| Чесотка |
| Шанкриформная пиодермия |
| Экзема |
| Эксфолиативный (листовидный) дерматит новорожденных Риттера |
| Эктима вульгарная (гнойник обыкновенный) |
| Эпидемическая пузырчатка новорожденных |
| Эпидермофитиды |
| Эпидермофития |
| Эпидермофития стоп |
| Эритематозная анетодермия ядассона |
| Эритразма |
| Язва бурули |
| Язвенный туберкулез кожи и слизистых оболочек |
Профилактика
Правильно диагностировать гранулематозный нарост способен только высококвалифицированный врач. Грамотный доктор составит подходящую и действенную схему лечения для каждого типа недуга, что помогает вылечить болезнь до конца. Так как провоцирующими факторами формирования и распространения поражённых клеток считаются инфекционные бактерии и дисфункция иммунной защиты, в качестве профилактических мер и рекомендации выступают:
- Следовать правилам здорового питания.
- Прекратить употреблять алкогольные напитки, наркотические вещества, отказаться от курения.
- Чаще дышать свежим воздухом и выходить на прогулки.
- Систематически проветривать комнаты.
- Следить за собственными половыми связями, быть избирательным в партнерах.
- Не забывать о барьерных контрацептивах.
- Регулярно обследоваться и проходить врачебный осмотр.
Важно следовать перечисленным простым правилам, чтобы снизить вероятность появления гранулёмы в организме и уменьшить осложнение