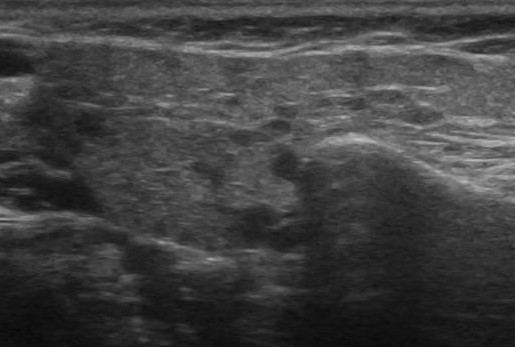
Отек молочной железы
Содержание:
Боли в молочных железах при фиброзно-кистозной мастопатии
Фиброзно-кистозная мастопатия — самое распространённое заболевание груди, встречающееся у 58% женщин. Его причина — изменения в соотношении эпителиальных и соединительнотканных клеток. Мастопатия бывает диффузной (с преобладанием железистого, фиброзного или кистозного компонентов) и узловой (липома, липогранулема, ангиома).
Фиброзно-кистозные изменения груди дают боль в грудных железах. В запущенных случаях даже небольшое надавливание на грудь крайне неприятно. Это явление получило название циклическая мастодиния. Она связана исключительно с менструальным циклом и деятельностью яичников.
Нециклическая мастодиния не связана с менструальным циклом, а вызывается сбоем в работе организма или другими факторами. К предпосылкам развития нециклической мастодинии относят:
- Начало применения гормональных контрацептивных средств. Болезненные ощущения характерны для первых трёх месяцев приёма, а потом всё нормализуется.
- Патология щитовидной железы. Выработка половых гормонов неразрывно связана с гормонами щитовидной железы, и их угнетение либо повышенная выработка приводит к болям в груди.
- Депрессивные и тревожные состояния. Они приводят к дебалансировке деятельности гипоталамуса, отвечающего за выработку половых гормонов. Тянущие боли молочных желез — спутники депрессии. Боли в груди усиливают и без того повышенную тревожность.
- Хирургический аборт или медикаментозное прерывание беременности. После зачатия организм перестраивается, готовясь к сложному периоду вынашивания и родов. После вмешательства в естественный процесс гарантирован гормональный сбой, приводящий к проблемам в репродуктивной системе.
- Киста в молочной железе. Это доброкачественное полое новообразование, внутри которого скапливается жидкость. Считается, что в норме кисты на протяжении цикла могут образовываться у каждой женщины, но они самостоятельно рассасываются, не причиняя вреда здоровью. Если же кисты достигают больших размеров, они давят на мягкие ткани, причиняя боль.
- Лактоцеле — это киста молочной железы, только внутри полости скапливается не жидкость, а грудное молоко. У кормящих матерей лактоцеле рассасывается самостоятельно, но в случае сильного разрастания — это уже серьезная патология при которой проводится хирургическое иссечение под местной анестезией.
- Фибромиома груди — это доброкачественное новообразование в железистой ткани молочной железы. Возникает из-за повышения количества эстрогена, который, в свою очередь, приводит к гормональному дисбалансу и возникновению опухолей. Особенно опасны для женщины стрессы — пусковой механизм гормонального сбоя.
Виды
По характеру разрастания различают неинвазивный (не входящий за пределы анатомического элемента) и инвазивный рак молочных желез (прорастающий в другие ткани). По расположению в тканях различают протоковые и дольковые опухоли.
По гистологическим признакам рак груди может быть:
- папиллярным – растущим в просвет млечного протока, с невысоким уровнем злокачественности;
- медуллярным – медленно растущим, образующим объемную опухоль с четкими границами;
- воспалительным, или маститоподобным – с сопутствующим воспалительным процессом, который приводит к появлению отечности и уплотнения груди, развивающийся у 5-10% пациентов;
- аденокарциномой – наиболее распространенной формой (до 70% случаев), характерной для пациенток зрелого возраста (от 40 до 50 лет), склонной к быстрому прорастанию в другие ткани и метастазированию.
В редких случаях может развиваться болезнь Педжета – злокачественная опухоль, поражающая молочную железу в области соска, для которой характерно раннее изъязвление тканей.
Онкопатологии молочных желез поражают преимущественно женщин, но иногда онкологи диагностируют рак груди у мужчин. Заболевание развивается у представителей сильного пола, как правило, на фоне гормонального дисбаланса и генетической предрасположенности.
Лечение воспаления молочной железы
В случае мастита, который появляется в послеродовом периоде и непосредственно коррелирует с периодом лактации, иногда применяют препараты, блокирующие выработку гормона пролактина, что приводит к снижению производства молока и ликвидации застойного процесса.
Чтобы уменьшить воспаление и боль молочной железы, рекомендуются препараты из группы НПВС.
В более тяжелых случаях лечение воспаления молочной железы требует включения антибактериальной терапии.
Если боль и жжение в груди не проходят несмотря на все терапевтические мероприятия, необходимо исключить другие патологии молочной железы, в том числе онкологию. Для этого проводится УЗИ молочных желез и биопсия, при которой маммолог получает фрагмент измененного участка и отправляет его на гистопатологическое исследование.
Как лечить покраснение
Методы лечения, которые применяются когда имеется покраснение молочной железы, полностью зависят от причины.
- Если пятно имеет аллергическую природу, необходимо устранить контакт с аллергеном. Назначается лечение антигистаминными препаратами. Местно назначают мази с противовоспалительным и противоаллергическим эффектом.
- При нейродермите назначают седативную терапию, физиопроцедуры. Рекомендовано лечение у психотерапевта.
- Воспалительные процессы в молочной железе лечатся с помощью антибактериальной терапии и противовоспалительных препаратов. При выраженных гнойных процессах проводится оперативное вмешательство.
- Если у пациентки диагностировано злокачественное новообразование, лечение проводится оперативным путем, а также с помощью лучевых и химиотерапевтических методов.
Оперативное лечение
может заключаться как в дренировании гнойника, так и в частичном или полном
удалении молочной железы. Прогноз зависит от диагноза и стадии патологического
процесса.
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Что делать если болит грудь?
Если болит грудь после месячных, лучшее решение – посетить консультацию специалиста, так как в данном случае талмуды Нострадамуса вам точно не помогут. Резко, но верно.
А все потому, что все мы слишком привыкли действовать на «авось», особенно, что касается здоровья. Как будто оно способно регенерировать с геометрической прогрессией. Нет, это нет так, и вы это прекрасно понимаете.
Поэтому, не слишком углубляйтесь самостоятельно в вопрос, а почему болит грудь перед месячными, а почему болит грудь в середине цикла или в конце – обратитесь мгновенно, безотлагательно к специалисту и в режиме одного дня найдите ответы на все вопросы.
Разве ваше здоровье этого не стоит?
Визит к врачу в обязательном порядке должен состояться при острой и сильной боли в груди, вне зависимости от менструального цикла, а также в случае:
- Двухнедельной болезненности груди с нарастающей интенсивностью;
- Локализации болевого синдрома в подмышке;
- Прощупывания объемного образования (уплотнение, воспаленный участок);
- Не прекращающей боли после завершения месячных.
При этом стоит обратить внимание на дополнительные симптомы развития патологии:
- Повышение температуры тела;
- Ухудшение общего состояния и самочувствия;
- Покраснение кожи, отек (гиперемия);
- Появление асимметрии молочных желез;
- Выделения из соска (в том числе красного цвета).
Онколог-маммолог в частой клинике R + Medical Network проведет осмотр и направит на необходимую в вашем случае диагностику, в которую может входить: УЗИ молочных желез, маммография или МРТ груди.
Более детально узнать, что такое маммография, вы можете на приеме у врача. Однако не стоит ожидать чего-то «страшного». Маммография – это безболезненная и безвредная процедура, которая позволяет получить развернутую информацию о состоянии молочной железы, с дальнейшим определением тактики лечения. При необходимости доктор назначит Вам дообследование УЗИ или МРТ. Каждый из методов диагностики имеет свои показания для назначения.
В нашей клинике R + Medical Network вы можете пройти все необходимые диагностические исследования в режиме «одного дня».
Вам не придется куда-то перемещаться, ждать очереди и тратить свое время, так как весь комплекс диагностического оборудования находится у нас на одной территории.
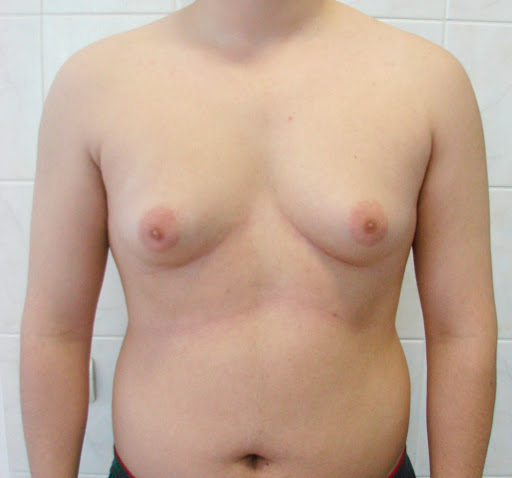
Симптомы пубертатной гинекомастии у мальчиков
Признаки неправильного развития достаточно легко заподозрить, так как они имеют выраженный характер, например:
- у мальчика может значительно увеличиться одна грудь или обе;
- можно заметить, что увеличилась площадь сосков, нередко наблюдается их набухание;
- при прощупывании под ореолом соска могут быть уплотнения;
- подросток может ощущать зуд, и даже боль в области груди;
- крайне редко встречаются выделения из сосков.
Если появляются подозрения о каких-либо нарушениях у подростков, необходимо сразу же обратиться к врачу для проведения диагностики и выявления основной причины повлекшей данные нарушения.
При каких состояниях миндалины могут быть увеличены без повышения температуры?
Без повышения температуры миндалины могут воспаляться из-за:
- Аллергии. Увеличение миндалин часто происходит у людей, подверженных аллергии. В качестве аллергенов выступают разные вещества – шерсть животных, пыль, пыльца, продукты питания, насекомые, бытовые химические средства.
- Грибкового поражения. Наблюдается следующая симптоматика: першение в горле, сухость во рту, видимый творожистый налет на слизистой.
- Пересушенного воздуха. Из-за постоянного вдыхания сухого воздуха слизистая гортани пересыхает, в результате чего гланды опухают. К этому приводит и работа в загазованных условиях.
- Курения. Табачный дым обжигает слизистую, в результате этого может появиться отечность миндалин.
- Некоторых форм ангины (тонзиллита). Биологический смысл повышения температуры при инфекционных заболеваниях заключается в ускорении гибели болезнетворных носителей в среде с высокой температурой. Следовательно, если температура тела не повысилась – значит, количество проникших в организм инфекционных носителей невелико. Обычно, если инфицирование было незначительное, то человек легко и быстро переносит этот недуг. Но при увеличенных гландах и отсутствии температуры можно говорить и о недолеченном остром воспалительном процессе в тканях миндалин и его переходе в хронический. В таком случае процесс выздоровления будет длиться дольше, а помимо этого, есть вероятность развития осложнений. Оба варианта патологий требуют обследования и назначения корректного лечения врачом-отоларинголом.
Ответы на самые распространенные вопросы
- Какие продукты, вызывающие вздутие живота, не следует есть?
Питаться нужно разнообразно, и при отсутствии индивидуальных пищевых непереносимостей можно есть все. Однако следует внимательно относиться к потреблению сладостей, белого и черного хлеба, сдобной выпечки, бобовых, белокачанной капусты, крахмалистых продуктов. - Сильный метеоризм. Что делать?
Обратиться к врачу за лекарственным назначением. Только специалист на основании вашего анамнеза может принять решение о том, какой препарат выписать. Это могут быть сиропы, суспензии, таблетки от вздутия живота. - Что вызывает вздутие живота у женщин во время беременности?
Действительно, этот симптом популярен у женщин, вынашивающих ребенка, особенно в первом триместре. Это происходит, по большей части, из-за нестабильного гормонального фона и считается совершенно нормальным. Однако сообщить об этом своему врачу-гинекологу необходимо, так как он может назначить препараты, снимающие тонус матки и облегчающие состояние беременной женщины.
Лечение отека верхнего века
При своевременном обращении к врачу прогноз течения заболевания в большинстве случаев будет благоприятным. Итак, опухло верхнее веко глаза — что делать? В первую очередь, необходимо снять отек. В зависимости от причины болезни для снятия отека могут помочь: мочегонные средства, охлаждающие гели для глаз, лед, легкий массаж, глазные капли.

Как лечить отек верхнего и нижнего века:
- аллергический отек — если веко резко опухло из-за аллергии, то отек лечится ограничением контакта с аллергеном, приемом антигистаминных препаратов, а при чрезмерной сухости глаз назначаются увлажняющие капли;
- травматический отек — прикладывание льда, использование мазей с охлаждающим эффектом, холодные компрессы, обработка антисептическими препаратами, нанесение противовоспалительной мази — это может быть эффективно, если травма не опасна, что подтверждено офтальмологом;
- воспалительные процессы в виде ячменя, лечатся комплексно — применяются специальные мази с противовоспалительным эффектом, ускоряющие созревание фурункула, которые нужно аккуратно заводить за веко, а также глазные капли;
- припухлость век из-за воспаления мейбомиевой железы лечится очищением кожи больного глаза, также понадобится обработка антисептическим раствором перед нанесением мази, назначенной врачом, часто это мази с антибактериальным действием;
- отек век с конъюнктивитом — назначаются противовирусные, антибактериальные капли, мази для устранения причины, вызвавшей заболевание.
Отеки нижнего или верхнего века могут быть и не воспалительного характера. Что нужно делать при таком состоянии? В этом случае лечение осуществляется оперативным путем. Для лечения отека верхнего века зачастую применяются и рецепты народной медицины. Они должны стать не основой лечения, а частью комплексной терапии, что разрешается официальной медициной. Только тогда это действительно будет эффективно и безопасно для здоровья органов зрения.
Описание ниппеля для автомобиля
Данная конструкция имеет некоторые особенности делающие её уникальной. Основное назначение ниппеля – это соединение внешней среды и внутренней полости колеса (камеры, покрышки). Основная особенность данной конструкции – процесс соединения осуществляется герметично. Конструкция предполагает наличие одностороннего клапана. Работает он только в одну сторону – при повышении давления либо механическом воздействии он открывается в сторону колеса.
Необходимо разобраться с понятиями:
Под термином «золотник» подразумевается особая конструкция клапана. Включает в себя подвижную часть, а также поверхность, по которой осуществляется скольжение. Существуют разновидности с невозвратным клапаном. В свою очередь ниппель (вентиль) – конструкция, в основе которой лежит золотниковый клапан.
Важно не перепутать разные виды ниппелей. Например, не допускается устанавливать велосипедный вентиль на автомобильную покрышку
Так как подобные конструкции рассчитаны на другое давление. Как следствие – колесо может попросту лопнуть, выйти из строя прямо на ходу. В то же время автомобиль сосок часто применяется на велосипедных колесах. Для замены понадобится набор для снятия ниппеля.
Используется почти во всех без исключения автомобилях во всем мире. Самый первый вариант конструкции был предложен основателем компании Шредер в 1893 году. Представляет собой полую металлическую трубку с наружной и внутренней резьбой. Чаще всего выполняется из обычного медного сплава. Конструкция сравнительно проста:
- в центре располагается стальной металлический стержень;
- конец стержня располагается на одном уровне с корпусом клапана.
Все без исключения клапаны данного типа имеют единый стандарт резьбы. Потому иногда и случается путаница между велосипедными и автомобильными моделями. Необходимо избегать замены одних на другие. Сравнительно недавно, всего 20 лет назад, была разработана новая модель клапана – TPMS. Отличается от обычной наличием внутри конструкции датчика контроля давления воздуха.
Нужно отметить необходимость использования крышки на подобного типа клапанах. Так как попадание внутрь грязи, воды противопоказано. Наличие пыли, абразива приведет к невозможности полного закрытия клапана. Как следствие – он начнет «подтравливать». Давление в шинах станет постепенно уменьшаться. Разрушительно воздействуют на материалы клапана различные химические антиобледенители, каменная соль – используемая для присыпки дорог в зимнее время года.
Отличительной чертой данной конструкции является использование запорной гайки. Именно она и фиксирует клапан в закрытом положении
Важное преимущество конструкции – малый диаметр клапана. Он составляет всего 6 мм
Присутствует небольшой свободных ход, он составляет примерно 2 мм. К недостаткам клапана этого типа стоит отнести:
- сложности с поиском насосов – далеко не все комплектуются специальный переходником;
- из-за большой длины неаккуратное вкручивание может привести к поломке;
- работать с запорной гайкой можно только с чистыми руками – это позволит избежать попадания грязи в механизм клапана.
В продаже, а также в комплекте с резиной поставляемой с завода можно встретить клапан Dunlop. Он обозначается специальным термином – клапан Вудса или английский.
https://youtube.com/watch?v=f169A0aGbaU
При каких заболеваниях встречается этот симптом?
Причины выделений из сосков бывают разными:
- Фиброзно-кистозная мастопатия — состояние, при котором нарушается структура ткани молочной железы, в ней разрастается соединительная ткань и/или кисты. При этом возникает уплотнение в груди, боль и жжение, прозрачные, белые, желтоватые или зеленоватые выделения. Симптомы усиливаются во второй половине менструального цикла, особенно перед месячными.
- Галакторея — самопроизвольное истечение молока из женских молочных желез. Оно может быть вызвано гипотиреозом (снижением производства гормонов щитовидной железы), опухолями гипофиза (пролактиномами), приемом некоторых лекарственных средств (гормоны, контрацептивы, психотропные средства) и фитопрепаратов (фенхель, анис).
- Мастит — воспалительный процесс, при котором в молочной железе скапливается гной. При этом выделения также содержат примеси гноя. Чаще всего мастит развивается у кормящих мам на фоне лактостаза — застоя молока в груди. Симптомы воспаления обычно выражены ярко: грудь опухает, краснеет, беспокоят сильные боли.
- Дуктэктазия — патологическое расширение (эктазия) протоков молочной железы. Чаще всего это состояние развивается незадолго до менопаузы. В протоках, которые находятся рядом с соском, возникает воспаление, нарушается их проходимость. Если присоединяется инфекция, появляются выделения из сосков зеленого цвета.
- Внутрипротоковая папиллома — доброкачественное новообразование, которое представляет собой вырост внутри протока молочной железы. Иногда папилломы воспаляются, и это приводит к появлению густых, вязких выделений с примесью крови.
Причины боли в молочной железе
Причины болезненных ощущений в молочной железе могут быть спровоцированы различными факторами.
Циклические боли в молочной железе
Циклические боли в молочной железе обусловлены гормональными изменениями в организме женщины. Они проявляются за несколько дней до менструации и проходят с ее началом. Кроме того циклические болезненные ощущения в молочной железе могут быть следствием приема оральных контрацептивов, гормональных препаратов.
Повреждения молочной железы
Причиной болезненных ощущений могут быть травматические повреждения: ушибы, ожоги, ранения, трещины. Трещины сосков обычно появляются после родов при лактации.
Воспалительные заболевания молочной железы
К воспалительным заболеваниям молочной железы относится мастит — воспаление железы, развивающееся в результате проникновения инфекции. Мастит может быть лактационным (у кормящих женщин в послеродовом периоде), нелактационным, а также встречается у новорожденных. Мастит может быть острым или хроническим (гнойный и негнойный). Для мастита характерны уплотнения, боли, в молочной железе, которые при отсутствии лечения могут усиливаться при прогрессировании воспалительного процесса.
Дисгормональная гиперплазия молочных желез (мастопатия)
Пациенты жалуются на болезненность молочных желез при мастопатии (у женщин), гинекомастии (у мужчин). Мастопатия (диффузная и узловая) считается самым распространенным заболеванием молочной железы.
Ноющие, колющие боли проявляются не только при пальпации или касании, но и произвольно. Могут отдавать в шею, плечо. Женщина может ощущать жжение, тяжесть в молочной железе. Симптомы диффузной мастопатии на ранней стадии связаны с менструальным циклом. Клинические проявления узловой мастопатии не зависит от цикла.
Тромбофлебит подкожных вен молочных желез
Тромбофлебит подкожных вен молочных желез обычно связан с тромбофлебитом поверхностных вен переднебоковой области грудной клетки. Пациенты жалуются на болезненное напряжение на гиперемированном участке кожи.
Кисты молочных желез
Киста молочной железы — патологическая полость, заполненная жидким содержимым. При наличии кисты молочной железы женщина может ощущать ноющую боль, которая связана с увеличением образования, которое начинает сдавливать окружающие ткани.
Опухоли молочных желез
Боли появляются при наличии больших или быстро растущих опухолей молочной железы, присоединении отека, воспаления, распада. К доброкачественным опухолям относятся аденома, липома, гамартома и др., к злокачественным — рак, саркома.
Лактостаз
Лактостаз — застой молока в молочных протоках желез женщины в период грудного вскармливания. Женщина ощущает дискомфорт во время и после кормления грудью. При лактостазе возникают боль, уплотнения в молочной железе, чувство распирания, тяжести. Развивается гиперемия кожи, повышается температура тела.
Пороки развития, аномалии молочной железы
Среди пороков развития молочных желез встречается полимастия (добавочные молочные железы), полителия (добавочные соски), мастоптоз (опущение молочной железы).
При наличии добавочных молочных желез или сосков женщину могут беспокоить сильные боли в предменструальном периоде, а также во время беременности и лактации, если железы не могут секретировать молоко. В отвислых молочных железах нарушается кровообращение, образуется отек, лимфостаз, что становится причиной боли.
Причины и распространенность гинекомастии
Основными причинами гинекомастии являются нарушение соотношения андрогенных и эстрогенных эффектов вследствие существенного увеличения выработки эстрогенов, понижения производства андрогенов или комбинации указанных факторов. Избыток эстрадиола у мужчин причиняет увеличение груди путем гиперплазии эпителия и некоторых других изменений.
Гинекомастия той либо иной степени тяжести встречается в течение жизни у 32-65% мужчин . При этом пиковые показатели заболеваемости проходятся на несколько возрастных групп:
- Новорожденные. В период беременности плацента превращает дегидроэпиандростерон и дегидроэпиандростерон-сульфат в эстрон (фолликулин) и эстрадиол соответственно. После попадания в кровоток ребенка, эстрогены стимулируют пролиферацию ткани грудных желез, вызывая т.н. неонатальную гинекомастию. В случае благоприятного течения эта патология регрессирует на 2-3 неделе жизни ребенка.
- Подростки. Так называемая пубертатная гинекомастия обычно начинается у подростков в возрасте 10-12 лет и достигает пика к 13-14 годам. Во время пубертатного периода концентрация свободного тестостерона физиологически снижается, а эстрадиола – увеличивается. Пубертатная гинекомастия обычно не требует лечения (по аналогии с неонатальным типом патологии) и самостоятельно исчезает в возрасте до 17-18 лет.
- Пожилые мужчины. У мужчин пожилого возраста (около 60-80 лет) может возникнуть старческая гинекомастия. Распространенность заболевания в этой возрастной группе связана с повышенным уровнем ожирения, так как жировая ткань является основной тканью, в которой андрогены конвертируются в эстрогены.
У лиц, не входящих в вышеописанные возрастные категории, патология может возникнуть вследствие применения некоторых препаратов, наличия сопутствующих заболеваний и злоупотребления анаболическими стероидами. До 25% случаев гинекомастии возникают вследствие применение лекарственных средств, таких как фитоэстрогены, гонадотропины, кломифен, метронидазол, трициклические антидепрессанты и др. Повышенному риску возникновения патологии подвержены мужчины, страдающие:
- циррозом печени;
- гипогонадизмом;
- синдромом Клайнфельтера;
- синдромом Каллмана;
- аденомами гипофиза;
- почечной недостаточностью;
- болезнью Грейвса (диффузным токсическим зобом);
- синдромом избытка ароматазы (очень редкое состояние).
Такие факторы, как хронический стресс, голодание и постоянное недоедание, также связаны с увеличенным риском появления гинекомастии.
Вопросы и ответы
Как выглядит рак груди?
Наличие опухоли часто можно выявить самостоятельно. Для этого нужно встать перед зеркалом, подняв руки вверх, и осмотреть обе груди. На коже в области опухоли, как правило, обнаруживается небольшая впадина, покраснение, отечность или другое изменение. Но даже если внешние признаки отсутствуют, все равно следует не реже раза в год проходить скрининговую маммографию, чтобы вовремя обнаружить опухоль.
Как определить рак груди?
Онкологи и гинекологи рекомендуют периодически прощупывать молочные железы, чтобы образовавшееся уплотнение не оставалось незамеченным. Кроме того, следует осматривать соски: выделения из них могут свидетельствовать о наличии опухоли. Любые обнаруженные изменения формы груди, появление морщинистых участков или «апельсиновой корки» являются поводом для безотлагательного визита к маммологу, онкологу или гинекологу. Только профессиональная диагностика позволяет точно подтвердить наличие или отсутствие опухоли.
Сколько живут с раком молочной железы?
При отсутствии медицинской помощи больных, как правило, ожидает летальный исход в течение одного-двух лет. Правильное лечение позволяет продлить жизнь женщины на 7-8 лет даже на четвертой стадии рака груди, а при раннем обнаружении высока вероятность полного излечения.
Прием маммолога: как подготовиться
Никакой особой подготовки не требуется, нужна только предварительная запись на прием в подходящую фазу цикла
Важно выбрать удобную одежду, чтобы быстро можно было раздеться и одеться в кабинете врача. Если ранее проводились какие-либо исследования груди и на руках есть результаты анализов, важно взять их с собой
Стоит также зафиксировать все жалобы, возникавшие со стороны груди, а также отметить все препараты, которые принимаются для лечения или профилактики тех или иных патологий
Это может быть важно для диагностики и определения тактики лечения. При записи к врачу в частную клинику можно дополнительно уточнить, что нужно взять на прием к маммологу