Рак слюнной железы
Содержание:
- Возможные последствия челюстной кисты
- Удаление кисты в носу
- Лечение
- Лечение злокачественного новообразования околоушной слюнной железы
- Симптомы абсцесса
- Методы исследования
- Профилактика кандидоза полости рта
- Гистология
- Причины возникновения кисты
- Хронический сиалоаденит на УЗИ
- Киста в паху у детей
- Эмбриология
- Воспаление подчелюстной слюнной железы
- Симптомы кисты у детей
- Симптомы челюстной кисты
- Мы в социальных сетях:
- Киста холедоха у детей
- Киста на шее у ребенка
- Сфера деятельности
Возможные последствия челюстной кисты
Не вовремя диагностированная челюстная киста может стать причиной серьёзных зубных проблем, доходящих вплоть до ампутации одного или нескольких зубов. Из последствий клинического характера практикующие стоматологи выделяют следующие:
- Расплавление костной ткани челюсти;
- Воспаление лимфоузлов;
- Переход кисты к острой гнойной форме;
- Появление признаком остеомиелита или периостита;
- Переход гайморита или другого респираторного заболевания в хроническую фазу;
- Множественные абсцессы на щеках, скулах и других частях лица;
- Флегмона шеи с последующим сепсисом;
- Самопроизвольные переломы костной ткани челюсти из-за разрастания кисты.
В зависимости от размеров удалённой кисты и площади поражения, возможны последствия в виде длительного неприятного запаха изо рта на весь период реабилитации. Кроме того процесс заживления дёсен проходит индивидуально, в некоторых случаях болезненные ощущения сохраняются у пациентов в течение полугода после операции.
Удаление кисты в носу
Одним из популярных способов удаления кисты в носу является операция на гайморовой пазухе. Это одна из самых болезненных операций по удалению кисты. Но такая киста в носу является серьезным заболеванием.
Использование эндоскопической техники позволяет удалить кисту более быстрым и щадящим для больного способом. В основном в таких случаях врачи не используют в качестве анестезии общий наркоз. Плюс ко всему, больной после этой процедуры быстро приходит в норму и выписывается из стационара.
На форумах, если почитать комментарии относительно проведения операций, можно найти уйму положительных и отрицательных отзывов. Кто-то говорит, что хирургия помогла, а некоторые жалуются на длительное послеоперационное восстановление. Причин для разногласий множество:
- выбранный врач. Конечно же, специалист в этом случае играет существенную роль, поскольку, именно он решает, каким способом удалить кисту,
- степень тяжести заболевания,
- метод удаления.
[], [], []
Как удаляют кисту в носу?
Киста в носу удаляется такими методами:
- если речь идет о кисте верхнечелюстной пазухи, то тут принцип проведения операции такой: под губой больного делается разрез, потом вскрывается передняя стенка пазухи, откуда и изымается киста. Да, скрывать не будем, процесс достаточно болезненный. Но это не единственный минус, который включает в себя эта операция. К недостаткам этой манипуляции относится нарушенная целостность стенок пазухи, поскольку, произведенный надрез не затягивается костной тканью, а заживает рубцами, то есть изменяются физиологические особенности оболочки пазухи. Пациенты после проведения данной операции жалуются систематический дискомфорт в месте, где проделывалось удаление кисты. Кроме того возможно образование синуситов. Популярность такой методики заключается в простоте и дешевизне ее проведения. Помимо прочего, она не требует использования дорогих аппаратов,
- киста в носу может удаляться и более щадящим способом, к которому относится операция с применением эндоскопической техники. В этом случае процесс устранения кисты происходит через нос. В чем же преимущества такой тактики? Во-первых, надрез не производится потому, что верхнечелюстная пазуха обладает природным отверстием, от которого есть свободный доступ к полости носа. Именно через этот путь удаляется киста при помощи эндоскопического инструмента. Во-вторых, наркоз не нужен. В-третьих, почти не обладает противопоказаниями и побочными эффектами. В-пятых, быстрое выздоровление.
[]
Удаление кисты в носу лазером
Лазерное лечение в современной медицине обрело высокую популярность за счет того, что операция является почти безболезненной, а процесс восстановления заметно короче, чем при традиционных способах проведения хирургических вмешательств.
Если пациент хочет, чтобы киста в носу лечилась лазерным устройством, пожалуйста. Но лучше посоветоваться с врачом, который изучив диагноз, сможет более конкретно сказать о том, как лучше провести процедуру удаления.
Как правило, лазером удаляются незлокачественные кисты из полости носа. Процесс удаления кисты происходит при контроле эндоскопа. Поэтому, прибегать к операции лазерным путем можно и в случае с пациентами, которые страдают бронхиальной астмой.
[], [], [], []
Лечение
Лечением пациента занимается команда врачей, в которую могут входить: клинический онколог, ЛОР-врач, онколог-хирург, челюстно-лицевой хирург, химиотерапевт, радиотерапевт и др. Программа лечения определяется стадией рака, гистологическим типом опухоли, ее локализацией (какая железа поражена), возрастом, общим состоянием и сопутствующими заболеваниями пациента.
Хирургия
Если опухоль не сильно проросла в окружающие ткани, то она является резектабельной, то есть ее можно удалить хирургическим путем. Задача хирурга — иссечь опухоль с захватом окружающих тканей так, чтобы на линии разреза не осталось раковых клеток, то есть обеспечить негативный край резекции. Если опухолевые клетки распространились в лимфатические узлы, или по данным биопсии диагностирован агрессивный рак, лимфоузлы также удаляют.
При раке околоушной слюнной железы хирургическое вмешательство представляет определенные сложности, потому что через железу проходит лицевой нерв, который контролирует работу мимических мышц. Если опухоль затрагивает только поверхностную долю железы, можно удалить ее отдельно — выполнить поверхностную паротидэктомию. При этом нет риска повредить лицевой нерв. В некоторых случаях приходится удалять всю железу, а если опухоль проросла в лицевой нерв — то и его.
При раке подъязычной и поднижнечелюстной железы хирург удаляет саму железу и часть тканей, расположенных вокруг нее, в том числе, возможно, костную ткань. В некоторых случаях приходится иссекать нервы, которые контролируют чувствительность, движения в нижней части лица, в языке, чувство вкуса.
При раке мелких желез удаляют пораженную железу и часть окружающих тканей. Объем операции зависит от размеров и расположения опухоли.
Лучевая терапия
Показания к применению лучевой терапии при злокачественных опухолях слюнных желез:
- Для борьбы со злокачественными опухолями, которые не могут быть удалены хирургическим путем в силу своего расположения или размеров. Иногда облучение дополняют курсами химиотерапии.
- После хирургического лечения. Такую лучевую терапию называют адъювантной, иногда ее сочетают с химиотерапией. Облучение после операции помогает уничтожить оставшиеся раковые клетки и предотвратить рецидив.
- При запущенном раке. В данном случае лучевая терапия направлена на борьбу с болью, нарушением глотания, кровотечением и другими симптомами.
Обычно облучение проводят пять дней в неделю в течение 6–7 недель. Если лучевую терапию применяют в паллиативных целях, курс будет короче.
Химиотерапия
Химиотерапию применяют при злокачественных новообразованиях слюнных желез довольно редко. Противоопухолевые препараты могут уменьшить размеры опухоли, но не способны полностью ее уничтожить. Чаще всего их назначают при запущенном раке в качестве паллиативного лечения или в дополнение к лучевой терапии.
В зависимости от типа и других характеристик рака, врач может назначить комбинации разных химиопрепаратов: карбоплатина, цисплатина, 4-фторурацила, доксорубицина, паклитаксела, циклофосфамида, винорелбина, доцетаксела, метотрексата.
Химиотерапию при раке всегда проводят циклами. Пациенту вводят препарат, потом делают «передышку» в течение нескольких дней. Курс лечения может состоять из нескольких циклов.

Реабилитация
После лечения могут сохраняться некоторые проблемы, связанные с повреждением нервов: нарушение функции мимической мускулатуры лица, расстройства речи, глотания, косметические дефекты. Некоторые побочные эффекты химиопрепаратов и лучевой терапии проходят после завершения терапии, а другие сохраняются в течение длительного времени. В таких случаях показаны курсы реабилитации. Врач составляет программу восстановительного лечения индивидуально, в зависимости от тяжести и характера расстройств.
Лечение злокачественного новообразования околоушной слюнной железы
Лечение назначается только после подтверждения диагноза врачом-специалистом. Применяются:
- Хирургическое лечение.
- Химиотерапия.
- Лучевая терапия.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Цисплатин (противоопухолевое средство). Режим дозирования: в/в инфузия со скоростью не более 1 мг/мин. в дозе 75–100 мг/м2 с пред- и постгидратацией в 1-й день.
- Флуороурацил (противоопухолевое средство). Режим дозирования: в/в 24-часовая инфузия в дозе 750–1000 мг/м2/сут. в 1–4 дни.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| з.о. Шацкая Н.Х., Отделение опухолей головы и шеи, Онкологический клинический диспансер, Москва; профессор Пачес А.И.; Ленинградский областной онкологический диспансер; НИИ онкологии имени профессора Н.Н. Петрова. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| Тель-Авивский онкологический центр им. Суросаки (Ихилов); Университет им. Л. Пастера, Страсбург (Франция). |
Симптомы абсцесса
Перед тем, как абсцесс проявит себя, у человека обычно возникают симптомы заболевания слюнных желез. Слизистая пересыхает, во рту возникает неприятный привкус, а при глотании и жевании человек испытывает боль. Постепенно в месте воспаления возникает гиперемия и отечность. Температура тела может резко подняться до 40 °C, возникает недомогание и общая слабость.
Боль при глотании или жевании
При прощупывании в воспаленной железе чувствуется болезненное плотное образование. Также в этой слюнной железе возникает стреляющая острая боль и ощущение распирания и давления, показывающее, что там скопился гной. Иногда болезненные ощущения отдают в шею, ухо и челюсть.
ВАЖНО: Абсцесс слюнной железы развивается чрезвычайно быстро – буквально за один-два дня воспаление расплавляет слюнную железу и начинается некроз тканей. Если поражаются околоушные слюнные железы, то отек переходит на нижнюю челюсть, щеку и верхнюю часть шеи
При этом боль значительно усиливается, когда больной пытается открыть рот или повернуть голову. Если же абсцесс локализуется в подчелюстных и подъязычных железах, то отекает область подбородка, а боль возникает при глотании
Если поражаются околоушные слюнные железы, то отек переходит на нижнюю челюсть, щеку и верхнюю часть шеи. При этом боль значительно усиливается, когда больной пытается открыть рот или повернуть голову. Если же абсцесс локализуется в подчелюстных и подъязычных железах, то отекает область подбородка, а боль возникает при глотании.
Абсцесс слюнной железы развивается чрезвычайно быстро – буквально за один-два дня воспаление расплавляет слюнную железу и начинается некроз тканей. В половине случаев воспалительный процесс распространяется на парную железы.
Когда гноя накапливается очень много, что происходит довольно быстро, абсцесс вскрывается, и гной вырывается наружу, образуя при этом свищ. При этом очень легко может развиться флегмона – разлитое воспаление, которое способно вызвать сепсис.
Методы исследования
При выявлении патологии Околоушной железы большое значение имеют опрос и осмотр больного, пальпация О. ж., к-рые позволяют сделать предположение о том или ином заболевании О. ж. (воспаление, опухоль, повреждение и др.).
Существенную роль в уточнении диагноза играют методы лабораторного, инструментального, рентгено-радиол. исследований.
Зондирование околоушного протока позволяет определить его проходимость и наличие в нем плотных инородных тел.
Цитологическое исследование секрета О. ж., а также пункционная биопсия с гистол, исследованием тканей органа помогают выявить морфологические изменения в железе, в частности при наличии опухоли.
Секреторную функцию О. ж. исследуют с помощью сиалометрии (измерение количества слюны, выделяющейся в единицу времени), а также радиоизотопных методов — радиосиалографии и радиосиалометрии, основанных на способности паренхимы О. ж. концентрировать и выделять со слюной радиоактивные изотопы 131I, 99Tc.
Для определения инородных тел и морфол, изменений в структуре протоков и паренхимы О. ж. (хрон, воспаление, опухоль) производят рентгенографию железы без контрастирования и с контрастированием протоков (см. Сиалография).
Послойные снимки органа получают с помощью томографии (см.), а применение панорамного томографирования (см. Пантомография) дает возможность одновременно исследовать и сравнить правую и левую О. ж.
Ультразвуковая биолокация (см. Ультразвуковая диагностика) является методом диагностики опухолевых процессов в О. ж. и, кроме того, позволяет судить о размерах железы и степени склерозирования ее паренхимы.
Сканирование О. ж. с помощью 99Tc (см. Сканирование) позволяет визуализировать паренхиму железы, выявить локализацию ее нефункционирующих участков, что является также косвенным признаком нарушения ее функции.
Термовизиография (см. Термография) проводится с целью измерения температуры в тканях О. ж., повышение к-рой является признаком острого воспаления, злокачественной опухоли, синдрома Шегрена, а понижение — признаком доброкачественной опухоли, кистозных образований, нек-рых форм хрон, паротита и др.
Профилактика кандидоза полости рта
Предотвратить кандидоз рта у детей – обязанность матери, состоящая в следующих пунктах:
- Соблюдение личной гигиены, каждодневный прием душа, очищение груди до кормления;
- Гигиена детских предметов: посуды, сосок, пустышек;
- Отказ от одновременного приема ванны мамы с ребенком;
- Использование пустышки только ребенком. Если мама является носителем грибков Candida и берет в рот пустышку ребенка, это может привести к его заражению;
- Потребление ребенком кисломолочных продуктов для защиты иммунной системы.
Профилактика кандидоза рта у взрослых подразумевает следующие меры:
- Своевременное лечение хронических недугов;
- Поддержание нормального иммунитета;
- Забота о здоровье зубов и десен, своевременное посещение стоматолога;
- Правильный уход за зубными протезами, качественная гигиена полости рта;
- Ведение активного образа жизни, частое нахождение на свежем воздухе;
- Потребление кисломолочных продуктов, фруктов и овощей.
Гистология
Околоушная железа имеет дольчатое строение. Соединительнотканные перегородки, отходящие от фасции О. ж., делят ее паренхиму на дольки, к-рые в свою очередь образуют 5—7 более крупных долей.
Рис. 5. Схематическое изображение гистологического строения околоушной железы. А — при увеличении в 200 раз: 1 — вставочный проток; 2 — исчерченный проток; 3 — концевой секреторный отдел; 4 —жировая клетка; 5 — междольковый проток; 6 — междольковая перегородка; 7 — кровеносный сосуд; окраска гематоксилин-эозином; Б — при увеличении в 600 раз: 1 — жировая клетка; 2 — сероциты концевого секреторного отдела; 3 — исчерченный проток; 4 — миоэпителиоциты; 5 — вставочный проток; окраска гематоксилин-эозином.
О. ж. является сложной альвеолярной железой (см. Железы). Ее дольки формируются из плотно прилегающих друг к другу концевых секреторных отделов — ацинусов и выводных внутридольковых протоков: вставочных и исчерченных (рис. 5).
Концевые секреторные отделы образованы клетками железистого эпителия — сероцитами, расположенными на базальной мембране, состоящей из густой сети ретикулярных волокон. Сероцит имеет пирамидальную форму, цитоплазма его содержит базально расположенное округлое ядро, хорошо развитую эндоплазма-тическую сеть с многочисленными цистернами, пластинчатый комплекс и секреторные гранулы различного вида.
В концевых секреторных отделах О. ж. различают секреторные канальцы, к-рые расположены между сероцитами и имеют вид тонких трубочек, лишенных собственных стенок.
Межклеточные секреторные канальцы характерны для желез с белковой секрецией. Апикальный полюс сероцитов, а также их поверхность, обращенная к межклеточным секреторным канальцам, покрыты микро-ворсинками.
Концевые секреторные отделы переходят далее в узкие вставочные протоки, выстланные кубическим эпителием, а затем в исчерченные протоки, или слюнные трубки, выстланные однослойным цилиндрическим эпителием. Характерная базальная исчерченность эпителия исчерченных протоков зависит от скопления митохондрий, лежащих между складками плазмолеммы базальной части клетки. Полагают, что исчерченные протоки играют роль в изменении концентрации первичной слюны.
Между клетками и базальной мембраной концевых секреторных отделов, вставочных и исчерченных протоков расположены миоэпителиоциты, или корзинчатые клетки, к-рые представляют собой сократимые элементы, способствующие выделению секрета и поддержанию тонуса протоков железы.
Внутридольковые протоки переходят в междольковые, к-рые идут в прослойках соединительной ткани между дольками железы, сливаются между собой, образуя междолевые протоки и, наконец, околоушный проток. Междольковые протоки О. ж. выстланы двурядным призматическим эпителием, который по мере утолщения выводных протоков переходит в многослойный. На протяжении околоушного протока эпителий многослойный кубический, а в устье протока — многослойный плоский.
Причины возникновения кисты
Врачи делят причины кист на несколько групп, и самая большая из них относится к осложнениям распространенных стоматологических заболеваний:
Другие факторы появления кист зуба связаны с травмами и внешним вмешательством:
- Чрезмерная жевательная нагрузка – излишняя любовь к орехам и другим твердым продуктам, которые нельзя раскусывать зубами.
- Неудовлетворительная гигиена полости рта – она служит фоном для размножения болезнетворных бактерий.
Если киста под зубомзатронула тройничный нерв, то у пациента с большой вероятностью начнутся проблемы со зрением – начиная со спазмов, заканчивая серьезными патологиями. Ткани нерва проходят рядом с органами зрения, и ни в коем случае нельзя игнорировать лечение даже на ранних стадиях.
Хронический сиалоаденит на УЗИ
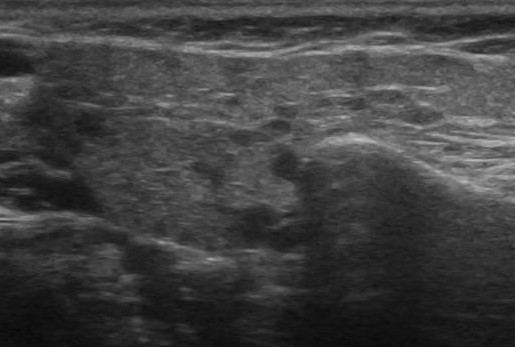
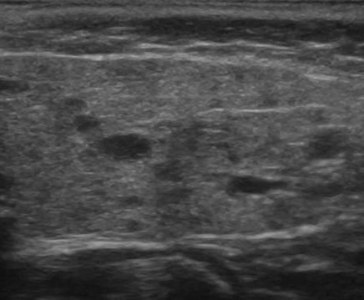
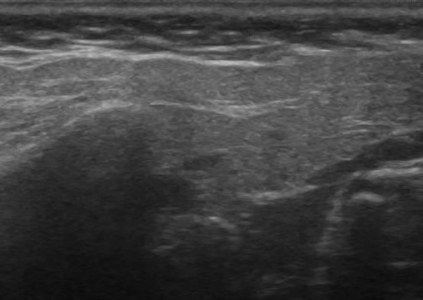
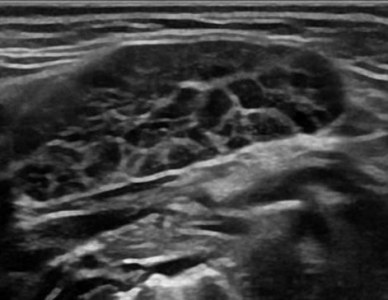
Врожденное нарушение развития протоков и железистой ткани, слюннокамеднная болезнь, а также аутоиммунные заболевания способствует развитию хронического воспалительного процесса в слюнных железах. Независимо от причины различают три стадии хронического воспаления: начальную, клинически выраженную и позднюю. В каждой стадии существуют периоды обострения и ремиссии. При хроническом сиалоадените на УЗИ паренхима гипоэхогенная, неоднородная за счет точечных и линейных гиперэхогенных включений, контур неровный. В период обострения железа больших размеров, ее эхогенность значительно понижена. В период ремиссии размеры железы уменьшаются и несколько повышается ее эхогенность. Снижение эхогенности железы обусловлено отеком паренхимы, гиперплазией внутрижелезистой лимфоидной ткани. Гиперэхогенные включения появляются при замещении паренхимы фиброзной тканью. Вследствие выраженного фиброза на поздних стадиях железа уменьшается в размерах.
 |
 |
 |
| Фото. На УЗИ околоушная железа справа (А, Б) увеличена, паренхима гипоэхогенная, неоднородная за счет небольших анэхогенных овалов и линейных гиперэхогенных включений. Околоушная железа слева не изменена. Заключение: Эхо-признаки хронического паротита. |
 |
 |
 |
| Фото. На УЗИ околоушная железа увеличена, паренхима гипоэхогенная, неоднородная за счет небольших анэхогенных очагов, точечных и линейных гиперэхогенных включений; сосуды расширены и кровоток усилен. Заключение: Эхо-признаки хронического паротита. |
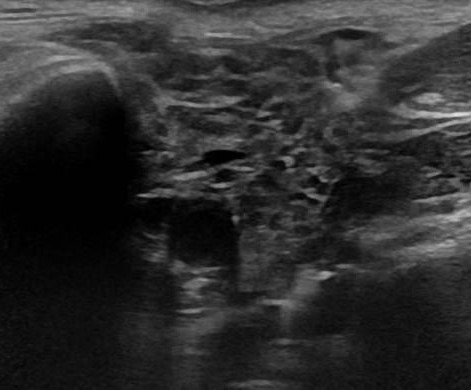
Синдром Шегрена — это хроническое аутоиммунное заболевание, преимущественно поражающее женщин старше 40 лет, когда лимфоциты и плазматические клетки интенсивно инфильтрируют и разрушают слюнные и слезные железы. Основные жалобы при синдроме Шегрена включают сухость во рту и кератоконъюнктивит, а так же артрит. Болезнь часто поражает все слюнные железы. При синдроме Шегрена на УЗИ слюнные железы увеличены, паренхима неоднородная за счет диффузно рассеянных множественных гипо- или анэхогенных очагов овальной формы; кровоток, как правило, усилен. Считается, что гипо- и анэхогенные очаги представляют собой лимфоцитарные инфильтраты на фоне неизмененной паренхимы. При наличии очагов размером более 2 см и быстром росте рекомендована биопсия.
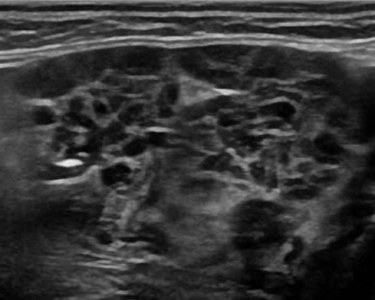 |
 |
 |
| Фото. Мужчина 50-ти лет с жалобами на сухость во рту и кератоконъюнктивит. На УЗИ все слюнные железы увеличены, паренхима гипоэхогенная, неоднородная за счет небольших гипоэхогенных очагов и линейных гиперэхогенных включений. Заключение: Эхо-признаки хронического сиалоаденита. Диагноз: синдром Шегрена. |
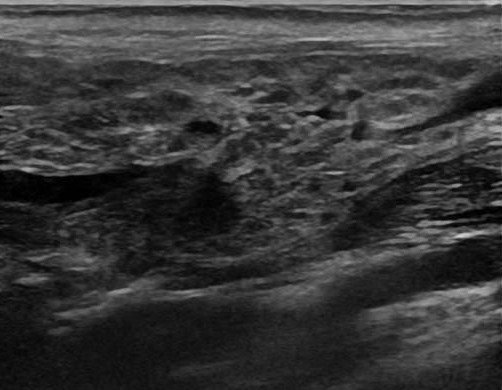
Особой формой хронического сиаладенита является хронический склерозирующий сиаладенит или опухоль Кюттнера, когда появляется стойкая болезненная опухоль одной из слюнных желез. Это заболевание встречается редко и чаще поражает подчелюстную железу. При микроскопии определяются атрофия железистой ткани, плотный фиброз, лимфоцитарные инфильтраты перидуктально. В измененных протоках часто обнаруживают сиалолиты и слизистые пробки. Остается неясным, являются они причиной или следствием воспалительного процесса. Некоторые авторы предполагают, что густой секрет блокирует небольшие протоки, что приводит к воспалению, фиброзу, атрофии железистой ткани. Другие авторы указывают на аутоиммунный характер патологии. При опухоли Кюттнера на УЗИ в слюнной железе определяются диффузное поражение паренхимы: множественные округлые гипоэхогенные очаги. Реже встречается фокальное поражение: гипоэхогенный неоднородный очаг на фоне неизмененной паренхимы, что имитирует злокачественный процесс. Во всех сомнительных случаях рекомендуется биопсии. Хронический склерозирующий сиаладенит — это исключительно доброкачественное воспалительное заболевание. Часто пораженную железу приходиться удалять, никакого дополнительного лечения не требуется.
Киста в паху у детей
Триходермальная киста или атерома кожи относится к типу эпителиальных кист кожи, среди которых самой распространенной является ретенционная киста сальной железы.
Киста в паху у детей или паховая киста у детей представляет собой именно атерому – полость с ороговевшими частицами эпителиальных клеток сальной железы, образовавшуюся на месте закупорки поры. Киста величиной до 2 см находится в коже паховой области и может вызывать гиперемию кожных покровов и болезненную припухлость. Чаще всего такая киста прорывается самопроизвольно, но в случае воспаления рекомендовано ее хирургическое иссечение.
[], [], [], [], []
Киста семенного канатика у детей
В паховой области мальчика может возникнуть другая проблема — киста семенного канатика. Клинические проявления этой патологии – припухлость и увеличение размеров мошонки к концу дня — схожи и с паховой грыжей, и с водянкой оболочек яичка. На самом деле это так называемая сообщающаяся киста семенного канатика. Эта киста – последствие того, что в процессе внутриутробного развития плода слепое выпячивание брюшины (вагинального отростка) через паховый проток в мошонку, зарастающее к моменту рождения, остается открытым. В результате чего образуется полость, то есть киста семенного канатика (фуникоцеле), в которой происходит постоянный приток и отток жидкости из брюшной полости. Это нарушает физиологический процесс развития яичка и в будущем угрожает частичным мужским бесплодием.
Также причиной данной патологии у мальчиков может стать воспаление или же венозный застой в период полового созревания. Кроме того, киста семенного канатика у детей из-за значительных размеров может трансформироваться в паховую и пахово-мошоночную грыжу, при которой случается ущемление расположенных в этой области органов.
Если киста маленькая и не причиняет дискомфорта, ее не трогают. В случае роста кисты ее удаляют хирургическим путем — в возрасте 1,5-2 года.
Эмбриология
Околоушная железа, как и другие большие слюнные железы, развивается из эпителия ротовой полости. Почка железы появляется у зародыша на 6-й неделе развития в глубине борозды, отделяющей щеку от десны, в виде эпителиального тяжа, к-рый растет но направлению к уху. На 8-й нед. эмбрионального развития дистальный конец этого тяжа начинает ветвиться и дает начало выводным протокам и концевым секреторным отделам О. ж. В начале 3-го месяца в закладках выводных протоков появляются просветы, их эпителиальная выстилка становится двурядной, а в крупных выводных протоках многослойной. Дифференцировка железистого эпителия в концевых секреторных отделах О. ж. происходит несколько позже, чем в других слюнных железах.
Воспаление подчелюстной слюнной железы
Воспаление подчелюстной слюнной железы наблюдается значительно
реже околоушной. Жалобы – на появление болезненной припухлости в подчелюстной области. В начале заболевания подчелюстная слюнная железа при бимануальной пальпации определяется как плотное, бугристое, подвижное, резко
болезненное образование. При нарастании воспалительных явлений и гнойном
расплавлении железы появляются отек и инфильтрация окружающих тканей, в
результате чего прощупать железу не удается. Появляются боли при глотании.
При пальпации железы по ходу протока определяется его уплотнение и боли.
Из устья выводного (вартонова) протока выделяется гной.
Заболевание продолжается до 2 – 3-х недель, затем воспалительные явления
стихают, размеры припухлости уменьшаются, гнойное отделяемое из протока
прекращается, слюна становится сначала мутной, а затем прозрачной.
Симптомы кисты у детей
Симптомы кисты у детей обусловлены ее типом и локализацией, поэтому унифицированного перечня признаков наличия кист нет. Например, внешние признаки патологического кистозного образования при их накожном или подкожном расположении могут быть обнаружены невооруженным глазом. В то время как внутренние кисты в почках, печени, поджелудочной железе или легких могут не иметь никаких симптомов и остаются незамеченными, пока врачи не выявят их при обследовании с помощью УЗИ, МРТ или компьютерной томографии (КТ).
Тем не менее, достаточно патологий, когда симптомы кисты у детей проявляются отчетливо. Например, киста на соске у ребенка – в виде белого «прыщика» — это не что иное как подкожная киста (атерома). Образования эти небольшие и безболезненные, но некоторые из них могут вырасти и если самопроизвольно не лопнут, то могут воспалиться с покраснением, отеком и болезненностью.
Ганглия — киста на ноге у ребенка, которая образуется в прилегающих к сухожилиям тканях голеностопного и коленного суставов — способна быстро вырасти до внушительных размеров и стать весьма болезненной, особенно при движении. Еще одна разновидность кисты на ноге — киста Беккера у детей, которая возникает из-за травмы коленного сустава, повреждения менисков или хрящей, а также при развитии таких заболеваний как остеоартроз или ревматоидный артрит. Киста Беккера (Бейкера) появляется в подколенной области и имеет форму яйца; при разогнутом коленном суставе она сильно выступает, при согнутом «прячется» под коленку. Эта киста мешает нормально сгибать ногу, вызывает боль и опухание.
Киста головного мозга проявляется в виде таких симптомов, как головная боль, вялость, нарушения сна и координации движений, тошнота, рвота, эпилептические припадки.
И далее будут рассмотрены причины возникновения и симптомы кисты у ребенка в зависимости от места их образования.
Симптомы челюстной кисты
Сначала кисты обычно не вызывают явных симптомов. Первые симптомы появляются, когда полости достигают больших размеров. Затем их можно почувствовать снаружи, а при пальпации может возникнуть потрескивание. По мере развития процесса кисты вызывают повреждение тканей в соседней области.
Возможны точки давления, отеки и инфекции, а также переломы или деформации кости. Боль также возникает, когда кисты давят на нерв или смещают ткани вокруг челюсти. Боль обычно описывается как тупая или пульсирующая. Если рост челюстных кист продолжает прогрессировать, могут возникнуть дефекты или ослабление зубов. Дальнейшее нарастание кист в конечном итоге приводит к выпадению зубов в пораженной области. В дополнение к этому, челюстная кость выпрямляется.
Этот процесс может продолжаться месяцами или годами и выражается в усилении боли и нестабильности челюстной кости. Если кисты не лечить, это может привести к перелому челюсти. Кроме того, кисты могут разрушаться и вызывать воспаление или инфекцию.
Мы в социальных сетях:
Киста холедоха у детей
Холедох представляет собой общий желчный проток, который отводит желчь из желчного пузыря в двенадцатиперстную кишку. Киста холедоха у детей также является
врожденной или приобретенной патологией с невыясненной этиологией.
Данная киста локализуется на поверхности печени (в нижней части), наполнена окрашенной желчью жидкостью и способна вырасти до значительных размеров. При наличии кисты холедоха ребенок жалуется на приступы тупой боли в животе и под ребрами справа, у него могут пожелтеть кожа и склеры (как при гепатите). А врач прощупывает образование в области правого подреберья. Среди симптомов кисты холедоха у детей в возрасте до года может быть увеличенная печень и обесцвеченный кал.
Осложнения данного вида кисты — воспаление желчных протоков (холангит), воспаление поджелудочной железы (панкреатит), разрыв кисты и злокачественная опухоль желчных протоков (холангиокарцинома).
[], [], [], []
Киста на шее у ребенка
Киста на шее у ребенка может появиться на боковой стороне (боковая киста шеи) или по средней линии шеи (срединная киста шеи).
Локализация боковой кисты — верхняя треть шеи, в области внутренней яремной вены. Визуально она просматривается (если наклонить голову в сторону, противоположную расположению кисты) как «фасолька» под кожей. На ощупь киста эластичная, боли не вызывает, свободно двигается при пальпации. Внутренние стенки капсулы выстланы многослойным плоским эпителием, а содержащаяся в ней мутная жидкость состоит из эозинофильных лейкоцитарных и эпителиальных клеток. Цитологическое исследование в каждом конкретном случае уточняет состав содержимого и может определить, относится ли данная киста к дермоидам (раздел «Дермоидная киста у ребенка» см. выше).
Если боковая киста на шее у ребенка поражается болезнетворными микроорганизмами и воспаляется, то появляются боль и опухлость тканей, что нередко принимается за воспаление лимфатического узла (лимфаденит).
Срединная киста шеи у ребенка (или тиреоглоссальная киста) имеет вид плотного шарика диаметром до 2 см и образуется на передней стороне шеи, в горле (под и над языком), а также в корневой части языка – в срединной или боковых язычно-надгортанных складках. В таких случаях родители часто говорят, что это киста под языком у ребенка или киста в горле у ребенка.
Нередко патологическая полость располагается непосредственно в зоне лимфоидного глоточного кольца, где находятся небные, трубные, глоточная и язычная миндалины. В этом случае диагностируется киста на миндалине у ребенка. Обычно такая киста боли не вызывает, но ощущается во время глотания. А при локализации у самого корня языка может мешать разговаривать и глотать. Ее также часто путают с лимфаденитом или глоточным абсцессом.
[], [], [], [], [], []
Сфера деятельности
Челюстно-лицевой хирург исправляет специфические аномалии, связанные с зубами, – от переломов и вывихов до атипичного удаления и зубосохранения. В его профиль входят и хирургические методы лечения при неправильном положении челюстей. Врач исправляет неправильное их положение, корректирует чрезмерное развитие или недоразвитость, приводит прикус к нормальному состоянию, улучшает форму лица.
Челюстно-лицевые вмешательства требуются и при заболеваниях верхнечелюстных пазух, челюстных суставов, слюнных желез, шеи, в том числе таких, как:
- воспаления мягких тканей лица и шеи – фурункулы, лимфаденит, флегмона;
- патология височно-нижнечелюстного сустава – хирургическое вмешательство может понадобиться при артрите, артрозе;
- последствия травм – челюстно-лицевые переломы, деформации костей;
- воспаления лимфоузлов, слюнных желез, придаточных пазух носа (гайморит, для которого нужна эндоскопическая хирургия);
- шейные кисты, предушные свищи, лопоухость и деформированность ушных раковин;
- флюсы, периоститы и прочие патологии.
Челюстно-лицевые операции часто требуются при фибромах, ангиомах и других опухолях лица, ротовой полости. Хирургические методы лечения используются и после радикального удаления злокачественных образований – если кости получили повреждения, деформировались.
К челюстно-лицевым хирургам обращаются для дентальной имплантации и костной пластики при сложности клинического случая. Врач выполняет предимплантационную подготовку – тканевую регенерацию, синус-лифтинг.