Пиодермия. причины, симптомы, признаки, диагностика и лечение патологии
Содержание:
- Методы лечения розового лишая
- Причины стрептодермии
- Вопросы и ответы
- Свойства возбудителей пиодермии
- Кожные заболевания похожие на стрептодермию
- Почему появляется периоральный дерматит?
- Дифференциальная диагностика пиодермитов
- Парапроктит: что это такое?
- Причины возникновения
- Лечение и профилактика стрептодермии
- Лечение стрептодермии у детей
- Ликвидация поражения кожных покровов
- Клинические проявления
- Осложнения и прогноз
- Патогенез
- Причины сыпи на ладонях
Методы лечения розового лишая
При типичном течении болезни лечение может и не потребоваться, но такие выводы может сделать только врач на основании результатов обследования. В подобных ситуациях пациенту рекомендуется:
- Гипоаллергенная диета;
- Ограничение водных процедур (душ вместо ванны), использование мягкой мочалки;
- Ношение одежды из натуральных тканей;
- Исключение деятельности, вызывающей повышенное потоотделение.
При затянувшемся течении розового лишая могут назначаться противовирусные лекарства, обработка высыпаний салициловым спиртом, антибактериальные средства местного действия – мази. Для уменьшения зуда используются лекарства-антигистамины, они же способны предотвратить распространение высыпаний. В отдельных случаях требуется лечение антибиотиками.
Причины стрептодермии
У здорового человека кожа выполняет защитную функцию и предотвращает проникновение внутрь организма патогенных агентов. Но в случае воздействия некоторых факторов внешней среды, данная защитная функция значительно снижается. К таким факторам можно отнести загрязнение кожи, нарушение местного кровообращения, локальное воздействие различных температур. Различного характера микротравмы кожи: ссадины, укусы, расчесы и потертости также способствуют быстрому проникновению патогенов в кожу. Отягощающими факторами в процессе возникновения стрептодермии считают заболевания и интоксикации, частые переутомления, постоянные стрессы, отказ от пищи и гиповитаминоз.
Предрасполагающими факторами, которые увеличивают вероятность возникновения такого заболевания, как стрептодермия являются:
- пренебрежительное отношение к основным правилам личной гигиены;
- постоянное переутомления;
- частые стрессовые ситуации;
- состояния, что вызывают снижение иммунитета;
- недостаточное количество витаминов в организме;
- травмы кожи;
- снижение аппетита;
- гипо-, авитаминозы;
- нарушения нормального обмена веществ;
- хронические заболевания;
- постоянное физическое переутомление;
- переохлаждение организма или его перегревание;
- нарушение кровоснабжения кожи;
- микротравмы на кожном покрове.
В организм человека стрептокок попадает бытовым путем от таких предметов как посуда, полотенца и другие средства гигиены. В жаркое время стрептококковая инфекция передается насекомыми. В холодное время рост заболевания стрептодермией совпадает с массовыми заболеваниями ангиной — это можно объяснить тем, что главной причиной становится один и тот самый микроорганизм.
Вопросы и ответы
Вопрос:
Здравствуйте. Моему сыну 5 лет, ходит в садик, примерно неделю назад на ягодице у него обнаружила сочащуюся болячку примерно 0,5 см диаметром, мазали тетрациклиновой мазью и болячка прошла. 3 дня назад рядом с бывшей болячкой появилась точно такая же, мы поехали на прием к врачу и нам сказали, что у сына стрептококковая инфекция кожи и назначили только тетрациклиновую мазь и не мочить. На следующий день я обнаружила, что на ягодице появились еще два прыщика, а на утро они образовались в такие же болячки. Подскажите пожалуйста, может это заболевание серьезней, чем нам сказал врач? Может нужны какие-то лекарства, что бы выводить эту заразу изнутри организма?
Ответ:
Здравствуйте. Если высыпания, которые Вы описываете поддаются регрессу под воздействием антибактериальных мазей, то это несомненно пиодермия, разновидностью которой является и стрептодермия. В лечении рецидивирующей, т.е. повторяющейся стрептодермии использую так же антибиотики внутрь и иммунностимуляторы. Однако их назначение требует реального осмотра ребенка и контроль. Обратитесь повторно к дерматологу по месту жительства и врач подберет препараты соответствующего профиля для купирования этого процесса в нужной дозировке для данного возраста.
Вопрос:
Здравствуйте. Нашему ребенку 4 месяца. Мы получили привывку акдс (вторую), потом на плече ребенка появились сухие розоватые пятнышки. Чем лечить?
Ответ:
Здравствуйте. Необходим очный осмотр врача, скорее всего — топические стероиды (адвантан) + эмоленты (эмолиум специальный крем).
Вопрос:
Здравствуйте. У моего ребенка стрептодермия. Что можете сказать об этой инфекции, чем лечить, каковы последствия.
Ответ:
Здравствуйте. Это инфекция, вызываемая стрептококками. Характеризуется образованием пятен и фликтен. Источник инфекции – больной человек. Инфекция передается при тесном контакте с больным, при нарушении правил личной гигиены, при наличии гнойных очагов
Для того, чтобы правильно и грамотно назначить лечение, очень важно осмотреть малыша. В зависимости от особенностей малыша, назначаются различные препараты
И, если в одной ситуации, они являются эффективными, то в другой они могут только ухудшить состояние. По этой причине, в условиях дистанционного общения, я не могу назначать лечение.
Вопрос:
Здравствуйте. Примерно дней десять назад у моего ребенка (4 года) появились небольшие водянистые прыщики в районе носа, которые превратились в мокнущее розовое пятно, вокруг которого снова появлялись водянистые прыщики. Нам сначала поставили диагноз герпес, назначили лечение ацикловиром (мазь и таблетки). Лечение не помогало. На следующем приеме педиатр заподозрила стрептодермию или ветрянку. Лечение менять не стала, только сказала что вновь появившиеся высыпания мазать зеленкой. Сейчас у старшей дочери (7 лет) стали появляться такие же прыщики, но не только на лице, но и кое-где на теле. Ветрянкой оба ребенка переболели три года назад. Подскажите пожалуйста, что же все-таки это — герпес, стрептодеомия или мы повторно заболели ветрянкой, и как правильно нам лечиться?
Ответ:
Здравствуйте. По Вашему описанию похоже на стрептодермию, но и герпетическую инфекцию исключить нельзя. Помогут красящие вещества: ФУКОРЦИН, МЕТИЛЕНОВАЯ СИНЬКА, КРАСКА КАСТЕЛЛАНИ, в крайнем случае зелёнка. Мажьте красителями, а сверху мазью ацикловир, не купайте детей, чтобы не разносить инфекцию.
Вопрос:
Здравствуйте. Мне назначили для лечения стрептодермии линкомициновую мазь, в аптеках говорят, что её сняли с производства. Чем её можно заменить?
Ответ:
Здравствуйте. Для лечения стрептодермии назначают обработку элементов анилиновыми красителями, а так же использование антибактериальных мазей. к сожалению, не имею права давать советы по замене, это прерогатива лечащего доктора.
К врачу:
Дерматолог
Статьи:
- Мифы об акне
- Лицо как карта
- Микродермабразия
- Химический пилинг
- Экзема
- Как справиться с гиперпигментацией?
- Плохие привычки, которые вредят красоте вашей кожи
Свойства возбудителей пиодермии
условно-патогенные микроорганизмыпатогенные микроорганизмыВозбудителями пиодермии являются следующие бактерии:
- стафилококки;
- стрептококки.
Стафилококки
микрофлорысреда обитанияфакторы патогенностиУ стафилококков выделяют следующие факторы патогенности:
- адгезины;
- протеин А;
- капсула;
- ферменты;
- токсины.
Адгезиныв эпидермисе и дермеадгезины избегают контакта с молекулами водыфибронектинадгезияПротеин Аагглютиноген Апопадание бактерий в организм приводит к активации иммунной системысвойство суперантигенаанафилактический шокартериального давленияколлапсКапсулавирулентностьФерментыферментыфакторы «защиты и агрессии»
- Липаза представляет собой фермент, который способен расщеплять жиры, входящие в состав кожного сала. Липаза в значительной мере облегчает процесс проникновения стафилококка в кожу, сальные и потовые железы.
- Гиалуронидаза может расщеплять сложные углеводы, входящие в состав межклеточного вещества дермы. Данный фермент способен увеличивать проницаемость тканей и клеток, что повышает вероятность проникновения в кожу стафилококковой инфекции.
- Стафилококковая протеиназа способна расщеплять связи между белками. Протеиназа может нейтрализовывать некоторые антитела (молекулы, которые распознают и уничтожают вредоносные вещества) и тем самым подавлять иммунный ответ.
- Плазмокоагулаза является основным ферментом стафилококка. Плазмокоагулаза обладает способностью обволакивать бактерию в особо прочную пленку из белка фибрина (фибрин участвует в свертывании крови). Данная пленка представляет собой дополнительную капсулу, которая защищает бактерию.
Токсины
- α-токсин является одним из основных токсинов и встречается практически у всех болезнетворных стафилококков. При взаимодействии с клетками кожи α-токсин способен приводить к их повреждению, а в дальнейшем и разрушать клетки. В дерме α-токсин способен связываться с клетками соединительной ткани.
- β-токсин (сфингомиелиназа) обнаруживается у четверти всех стафилококков. Данные токсин обладает свойством разрушать красные кровяные тельца (эритроциты). При понижении температуры сфингомиелиназа становится наиболее активной.
- Эксфолиативные токсины выявляются примерно в 4% случаев. Эксфолиативные токсины способны разрушать межклеточные мостики в зернистом слое эпидермиса, а также приводить к отторжению рогового слоя. Данные токсины могут действовать как локально (только на кожу), так и системно (на весь организм).
Стрептококки
У стрептококков выделяют следующие факторы патогенности:
- Токсины стрептококков способны повреждать клеточные мембраны (цитотоксическое действие). Также токсины могут подавлять иммунный ответ человеческого организма (иммунодепрессивное действие) и поражать не только кожный покров, но и другие ткани и органы.
- Белок М является главным фактором вирулентности, который отвечает за степень заразности стрептококков. Данный белок подавляет иммунный ответ организма за счет маскировки различных компонентов клеточной стенки стрептококка.
- Ферменты стрептококков очень схожи с ферментами стафилококков. Данные белковые молекулы повышают выживаемость бактерий и способствуют проникновению стрептококков в кожу.
Кожные заболевания похожие на стрептодермию
Диагноз стрептодермии устанавливается не только по внешним проявлениям болезни, а на основе анализов. Есть другие кожные патологии, по внешним признакам очень схожие. Схема лечения для них совершенно иная:
- Атопический (аллергический) дерматит. Высыпания похожи на стрептодермию. Однако кожа зудит не только в области высыпаний. Признаки интоксикации отсутствуют. В анамнезе будет выявлена аллергия. Появляется болезнь при контакте с аллергеном.
- Экзема. Также появляются участки кожи с покраснением или посинением. Место поражения зудит. Больной ощущает постоянный сильный зуд. Появляется при контакте с аллергеном или является осложнением при хронической стрептодермии.
- Опоясывающий лишай или герпес. Это вирусное заболевание, вызываемое вирусом герпеса. Высыпания в области живота, пояса, далее распространяется по всему телу. Начинается с высокой температуры, головной боли, слабости. Гнойнички имеют внутри прозрачную жидкость, они группируются, создавая островки. Опоясывающий лишай вызывает очень болезненное состояния, даже иногда требуется обезболивание сильнодействующими препаратами.
- Ветрянка. Это вирусное заболевание. Начало быстрое, высыпания возникают на разных участках тела и быстро распространяются повсюду. Гнойнички содержат внутри прозрачное содержимое. Болезнь протекает с общей интоксикацией организма, лихорадкой и повышенной температурой тела. Если появляется гной и желтая корочка, значит, присоединилась бактериальная инфекция.
- Стафилококковая пиодермия. Она разрушает сальные железы и может перерасти в фурункулез. Наиболее подвержены лобок, волосистая часть головы, конечности, подбородок.
- Отрубевидный лишай. Он характеризуется наличием розовых, красных или коричневых пятен. Иногда они бывают белого цвета. Кожа в месте поражения шелушится. Если капнуть йод на пятно, то оно окрасится в более интенсивный цвет. Обычно таким образом распознают именно этот вид лишая.
Если и другие кожные заболевания, которых насчитывается десятки. Требуется тщательное исследование, чтобы установить вирусную, грибковую, бактериальную сущность болезни.
Полезная информация по теме:
- Диагностика кожных заболеваний
- Лечение кожных заболеваний
- Дерматология — наука о кожных болезнях
- Как проводится консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
Почему появляется периоральный дерматит?
На сегодняшний день определить конкретную причину развития данного заболевания еще не удалось. Однако специалисты пришли к выводу, что есть определенные факторы, которые способствуют его возникновению. К ним, прежде всего, относятся:
- использование кремов или мазей, которые в своем составе имеют стероиды (например, гидрокортизон либо преднизолон);
- чрезмерное употребление косметических средств, таких как лосьоны, крема, средства для снятия макияжа, но чаще всего из-за тонального крема, который сильно закупоривает поры;
- гормональный дисбаланс или употребление оральных контрацептивов, кроме того замечено, что сыпь наиболее выражена перед наступлением менструации;
- смена климата и воздействие внешних погодных условий, таких как ветер, слишком сухой воздух, интенсивное ультрафиолетовое излучение;
- использование зубных паст, в составе которых содержится фтор;
- повышенная чувствительность кожного покрова к бактериальным аллергенам;
- нарушения в работе ЖКТ, эндокринной или нервной системы.
Заподозрить наличие розацеаподобного дерматита можно по появлению определенных симптомов. Обязательно обратитесь в клинику или оформите вызов дерматолога на дом, если вы заметили:
- появление в области вокруг рта сыпи, которая со временем может распространяться на щеки, нос, подбородок, а иногда и на нижнее веко и лоб;
- папулы могут быть плоскими конусовидными или полусферическими, они образуют колонии и группы, но не сливаются;
- окраска узелков в зависимости от давности заболевания может варьироваться от красно-коричневой и красно-синеватой до светло-коричневой;
- появляется зуд и жжение;
- кожа становится стянутой, шершавой, а воспаленные участки начинают покрываться тоненькими прозрачными чешуйками;
- вокруг губ есть свободная от высыпаний узкая полоска кожи.
Полезная информация по теме:
- Вызов дерматолога на дом
- Грибковые инфекции
- Сыпь на теле
- Венерические болезни
- Как сдать анализы
- Удаление бородавок
- Удаление кондилом
- Анализы на ИППП
- Удаление папиллом
- Кожная сыпь
- Пиодермия
- Строение кожи
- Анализы на грибы
- Диагностика половых инфекций
Дифференциальная диагностика пиодермитов
Острые формы стафилодермии (фолликулит, фурункул) следует дифференцировать от профессиональных фолликулитов (связанных с производственными раздражителями).
Гидраденит отличается oт туберкулезной скрофулодермы для которой характерны незначительная болезненность подострое течение, выделение небольшого количества гноя, преимущественной локализацией в полчелюстной, надключичной и полключичной области.
Вульгарный cикоз необходимо дифференцировать oт паразитарного сикоза, относящеюся к грибковым заболеваниям (возбудитель- зооантропофильный гриб рода Ecthothrix). Характеризуется бурной воспалительной реакцией в очаге поражения с образованием инфильтрата, гнойным расплавлением луковицы волоса с исходом в рубцовую атрофию кожи,стойкое облысение.
Стафилококковую эпидемическую пузырчатку новорожденных следует отличать от сифилитической пузырчажи (сифилис грудного возраста), при которой напряженные пузыри, заполненные серозно-геморрагическим содержимым, имеют плотное инфильтрированное основание и располагаются преимущественно на ладонях и подошвах. Кроме того, сифилитические проявления подтверждаются обнаружением возбудителя и положительными серологическими реакциями.
В дифференциальной диагностике стрептококкового импетиго и импетигинозного сифилиса во вторичном периоде важное значение имеет характер высыпаний. При импетигинозном сифилисе наблюдаются пустулезные высыпания темно-красного цвета, плотные в основании, без периферического роста, и склонности к слиянию
Высыпания нередко сочетаются с другими сифилидами. Диагноз подтверждается обнаружением бледной трепонемы и положительными серологическими реакциями.
Стрептококковое импетиго (поражение складок) следует дифференцировать от кандидозной опрелости, для которой характерно возникновение сливных эрозивных поверхностей ярко-розового цвета, нередко покрытых беловатым налетом (культура дрожжеподобных грибов). Корочии образуются в результате вскрытия пузырьков на месте трения.
Хроническая диффузная стрептодермия может трансформироваться в микробную экзему. Для последней характерно возникновение микровезикул на фоне гиперемии и отека, последующее их вскрытие и формирование участков капельного мокнутия (микроэрозии). Течение хроническое, рецидивирующее.
Вульгарную эктиму необходимо дифференцировать oт сифилитической. Последняя отличается отсутствием болезненности, темно-красным цветом, инфильтрированным основанием, а также обнаружением в язве возбудителя сифилиса и положительными серологическими реакциями.
Парапроктит: что это такое?
Парапроктит – воспалительный процесс, при котором инфекция проникает в ткани околопрямокишечной области из просвета прямой кишки (устьев анальных желез, расположенных на дне заднепроходных крипт).
Первично происходит воспаление одной из наиболее глубоких крипт, возникает криптогландулярный абсцесс (нагноение), который достаточно часто самопроизвольно вскрывается наружу или в просвет прямой кишки. В других случаях (наиболее часто), такой абсцесс вскрывают хирургическим путем, при этом нередки случаи образования свищей или рецидива абсцесса.
Причины возникновения
Геморрой, анальные трещины, криптиты и пр.
Острый парапроктит возникает при быстром проникновении инфекции в параректальное клеточное пространство – подкожное (наиболее часто), ишиоректальное, пельвиоректальное, ретроректальное (очень редко). В зависимости от пораженного пространства парапроктит различают по локализации – подкожный и т.д. Внутренне отверстие гнойника почти всегда одно, наружных гнойников может быть и два и более. Более чем у половины пациентов гнойник располагается на границе слизистой и кожи.
Как выявить заболевание?
В первую очередь о наличии заболевания говорят характерные признаки. Люди, страдающие парапроктитом, жалуются на сильные боли в области прямой кишки, которые усиливаются при дефекации, на боль в области ануса, гнойные выделения. Однако, чтобы точно поставить диагноз, требуется полноценное обследование.
Диагностика включает в себя осмотр пациента. В большинстве случаев врач сразу определяет наличие гнойника. Однако иногда абсцесс располагается глубоко и осмотр доставляет болезненные ощущения. В этом случае назначается фистулография (рентгеновское обследование) или УЗИ.
Причины возникновения
Почему стрептодермии особенно подвержены дети? Дело в том, что у них еще не сформированы достаточные защитные функции кожи.
И к правилам элементарной гигиены малыши пока не приучены. В результате стрептодермия у них является самой частой дерматологической проблемой.
Основными причинами развития кожного заболевания считаются:
- снижение иммунитета организма;
- нарушение правил гигиены кожных покровов;
- контакт с больным стрептодермией, использование общих предметов гигиены и посуды;
- стрессовые состояния, переутомление;
- гормональный дисбаланс;
- изменение кислотно-щелочного баланса кожи (рН) – стрептококк наиболее активен, если преобладает щелочная среда;
- хронические болезни;
- климатические факторы – обморожение, солнечные ожоги, температурные перепады.
Стрептодермия бывает первичной – когда возбудитель проникает в организм через поврежденные кожные покровы, и вторичной – стрептококковая инфекция присоединяется к другому заболеванию, которое уже прогрессирует (герпес, экзема, ветрянка).
О причинах возникновения, путях передачи, инкубационном периоде и местах локализации стрептодермии в следующем видео:
Лечение и профилактика стрептодермии
Основой лечения стрептодермии являются антибактериальные средства местного действия2. Они должны быть высокоактивными, глубоко проникать в очаг поражения, быть безопасными и хорошо переноситься6. Для лечения бактериальных инфекций кожи может применяться препарат Банеоцин («Сандоз»)8. Комбинация двух антибиотиков — неомицина и бацитрацина — приводит к усилению действия каждого компонента.
Специалист может порекомендовать препараты для укрепления иммунитета, если требуется. Может проводится терапия заболеваний внутренних органов, нервной системы, желез внутренней секреции, обмена веществ3.
Лечение стрептодермии у детей
Чаще всего локализуется стрептодермия у детей на лице и на других незащищенных одеждой участках (руках, шее), а при отсутствии адекватного и своевременного лечения может распространиться на другие участки кожи. В отличии от взрослых, большинство распространенных форм заболевания у детей часто сопровождаются нарушением общего состояния, в том числе и повышением температуры в вечернее время, а также полиаденитом и изменениями в периферической крови (лейкоцитоз, повышение СОЭ, нейтрофилез).
Симптомы стрептодермии у детей принципиально от симптоматики взрослых не отличаются. Можно лишь отметить, что у детей значительно чаще встречается сухая стрептодермия, которая является разновидностью стрептококкового импетиго. Сухая стрептодермия у детей (простой лишай) часто развивается при частом посещении плавательного бассейна, что обусловлено сдвигом рН кожи в вправо (в щелочную среду). Поражения начинается на коже лица (вокруг рта, область нижней челюсти, щеки), туловища, разгибательных поверхностях конечностей. Вначале заболевание выглядит как розово-красное пятно, покрытое множеством тонких белесоватых чешуек, увеличивающихся постепенно за счет периферического роста. Дети жалуются на сухость кожи и небольшой зуд в очагах поражения. После разрешении процесса остаются депигментированные пятна.
Еще одной разновидностью стрептококкового импетиго является папулезное сифилоподобное импетиго, которое возникает у детей преимущественно на первых годах жизни. Как начинается стрептодермия у детей (фото ниже).
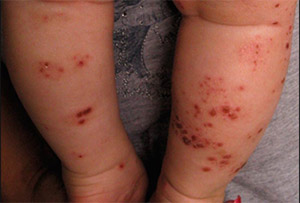
По симптоматике часто напоминает мокнущие эрозивные сифилитические папулы. Преимущественная локализация — на коже ягодиц, голеней, бедер. Эта форма чаще возникает при недостаточном гигиеническом уходе и характеризуется появлением различной величины эритематозных пятен, на поверхности которых формируются папулы с четкими границами розовато-красного цвета или с синюшным оттенком. В дальнейшем на поверхности папул возникают фликтены, на месте которых после вскрытия образуются эрозии.
Препараты для лечения стрептодермии у детей в домашних условиях аналогичны препаратам у взрослых, особенно лекарственные средства для местной терапии. То есть, можно использовать практически все растворы анилиновых красителей и вышеописанные мази. Часто родителей интересует вопрос: чем лечить стрептодермию в носу у ребенка и конкретно чем мазать слизистую носа? Лечение стрептодермии на слизистых, в том числе и носа, принципиально не отличается и могут использоваться аналогичные препараты в том числе и мазь/крем/гель для наружного применения, содержащие антибиотики, если их применение у детей не запрещено или не ограничено возрастом ребенка. Кроме препаратов, описанных в лечении взрослых можно рекомендовать такие препараты для наружного употребления как Ретапамулин и Моноциклин, безопасность применения которых у детей одобрено FDA. Препараты для системной терапии детям назначаются с учетом показаний/противопоказаний для детей, а также с учетом возраста (веса) ребенка.
Как говорит Е. Комаровский о лечении стрептодермии у детей (см
форум), важно не дать стрептодермии распространиться на другие участки кожи. По его мнению, важно не забывать об особенностях детской кожи, особенно чувствительной коже младенца
Поэтому стоит отказаться от использования высококонцентрированных анилиновых красителей на спирту, поскольку они могут вызвать ожог, а использовать для обработки кожи слабый раствор марганцовки.
При локализации процесса на волосистом участке головы для снятия корочек/обработки ранок можно использовать салициловый вазелин. Для заживления ран рекомендуются антисептическая Фукарцин мазь или мази, содержащие антибиотики – Тироуз гель, Тетрациклиновая/Эритромициновая мази.
Назначение гормональных мазей допускается лишь в случаях запущенной стрептодермии. При назначении системной антибиотикотерапии доктор Комаровский рекомендует одновременно назначать пробиотики, детские поливитамины, препараты, укрепляющие иммунитет. При своевременном обращении и адекватном и адекватном лечении заболевание у детей проходит через 4-7 дней без существенных осложнений. Запущенная стрептодермия лечится в стационаре.
Ликвидация поражения кожных покровов

В случае, если заболевание не приобрело тяжелый характер, лечение стрептодермиии проводят амбулаторно. При наличии тяжелых симптомов – глубокой эрозии и некротизации тканей, воспаления лимфоузлов и др. – пациента помещают в дерматологический стационар. Терапия заключается в:
- правильном уходе за кожей, исключающем мытье водой с мылом, чтобы избежать распространения болезни на другие области;
- наружной обработке пораженных участков анилиновыми красителями, наложении мазей с антибиотиками и кератолитических составов;
- приеме антибиотиков в случае развития лимфангита и выраженной интоксикации;
- специфической иммунотерапии, направленной на борьбу со стафилококковой инфекцией.
Кроме того, дополнительно могут быть назначены витамины в комплексе, а по окончании курса антибиотиков – пробиотические препараты для восстановления кишечной микрофлоры.
Профилактика стрептодермии заключается в частом мытье кожи водой с мылом. Исследования показывают, что мыльный раствор уничтожает до 95% стрептококков на поверхности кожи
Соблюдение гигиенических правил особенно важно после контакта с человеком, страдающим гнойничковой сыпью.
Клинические проявления
Стрептококковая инфекция, чаще всего, развивается вокруг носа и рта.
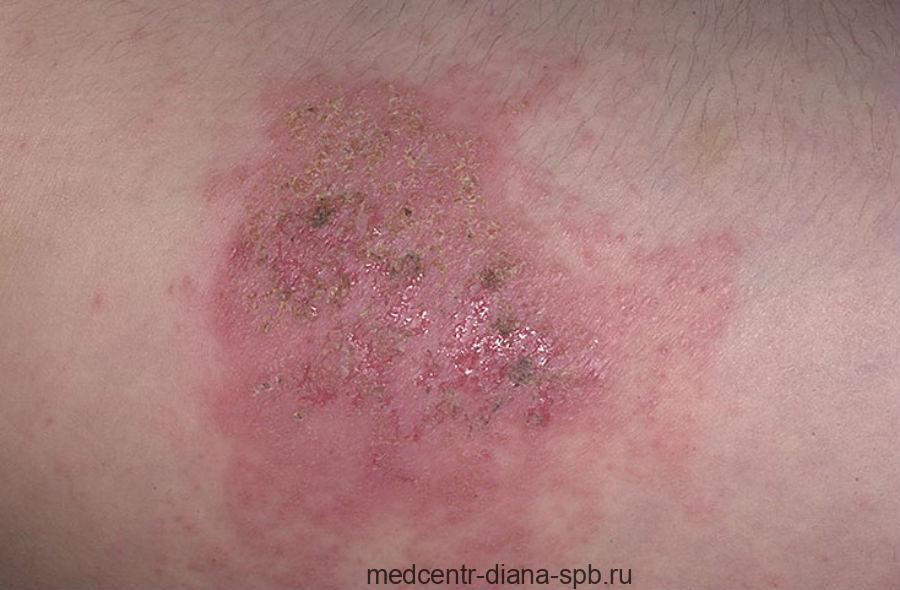
Морфологическим элементом высыпаний при стрептодермии является плоская пустула, наполненная мутной жидкостью (фликтена). Пузырек имеет дряблую поверхность и серозно-гнойное содержимое. Стенки пузырька очень тонкие, поэтому он легко вскрывается, а его содержимое ссыхается и образует медово-желтые слоистые корочки. При этом возможен перенос корочек на здоровые участки кожи и развитие там неестественного процесса.
Как правило, стрептодермия у взрослых проявляется в виде рожи.
Рожистое воспаление (рожа) – это острое, иногда с рецидивами, поражение локального участка кожи и подкожной клетчатки, своеобразная реакция организма на стрептококковую инфекцию, которая связана с поражением лимфатических сосудов и трофическими поражениями кожи. Такое воспаление может принимать эритематозную, буллезную и смешанные формы.
Осложнения и прогноз
Симптомы стрептодермии при адекватном лечении исчезают через неделю, но в некоторых случаях (при ослабленном иммунитете или наличии хронических заболеваний) возможны осложнения:
- переход в хроническую форму;
- каплевидный псориаз;
- микробная экзема;
- скарлатина;
- септицемия – заражение крови, в которой циркулирует огромное количество стрептококков;
- гломерулонефрит;
- ревматизм;
- миокардит;
- фурункулы и флегмоны.
Прогноз при данном заболевании благоприятный, но после перенесенной глубокой формы стрептодермии остаются косметические дефекты.
*В основу данной статьи легли Федеральные клинические рекомендации, принятые в 2013г. по ведению больных пиодермиями.
Патогенез
Возникновение стрептококковой инфекции нужно рассматривать как результат взаимодействия трех составляющих – микроорганизма (стрептококка), макроорганизма (человека) и внешней среды.
Стрептококк выделяет токсины (стрептокиназу, стрептолизин, эритрогенные токсины и др.), которые повышают проницаемость сосудов и способствуют выходу плазмы в межклеточное пространство. Итогом такого неестественного процесса является отек и пузыри с серозным содержимым.
Особая роль в развитии стрептодермии принадлежит изменению восприимчивости организма болезнетворности возбудителя и неблагоприятному воздействию внешних факторов.
Причины сыпи на ладонях
Если возникла сыпь на ладонях, чаще всего, это признак инфекционного заболевания, один из ее симптомов. Крайне редко, когда сыпь не связана с инфекциями, а является лишь реакцией на внешние раздражители.
Сыпь на ладонях, как правило, появляется по таким причинам, как:
- инфекционное воспаление кожи;
- развитие инфекции внутри организма;
- гельминтозное поражение;
- сосудистые патологии;
- аллергическая реакция на что-либо.
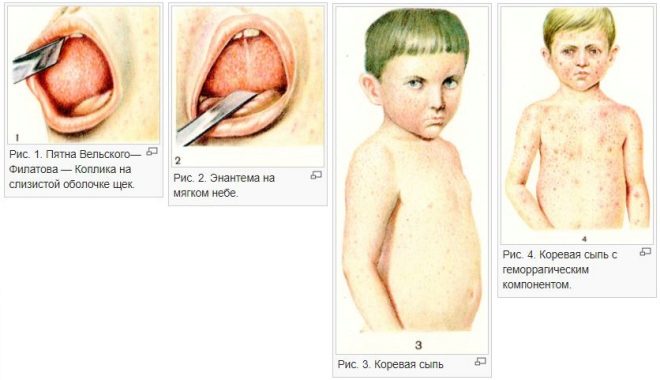
Сыпь на ладонях может быть признаком развития таких заболеваний, как сифилис, корь, свинка, краснуха и так далее. Стоит очень серьезно отнестись к возникновению такого симптома и обязательно посетить врача, либо вызвать врача на дом.
Более 74 % болезней кожи по статистике возникает из-за паразитарного поражения организма. Это аскариды, лямблии, токсокара и так далее. Глистная инвазия всегда наносит огромный урон организму.
Стоит внимательно проанализировать возможные причины, чтобы информировать об этом доктора. Возможно, сыпь появилась после общения с больным человеком, после контакта с животными, после употребления в пищу новых напитков или продуктов. Беременность также является провоцирующим фактором появления неожиданной сыпи.
Если вовремя не принять меры, не диагностировать, то патология будет развиваться, а значит и лечение предстоит более длительное.