Кишечный грипп у детей: симптомы и лечение
Содержание:
- Инфекционный гепатит собак (болезнь Рубарта)
- Диагностика
- Патогенез острых респираторных заболеваний (ОРЗ)
- Что такое стафилококк
- Диагностика сепсиса
- Классификация и стадии развития ротавирусной инфекции
- Причины развития сепсиса
- Вопросы и ответы
- Таблица, представленная ниже, поможет вам запомнить, чем же отличается грипп от ОРВИ и ОРЗ.
- Лечение отравления (кишечной инфекции)
- Питание при ротавирусной инфекции: лактоза
- Факт №2. Прививка от гриппа в этом случае не поможет
- Патогенность кишечных вирусов для животных и размножение их в культурах ткани
Инфекционный гепатит собак (болезнь Рубарта)
Это заболевание вызывается аденовирусом собак первого типа (АВС-1), и он имеет значительные отличия от аденовируса второго типа (АВС-2), который вызывает вольерный кашель. АВС-1 легко распространяется, он имеет высокие сохранные свойства, поэтому его патогенное действие может нести опасность сроком до 9-ти месяцев. Чаще всего к вирусу восприимчивы молодые особи собак от 1,5 месяцев до 1,5 лет.
Вирус выделяется в окружающую среду с мочой, калом и слюной заболевшего животного, поэтому и путь заражения преимущественно назальный и оральный.
Длительность инкубационного периода — от 2 до 5 дней.
Степени тяжести заболевания: хроническая, скрытая, подострая, острая, сверх острая.
Симптомы болезни Рубарта
Вирус поражает в первую очередь гепатоциты (клетки печени), поэтому на первый план выходят признаки гепатита:
- лихорадка;
- анорексия;
- рвота, диарея;
- полидипсия;
- апатия;
- болезненность при пальпировании передней части брюшной стенки;
- желтизна белков глаз.
Вирус также поражает эндотелиальные клетки сосудов, поэтому наблюдаются следующие признаки:
- васкулит;
- точечные кровоизлияния;
- ДВС – синдром (диссеминированное внутрисосудистое свертывание);
- формирование «голубого» глаза, когда сосудистая оболочка глаза и роговица отекает, что проявляется в окрашивании глаза в серо-голубой цвет.
Иногда могут наблюдаться неврологические симптомы, что связано с поражением ЦНС и выражается в форме энцефалита. При сверхостром течении смерть животного может наступить внезапно. Однако чаще всего наблюдаются симптомы поражения печени, и все вытекающие из них осложнения, вплоть до поражения ЦНС.
Диагностика
Для постановки диагноза и определения типа заболевания требуются лабораторные исследования.
-
Общий анализ крови с подсчетом лейкоцитарной формулы для первичной диагностики патологии.
-
Биохимический анализ крови, чтобы выявить ухудшения в работе печени и почек.
-
Биопсия костного мозга для последующего изучения (обычно берется из подвздошной кости).
-
Гистологическое исследование биоптата. Необходимо для выявления злокачественных клеток.
-
Цитохимический анализ биоптата. Определяются специфические ферменты, характерные для тех или иных бластов.
-
Иммунофенотипический анализ. Определение поверхностных антигенов позволяет точно установить вид острого лейкоза.
-
Цитогенетический анализ. Выявляет повреждения хромосом, что позволяет точно определить разновидность заболевания.
-
Молекулярно-генетический анализ. Проводится в случаях, когда другие методы не дают однозначного результата.
-
УЗИ органов брюшины. Подтверждение увеличения размеров печени и селезенки, выявление метастазов в лимфоузлах и других внутренних органах.
-
Рентген грудной клетки. Выявление увеличенных лимфоузлов, воспалительного процесса в легких.
В дальнейшем могут понадобиться другие диагностические исследования для уточнения диагноза и для наблюдения за изменением состояния пациента.
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 775-73-60 , или можете прочитать более подробно здесь…
Патогенез острых респираторных заболеваний (ОРЗ)
Входные ворота инфекции — слизистая оболочка ротоглотки и верхних дыхательных путей. Первым этапом колонизации человеческого организма является прикрепление инфекционного агента к поверхности клеток, имеющих специфические рецепторы для каждого вида возбудителя. Эта функция, как правило, выполняется одним из поверхностных белков оболочки патогена:
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
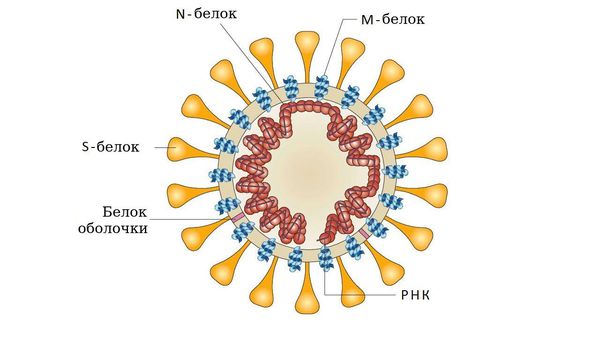
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина .
Что такое стафилококк
Это бактерии семейства Staphylococcaceae, которые атакуют разные органы и системы организма. Наиболее часто встречается стафилококк у детей. Инфекция проникает в организм воздушно-капельным путем, через контакты и при употреблении зараженных продуктов.
У детей чаще всего обнаруживают один из трех нижеследующих видов бактерий:
- Сапрофитный. Наиболее редко встречающийся у малышей вид. Настигает органы выделительной системы и чреват острыми воспалениями уретры и мочевого пузыря. Это самый неопасный для малышей вид, который можно вылечить за несколько суток.
- Эпидермальный. Размножается на коже и слизистых оболочках. Приводит к конъюнктивитам, гнойным инфекциям мочевыводящих путей и осложнениям после операций. В самых тяжелых случаях бывают эндокардит и сепсис.
- Гемолитический. Дает о себе знать развитием гнойных воспалений во внутренних органах. Если иммунитет ребенка ослаблен и не оказывается должное лечение, возможно развитие сепсиса.
- Золотистый. Для человека он наиболее опасен. Может поражать почти все органы, вызывая в них тяжелые гнойные воспаления. Золотистый стафилококк характеризуется высокой болезнетворностью и вызывает формирование фурункулов, катаральной ангины и т. д.
Нужно сказать, что не всегда патогенные кокки этих бактерий опасны для ребенка. Организм с крепким иммунитетом может справиться с ними самостоятельно. А вот ослабленным деткам стафилококк грозит ЛОР-заболеваниями, нарушениями пищеварения, поражением костной ткани, гнойничковыми кожными воспалениями и т. д.
Симптомы
Есть две формы заболевания – ранняя и поздняя. В первом случае признаки болезни появляются в течение суток. Во втором – только через 48-120 часов.
Как лечит стафилококк, определяет врач-педиатр или инфекционист, когда появляются следующие симптомы:
- гнойнички на коже,
- фурункулез,
- высыпания и пигментация на коже,
- стоматит,
- конъюнктивит,
- повышение температуры до 38° С,
- капризность,
- общая слабость,
- пониженный аппетит,
- плохой сон,
- тошнота,
- рвота,
- боли в животе,
- диарея.
В худших случаях возможен сепсис (общее заражение организма).
Диагностика стафилококка
Поставить диагноз и определить тип возбудителя в домашних условиях, естественно, нельзя. Поэтому если у вас появилось подозрение, что у ребенка стафилококк, симптомы и лечение соотносить с диагнозом и назначать должен только квалифицированный доктор. Нужно как можно быстрее показать ребенка врачу-педиатру.
Чтобы диагностировать заболевание, назначается ряд анализов. В него входят:
- серология крови,
- мазки из горла и носа,
- анализ мочи или кала,
- эндоскопическое исследование толстой кишки (в случае развития колита),
- ларингоскопия (если инфекция «опустилась» ниже горла и поразила гортань).
Дополнительно могут назначаться анализы ПЦР и анализ сцеженного грудного молока матери.
Диагностика сепсиса
Диагностика сепсиса проводится с использованием целого ряда клинических и лабораторных методов исследования. Специалист назначает анализы при сепсисе и аппаратные исследования:
- общий анализ крови для определения общей картины по течению воспалительного процесса;
- посев крови (может выполняться многократно) позволяет учесть для лечения сепсиса жизненный цикл патогенных возбудителей;
- бакпосев из гнойного очага;
- выделение ДНК патогенного возбудителя методом ПРЦ;
- аппаратные исследования с целью выявления первичных очагов воспаления – УЗИ, рентген, МРТ, компьютерная томография и др.
Классификация и стадии развития ротавирусной инфекции
Ротавирусную инфекцию классифицируют по степени тяжести и клинической форме.
Выделяют три степени тяжести:
- лёгкую;
- среднетяжёлую;
- тяжёлую.
Тяжесть заболевания определяется количеством эпизодов рвоты, жидкого стула и развитием синдрома дегидратации. При лёгкой степени тяжести признаков обезвоживания не отмечается. При среднетяжёлой наблюдается обезвоживание 1-2 степени. Для тяжёлого течения характерна клиническая картина шока: полуобморочное состояние, жажда, тахикардия, побледнение кожи, падение артериального давления.
По клинической форме выделяют две формы заболевания: типичную и атипичную. Типичная ротавирусная инфекция сопровождается триадой типичных симптомов — рвота, диарея и лихорадка. Течение атипичной формы болезни в свою очередь подразделяют на два типа:
- стёртое течение — может отмечаться только рвота или только жидкий стул, лихорадка часто отсутствует, длительность симптомов кратковременна — 1-2 дня;
- бессимптомное течение — отсутствие клинической симптоматики, при этом в ходе обследования кала обнаруживается вирус. Выделение инфекционного агента длится от 4 до 57 дней .
Причины развития сепсиса
Главное условие развития гнойного сепсиса – попадание в организм пациента возбудителей инфекции (вирусов, грибков, бактерий). Иммунная система начинает активную борьбу с возбудителями, следствием чего и становится воспалительный процесс в организме – происходит массовое инфицирование гнилостными продуктами, образовавшимися в результате разрушения патогенных микроорганизмов. Ослабление иммунной системы приводит к тому, что она не справляется с задачей своевременной локализации патогенных организмов. Они попадают в кровотоки, в результате чего сепсис в крови разносится по всему организму, поражая все органы и системы.
Причины развития сепсиса кроются в создании в организме пациента ряда благоприятных условий:
- появление первичного источника инфекции;
- распространение патогенных возбудителей с потоками крови по всему организму;
- формирование вторичных очагов, которые также становятся источниками распространения инфекции по всему организму;
- развитие воспалительного процесса, как ответ иммунной системы на проникновении инфекции;
- ослабление иммунной системы и, как следствие, её неспособность локализовать инфекцию.
Вопросы и ответы
Сколько живут с острым лейкозом крови?
При отсутствии лечения летальный исход наступает в течение 1-2 лет после диагностирования острого лейкоза. Современные методы и эффективные препараты позволяют добиваться полной ремиссии у 80% больных, в зависимости от их возраста, текущего состояния, стадии процесса и других факторов. Более половины пациентов по окончании лечения проживают свыше 10 лет.
Как проявляется лейкоз?
Внешние проявления заболевания на начальной стадии напоминают симптомы обычной простуды, поэтому на них часто не обращают внимания. Если в течение двух недель не снижается повышенная температура, не проходит слабость, недомогание, потливость и другие «простудные» ощущения – необходимо как можно скорее обратиться к онкологу для обследования.
Можно ли вылечить острый лейкоз?
При остром лейкозе своевременное начало лечения во много раз повышает шансы больного на выздоровление. Поэтому при обнаружении беспокоящих признаков следует посетить онколога, ведь они могут оказаться симптомами тяжелой и опасной, стремительно развивающейся болезни. В этом случае нельзя терять время, ведь каждый день снижает шансы на успех лечения.
Таблица, представленная ниже, поможет вам запомнить, чем же отличается грипп от ОРВИ и ОРЗ.
| Симптомы | ОРВИ | Грипп |
|---|---|---|
| Начало заболевания | Начинается постепенно, отмечается повышенная утомляемость. Симптомы нарастают постепенно в течение 1-2 суток | Характерно острое начало, резко наступает ухудшение общего состояния, (сразу становится плохо), человек буквально за час теряет силы |
| Температура тела | Температура поднимается не сразу, а на протяжении нескольких дней Температура редко превышает 38,5 градусов Характерны колебания температуры, к утру она понижается, а вечером опять возрастает. Через 2-3 дня нормализуется |
Температура поднимается сразу выше 39 градусов Температура при гриппе держится стабильно на уровне 39-40 градусов, держится более 3 дней. Плохо снижается жаропонижающими средствами Нормализуется через 5 дней |
| Насморк | Признак ОРВИ — сильный насморк, сильно закладывает нос, когда «течет из носа» слизистая носоглотки отекает |
При гриппе легкая заложенность носа, либо заложенность отсутствует насморк может появиться на второй день и проходит, как правило, за два дня |
| Боль в горле | Боль в горле, першение, сухость в горле и красное горло чаще являются признаком ОРВИ. Возможно изменение тембра голоса из-за воспаления гортани Горло остается красным на протяжении всей болезни |
Горло и мягкое небо могут сильно отекать и краснеть |
| Налет на слизистых оболочках | Имеется налет |
Налет отсутсвует |
| Чихание | Это первый симптом заболевания. Возможно интенсивное чихание | Чихание при гриппе возникает редко или отсутствует |
| Кашель | При ОРВИ кашель появляется сразу Отмечается боль в груди Кашель отрывистый, сухой. Может быть как слабым, так и выраженным. Кашель постепенно становится влажным и отхаркивающим |
При гриппе кашель появляется на второй день. Отмечается боль в груди. Боли в грудной клетке, связанные с дыханием |
| Симптомы интоксикации | При ОРВИ чувствуется слабость, но симптомы интоксикации выражены слабо: головная боль, озноб, ломота во всем теле, боль при движении глазными яблоками | При гриппе сильно выражены симптомы интоксикации: сильная головная и мышечная боль, озноб, сильная ломота во всем теле, боль при движении глазными яблоками, повышенная чувствительность к свету, повышенное потоотделение |
| Покраснение глаз | Покраснение глаз при ОРВИ встречается редко Вирус ОРВИ воздействует на слизистую глаз, что может привести к развитию конъюнктивита, слезотечения и светобоязни |
Обычно появляется при гриппе. Часто конъюктивит |
| Тошнота, рвота, диарея | Возникают очень редко | Иногда наблюдаются симптомы желудочно-кишечных расстройств (рвота, тошнота, понос). У детей проявляются чаще, у взрослых диарея развивается намного реже |
Лечение отравления (кишечной инфекции)
В большинстве случаев отравление (кишечную инфекцию) можно лечить дома, соблюдая рекомендации врача
Важно не допускать обезвоживания, так как это лишь ухудшит ваше состояние и задержит выздоровление. Обезвоживание при кишечной инфекции может наступить, так как вы будете терять жидкость со рвотой и поносом
Старайтесь пить как можно больше воды, даже если вы можете пить ее только маленькими глотками, особенно после каждого эпизода поноса. Те, кто особенно подвержен воздействию обезвоживания, например, пожилые люди или люди со слабым здоровьем, могут в лечении отравления принимать препараты для пероральной регидратации, которые можно приобрести в аптеке.
Препараты для пероральной регидратации помогают восполнить потерю солей, глюкозы, жидкостей и других полезных веществ, которые вы теряете при пищевом отравлении со рвотой и поносом. Перед использованием их нужно растворить в воде.
Если у вас заболевание почек, некоторые соли для пероральной регидратации могут быть противопоказаны. Проконсультируйтесь по этому поводу с врачом.
Чтобы побороть симптомы и ускорить выздоровление, делайте следующее:
- отдыхайте;
- ешьте, когда появляется аппетит (иногда кишечнику нужно время на восстановление, поэтому пища первое время может вызывать понос);
- выбирайте продукты, которые легко переварить, например, гренки, крекеры, бананы и рис, пока вам не станет лучше;
- воздерживайтесь от алкоголя, курения, кофеина, а также острой и жирной пищи, так как от них вам станет хуже.
Обратитесь к врачу, если вы сильно обезвожены — например, если у вас запавшие глаза, и вы не можете помочиться. При выраженном обезвоживании требуется внутривенное введение жидкости с помощью капельницы (тонкой трубки, которую подсоединяют к вене) в больнице. В случае необходимости людей с кишечной инфекцией госпитализируют в инфекционный стационар.
Вы можете заранее выбрать инфекционную больницу на нашем сайте, чтобы в случае необходимости обговорить с врачом возможность госпитализации именно туда. Информация о клинике, её рейтинг и отзывы об этом учреждении помогут вам сделать правильный выбор.
Питание при ротавирусной инфекции: лактоза
Особенность поражения кишечника при ротавирусной инфекции состоит в том, что под действием вируса страдает функция определенных ферментов, включая фермент лактазу, который расщепляет лактозу. Лактоза содержится в молоке и молочных продуктах. Нерасщепленная лактоза в кишечнике способствует скоплению воды, и у больного вновь начинается или усиливается диарея, может быть и рвота, боли в животе, метеоризм
Вот почему из питания больного ротавирусной инфекцией важно исключить все молочные продукты.
Если ребенок маленький, ему дают смеси, не содержащие лактозу, смеси на основе сои. Кормить грудью тоже нельзя, в грудном молоке есть лактоза. Можно попробовать давать кисломолочные продукты, так как при их переваривании количество лактозы заметно снижается. Такой диеты следует придерживаться в течение двух—трех недель. Именно столько времени требуется на восстановление активности фермента лактазы в кишечнике. Соответственно, нарушение лактозного запрета приводит к ухудшению состояния, и болезнь выходит на новый виток. В то же время, существуют препараты лактазы, которые можно добавлять, например, в сцеженное грудное молоко.
Факт №2. Прививка от гриппа в этом случае не поможет
Когда люди говорят «желудочный грипп», они имеют в виду вирус гриппа, который циркулирует в окружающей среде и каждый год нападает на человека через нос и горло. Прививки от гриппа могут защитить от этого вируса, но не от того, который вызывает вирусный гастроэнтерит.
Путаница между обычным и желудочным гриппом может быть связана с некоторыми характерными для обоих заболеваний симптомами. Например, это может быть ломота и боль во всем теле, тошнота, субфебрильная температура, головная и мышечная боль.
Но среди симптомов обычного гриппа нет такого понятия, как боли в животе (по крайней мере у взрослых).
[], []
Патогенность кишечных вирусов для животных и размножение их в культурах ткани
Обезьяны резус (Macaca mulatta), циномольгус (Macaca irus), африканские зеленые мартышки (Cercopithecus aethiops) и некоторые другие виды, высоковосприимчивые к заражению полиовирусом, в течение многих лет служили единственной моделью в опытах с этим вирусом. Введение в вирусологическую практику культур тканей сделало ненужным использование обезьян в диагностике полиомиелита, однако они используются для изучения нейротропности штаммов полиовируса, в частности при контроле живой полиовирусной вакцины. Все три типа полиовируса были адаптированы к хлопковым крысам, а также к взрослым и новорожденным белым мышам. Новорожденные белые мыши оказались чувствительными к вирусам Коксаки и были использованы для выделения первых штаммов вируса, а затем для разделения вирусов Коксаки на подгруппы А и В по характерным патол, признакам. Вирусы Коксаки А вызывают генерализованный миозит, для вирусов Коксаки В характерны дистрофические изменения в межлопаточном коричневом жире и очаговые миозиты. Способность поражать нервную ткань не является общим свойством вирусов Коксаки, однако вирус Коксаки А7 может вызывать полиомиелитоподобные изменения в спинном мозге обезьян (М. К. Ворошилова, М. П. Чумаков, 1959), а вирус Коксаки А16 — поражения нейронов . Вирусы ECHO не вызывают выраженных заболеваний лабораторных животных.
Субстратом для выделения и изучения К. в. являются культуры ткани. Размножение вирусов лучше происходит в эпителиальных клетках приматов. Три типа полиовируса и все вирусы Коксаки В размножаются в клетках почек обезьян, HeLa, амниона человека. Способность вирусов Коксаки А к росту в культурах клеток различна. Некоторые вирусы Коксаки А могут быть выделены при первичном заражении клеток почек обезьян (А7, А9, А14, А16, А21), HeLa, НЕр2, КВ — первичных или диплоидных культур клеток почек эмбриона человека. Остальные представители группы А выделяются преимущественно при заражении новорожденных белых мышей. Вирусы Коксаки А1, А5, А6, А19 и А22 выделяются и культивируются только на этих животных. Вирусы ECHO хорошо размножаются в клетках первичных культур ткани почек обезьян (кроме ECHO-21, обладающего способностью размножаться в культурах клеток эпителия человеческого происхождения). Большинство представителей этой группы К. в. способны к росту в культурах клеток амниона и почек эмбриона человека и в диплоидных клетках типа W1I-38, однако перевиваемые клетки менее чувствительны к вирусам ECHO.
Рис. 1. Электронограмма кристаллов вируса полиомиелита (тип I, штамм Махони). Стрелками указаны частицы вируса в цитоплазме клетки; X 14 000.
Рис. 2. Флаконы с однослойной культурой клеток почек обезьян. Стрелками указаны бляшки, образованные вирусом полиомиелита (тип II, штамм P712, Ch, 2ab).
Размножение К. в. в культурах ткани сопровождается развитием типичного цитопатического эффекта. Инфицированные клетки округляются, сморщиваются, в ядрах наблюдается пикноз, на конечных стадиях дегенерации клетки разрушаются и отпадают от культуральной поверхности. Исследование цитопатического эффекта в окрашенных препаратах дает возможность отличать изменения, вызванные энтеровирусами человека, от изменений, вызванных кардиовирусом, реовирусами и аденовирусами. При электронно-микроскопическом исследовании ультратонких срезов клеток, инфицированных К. в., можно обнаружить цитоплазматические кристаллы, образованные плотно уложенными частицами вируса (рис. 1). Цитопатогенные К. в. в культурах клеток под агаровым покрытием образуют так наз. бляшки — участки разрушенных клеток, выявляемые прижизненным окрашиванием культурального слоя нейтральным красным, который не окрашивает разрушенные клетки. Полиовирусы образуют круглые бляшки со светлым центром и четкими границами (рис. 2). У бляшек, образованных вирусами Коксаки В, границы более размыты. Вирус Коксаки A9 образует бляшки с затемненным центром (наличие живых клеток) и нечеткими границами. Морфология бляшек и различная чувствительность разных культур клеток к К. в. могут помочь в предварительной идентификации выделенных штаммов.