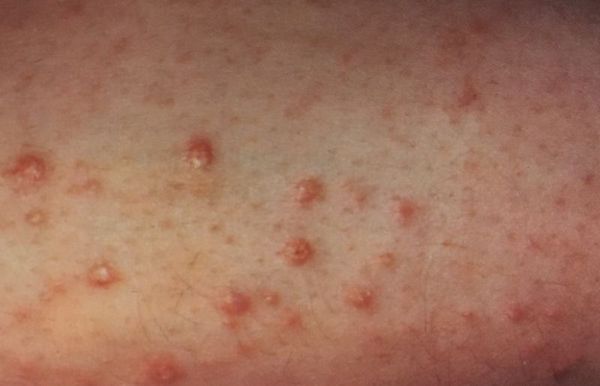
Ларингит у детей: симптомы и лечение
Содержание:
- Этиология и патогенез
- В каком случае нужно удалять аденоиды?
- Диагностика
- Какие бывают виды кашля и о чем они говорят?
- Этиологические факторы невроза глотки
- Семинар от АМО
- Развитие заболевания
- Если у ребёнка сильная лихорадка
- Боль или звон в ушах – лечение
- Первая помощь при ларингоспазме до приезда «скорой»
- Профилактика боли в мышцах горла
- Симптомы боли в мышцах горла
- Список дополнительных симптомов при неврозе гортани, глотки зависит от психологического состояния человека и он может включать:
- Диагностика стридора
- Общие данные
- 1.Общие сведения
- Лечение невроза глотки
Этиология и патогенез
Синдром Тетании непосредственно обусловлен снижением концентрации в крови и в межклеточной жидкости ионизированного кальция (см.) при уменьшении содержания общего кальция в крови или вследствие нарушения образования свободных ионов кальция либо их связывания при нормальной концентрации общего кальция (0,085—0,12 г/л). Основными условиями, препятствующими образованию ионов кальция, являются алкалоз (см.), снижение концентрации магния и повышение концентрации фосфора в крови.
Наиболее часто возникновение Т. связано с общей гипокальциемией, обусловленной гипопаратиреозом (см.). Из-за недостатка паратгормона (см.) уменьшается всасывание кальция в кишечнике и его мобилизация из костей, в почечных канальцах усиливается реабсорбция фосфора, что ведет к гиперфосфатемии и снижению содержания ионизированного кальция в крови. Повышение нервно-мышечной возбудимости выявляется клинически при снижении концентрации общего кальция в крови до 0,07 г/л, приступы Т. обычно возникают при еще более выраженном ее снижении (до 0,05—0,035 г/л). Другими причинами гипокальциемии, ведущей к возникновению Т., могут быть нарушения всасывания кальция при гиповитаминозе D, заболеваниях пищеварительной системы, сопровождающихся диареей и стеатореей, в т. ч. при энтеритах (см. Энтерит), целиакии (см.) и др. (так наз. энтерогенная Т.); иммобилизация кальция в костях во время лечения витамином D рахита или вследствие гиперпродукции тиреокальцитонина (см. Кальцитонин) при медуллярном раке щитовидной железы (см.), происходящем из С-к леток; недостаточное восполнение повышенного расхода кальция у беременных и при лактации у кормящих матерей, что вероятнее всего обусловлено скрытой относительной недостаточностью функции паращитовидных желез (недостаточная мобилизация паратгор-мона). Последняя, возможно, является также причиной Т., наблюдаемой иногда при острых инф. болезнях и ряде экзогенных интоксикаций (морфином, окисью углерода, хлороформом и др.), Т., возникающей при респираторном алкалозе в связи с гипервентиляцией (см. Гипокапния), а также идиопатической Т., происхождение к-рой не изучено. Редкой причиной Т. является врожденная резистентность почечных канальцев к регуляции их функции паратгормоном. Природа почечной Т., наблюдающейся при хрон. почечной недостаточности (см.), недостаточно изучена, но можно предполагать определенную роль снижения реакции пораженных нефронов на паратгормон, т. к. обычно выявляются нек-рые сдвиги в концентрации кальция и фосфора в крови (гипокальциемия, гиперфосфатемия).
С гипокальциемией связана и Т. новорожденных, нередко протекающая на фоне снижения концентрации магния в крови, а также Т. при врожденных изменениях фосфорного и кальциевого обмена, не связанных с гипопаратиреозом (псевдогипопаратиреоз).
Т. в связи с алкалозом, являющимся причиной снижения концентрации в крови ионизированного кальция, наблюдается при значительных потерях хлора в результате упорной или неукротимой рвоты при тяжелом раннем токсикозе беременных, у больных со стенозом привратника (желудочная Т.) и других заболеваниях, сопровождающихся алкалозом (первичный гиперальдостеронизм и др.), после введения больным большого количества гидрокарбоната натрия.
Т., обусловленная связыванием ионизированного кальция в крови, возможна при отравлении щавелевой к-той (образование нерастворимых солей кальция), массивных трансфузий цитратной крови.
Снижение концентрации ионизированного кальция в межклеточной жидкости снижает стабильность мембран нервных клеток, увеличивает их проницаемость для натрия и повышает возбудимость нейронов. В мотонейронах и в системе вставочных нейронов спинного мозга ослабевает феномен посттетанической потенциации, облегчается проведение в рефлекторной дуге. В ряде случаев моиосинаптические ответы на раздражение полностью отсутствуют и выявляются усиленные полисинаптические разряды. Все это приводит к значительному повышению рефлекторных сократительных реакций мышц на механические и другие раздражения, что находит клин, выражение в симптомах Хвостека, Труссо (см. Спазмофилия) и др. Даже слабые раздражения способны вызвать судорожное сокращение группы мышц, входящих в зону иннервации раздражаемого двигательного нерва. Внутривенное введение хлорида кальция способствует восстановлению рефлекторной деятельности.
В каком случае нужно удалять аденоиды?
аденоидыВ следующих случаях удаление аденоидов является необходимостью:
- 2 – 3 степень разрастания аденоидов. В зависимости от размеров выделяют 3 степени разрастания аденоидов. Аденоиды первой степени являются относительно небольшими и закрывают лишь верхнюю часть просвета носовых ходов. Симптоматика в этом случае практически отсутствует, и главным проявлением служит посапывание или храп во время сна. Связанно это с тем, что в горизонтальном положении глоточная миндалина несколько увеличивается в размере и нарушает нормальное носовое дыхание. Аденоиды второй степени имеют более крупные размеры и могут закрывать половину или даже две трети просвета носовых ходов. Дыхание через нос в этом случае становится затруднительным не только в ночное, но также и в дневное время суток. При аденоидах третей степени глоточная миндалина полностью или почти полностью закрывает просвет носовых ходов. Вследствие того, что носовое дыхание становится невозможным, воздух может поступать только через рот (воздух не согревается и не очищается). Аденоиды 2 и 3 степени могут в значительной степени ухудшать качество жизни и становиться причиной возникновения острых респираторных заболеваний, среднего отита (воспаление полости среднего уха), тугоухости, а также негативно влиять на умственные способности в детском возрасте (вследствие кислородного голодания клеток головного мозга).
- Отсутствие положительных результатов при консервативном лечении аденоидов. Аденоиды первой, а иногда и второй степени принято начинать лечить медикаментозно. В этом случае назначаются препараты, которые способствуют уменьшению отека слизистой оболочки носа, обладают противовоспалительным и антибактериальным эффектом. Если в течение 2 – 4 недель положительной динамики от использования лекарственных средств не наблюдается, то, как правило, прибегают к хирургическому удалению аденоидов.
- Частые инфекции дыхательной системы. Аденоиды больших размеров могут полностью или практически полностью закрывать просвет носовых ходов, что нарушает носовое дыхание. В этом случае воздух в дыхательные пути поступает не через нос, а через рот, то есть не согревается и не очищается от болезнетворных микроорганизмов (назальный секрет содержит ферменты, обладающие антибактериальным действием). В этом случае создаются благоприятные условия для возникновения таких инфекционных заболеваний как грипп, ангина, бронхит и пневмония.
- Нарушение слуха. Разрастание глоточной миндалины может также неблагоприятно влиять на слух. Закрывая просвет носовых ходов, аденоиды не позволяют воздуху проникать в слуховую трубу (евстахиева трубы). Евстахиева труба нужна для того, чтобы уравновешивать давление в барабанной полости. При отсутствии нормальной вентиляции происходит снижение слуха, а также создаются условия для возникновения воспалительных процессов в полости среднего уха.
- Ночное апноэ (остановка дыхания). Одним из проявлений аденоидных разрастаний является ночная остановка дыхания более чем на 10 секунд (апноэ). Возникает апноэ из-за западения корня языка. При дыхании через рот нижняя челюсть несколько опускается, а язык при этом может стать причиной закупорки гортани. При ночном апноэ на утро дети встают уставшими и вялыми.
- Обнаружение аденоидов у взрослых. Раньше считалось, что разрастания аденоидов может встречаться только в детском возрасте, а у взрослых глоточная миндалина находится в атрофированном состоянии. На текущий момент установлено, что взрослые, так же как и дети могут иметь аденоиды, только диагностировать их ввиду анатомического строения носоглотки можно лишь с использованием эндоскопического исследования (осмотр носоглотки с помощью специальной гибкой трубки с оптической камерой на конце). Если у взрослого пациента обнаружили аденоиды, то, вероятнее всего, необходима хирургическая операция. Дело в том, что использование медикаментозного способа лечения в данном возрасте очень редко дает положительные результаты.
Выделяют следующие противопоказания к операции по удалению аденоидов:
- туберкулез легких;
- гемофилия или прочие заболевания крови, которые нарушают процесс свертываемости;
- сахарный диабет в стадии декомпенсации;
- активные инфекционные заболевания дыхательной системы (фарингит, трахеит, бронхит, пневмония и др.) и носоглотки;
- доброкачественные или злокачественные новообразования (опухоли);
- аномалии в развитии твердого или мягкого неба.
Диагностика
Дифференциальная диагностика дает возможность исключить заболевания щитовидной железы, новообразований шеи и глотки, как процессов, при которых возможно развитие дискомфортных ощущений в области глотки. Диагноз устанавливается общими усилиями невролога, оториноларинголога и психиатра. К обязательным методам инструментальных исследований относятся:
- МРТ шеи, исключающее опухолевидные и кистозные образования;
- фарингоскопия, с помощью которой обследуется слизистая горла, миндалины, определяются воспалительные заболевания и новообразования соответствующей области;
- МРТ головного мозга дифференцирует мозговые нарушения, выступающие в роли первичного заболевания;
- рентген-исследование шейной зоны позвоночника показывает наличие искривлений, патологий позвонков и межпозвоночных дисков, формирование остеофитов;
- УЗИ щитовидной железы исключает увеличение железы, иногда нужно исследовать содержание гормонов Т3, Т4, ТТГ;
- эзофагоскопия — определяет изменения, вызванные воспалительным процессом, язвенными повреждениями, патологическими образованиями.
Какие бывают виды кашля и о чем они говорят?
По степени выделения мокроты кашель бывает продуктивный и непродуктивный.
Непродуктивный кашель — это сухой, когда мокрота отсутствует или выделяется в незначительных количествах. Часто такой кашель бывает в период выраженного воспаления дыхательных путей, когда есть отек слизистой, сгущение мокроты, которая прилипает к стенкам дыхательных путей и вызывает дополнительное раздражение кашлевых рецепторов. Такой кашель часто бывает изматывающим, приступообразным.
Продуктивный кашель еще называют влажным, потому что при нем выделяется достаточное количество мокроты. Наличие мокроты говорит о том, что в дыхательных путях спадает отек и происходит восстановление нормальных показателей слизи.
При острых вирусных инфекциях кашель вначале чаще сухой, во время лечения переходит во влажный и затем пропадает.
По длительности различают кашель острый, затяжной и хронический. Острый кашель длится до трех недель и, как правило, бывает при инфекционных заболеваниях. Затяжной кашель длится до 2−3 месяцев, хронический — более 3 месяцев.
Есть еще такое понятие, как рецидивирующий кашель: он возникает периодически и является симптомом хронического воспалительного процесса. К такому варианту можно отнести три эпизода кашля длительностью более 14 дней за три месяца.
По времени возникновения кашель можно определить как дневной и ночной. Ночной может быть связан с заложенностью носа, с закупоркой придаточных пазух носа, которая усиливается в горизонтальном положении. Такой кашель может быть и при бронхиальной астме. Дневной кашель часто вызывается аллергией, воздействием различных раздражителей, бывает при различных вирусных инфекциях.
По характеру кашля часто можно говорить о локализации воспалительного процесса и его причине. Например, лающий кашель обычно указывает на воспаление в области голосовой щели. Он должен насторожить, особенно если речь идет о ребенке, потому что при таком типе кашля может быстро возникнуть отек гортани и удушье, что потребует оказания срочной медицинской помощи. Он может быть связан с аллергией, с повышением температуры в ночное время, бывает при инфекциях верхних дыхательных путей.
Приступообразный кашель у детей часто встречается при коклюше, у взрослых может быть проявлением аллергических заболеваний легких, хронической обструктивной болезни легких (ХОБЛ).
Свистящий кашель является свидетельством астмы, ХОБЛ. У детей может появляться при бронхиолите, остром обструктивном бронхите.
Кашель с хрипами в грудной клетке может указывать на обструкцию (нарушение проходимости) в нижних дыхательных путях вследствие инфекции: бронхита, пневмонии, астмы.
Этиологические факторы невроза глотки
В развитии фарингоневроза заложены патологические нарушения чувствительности глотки частичного или тотального характера. Причины возникновения изменившейся восприимчивости слизистой оболочки делятся на следующий группы:
Нарушения психического состояния личности — психозаболевания, истерическое расстройство, астено-невротический симптомокомплекс, стресс способны спровоцировать формирование невроза из-за большой восприимчивости рецепторов глотки. Фиксация тягостных ощущений происходит за счет мнительности больного.
Патология иннервации. Остеохондроз шейной области позвоночник считается самой распространенной причиной развития патологии иннервации. Кроме этого процесс может быть спровоцирован опухолями головного мозга, инсультом, рассеянным склерозом. Нарушения нервной системы влекут за собой изменение передающих импульсов в сторону их ослабления или усиления.
Заболевания горла — ангины, тонзиллиты, фарингиты, ларингиты в хроническом или остром течении. Воспалению всегда сопутствуют атрофические трансформации слизистой, приводящие к уменьшению чувствительности. Развитие гиперчувствительности обусловлено сохранением болевых ощущений после заболевания.
Семинар от АМО
Пройти обучения по правилам и принципам оказания медицинской помощи возможно на семинаре от Академии медицинского образования. Так, 10 апреля 2021 года состоится семинар «Неотложная и экстренная медицинская помощь на догоспитальном этапе».
Его образовательная программа включает такие вопросы, как:
- Универсальный алгоритм оказания помощи на месте происшествия.
- Инородное тело верхних дыхательных путей.
- Круп и ларингоспазм как причины нарушения функции внешнего дыхания.
- Алгоритм оказания первой помощи при ОВДП.
- Анафилаксия.
- Техника выполнения коникотомии.
- Теоретические основы сердечно – легочной реанимации.
Обучение предполагает также практическое освоение всех полученных знаний через отработку навыков на специальных манекенах под руководством лекторов.
Развитие заболевания
 Первопричины заболевания влияют на способ формирования и течения невроза глотки. Истинный невроз возникает на фоне отклонений психики и особенностях личностного развития. Они напрямую зависят от деятельности лимбико-ретикулярной системы.
Первопричины заболевания влияют на способ формирования и течения невроза глотки. Истинный невроз возникает на фоне отклонений психики и особенностях личностного развития. Они напрямую зависят от деятельности лимбико-ретикулярной системы.
Утомляемость, инфекции и нервные стрессы выступают провоцирующими факторами. Структуры мозга несут ответственность за восприятие и обработку информации, приходящей от рецепторов. Если есть патологии ЦНС — работа соответствующих структур нарушается. Чаще всего снижение восприятия становится причиной анестезии — отсутствия чувствительности. Шейный остеохондроз провоцирует рассылку болевых импульсов по нервным стволам, формируя цервикалгию или корешковый синдром. Если в процесс втягиваются глоточные нервы, то возникают боль и парестезии, образующие невроз
Если у ребёнка сильная лихорадка
При субфебрильной температуре (до 38С) помочь ребёнку можно следующим образом: снять одежду, уложить в кровать и растереть с помощью мягкой влажной ткани. Средства, «сбивающие температуру», лучше не применять. Если показатели температуры тела выше 38С, алгоритм действий будет таким же. Обычно такое состояние сопровождается сильным ознобом, поэтому пациента нужно потеплее укрыть и дать ему крепкий сладкий чай или подогретый морс. В таких ситуациях уже уместен приём жаропонижающих препаратов в виде парацетамола, аспирина, нурофена и проч.
Если температура тела под 40С, укутывать пациента нельзя, чтобы избежать перегрева. Бригаду неотложной помощи следует вызвать в срочном порядке.

Боль или звон в ушах – лечение
При боли и звоне в ушах предлагается следующее лечение: кипятить на водяной бане 5 цельных гвоздик в 1 ст.л. масла. Оставить гвоздику в масле. По 3 капли теплого масла в каждое ухо.
При отитах в ушко вложить листок герани, предварительно вымытый и просушенный. Через 10-15 минут боль должна утихнуть.
При шуме в ушах – 1ст.л. корней солодки залить 1 ст. кипятка. 20 минут прогреть на водяной бане. Процедить и пить в 4 приема 10 дней, 7 дней перерыв + 1 ст.л. пивных дрожжей.В первые дни при остром ларингите можно выпить стакан сладкого горячего чая, с добавлением 1 ст.л. коньяка и прогреться под одеялом.
Первая помощь при ларингоспазме до приезда «скорой»
Первое и главное правило, которое следует соблюсти в любой экстренной ситуации – не паниковать! Паника и хаотичные действия не помогут справиться с проблемой и даже могут навредить.
Наш эксперт Олег Мазаник предлагает следующий порядок действий для оказания неотложной первой помощи при ларингоспазме до приезда врачей:
Помните: в некоторых случаях лучше знать теорию, но не иметь возможности применить ее на практике, чем однажды оказаться в экстренной ситуации и беспомощно опустить руки.
Детские заболевания и их симптомы обычно пугают родителей, особенно если они проявляются у ребенка первых лет жизни. Одним из немногих пугающих родителей симптомов считается ларингоспазм, который предоставляет собой опасное состояние, порой опасно для жизни ребенка. Родителям необходимо знать, что такое ларингоспазм, каковы его причины, симптомы и как оказать первую доврачебную помощь ребенку.
Ларингоспазм — это приступообразный судорожный спазм мускулатуры гортани, который вызывает сужение или полное закрытие голосовой щели. Такое состояние чаще встречается у детей в возрасте от трех месяцев до двух лет, особенно при наличии факторов риска. Это обусловлюется тем, что именно в возрасте до 2-х лет физиологический просвет голосовой щели очень мал, а нервная система слишком лабильна и неустойчива, что с легкостью может спровоцировать внезапный приступ ларингоспазма. Приступы ларингоспазма могут длиться от нескольких секунд до одной-двух минут, и провялятся несколько раз в сутки.
В первую очередь причины ларингоспазма у детей проявляются из-за повышенной возбудимости нервно-мышечного гортанного аппарата. Спровоцировать приступ ларингоспазма могут негативные факторы внешней или внутренней среди, такие как:
- нарушение обменных процессов;
- дефицит Ca и в организме ребенка.
- внутренние болезни: бронхопневмония, рахит, спазмофилии, гидроцефалия.
- послеродовые травмы;
- вдыхание воздуха, в котором содержится пыль или другие раздражающие вещества;
- кашля, плач, смеха, испуг;
Иногда ларингоспазм может возникнуть рефлекторно при патологических изменениях в гортани, трахеи, глотке, легких. Или при введений в нос лекарственных препаратов, например, адреналина.
Признаки ларингоспазма у детей может быть весьма разнообразны, и часто отличаются друг от друга. Но существуют определенные критерии, которые позволяют диагностировать ларингоспазм у ребенка.
Профилактика боли в мышцах горла
Если взять за основу статистические данные, то в большинстве своем заболевания мышц горла – это голосовое перенапряжение. Соответственно, профилактика боли в мышцах горла должна касаться правил пользования столь ценным ресурсом. Советы по предотвращению болевых ощущений в мышцах гортани, вызванных прочими серьезными заболеваниями, укладываются в стандартную схему:
- Регулярные диспансерные обследования, включающие консультацию и осмотр ЛОР-врача.
- Соблюдение правил здорового образа жизни – физическая активность, укрепление общего мышечного тонуса, рациональное питание, отказ от вредных привычек, особенно от курения.
- Избегание переохлаждений, вирусных заболеваний.
Ежедневно человек произносит от 3000 до 7000 слов, очевидно, что больше всего пользуются голосовым аппаратом люди, чья профессия связана с выступлениями, произнесением речей. Именно они чаще всего страдают от функциональных дисфоний и предлагаемые рекомендации им будут наиболее полезны:
Профилактика боли в мышцах горла при профзаболеваниях голосового аппарата:
- Лучший способ сохранить мышцы горла в тонусе – это ежедневная голосовая зарядка, аналогичная распевкам вокалистов. Существует множество методик артикуляционной, дыхательной гимнастики, которые помогают укрепит мышечную ткань и связки гортани.
- Нельзя перенапрягать голос в течение длительного времени. Существует определенные нормы: лекторы и учителя говорят не более 4-х часов подряд, вокалисты и актеры – до 3-х часов.
- Перед тем, как предстоит длительное выступление, нужно «разогреть» связки и мышцы, выпить теплый напиток.
- Голосовой аппарат, мышца горла очень тесно связаны с общим состоянием организма, особенно с состоянием нервной системы. Поэтому для того, чтобы боль в мышцах горла была знакома только лишь понаслышке, нужно укреплять весь организм в целом, чередовать периоды работы и отдыха, беречь нервную систему.
- Горло тесно связано с носоглоткой и дыхательной системой, соответственно их состояние может сказаться на мышцах гортани. Дыхательные упражнения, санация носоглотки помогут избежать болевых мышечных ощущений.
- Функции горла могут нарушаться от окружающей обстановки, особенно сухого, задымленного воздуха. Воздух следует увлажнять, это касается помещений с системой кондиционирования и зимнего периода, когда начинается отопительный сезон.
Боль в мышцах горла чаще всего не является серьезной патологией, однако ее лучше заранее предотвращать и при первых тревожных симптомах обращаться к специалисту, не занимаясь самолечением, следуя старинной пословице: «Мудрый человек будет скорее избегать недуга, чем после искать целителя и выбирать лекарство».
Симптомы боли в мышцах горла
Мышечная дисфункция гортани, прежде всего, проявляется в изменении параметров голоса. Первые симптомы боли в мышцах горла – это очевидная, точнее слышимая смена тембра, громкости и звонкости голосового аппарата. Кроме того, любое заболевание горла сопровождается нарушением дыхательной функции, обусловленным слабостью пораженных мышц.
Некоторые типичные симптомы боли в мышцах горла в зависимости от первопричины:
- Паралич гортани – болезненные ощущения в мышцах горла, шеи, слабый, хриплый или осиплый голос, затрудненное дыхание.
- Хондроперихондрит – болезненный участок в области гортани, на шее, боль в мышцах горла, увеличенные лимфоузлы, припухлость кожи в месте поражения хряща, затрудненное дыхание. Острая форма заболевания может вызвать удушье.
- Стеноз гортани – компенсаторная мобилизация дыхательной, гемодинамической, тканевой системы, чаще в виде одышки, тахикардии, гипоксии тканей и соответственно, боли в мышцах горла.
- Ларингит, который чаще всего является следствием гриппа, ОРВИ, кори, коклюша. Симптомы – болезненные ощущения в мышечной ткани гортани, першение, сухость, непродуктивный кашель, субфебрильная температура, отечность слизистой оболочки горла.
- Все дисфонии характерны либо ослаблением голоса, либо афонией, то есть его полным отсутствием. Кроме проблем с голосовым аппаратом других клинических симптомов, как правило, не существует, если дисфония диагностируется как функциональная.
Список дополнительных симптомов при неврозе гортани, глотки зависит от психологического состояния человека и он может включать:
-
1) Сухость слизистой оболочки горла, слюна начинает выделяться в меньшем объеме;
-
2) Приступообразный сухой кашель, который заставляет пациента прибегнуть к лекарствам против кашля, лекарства на короткое время облегчают, либо не облегчают вовсе состояние больного;
-
3) Ощущение кома. «Присутствие» кома в глотке или в горле принуждает человека отказываться от пищи;
-
4) Осиплость голоса. Его изменения провоцируют заболевания органов дыхания. Однако симптом проходит в течение нескольких дней, у больных же с неврозом горла он не исчезает, а сохраняется в течение месяца;
-
5) Полная потеря голоса. Симптом возникает после истерического припадка;
-
6) Мнимый отек шеи. Больные часто ощупывают шею, ищут на ней различные «шишки» и утолщения.
Лечение обязательно должно быть комплексным и базироваться на клинических симптомах невроза. Во время курса терапии человек посещает психотерапевта, специалист выясняет, почему пациент «любит» понервничать, какие причины вызывают у него стресс. С помощью доктора удается убрать психологические блоки поэтапно. Он учит больного:
1) Расслабляться даже в стрессовых ситуациях, не поддаваться паническим атакам;
2) Акцентировать внимание на позитивных вещах, убирая негатив на второй план;
3) Держать нервы под контролем, умению настраивать себя перед важными моментами.
Диагностика стридора
Тщательный сбор анамнеза может дать не просто полезные, но и ключевые подсказки относительно этиологической причины стридора. Последующий осмотр может подтвердить диагноз
Наиболее важно учитывать возраст пациента и выяснять, является ли стридор острым или хроническим.
Анамнез у детей:
- С какого возраста начался стридор?
- Продолжительность, прогрессирование и степень тяжести стридора.
- Провоцирующие факторы (кормление, плач и т.д.).
- Зависит ли стридор от позиции тела (усиливается при лежании на правом/левом боку, при наклоне на спину или на живот.
- Наличие афонии при стридоре.
- Другие симптомы (кашель, аспирация, слюнотечение, удушье, цианоз, нарушения сна).
- Тяжесть (изменение цвета кожи, степень участия вспомогательной мускулатуры, апноэ).
- Перинатальный анамнез.
- Нервно-психическое и физическое развитие ребенка
- Прививочный анамнез.
Анамнез у взрослых:
- Обстоятельства начала стридора, его продолжительность, прогрессирование и тяжесть — все это должно быть тщательно изучено.
- Следует выяснить подробную информацию о любых травмах или хирургических вмешательствах.
Физикальный осмотр
Обращают внимание, прежде всего, на признаки поражения анатомических структур на том уровне, на котором вы подозреваете источник стридора.
Пациенты с подозрением на эпиглоттит не должны подвергаться травматичным методам осмотра.
Есть ли у пациента лихорадка и признаки интоксикации, указывающие на бактериальную инфекцию?
Выделяется ли слюна изо рта?
Каковы характеристики плача, кашля и голоса пациента?
Есть ли особенности и аномалии строения черепно-лицевой области, любые кожные гемангиомы?
Какое положение тела, какой поворот или наклон головы облегчает стридор?
Пальпация (очень тщательная):
- Нет ли крепитации или объемного образования в мягких тканях шеи, лица и груди?
- Нет ли отклонения трахеи?
Аускультация:
Дифференциальная диагностика
Диагноз ставится из списка причин, указанных выше
Важно предполагать диагнозы по мере убывания вероятности, в зависимости от возраста и основных характеристик стридора:
- У новорожденных детей в первую очередь следует предполагать врожденные аномалии строения дыхательных путей, паралич гортани или атрезию хоан.
- У детей младшего возраста следует исключать аспирацию инородных тел (например, мелких игрушек или арахиса), ложный круп, острый эпиглоттит, дифтерию, ожоги верхних дыхательных путей и анафилаксию.
- У взрослых следует подозревать анафилаксию, заболевания щитовидной железы, травмы и опухоли дыхательных путей. Однако следует помнить, что возможен и острый эпиглоттит, который требует незамедлительного хирургического вмешательства. Психогенный стридор бывает редко, однако его также не следует забывать при дифференциальной диагностике, особенно у молодых женщин.
Некоторые причины стридора, особенно острого, требуют незамедлительной диагностики и лечения.
Дополнительные методы обследования
Легкий стридор может вовсе не требовать никакого лечения, как например при легких самопроизвольно проходящих инфекциях верхних дыхательных путей. Необходимость проведения дополнительных методов обследования обследования диктуется клинической ситуацией, степенью тяжести общего состояния и тяжестью стридора.
При диагностике в некоторых случаях могут быть полезны:
- Пульсоксиметрия.
- Измерение газов в артериальной крови.
Визуализирующие методики:
- Обзорная рентгенография шеи и груди в прямой и боковой проекции (удобно выявлять эпиглоттит)
- Рентгенография со специальными маневрами (например, снимок груди на полном вдохе и снимок на полном выдохе – для выявления воздушных ловушек)
- Контрастные рентгенографические исследования (для выявления сдавления дыхательных путей, трахео-пищеводных свищей, желудочно-пищеводного рефлюкса и др).
- Компьютерная томография (для изучения аномальных сосудов и образований средостения)
- Магнитно-резонансная томография (например, для изучения сосудистых аномалий верхних дыхательных путей).
- Виртуальная бронхоскопия.
- Другие тесты и процедуры: исследование функции внешнего дыхания (для дифференциации экспираторных от инспираторных поражений, уточнения локализации поражения, верхних от нижних дыхательных путей); ларингоскопия и бронхоскопия и тд.
Общие данные
 Фарингоневроз включает в себя несколько расстройств чувствительности слизистой глоточной воронки, имеющих разную этиологию. Более века назад состояние кома в горле считалось характерным для пациентов с истерией. Со временем понятие о мотивах и клиническом течении заболевания приобрели более широкое значение.
Фарингоневроз включает в себя несколько расстройств чувствительности слизистой глоточной воронки, имеющих разную этиологию. Более века назад состояние кома в горле считалось характерным для пациентов с истерией. Со временем понятие о мотивах и клиническом течении заболевания приобрели более широкое значение.
Симптомы невроза глотки могут проявляться в раннем возрасте, но чаще встречаются у больных после 20 лет, сфокусированных на персональных чувствах, с некоторой эмоциональной лабильностью. Пациенты нуждаются в обследованиях невролога, психиатра, ЛОР-специалиста для установления точного диагноза и назначения адекватного лечения.
1.Общие сведения
Казалось бы, любому человеку, который хотя бы однажды переболел насморком, знакомо это дискомфортное ощущение: где-то в глубине носоглотки что-то скопилось, и мешает при каждом глотании, и надо срочно, любым способом избавиться… Учитывая, что насморк является самым распространенным из болезненных состояний человека, можно смело предполагать: это ощущение «внутреннего насморка» известно каждому, и известно настолько хорошо, что и говорить тут вроде бы не о чем. В конце концов, слизистые оболочки носоглотки и в норме производят большие объемы секрета, часть которого стекает по задней стенке, проглатывается со слюной и пищей, иногда скапливается, – например, после ночного сна, – но особых проблем, в общем, не создает.
Однако стекание увлажняющей и бактерицидной слизи по задней носоглоточной стенке в гортаноглотку не всегда бывает «обычным» и беспроблемным. Все дело в причинах гиперсекреции, составе и свойствах слизи, ее количестве.
Ринит (насморк) и сопутствующая ему ринорея (обильное истечение слизистого отделяемого из носовых ходов), – это, по большому счету, не болезнь. Это симптом, признак той или иной патологии. Иногда этот симптом является вполне ожидаемым и действительно не несет особого клинического значения, однако в некоторых случаях он требует отдельного внимания и обследования. Для таких случаев введен специальный термин, который в литературе встречается в нескольких синонимичных написаниях: синдром постназального затека (англ. «postnasal drip syndrom»), ретроназальное затекание (иногда пишут «стекание»), ретроназальные выделения, внутренний насморк, постназальный синдром. Впервые он был описан в конце ХVIII века под названием «хронический глоточный катар».
Лечение невроза глотки
В терапии важно соблюдение комплексного подхода с непременным излечением от основного заболевания. При соответствующей симптоматике в процесс вовлекаются психиатр и отоларинголог
Если причиной состояния устанавливаются новообразования в головном мозге, требуется вмешательство нейрохирурга. Патология позвоночника исправляется вертебрологом. Успешный результат достигается совместным использованием медикаментозных и психотерапевтических методов лечения.
Психотерапия заключается в помощи пациенту осознать психогенную природу болезни. Только после этого можно говорить об изменении отношения больного к субъективным ощущениям, обучении релаксации, способности адекватно и доброжелательно принимать окружающую действительность.
Медикаментозные препараты назначаются исключительно врачом в индивидуальном порядке, учитывая вид невроза и симптоматику. При незначительных проявлениях патологического нервозного состояния назначают успокоительные средства растительного происхождения.
Более тяжелые неврологические расстройства — астения, депрессивные состояния — требуют назначения антидепрессантов (флуоксетин, имипрамин). Во время проявления ипохондрии, истерии целесообразно применение нейролептиков (хлорпромазина, сульпирида).
Длительность лечебного курса зависит от тяжести протекания болезни — от нескольких месяцев, до нескольких лет. Вспомогательные методы лечения — акупунктура, дарсонвализация, электросон — способствуют снижению нервозности, улучшению качества сна и общего состояния больного. Обязательна коррекция эмоциональных нагрузок, установление оптимального режима труда и отдыха, избегание стрессовых ситуаций.