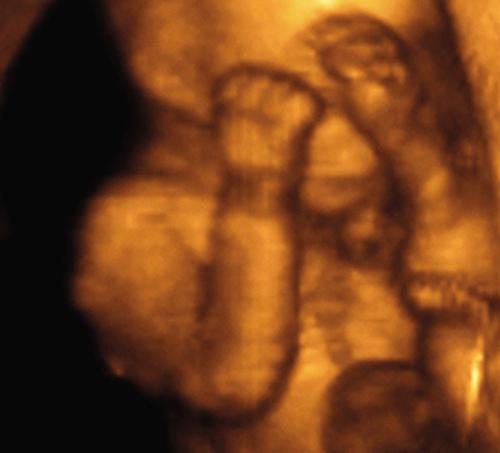
Сердцебиение плода при беременности
Содержание:
Анализы и УЗИ
Тридцать третья неделя беременности – оптимальное время для третьего УЗИ. Его цели:
- оценить, соответствуют ли норме показатели развития плода;
- определить зрелость плаценты;
- измерить объем амниотической жидкости.
Результаты исследования важны для определения способа родоразрешения, поскольку при ягодичном предлежании зачастую рекомендуется кесарево сечение.
В третьем триместре во время каждого визита в гинекологию вам будет предложено сделать кардиотокографию, или КТГ. Вы отдыхаете полулежа на кушетке в течение 30 минут, а специальные датчики на вашем животе измеряют сердцебиение плода. Также нажатием кнопки женщина фиксирует каждый эпизод шевеления.
Расшифровка КТГ при беременности 33 недели проводится гинекологом в этот же день, чаще всего сразу в присутствии беременной. Одним из главных показателей является БЧСС – базальная частота сердечных сокращений. В норме она должна составлять от 120 до 160 ударов в минуту.
Ультразвуковое исследование на 31-32 неделе
Это время проведения третьего скрининга беременных. Ребенку становится еще теснее в животе матери, в связи с чем на экране УЗИ врач может видеть только часть его тела. В это время малыш должен перевернуться головкой вниз и занять положение, удобное для предстоящих родов. Это происходит за счет относительно большого размера головы малыша в сравнении с остальным телом.
Скрининг проводится для оценки течения беременности и выбора тактики ведения родов. Гинеколог может порекомендовать кесарево сечение, если во время скрининга выявлены такие состояния:
- неправильное положение ребенка;
- преждевременное старение плаценты;
- нарушение плацентарного кровотока;
- многоводие или маловодие;
- обвитие пуповиной;
- слишком большой вес малыша.
При возникновении любых подозрений, пациентку направляют на прохождение генетического анализа.
В последние 8 недель беременности УЗИ назначают только для определения положения ребенка, его готовности к родам и оценки веса. От этого зависит тактика ведения родов.
Проведение ультразвуковой диагностики и расшифровку результатов следует доверять только опытным квалифицированным врачам. Именно такие специалисты ведут прием в клинике «Диана».
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Характерные особенности и нормы АД для женщин на разных этапах жизни
Общепринятое нормальное артериальное значение – 120 на 80 мм.рт.ст. Этот показатель будет эталонным и используется в качестве отсчетной позиции при составлении табличных данных нормы для мужчин и женщин. Норма входит в пределы указанного значения, но реальный цифровой диапазон нормы шире, но отклоняется незначительно. Норма нижнего давления у женщин может быть 79 – 89 ударов в минуту.
У девочек
Артериальные значения у детей ниже, чем у взрослых. Для детей берется возраст от 0 до 7 лет. У новорожденных детей давление самое низкое, затем показатели постепенно увеличиваются.
При регулярных замерах артериального давления можно заметить, что интенсивный рост давления происходит до трех лет, а затем замедляется. Рост кровяного у детей хорошо представлен в таблице.
| Возраст | Систолическое значение | Диастолическое значение |
|---|---|---|
| До двух недель | 59-97 | 39-51 |
| 14 дней – 60 дней | 81-113 | 41-75 |
| 2 месяца – 12 месяцев | 89-113 | 49-75 |
| 18 месяцев – 3 года | 100-114 | 59-75 |
| 4 – 5 лет | 100-115 | 59-76 |
| 6 – 7 лет | 100-116 | 59-76 |
В детском возрасте нормальное давление делить по половому признаку не нужно, так как существенных различий нет.
У девочек-подростков
Подростки – это дети в возрасте от 7 до 18 лет. В этот период изменения давления наблюдаются постоянно. У девочек изменения артериальных показателей в подростковом возрасте обусловлены гормональной перестройкой. Артериальное давление меняется в переходный период.
Проследить за давлением у подростков можно по таблице.
| Возраст | Систолическое значение | Диастолическое значение |
|---|---|---|
| 7 | 110 — 119 | 59 — 75 |
| 8-9 | 100 — 123 | 59 — 79 |
| 10 | 100 — 125 | 69 — 83 |
| 11 | 100 — 126 | 69 — 83 |
| 12 | 100 — 129 | 69 — 85 |
| 13-15 | 100 — 135 | 69 — 85 |
| 16-18 | 100 — 139 | 59 — 89 |
В период с шести до десяти лет у девочек давление выше, чем у мальчиков этого возраста. С 11 до 18 лет ситуация меняется, у мальчиков нормальные артериальные показатели выше, чем у девочек.

У девушек
В возрасте 20 – 30 лет давление приближено к эталонным 120 на 80 мм.рт.ст. В 18 лет период полового развития уже завершен, гормоны уже не скачут, поэтому давление стабилизируется. Молодой организм хорошо справляется с высокими нагрузками, неправильный образ жизни и вредные привычки еще не приводят к изменениям сердца и артерий. Организм может спокойно поддерживать эталонные артериальные значения.
Норма артериального давления у женщин в возрасте 20 – 30 лет хорошо отображена в таблице.
| Возраст | Систолическое значение | Диастолическое значение |
|---|---|---|
| 20 | 115-120 | 73-75 |
| 30 | 120 | 76-80 |
По сравнению с мужчинами у женщин в молодом возрасте средние значения меньше.
У взрослых женщин
В возрасте 30-50 лет происходят заметные изменения давления у мужчин и женщин. Организм в этот период еще работает правильно и без существенных сбоев, но уже могут проявляться первые отклонения, особенно в работе сердечно-сосудистой системы. В этот период возможные первые существенные скачки артериального давления, которые свидетельствуют о развитии гипертензии.
Таблица нормы давления для женщин от 30 до 50 лет представлена в таблице:
| Возраст | Систолическое значение | Диастолическое значение |
|---|---|---|
| 31-40 | 120-126 | 76-80 |
| 41-50 | 126-136 | 80-86 |
Скачки давления спровоцированы несбалансированным питанием, неправильным образом жизни, стрессом. При недосыпе или постоянных эмоциональных потрясениях давление стабильно повышается, что приводит к развитию гипертонической болезни. При своевременном обращении к врачу можно полностью исцелиться от гипертонии без осложнений и других негативных последствий.

В пожилом возрасте
После 60 лет давление у женщин повышается из-за гормональных перестроек. Давление в этот период жизни намного выше, чем у мужчин такого же возраста. В преклонном возрасте организм уже не справляется с регулярными нагрузками, что приводит к быстрому износу органов и сосудов. Сосуды теряют эластичность, образуются холестериновые бляшки, которые замедляют кровоток, развиваются атеросклеротические нарушения. Поэтому гипертония часто встречается именно после 60 лет. В этом возрасте женщины часто жалуются на метеозависимость, регулярные головные боли, усталость после продолжительного отдыха.
Норма сердечного давления у женщин в 50 – 60 лет отражена в таблице:
| Возраст | Систолическое значение | Диастолическое значение |
|---|---|---|
| 51-70 | 145-160 | 86 |
| 71-80 | 157-160 | 83-861 |
| 81-90 | 50 | 79 |
Некоторые этапы развития эмбриона
Внутриутробное (эмбриональное) развитие человека продолжается в среднем 265-270 дней. В этот период из исходной клетки образуется более 200 миллионов клеток. При этом эмбрион увеличивается от микроскопического размера до полуметрового.
Развитие человеческого эмбриона в целом можно разделить на три стадии:
- период от момента оплодотворения яйцеклетки до момента внедрения в стенку матки развивающегося эмбриона и начала получения питания от матери;
- формирование основных органов; эмбрион приобретает черты человеческого организма (плод);
- завершается специализация органов и систем плода, и он приобретает способность самостоятельного существования.
Рассмотрим отдельные этапы развития эмбриона:
Прежде всего, когда прикрепляется эмбрион в полости матки?
Установлено, что 6-7 сутки после оплодотворения являются тем временем, когда эмбрион прикрепляется к слизистой матки (процесс имплантации). Во время имплантации зародыш погружается полностью в ткани слизистой оболочки матки. Процесс, когда прикрепляется эмбрион к стенке матки, продолжается в среднем 48 часов.
Различают 2 стадии имплантации: прилипание (адгезия) и проникновение (инвазия). В 1 стадии трофобласт прикрепляется к слизистой матки и в нем происходит дифферинцировка двух слоев: цитотрофобласт и плазмодиотрофобласт.
Во второй стадии плазмодиотрофобласт продуцирует протеолитические ферменты, которые разрушают слизистую матки. Тем самым, осуществляется внедрение ворсинок трофобласта в эпителий, а затем, последовательно — в соединительную ткань и стенки кровеносных сосудов. Трофобласт начинает получать питание и кислород из материнской крови
Период, когда эмбрион прикрепляется к слизистой матки, является первым критическим периодом его развития и при успешном завершении этой стадии начинается стадия закладки внезародышевых органов.
Когда виден эмбрион?
Принято считать, что 4 неделя с момента оплодотворения (на 6 акушерской неделе) являются тем сроком, когда видно эмбрион. Длина тела четырехнедельного эмбриона — около 5 мм.
Седьмая неделя с момента зачатия является тем сроком, когда виден эмбрион хорошо: отчетливо определяются голова, туловище и его конечности. Регистрация и оценка состояния эмбриона и плодного мешка на УЗИ позволяет подтвердить наличие беременности, определить локализацию эмбриона в матке, срок беременности.
Когда начинает биться сердце эмбриона?
На вопрос «когда начинает биться сердце эмбриона» можно дать несколько ответов:
- на двадцать второй день (на 5 неделе) с момента оплодотворения. Кровеносная система эмбриона начинает свое развитие на 3 неделе беременности. В это время стенка сосудистой трубки в изгибе петли зародышевого круга кровообращения делает первое сокращение. На протяжении четвертой недели пульсация становится все более сильной и регулярной. Начинается прокачка крови по сосуду и переход плода к независимому от матери – собственному типу кровообращения с однокамерным сердцем.
- на шестой неделе развития. То есть, это срок, когда бьется сердце у эмбриона во время проведения эхоскопии на современных ультразвуковых аппаратах, и в этот период уже можно зарегистрировать сокращения сердца эмбриона. К этому времени в полой мышечно-соединительнотканной трубке появляются перегородки, сердце увеличивается в объеме и превращается в двухкамерное. До девятой недели развития эмбриона происходит образование структур сердца: его предсердий, желудочков и разделяющих их клапанов, приносящих и отходящих сосудов, проводящей системы и формирование питающих кровеносных сосудов.
- конец второго месяца развития эмбриона. На этом сроке сердце у эмбриона становится четырехкамерным и приобретает строение, схожее полностью с человеческим. Время с четвертой по восьмую недели после оплодотворения является самым опасным в плане возможного формирования пороков сердечно-сосудистой системы. Окончательное образование тонких структур сердца к 22 неделям практически завершается. В дальнейшем лишь происходит накопление мышечной массы сердечной мышцы, и увеличение питающей сосудистой сети как самого сердца, так и других органов плода.
Методы выслушивания сердцебиения плода
С помощью УЗИ можно не только услышать сердце ребенка, но и посмотреть, в каком состоянии находится плацента, какие размеры имеет плод и т. д
Особое внимание на ЧСС плода гинеколог-акушер обращает, если у беременной есть пороки развития, или дети, рожденные ею в прошлом, имели пороки развития сердца и сосудов
Аускультация
Для реализации этого метода нужен акушерский стетоскоп. Актуален только с 18-й или даже 20-й недели гестации. Но этот метод не всегда просто реализуем. В этих случаях аускультацию провести сложно (а иногда и невозможно):
- маловодие
- многоводие
- расположение плаценты по передней стенке матки
- ожирение матери
Кардиотокография (КТГ)
Метод помогает выявить гипоксию и провести нужно лечение. Во время измерения ЧСС этим методом биения сердца записываются на специальную пленку
Также определяется активность матки, что очень важно при родовом процессе. Процедура занимает в основном около часа, иногда чуть меньше
Такая длительность объясняется тем, что малыш какой-то период может спать, а потом просыпается. Это влияет на ЧСС и показатели, которые фиксируются при КТГ.
Иногда врач выносит решение, что датчики на животе женщины должны оставаться сутки. Первый раз кардиотокография проводится после 32-й недели гестации. Более раннее проведение нецелесообразно. За 9 месяцев нужно 2 раза пройти КТГ. Для плода и самой мамы процедура абсолютно безопасна. То, что будет зафиксировано на ленте, обычный человек не поймет. Расшифровывать должен доктор, учитывая данные анализов и ультразвуковой диагностики.
Нормы КТГ:
- ЧСС 120-160 уд в мин
- биение сердца плода не становится реже, или такое фиксируют очень редко
- при шевелении плода ЧСС увеличивается
Эти три фактора важны для определения индекса ПСП, который должен быть менее 1.
КТГ может показывать отклонения от нормы при:
- нехватке кислорода ребенка
- прижатии пуповины к головке плода или костям (но тогда будут зафиксированы изменения на короткий период времени)
- неправильно прикрепленных к животу матери датчиках
Эхокардиография
Это еще один метод выслушивания сердцебиений ребенка. Актуален метод для 18-й – 28-й недели гестации, если врач подозревает, что сердце ребенка формируется не совсем правильно. Эхокардиография показывает строение сердца и кровотока.
Интересные факты
Многие будущие мамы спрашивают, почему сердце начинает без явной на то причины сильно биться. Не будет ли это влиять на развитие эмбриона, и связано ли это вообще как-то с беременностью. Однозначный ответ – да, учащенное сердцебиение и беременность связаны напрямую. Причинами для появления подобных ощущений могут стать:
- Психологический стресс. Первый триместр беременности чаще всего наполнен страхами и переживаниями будущей мамы.
- Физиологические изменения. каждый день беременная женщина может замечать в себе новые и новые изменения. Подобные изменения не всегда могут быть явными, но для внутренних органов женщины всегда ощутимы.
- Избыточное употребление кофеина или чая может также повышать сердечный ритм.
- Стресс, вызван физической нагрузкой в результате выполнения —упражнений— или долгой прогулкой. Подобное явление не является опасным для беременной женщины и жизни эмбриона, но тем не менее, стоит учиться относиться к себе более бережно. Кроме того, любая, даже незначительная нагрузка может вызывать учащенное сердцебиение, если беременная женщина имеет лишний вес.Когда в организме происходит гормональная перестройка, вес набрать еще проще, поэтому внимательно следите за —набором веса понедельно—, и в случае выхода за рамки, следует пересмотреть свой рацион питания и проконсультироваться с врачом.
- Железодефицитная анемия. Стоит постоянно следить за уровнем гемоглобина в крови: когда он опускается ниже допустимого показателя, это может привести к учащенному сердцебиению, головокружению и усталости.
- Дефицит магния.
- Реакция на прием лекарственных средств. В вашем новом положении ни в коем случае нельзя принимать любые лекарственные препараты без предварительной консультации с врачом или заниматься самолечением.

Прослушивание сердцебиения у ребенка по неделям

На какой неделе беременности можно подсчитать количество ЧСС у плода? Единственным способом сделать это на ранних сроках можно только при помощи аппарата УЗИ. Если на 6 неделе на экране монитора нет пульсации сердца, то есть вероятность того, что беременность замерла в таких ситуациях женщине необходимо сделать повторное обследование на другом аппарате.
На какой неделе слышно сокращения сердца у плода через брюшную стенку? Услышать, как сокращается сердце малыша через материнский живот можно уже с 20 недели беременности, приложив к передней брюшной стенке акушерский стетоскоп, только сначала нужно определить место положения плода в матке и его позицию, чтобы знать с какой именно стороны и на какой высоте прикладывать трубку в противном случае ничего не будет слышно.
Иногда при помощи акушерского стетоскопа не удается прослушать сердечко ребенка – это может быть связано с некоторыми состояниями:
- многоплодная беременность;
- многоводие;
- пороки сердца у будущего ребенка;
- избыточный вес и отеки у беременной женщины;
- прикрепление плаценты по передней брюшной стенке.
В подобных ситуациях применяют другой способ прослушивания параметров сердца плода. Если во время ультразвукового исследования врач заподозрить пороки сердца у будущего ребенка, то дополнительно назначают проведение эхокардиографии плода процедура будет информативной с 20 по 28 неделю беременности. Эхокардиография позволяет детально изучить все отделы сердца у ребенка, оценить кровоток и работу клапанов, данная процедура является обязательным исследованием для будущих мам, возраст которых старше 35 лет и для тех беременных, у которых уже есть рожденные дети с пороками сердца.
Начиная с 28-30 недели всем будущим мамам назначают процедуру КТГ к передней брюшной стенке прикрепляется специальный датчик, который регистрирует параметры сердцебиения плода при беременности в течение определенного промежутка времени. Неоднократное выполнение такой процедуры требуется женщинам с осложненным течением беременности, а именно:
- поздний токсикоз;
- наличие рубцов на матке после перенесенных операция и кесарева сечения в прошлом;
- старение плаценты раньше положенного времени;
- хронические заболевания у будущей мамы;
- уменьшение или увеличение количества околоплодной жидкости;
- задержка внутриутробного развития плода;
- перенашивание беременности более 42 недель.
Показатели КТГ оценивают по 12-ти бальной шкале: 9-12 баллов – нормальное состояние ребенка, он получает достаточное количество кислорода и развивается полноценно, 6-8 баллов – есть признаки кислородного голодания, КТГ нужно повторить через день и при необходимости назначить лечение беременной женщине, 5 баллов и менее – есть угроза жизни ребенку, он страдает от острой гипоксии, женщине требуется провести кесарево сечение. При проведении КТГ определяется базальный ритм и его изменения при шевелениях ребенка. В норме первый показатель ЧСС должен составлять 130-160 ударов в спокойном состоянии плода и до 190 ударов при шевелениях. Изменения ритма показывает, насколько в среднем отклоняются параметры ЧСС от базальных показателей, в норме у здорового плода не более 5-25 уд/мин.
Диагностика
Узнать о брадикардии плода без специального обследования невозможно. Беременная женщина никак не может услышать сердцебиение своего малыша и предположить наличие какой-либо проблемы. Во второй половине беременности косвенным признаком брадикардии может быть учащение или замедление шевелений плода. Внезапное изменение двигательной активности малыша говорит о возможном развитии гипоксии и сопутствующем урежении ЧСС.
Важный момент: любые изменения в двигательной активности плода – повод обратится к врачу. Частые или слишком редкие шевеления малыша, а также полное отсутствие движений плода в течение нескольких часов являются тревожным симптомом. В подобной ситуации медлить не стоит – малышу может потребоваться экстренная помощь специалиста.
Подсчитать частоту сердечных сокращений плода и выявить брадикардию помогают следующие методы:
Аускультация плода
Начиная с 18 недель беременности при каждой явке врач будет прослушивать сердцебиение плода с помощью специального прибора – акушерского стетоскопа. Стетоскоп представляет собой полую деревянную или металлическую трубку. Врач прикладывает стетоскоп к животу будущей мамы, находит точку, в которой сердечко малыша слышно достаточно хорошо и подсчитывает частоту сердцебиений за одну минуту. Урежение ЧСС менее 120 ударов в минуту говорит о развитии тахикардии.
На сроке 18-24 недели беременности врачу далеко не всегда удается услышать сердечко малыша. Виной тому могут быть следующие причины:
- избыточная масса тела женщины (выраженное развитие подкожно-жировой клетчатки на животе);
- расположение плаценты по передней стенке матки;
- многоводие;
- повышенная двигательная активность плода во время обследования.
В этих ситуациях врач может не услышать сердцебиение или выслушать его не достаточно отчетливо. Чем больше срок беременности, тем проще доктору оценить ЧСС плода с помощью акушерского стетоскопа. Для точной диагностики сердечной деятельности малыша используются инструментальные методы (УЗИ, КТГ).
УЗИ сердца
Определить частоту сердечных сокращений плода врач может уже на 6 неделе внутриутробного развития. Исследование проводится трансвагинальным датчиком. В I триместре доктор может только подсчитать ЧСС, но не выяснить причину развития брадикардии.
Структуру сердца можно оценить уже на 10-14 неделе беременности, при проведении первого ультразвукового скрининга. Однако врачи предпочитают не торопиться и не стремятся выставить диагноз в этот период. Лучше всего сердце плода просматривается на сроке 18-22 недели во время второго УЗ-скрининга. В этот период врач может не только подсчитать ЧСС, но и выявить различные пороки развития плода, ведущие к брадикардии.
На сроке 18-22 недели можно обнаружить только крупные аномалии сердца и некоторых сосудов. Незначительные повреждения клапанного аппарата, дефекты перегородок и другие состояния выявляются гораздо позже – в 30-34 недели беременности. Чем точнее аппарат и выше квалификация врача, тем больше вероятность вовремя обнаружить различные пороки развития сердечно-сосудистой системы.
УЗИ сердца плода – обязательно исследование, назначаемое всем женщинам во время беременности. При выявлении патологии назначается эхоКГ с обязательным допплеровским картированием сосудов.
Другие показания для проведения эхоКГ плода:
- краснуха, перенесенная женщиной во время беременности (и некоторые другие инфекционные заболевания, приводящие к формированию пороков сердца);
- прием женщиной лекарственных препаратов с тератогенным эффектом;
- заболевания матери (сахарный диабет, нарушения сердечного ритма);
- врожденные пороки сердца у женщины или ближайших родственников;
- подозрение на хромосомные аномалии плода.
КТГ
Кардиотокография плода назначается после 32 недель беременности. Оценка ЧСС плода проводится с помощью специального аппарата. Датчики накладываются на живот будущей мамы, после чего в течение 15-45 минут идет запись сердечной деятельности плода. Оценка КТГ проводится в баллах:
- 8-10 баллов – норма;
- 6-7 баллов – гипоксия плода;
- менее 6 баллов – критическое состояние плода.
Результат КТГ влияет на дальнейшее ведение беременности. В родах также регулярно проводится оценка сердечной деятельности плода с помощью КТГ.