Развитие плода по неделям беременности: чудо новой жизни[1]
Содержание:
- Эмбрион 20 недель -30 недель
- 34 неделя беременности
- Седьмая неделя
- Ремонтируем коробку передач Шевроле Нива
- Лечение
- Виды УЗИ плода
- Особенности изменений плода в фетальном периоде
- 9 неделя беременности
- Осложнения внутриутробной инфекции
- Сперма
- Как происходит формирование глаз ребенка в утробе матери?
- Особенности состояния плода
- Что можно увидеть на первичных УЗИ
- Как чувствует себя мама на 12 неделе беременности
- «Дело не в сепсисе, а в страхе»
- Микседема
Эмбрион 20 недель -30 недель
Почувствовали пинок? Теперь малыш так общается с мамой. Если маме грустно, она чем-то расстроена или вокруг громкая музыка, накурено, душно, малыш бурно выражает своё мнение. Сначала несмело, но к концу беременности этот способ общения уже не будет вызывать умиление. Постоянные пинки изнутри могут быть довольно болезненны. Внезапный шум или испуг матери приводит к аналогичному ответу ребёнка. Возникают охранительные рефлексы.
В легких завершается формирование дыхательных альвеол. На руках образуются отпечатки пальцев. Быстрее всего идёт развитие мозга. Образуются нейронные связи. Малыш может моргать. Образуется иммунная система. Органы дыхания развиты достаточно, чтобы обеспечить дыхание в случае преждевременных родов, но иногда только с медицинской помощью и специальной аппаратурой. Появляется жировая ткань. К 30 неделям рост достигает 40-43 см, вес до 1,5 кг.
34 неделя беременности
Неприятные ощущения, возникающие в связи с давлением матки и плода на внутренние органы, достигают своего пика. Живот уже достигает максимального размера, но ещё не опускается. Женщины жалуются на боли в пояснице, изжогу, затрудненное дыхание, частое мочеиспускание. Возрастает частота тренировочных схваток.
Как развивается плод:
- зрачки глаз реагируют на уровень освещения: они увеличиваются в темноте и сужаются при сильном свете;
- завершается процесс опущения яичек в мошонку у мальчиков;
- двигательная активность малыша уменьшается: в матке ему становится слишком тесно;
- достигает своего пика активность надпочечников: она в 10 раз выше, чем у взрослого человека.
Седьмая неделя
На 29-35 дни закладываются половые органы плода, развиваются глаза, внутреннее ухо. В данный период появляется слабозаметная пуповина. На лице плода развиты верхняя губа и носовые полости. Происходит развитие отделов мозга.
Также в этот период завершается формирование пуповины и начинает функционировать маточно-плацентарное кровообращение. Пальчики видны достаточно отчетливо, но они все не разделены между собой.
На воздействие внешних раздражителей ребенок спонтанно двигает ручками. Хорошо развиты глаза, уже прикрытые веками. На седьмой неделе у малыша появляется хвостик, который будет оставаться у него до 10 недели. Матка у беременной женщины увеличилась в два раза.
Ремонтируем коробку передач Шевроле Нива
Лечение
Лечение может быть как медикаментозным, так и хирургическим. Главная цель всех медицинских мероприятий — освобождение матки от погибшего плода и предотвращение осложнений (возникновения воспалительных процессов, интоксикации организма и т.д.). Врачи выбирают метод лечения, основываясь на сроке беременности, состоянии организма пациентки, наличии сопутствующих патологий и т.д.
На ранних сроках могут осуществляться:
- Медикаментозный аборт. Его проводят до 6-7 недели беременности. Пациентке назначают препараты, под воздействием которых происходит сокращение матки и изгнание плода.
- Вакуумная аспирация. Осуществляется до 12 недели беременности. Полость матки опорожняют с помощью специального вакуумного отсоса, вводя наконечник прибора в шейку матки без установки расширителей. Процедура проводится под местной анестезией или общим наркозом.
- Кюретаж (выскабливание полости матки с помощью хирургического инструмента, который называется кюретка). Операция проводится под общей анестезией. Это достаточно травматичная процедура, в результате которой повреждается эндометрий. В канал шейки матки пациентки вводят расширитель, а затем производят выскабливание с удалением верхнего слоя слизистой оболочки матки. После операции женщина в течение нескольких дней во избежание развития осложнений находится в стационаре. Биологический материал, полученный в результате выскабливания, отправляется на гистологическое исследование — с его помощью врачи быстрее и точнее определят причину замершей беременности.
После извлечения плода из матки обычно проводят антибактериальную медикаментозную терапию.
На поздних сроках принимают такие меры:
- искусственная стимуляция родовой деятельности;
- кесарево сечение.
После лечения пациентке рекомендуется пройти следующие обследования (для предотвращения повторной замершей беременности):
- Осмотр у терапевта для диагностики хронических заболеваний;
- Общие анализы крови и мочи;
- Анализ крови на гормоны;
- УЗИ органов малого таза;
- Генетическое обследование обоих партнеров (обязательным оно является, если замершая беременность была уже третьей по счету, в остальных случаях — если врач видит в этом необходимость);
- Иммунологическое исследование (проводится, если у доктора есть подозрения, что неразвивающаяся беременность была обусловлена аутоиммунными нарушениями);
- Обследование у эндокринолога;
- Исследование свертывающей системы крови;
- Анализы, позволяющие выявить инфекции, передающиеся половым путем.
Виды УЗИ плода
Привычный всем снимок УЗИ — черно-белое плоское изображение с понятными только специалисту пятнами и точками, — это результат УЗ-исследования, проводимого в двух измерениях: по ширине и высоте (2D УЗИ). Таким аппаратом сегодня оснащена практически каждая женская консультация.
Трехмерное УЗИ плода или 3Д УЗИ при беременности — более информативный и современный метод диагностики, дающий высококачественное изображение плода в объеме и цвете. Снимок, получающийся при 3D УЗИ, представляет собой практически фото плода, на котором можно разглядеть черты лица ребенка и даже его мимику.
Услугу трехмерного УЗИ предлагают сегодня многие платные медицинские центры
При выборе клиники следует обращать внимание на квалификацию доктора, ведь грамотная интерпретация результатов– важнейший этап скрининга. В «МедикСити» УЗ-диагностикой занимаются только высококлассные специалисты с большим практическим опытом
4Д УЗИ при беременности по качеству изображения схоже с трехмерным. Однако здесь при получении информации подключается еще один фактор — реальное время. В процессе исследования можно не только рассмотреть плод в подробностях и отследить его движения, но и записать увиденное на диск или другой носитель. То есть, у родителей будет не просто снимок, а видеозапись с малышом еще до его рождения.
Пациентки «МедикСити» могут пройти обычное, трехмерное и 4D УЗИ в нашей клинике — по предварительной записи, в удобное время, без очередей.
1
3D-УЗИ при беременности
2
3D-УЗИ при беременности
3
3D-УЗИ при беременности
Беременность — особенное время в жизни женщины, полное как радостных ожиданий, так и тревог. Без сомнения обращайтесь за помощью к специалистам — наши высокопрофессиональные врачи помогут вам в решении всех медицинских вопросов!
Особенности изменений плода в фетальном периоде
Увеличение роста плода особенно заметно на 3-5-м месяцах беременности, а массы тела — в последние два месяца. В начале третьего месяца рост головы замедляется, а рост тела ускоряется. На третьем месяце размер головы составляет половину длины тела в сидячем положении (теменно-копчикового размера), на пятом месяце — треть длины тела в стоячем положении (теменно-пяточного размера), а при рождении — 1 / 4 этой длины.
На третьем месяце развитие лица плода становится подобным человеческому. Глаза смещаются с боковой на вентральную поверхность, уши приближаются к своей окончательной позиции. Конечности достигают своей необходимой длины относительно остального тела, хотя нижние конечности остаются короткими и менее развитыми, чем верхние. До 12-й недели в длинных костях и черепе появляются первичные центры окостенения. Внешние половые органы до 12-й недели достигают такого развития, что пол плода можно определить при ультразвуковом исследовании. На 6-й неделе петли кишки вызывают выбухание пупочного канатика («пупочная грыжа»), но до 12-й недели они втягиваются в брюшную полость. Мышечные движения плода слабые и еще не ощущаются матерью.
Увеличение длины и массы тела плода в фетальном периоде
| Возраст, нед. | Теменно-копчиковый размер, см | Масса тела, г |
| 9-12 | 5-8 | 10-45 |
| 13-16 | 9-14 | 60-200 |
| 17-20 | 15-19 | 250-450 |
| 21-24 | 20-23 | 500-820 |
| 25-28 | 24-27 | 900-1300 |
| 29-32 | 28-30 | 900-1300 |
| 33-36 | 31-34 | 2200-2900 |
| 37-38 | 35-36 | 3000-3400 |
В течение четвертого и пятого месяцев плод быстро растет в длину и в конце первой половины внутриутробной жизни его копчиковой-теменной размер составляет 15 см, а масса плода не достигает 500 г. Плод покрывается нежным волосами — лануго, появляются брови и волосы на голове. Начиная с 20 нед, а иногда и раньше, движения плода четко различаются матерью.
Во второй половине фетального периода масса плода значительно увеличивается, особенно в течение последних двух с половиной месяцев, когда плод набирает массу 50% от массы при рождении.
На 6-м месяце кожа плода имеет красноватый цвет и морщины в связи с нехваткой соединительной ткани. Дыхательная и нервная системы и их координация недостаточно развиты.
В течение последних двух месяцев плод приобретает выраженные округлые контуры вследствие отложения подкожного жира. Кожа покрывается беловатым жировым веществом, которое состоит из продуктов секреции сальных желез.
В конце девятого месяца головка плода имеет наибольшие размеры из всех частей тела, что является важным в связи с тем, что она обычно первой проходит через родильный канал. Масса плода превышает 3000-3400 г, длина от макушки до пят — более 50 см. Половые органы хорошо развиты, яички опущены в мошонку.
9 неделя беременности
На 9 неделе беременности развитие плода выходит на новый уровень, так как начинает функционировать плацента. Она обеспечивает интенсивное кровоснабжение и позволяет будущему ребенку значительно быстрее наращивать массу. Пока что эмбрион весит всего 4 грамма и по размеру его можно сравнить с вишней. Но вскоре ожидается значительная прибавка, так как приток питательных веществ резко увеличится.
На 9 неделе у малыша есть хвост. Это рудимент, который достался нам от наших предков. Скоро хвост исчезнет, зато появятся многие другие органы. На данном этапе развития плода по неделям беременности происходит следующее:
- появляются ногти – правда, пока что они не в том месте, где располагаются у взрослого человека – они формируются на ладонях и пятках;
- образуются мочки ушей, выделяется шея и формируются губы – можно сказать, что ребенок приобретает лицо;
- развивается отдел головного мозга, который отвечает за координацию движений и равновесие;
- образуются зачатки гипофиза и других желез внутренней секреции;
- костный мозг начинает вырабатывать стволовые клетки;
- развивается лимфатическая система: появляются крупные сосуды и узлы, которые фильтруют лимфу.
Осложнения внутриутробной инфекции
Развитие осложнений зависит от вида возбудителя внутриутробной инфекции и сроков заражения беременной женщины. В случае заражения на ранних сроках возможны: выкидыш, замершая беременность, врождённые пороки развития (грубые пороки сердца, не совместимые с жизнью, глухота, слепота). Спрогнозировать исход инфицирования невозможно: в одних случаях наступает полное выздоровление, даже при тяжёлом поражении, в других — инвалидизация ребёнка.
При заражении на более поздних сроках и рождении ребёнка с признаками внутриутробной инфекции возможно развитие осложнений: отставание в нервно-психическом и речевом развитии, олигофрения, частые и длительно текущие заболевания, глухота, слепота, ДЦП, проблемы с обучением в школе, гидроцефалия, эпилепсия и др.
Сперма
Как сперматозоид проникает в яйцеклетку
Для успешного зачатия в матку должно проникнуть не менее 10 миллионов сперматозоидов. Практически все они встречаются с яйцеклеткой, но внутрь проникает лишь один. Всё дело в том, что после встречи с яйцеклеткой сперматозоидам еще нужно преодолеть определенные барьеры.
Непосредственно, для осуществления слияния с яйцеклеткой сперматозоид должен пройти две оболочки: лучистый венец и блестящую оболочку. Для преодоления лучистого венца — слоя клеток, окружающих яйцеклетку, сперматозоид использует специальный фермент, расположенный на поверхности головки и расщепляющий структуры, соединяющие клетки лучистого венца.
Один сперматозоид не способен разрушить лучистый венец, требуется воздействие большого количества сперматозоидов для разрыхления и рассеивания клеток лучистого венца. Сперматозоид, который первым доберется до блестящей оболочки, вероятнее всего осуществит оплодотворение.
Таким образом, к яйцеклетке добираются 10 миллионов мужских половых клеток, но проникает внутрь всего одна — самая везучая.
Как происходит формирование глаз ребенка в утробе матери?
Уже к середине 3 недели вынашивания у эмбриона формируются глазные пузырьки, появляются бороздки — углубления нервной пластины в местах, где в будущем она расширяется и формирует переднюю часть головного мозга. Доля глазного пузыря эмбриона начинает уплощаться примерно к концу 5 недели развития. Затем она затягивается, принимая вид остаточной щели между листками едва сформированной глазной чаши.Процессы образования глазных тканей, нервов, глазного яблока, хрусталика, наружной фиброзной оболочки, стекловидного тела и сетчатки весьма сложные и продолжительные. Они начинаются с первых недель беременности, а некоторые из них продолжаются даже после появления малыша на свет.

Особенности состояния плода
Данный срок внутриутробного развития характерен развитием у малыша специфических изменений. Ребенок на этом сроке своего развития является уже довольно развитым.
Важно помнить, что многие особенности могут быть физиологическими и не являться патологией. Так, на особенности конституции малышей сильное влияние оказывают параметры его родителей
При оценке внутриутробного развития доктор обязательно будет учитывать эти особенности.
Только при помощи нескольких диагностических обследований можно выявить какие-либо отклонения и нарушения во внутриутробном развитии малыша.
Развитие на этом сроке
Для того чтобы определить основные критерии внутриутробного развития малыша на этом этапе, врачи используют специальные клинические признаки. Одними из них являются анатомические особенности :
На этом сроке беременности вес ребеночка уже достигает 2000-2100 граммов. Рост малыша при этом составляет приблизительно 43-44 см
Важно помнить, что эти параметры являются ориентировочными. У женщин, которые вынашивают сразу несколько малышей одновременно за одну беременность, детки могут развиваться по-разному
Часто бывает так, что один ребенок развивается несколько интенсивнее, чем другой. Это может проявиться и тем, что размеры его тела будут больше.
Окружность головы малыша на этом этапе его внутриутробного развития составляет около 29-33,3 см. При выполнении обследования можно также измерить и параметры других анатомических образований. Так, окружность животика ребенка на этом этапе составляет приблизительно 26,8-32,5 см.
При ультразвуковом исследовании врач может также определить размеры некоторых косточек. Так, длина бедер малыша на этом сроке его развития составляет 5,8-6,8 см, плечиков — 5,5-6,3 см.
Физиологические изменения
На этом сроке своего внутриутробного развития малыш ведет уже достаточно активную внутриутробную жизнь. Если в мамином животике находится достаточное количество околоплодной жидкости, ребеночку комфортно двигаться. Активность малыша чувствует сама женщина, ее также можно обнаружить во время проведения ультразвукового исследования.
На этом этапе внутриутробного развития у малыша начинают происходить изменения в конфигурации тела. Постепенно накапливается жировая ткань. Это необходимо для того, чтобы малыш после своего рождения был адаптирован к жизни в новой среде обитания.
Жировая ткань имеет терморегуляторную функцию. Именно благодаря необходимому количеству жировых депо ребенок не переохлаждается сразу же после своего появления на свет. У недоношенных деток, которые родились раньше положенного срока, часто возникают проблемы с теплорегуляцией.
Расположение ребенка в матке является также очень важными. Как правило, на этом сроке беременности малыш уже принимает правильное положение. При этом его голова находится внизу, по направлению к половым путям.
Положение ребенка в матке является важным оцениваемым показателем для определения тактики родовспоможения. малыша является физиологически невыгодным. Данное состояние требует более внимательного подхода со стороны врачей.
Помимо анатомии малыша, врач обязательно учитывает и особенности других детских органов. Очень важным образованием является плацентарная ткань. Значение плаценты нельзя переоценить. Этот орган является непосредственным участником в системе кровообращения между мамой и малышом.
В плаценте проходят кровеносные сосуды, посредством которых организм малыша обеспечивается всеми необходимыми компонентами, необходимыми для его полноценного роста и развития.
Для того чтобы определить патологии плацентарного кровотока, доктора используют доплер. Для каждого срока беременности существуют определенные нормы. Их использование позволяет врачам своевременно выявлять различные патологии. При помощи доплера доктор может оценить и эффективность кровотока по плацентарным кровеносным сосудам.
Малыш в периоде своего внутриутробного развития находится в водной среде. Это обеспечивается наличием в матке околоплодной жидкости. Для того чтобы ребенок полноценно рос и развивался, необходимо ее достаточное количество.
Снижение околоплодной жидкости может привести к развитию опасных для плода состояний. Количество амниотической жидкости обязательно оценивается во время проведения ультразвукового обследования.
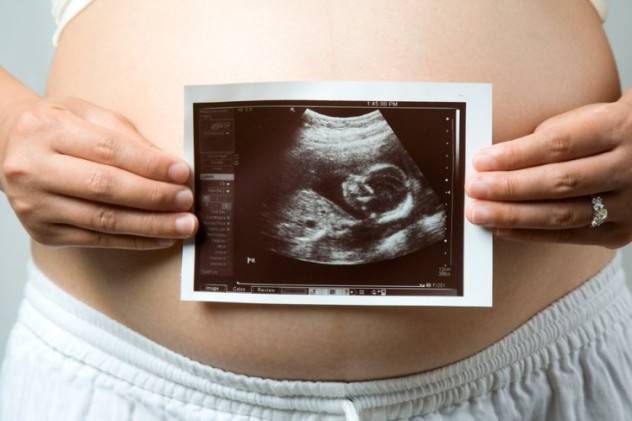
Что можно увидеть на первичных УЗИ
В течение первого триместра ультразвуковое исследование проводят дважды. Первый раз при первичном обращении в консультацию, второе — планово на 10 — 12 неделях. Если есть особые показания сроки могут быть смещены.
Если уже существует задержка месячных на три дня, врач может обнаружить в полости матки присутствие плодного яйца. Спустя пять недель после последних месячных возможно точно установить, произошло ли оплодотворение, является ли эмбрион жизнеспособным, скорректировать сроки наступления беременности и предполагаемых родов, а так же выявить патологии протекания беременности и первые аномалии в развитии будущего ребенка.
Начиная с 5-6 недели возможно определить сердцебиение ребенка, зарегистрировать его двигательную активность, и, таким образом, установить его жизнеспособность.
Двенадцатая неделя является концом первого триместра беременности, и в этот период крайне необходимо пройти первое плановое УЗИ, так как именно на этом сроке развития можно выявить возможные врожденные пороки у эмбриона и отклонения в его развитии
Важно уделить внимание анатомическим особенностям плода. На этом сроке выявляются такие серьезные аномалии, как анэнцефалия — полное отсутствие головного мозга, различные аномалии скелета, грыжи позвоночного столба и многие другие
При обследовании УЗИ врач сможет точно определить срок беременности, а так же возможно выявить пол малыша. Если обследование проводится на современном аппарате, то рассмотреть можно даже мелкие детали организма плода, врач сделает первое фото и видео ребенка.
Как чувствует себя мама на 12 неделе беременности
Итак, самый непредсказуемый и рискованный для зарождающейся жизни период пройден, малыш достаточно прочно закрепился и продолжает свое активное развитие. Самое главное для него сейчас — спокойствие и хорошее самочувствие мамы. Какие же важные изменения происходят в организме беременной и как она себя чувствует к концу первого триместра?
К этому времени женщина привыкает к своему новому состоянию, ее чуть меньше тревожит токсикоз, а постоянные дискомфорт и слабость постепенно проходят. Не стоит переживать, если утренняя тошнота по-прежнему сохраняется, полностью неприятный симптом уйдет несколько позже — к 14–16 неделе, когда уже полностью будет сформирована плацента.
pixabay.com  / Philip Walker
Мария Прохорова предупреждает о возможных небольших изменениях в работе кишечника.
Наладить работу желудочно-кишечного тракта поможет правильное питание, употребление в пищу большого количества зеленых овощей, соблюдение питьевого режима и умеренные физические нагрузки.
Матка продолжает увеличиваться в размерах, она давно вышла за пределы лона и постепенно поднимается в брюшную полость. За счет этого она оказывает чуть меньше давления на мочевой пузырь, и частота позывов к мочеиспусканию уменьшается, зато может давить на кишечник, доставляя некоторый дискомфорт.
Как правило, к этому времени женщине из-за растущего животика может стать тесно в любимых брюках или узких джинсах. Уже на этом сроке беременной рекомендовано носить более комфортную одежду. То же самое относится и к нижнему белью. Бюстгальтер должен быть удобным и мягким, чтобы не нарушать процесс кровообращения в увеличивающейся молочной железе.
Возможно появление изменений на коже в виде пигментных пятен, которые порой сопровождают беременность и сильно пугают будущих мам.
Есть и приятные новости — в этот период многие женщины отмечают, что волосы стали более пышными, объемными и блестящими, а состояние ногтей заметно улучшилось.
После 12 недели беременную перестают мучить эмоциональные качели. Гормональный фон более-менее нормализуется, и настроение становится более стабильным. Впрочем, близким людям не стоит забывать, что женщина по-прежнему находится под влиянием гормонов, поэтому эмоциональные всплески — явление нормальное. К этому нужно отнестись с пониманием и немного потерпеть. Сейчас будущая мама как никогда нуждается в поддержке и любви со стороны родных.
На этом сроке уже возможна незначительная прибавка в весе, однако доктор предупреждает, что она не должна превышать 2,5 кг и рекомендует стараться не набирать более 300 г в неделю. Есть женщины, которые к этому моменту не прибавляют совсем, это тоже вариант нормы.
Выделения должны быть слизистыми и прозрачными, могут стать чуть более обильными, чем раньше. Это нормально. А вот боли внизу живота в идеале не должны беспокоить женщину.
«Дело не в сепсисе, а в страхе»
В России пока что выжидательная тактика вряд ли возможна – по целому ряду причин.
«Сложная ситуация складывается не вокруг проблемы заражения крови – в конце концов, в акушерской практике существует подход, когда один из двойни погибает, и беременность сохраняют, чтобы доносить второго ребенка. Сепсис не начинается моментально. Но такая быстрота родоразрешения, которую мы часто наблюдаем в России, связана скорее с психологическими причинами, нежели с медицинскими», — считает координатор перинатальной программы Детского хосписа «Дом с маяком» Ксения Попова, в прошлом – акушер-гинеколог.
По ее словам, все дело – в желании врачей оградить женщину, да и себя тоже, от переживаний. «Акушеры – те, кто приветствует жизнь. И вдруг – смерть. Как встречать мертвого ребенка, чем помочь? У нас этого почти никто не знает».
«Ну а кому хочется этим заниматься, когда человек работает в роддоме, принимает детишек живых? И вдруг ребенок, который погиб внутриутробно. Все мы живые люди, все понимают, что это несчастье», — подтверждает ее мнение Роман Гетманов.
«В ординатуре мне случилось присутствовать на таких родах, — вспоминает Ксения Попова. — Я очень сочувствовала этой маме, хотела прийти к ней в палату и утешить. Но я не знала, как это сделать – нас в институте этому не учили. Я боялась, и она боялась тоже. Мы обе не знали, как об этом говорить, и предпочитали молчать».
Иногда женщина сама требует, чтобы все поскорее осталось позади, и врачи привыкли к такому ходу событий, они охотно идут навстречу пожеланиям пациентки.
«Мамам кажется, что если ребенок умер, ничего уже не поделаешь. На самом деле, сделать можно многое. Посмотреть на ребенка или прикоснуться к нему, сказать что-то, оплакать, дать имя, похоронить. Маме нужно искать путь, как пережить это горе, как проститься с ребенком, как помнить о нем и молиться», — говорит Ксения Попова.
Микседема
Длительный и выраженный недостаток гормонов щитовидной железы приводит к тяжелейшей форме гипотиреоза – микседема. Это состояние имеет все признаки низкой тиреоидной функции и сопровождается сильной отечностью тела и лица.
Причины заболевания
Причины развития любого гипотиреоза:
- первичные (повреждение ткани щитовидной железы);
- вторичные (заболевание гипофиза и гипоталамуса).
Основные заболевания, которые становятся причиной микседемы: хронический аутоиммунный тиреоидит, эндемический зоб, послеоперационный гипотиреоз, врожденный гипотиреоз.
Все эти болезни требуют регулярного наблюдения и обследования у эндокринолога. Если пациент не знает о своей проблеме или пренебрегает медицинской помощью, то его состояние может прогрессивно ухудшиться до микседемы.
Причина клинических проявлений при микседеме – это почти полное отсутствие тиреоидных гормонов в крови. Этот недостаток провоцирует изменения в обмене веществ. В жидкостях организма повышается концентрация альбумина и муцина. Эти вещества притягивают к себе воду, задерживают ее в тканях.
Она остается даже при приеме больших доз диуретических препаратов.
Жалобы пациентов
Симптомы микседемы связаны со всеми системами органов. Гормоны щитовидной железы нужны и нервной ткани, и сердцу, и пищеварительному тракту, и половой системе. Недостаток тироксина и трийодтиронина приводит к целому комплексу жалоб.
У пациентов резко снижается скорость основного обмена веществ. Калорий тратится мало, так как мало энергии производится для обогрева тела. Температура снижается до 35–36 градусов. Даже инфекционные процессы не сопровождаются лихорадкой или субфебрилитетом. Это резко снижает иммунитет пациента против вирусов и бактерий.
Вес тела постепенно растет. Увеличивается масса жировой ткани, что можно зафиксировать при специальных измерениях калипером. Пациент толстеет на фоне обычного питания или даже на диете. Кроме того, в организме задерживается много жидкости, что тоже отражается на массе тела.
При осмотре больного с микседемой выявляются:
- бледная, сухая, отечная кожа;
- тусклые редкие волосы;
- выпадение наружных краев бровей;
- отек век;
- лицо без мимики;
- глухой голос.
Больные имеют довольно характерный вид. Кроме того, типично и их поведение. Они мало жалуются, мало интересуются заболеванием и своим состоянием. Складывается впечатление, что происходящее вокруг их мало интересует.
Симптомы заболевания по органам и системам:
- брадикардия;
- гипотония;
- сниженная перистальтика пищеварительного тракта;
- снижение слуха;
- «туннельные» синдромы (нейропатия).
Микседема сопровождается существенным ухудшением памяти и интеллекта. Пациенты чаще всего односложно отвечают на вопросы. Им трудно ориентироваться в сложном материале, решать логические задачи, запоминать и анализировать подробности.
Оценка психологического состояния с помощью особых методик (шкалы Бека, Зунга и т. д.) чаще всего выявляет депрессию.
Диагностика заболевания
Выявить это заболевание легко, если у пациента раньше уже были проблемы со щитовидной железой. Появление характерных признаков позволяет заподозрить идиопатическую и другие формы болезни у пациентов с благоприятным анамнезом.
Диагностику начинают с осмотра. Затем проводится лабораторное исследование. В первую очередь оценивается гормональный профиль: ТТГ, T4 и T3. Далее исследуются биохимический анализ крови, общий анализ мочи, клинический анализ крови, ЭКГ и т. п.
Если гипотиреоз подтверждается, то в подавляющем большинстве случаев он является первичным (более 95%).
Лечение заболевания
Лечение микседемы требует немедленных мер. Это состояние чрезвычайно опасно для пациента и может спровоцировать гипотиреоидную кому.
Основной принцип терапии – пожизненное заместительное лечение гормонами щитовидной железы. Дозы препарата подбираются индивидуально. Обычно требуется около 1,75 мкг левотироксина на каждый килограмм массы тела пациента.
Если лечения левотироксином оказывается недостаточно, то к терапии добавляют препараты трийодтиронина.
При эндемическом зобе и у детей в медикаментозную схему обязательно включают йодиды калия.
Улучшение самочувствия наблюдается быстро. Обычно положительные эффекты лечения заметны через 2–4 недели.
Контролируют результаты терапии микседемы по уровню гормонов, самочувствию, данным объективного исследования.
Достаточно часто эндокринолог рекомендует и симптоматические средства для лечения заболевания. Так, могут быть назначены ноотропные средства, витамины и микроэлементы, слабительные препараты.
(2