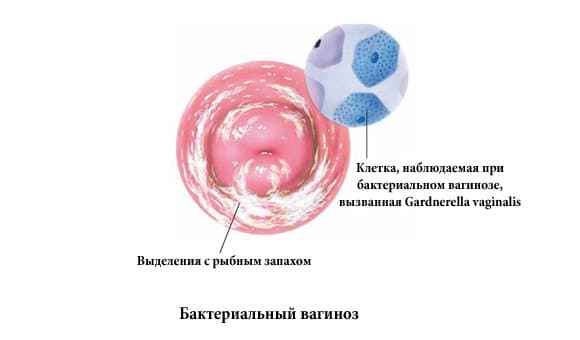
Бактериальный вагиноз — причины, современная диагностика, лечение и профилактика болезни
Содержание:
- Как лечить бактериальный вагиноз?
- Показания и противопоказания
- Можно ли заниматься сексом при бактериальном вагинозе?
- Классификация
- Что вызывает бактериальный вагиноз? Основные причины БВ
- Причины желтых выделений у женщин
- Лечение кольпита (вагинита)
- Особенности трихомониаза, виды и симптомы
- Диагностика абсцесса легкого
- Классификация эндометриоза
- Симптомы
- Диагностика кольпита (вагинита)
Как лечить бактериальный вагиноз?
Лечение бактериального вагиноза — весьма простая процедура, если заболевание обнаружено своевременно и не стало причиной осложнений и присоединения патогенной микрофлоры. Если этого избежать не удалось, то восстановление нормальной микрофлоры откладывают на период лечения инфекционной или воспалительной патологии.
Нормализация естественной микрофлоры влагалища, в чем и заключается традиционное устранение бактериального вагиноза, предполагает устранение разросшегося количества болезнетворных бактерий, то есть этиотропное лечение, и восстановление нормального биоценоза влагалища.
Наиболее часто лечение бактериального вагиноза предполагает борьбу с гарднереллой, а эти микроорганизмы чувствительны к метронидазолу, орнидазолу, клиндамицину, ампициллину и устойчивы к тетрациклинам, аминогликозидам, цефалоспоринам, сульфаниламидам.
Восстановление естественной микрофлоры влагалища предполагает применение эубиотиков, среди которых такие наименования как лиофилизат живых бактерий L.crispatus, L.jensenii, L.acidofilus, L.bifidus./
Параллельно могут быть назначены витамины и иммуностимуляторы, проведена беседа об избегании данного отклонения в будущем.
Показания и противопоказания
Лечение трихомоноза у женщин показано при любом воспалительном процессе. Как правило, результаты анализов указывают на необходимость курса терапии при следующих показателях:
- обнаружение очагов воспаления
- подтверждение присутствия патогенной флоры
- отеки, покраснения слизистой оболочки
- болевые ощущения, жжение во время опорожнения мочевого пузыря
- кровянистые или пенистые выделения с неприятным запахом
Обращаться к гинекологу важно не только после признаков инфицирования. При планировании беременности, незащищенном половом контакте, перед операцией на органах половой системы необходимо проводить внеплановую проверку на ЗППП.. Лечение трихомониаза у женщин во время беременности имеет некоторые ограничения
Прием антибактериальных препаратов до 12 недель беременности запрещен, поэтому приходится ограничиваться местными вагинальными свечами. После 2-го триместра терапию определяет ведущий беременность врач, основываясь на возможном риске для плода и состоянии будущей мамы.
Лечение трихомониаза у женщин во время беременности имеет некоторые ограничения. Прием антибактериальных препаратов до 12 недель беременности запрещен, поэтому приходится ограничиваться местными вагинальными свечами. После 2-го триместра терапию определяет ведущий беременность врач, основываясь на возможном риске для плода и состоянии будущей мамы.
Можно ли заниматься сексом при бактериальном вагинозе?
Если не выявлены сопутствующие половые инфекции, то можно, с защитой презервативом.
Половой партнёр при отсутствии какой-либо симптоматики и патогенной микрофлоры у него в лечении не нуждается. Однако, если бактериальный вагиноз у женщины плохо поддаётся лечению, курс терапии может быть назначен обоим партнёрам, так как мужчина может в течение какого-то времени быть носителем гарднерелл.
Клинический госпиталь на Яузе гарантирует своим пациенткам деликатный и индивидуальный подход в каждом конкретном случае. Если есть причины для беспокойства, не откладывайте на потом решение проблем со здоровьем, запишитесь на консультацию к гинекологу прямо сейчас!
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Классификация
Вагинит бактериальный классифицируется гинекологами в зависимости от происхождения, формы, локализации очага и причин, вызвавших воспаление.
По происхождению:
- неспецифический – возникает в виде дисбактериоза при нарушении баланса нормальной влагалищной флоры
- специфический – инфицирование вирусами и бактериями, не характерными для физиологического состава
По форме:
- острый – протекает с ярко выраженной симптоматикой, может переходить в ткани шейки матки и вульвы
- хронический – характерно «вялое» течение, иногда симптоматика мало заметна или отсутствует, периодически возникают обострения
- подострый – симптомы острого вагинита постепенно проходят, но патологический процесс в слизистой продолжается
- рецидивирующий – разновидность хронической формы, развивается при неправильном лечении, либо при повторном инфицировании половым путем на фоне проведенной терапии
По локализации очага:
- первичный – процесс возникает и развивается непосредственно во влагалище
- вторичный – воспаление переходит из органов, расположенных рядом (нисходящий – из матки или шейки, восходящий – из наружных органов)
Первичный бактериальный вагинит у женщин репродуктивного возраста встречается чаще, чем вторичный.
В зависимости от причины:
- Кандидозный – вызван активно размножающимися организмами грибкового происхождения. Кандидоз развивается при инфицировании во время сексуального контакта, либо в результате иммунного сбоя в организме женщины.
- Атрофический – неспецифический бактериальный вагинит. Имеет гормональную природу. Формируется на фоне недостатка эстрогенов.
- Хламидийный – провоцируется хламидиями и поражает все отделы половой системы – маточные трубы, матку, влагалище.
- Гонорейный – протекает остро при попадании возбудителя в половые пути.
- Трихомонадный – поражение органов трихомонадами в быту через предметы личной гигиены, либо половым путем.
- Мико- или уреаплазменный – часто обнаруживается случайно при обследовании. Клинически не проявляется.
Бактериальный вагинит (кольпит) бывает вызван несколькими причинами. Выяснить этиологию заболевания возможно при инструментальном осмотре и по лабораторным показателям.
- Врачи клиники АВС не просто проводят лечение, но и единственная в России клиника со своей авторской программой.
- Решение проблем, связанных с интимной жизнью.
- Эффективные меры при хронической форме заболевания.
- Мы лечим заболевание, а не симптомы.
Что вызывает бактериальный вагиноз? Основные причины БВ
Бактериальный вагиноз — результат активного размножения одного или нескольких микроорганизмов, которые обычно присутствуют во влагалище. Образование больших колоний нарушает естественный баланс вагинальных бактерий. Гинекологи утверждают, что если сейчас провести проверку, болезнь будет обнаружена как минимум у каждой третьей женщины.
Несколько интересных фактов о вагинозе:
- Интересно, но у BV нет ничего общего с половыми и другими тяжелыми инфекциями — проблема вызывается самыми простыми микробами, практически всегда находящимися в организме любого человека. У женщин, не имеющих полового партнера, и девочек, не знакомых с половой жизнью, вагиноз обнаруживается также часто, как и у тех, кто живет с мужчинами. При этом, бактериальный вагиноз может распространяться и половым путем.
- Несмотря на понятный механизм обострений болезни, гинекологи до сих пор не знают точно, почему изменяется бактериальный баланс. Хорошо изучены лишь некоторые факторы.
- Вагиноз не связан с плохой гигиеной. Скорее наоборот, тщательные спринцевания, использование различных средств ухода и частые подмывания могут приводить к изменению баланса бактерий и созданию идеальной среды для развития BV.
Высок риск заболеть БВ у женщин, меняющих партнеров и использующих внутриматочные спирали (ВМС).
Наиболее распространенные причины активизации вагиноза:
- Слишком частые половые контакты, смена сексуального партнера, влекущая смену состава микрофлоры.
- Предшествующие инфекции, передаваемые половым путем, значительно сокращающие уровень лактобактерий, поддерживающих нормальное состояние влагалища.
- Медные внутриматочные спирали, обладающие бактерицидным действием.
- Частое использование латексных презервативов.
- Пристрастие к джакузи, курение.
- Гормональные изменения, возникающие при беременности, климаксе или после прерывания беременности.
- Длительный или несбалансированный прием антибиотиков (они уничтожают и полезную флору), последствия лучевой терапии.
- Бесконтрольное использование вагинальных средств, действующих местно.
- Регулярное длительное пользование влагалищным душем или спринцевание.
Менструации, длящиеся дольше нормы. Злоупотребление тампонами и гигиеническими прокладками.
Причины желтых выделений у женщин
Причины окрашивания влагалищного секрета в желтый или ярко-желтый цвет могут быть:
- Физиологическими. Такие выделения не причиняют дискомфорта, не имеют неприятного запаха, сгустков, не обильные. Могут возникать перед менструацией, во время овуляции, при наступлении беременности.
- Патологическими. Основными причинами появления выделений патологического генеза являются гинекологические заболевания. А именно:
- Воспалительные процессы в яичниках, маточных трубах. В таких случаях секрет ярко-желтого цвета, обильный. Отличается болезненностью и увеличивается при мочеиспускании, половых контактах, пальпации.
- Эрозия шейки матки. Выделяемый секрет бледного желтого оттенка. При половых сношениях сопровождается примесью кровянистых сгустков, болью.
- Половые инфекции (хламидиоз, трихомониаз, гонорея, уреаплазмоза, микоплазмоза). Выделения сопровождаются раздражением, чувством жжения на внешних половых органах, неприятным запахом. Причиняют женщине дискомфорт. Может развиваться отек половых органов.
- Серьезное нарушение и изменение микрофлоры внутренней секреции во влагалище женщины. Выделения имеют яркий желтый оттенок, неприятный кислый запах, сопровождаются зудом, отеком половых органов.
Своевременная консультация квалифицированного гинеколога способствует быстрому выздоровлению. Только специалист может установить точную причину появления у женщин выделений ярко-желтого цвета. На основании мазков и анализов врач сможет подтвердить или исключить патологический характер секрета
Особое внимание необходимо уделить, если скудные выделения неожиданно стали более интенсивными, появились зуд и раздражение, отечность, болезненность, примеси крови или гноя
Лечение кольпита (вагинита)
Цели лечения — устранение воспаления и восстановление микрофлоры влагалища.
Схема лечения вагинита
Лечение всегда состоит из двух этапов. Первый этап — это борьба с возбудителями воспаления. Этот этап иногда начинается с небольшого закисления среды влагалища (только по показаниям). Второй этап — это восстановление микрофлоры во влагалище и в кишечнике с последующим переходом в профилактические мероприятия для снижения рисков рецидивов.
Лекарства
Лечение специфического и неспецифического вагинитов. В зависимости от возбудителя заболевания может потребоваться системная терапия антибактериальными препаратами (амоксициллин, джазомицин, клиндамицин, орнидазол, метронидазол, тинидазол и т. д.). Местно назначаются свечи, капсулы или вагинальные таблетки, чаще всего содержащие комбинированные препараты («Полижинакс», «Макмирор комплекс», «Тержинан», «Нео-пенотран» и др.).
Лечение кандидозного вагинита (молочницы). При молочнице назначаются антимикотические (противогрибковые) препараты местного и системного действия.
Лечение атрофического вагинита. При атрофическом вагините показано применение вагинальных кремов, таблеток или колец с эстрогеном .

Образ жизни и вспомогательные средства
На время лечения рекомендовано половое воздержание. После основного курса терапии обязательно проведение курса восстановления микрофлоры во влагалище препаратами, содержащими лактобактерии.
Физиотерапевтические процедуры
При хроническом и часто рецидивирующем процессе лечение должно быть комплексным и включать в себя физиотерапевтические процедуры (ультразвуковая санация с этапом восстановления биоциноза влагалища)
Важно не только устранить воспаление, но и восстановить нарушенную микрофлору, иммунную защиту и убрать воздействие причинного фактора (санировать очаги хронической инфекции, сменить средство личной гигиены или контрацепции, скомпенсировать сахарный диабет инсулином)
Стоит также отметить, что есть дополнительный метод лечения и восстановления микрофлоры влагалища — это низкочастотная ультразвуковая санация аппаратом Гинетон-ММ. Преимущества этого метода лечения:
- прямое бактерицидное действие УЗ-колебаний с частотой 22-44 кГц;
- эффективная гидродинамическая санация;
- повышение концентрации лекарственного вещества в очаге воспаления;
- вибро- и гидромассаж в озвучиваемых тканях, стимуляция микроциркуляции, улучшение трофики и тканевого обмена.
Данный метод используется как дополнительный к основному лечению .
Диета при вагините
Питание не оказывает существенного влияния на течение вагинита. При приёме антибиотиков следует исключить алкоголь.
Лечение вагинита при беременности
Во время беременности необходим тщательный контроль за состоянием микрофлоры. Это связано с вероятностью распространения инфекции на плод и плодные оболочки, угрозой прерывания беременности и преждевременных родов, невынашивания беременности и потери беременности. Препараты назначаются врачом индивидуально в зависимости от результатов анализов и сроков беременности.
Как проводится лечение партнера при вагините
При специфическом вагините половой партнёр женщины проходит лечение антибактериальными средствами. При неспецифическом вагините лечение партнёра не проводится.
Особенности трихомониаза, виды и симптомы
Трихомониаз не выбирает по половому признаку, но у женщин встречается чаще. Благодаря выработке специального фермента, Trichomonada vaginalis расщепляет клетки слизистой стенки влагалища, нарушая ее защитный слой. Бактерия присоединяется к оболочке и легко вступает в контакт с патогенной средой гонококков, хламидий и других вирусов, грибков.
Крепко поселяясь в комфортной теплой и влажной среде, трихомонады помогают распространяться различным инфекциям, поражая влагалище, уретру и соседние органы. Их продукты существования губительны для иммунитета, инфекция распространяется по оболочкам половых органов и кровеносной системе, проникая через лимфоток. В зависимости от сроков обращения к врачу трихомониаз приобретает острую или хроническую форму:
- Острый трихомониаз отличается явным проявлением симптомов: боль, пенистые влагалищные выделения, неприятный запах, зуд, проблемы с мочеиспусканием (жжение, боль). В некоторых случаях встречается малосимптомная (торпидная) острая форма. Тогда пациенты жалуются на боли в нижней части живота, болезненность во время секса, зуд. Выделения обнаруживаются только на стенках влагалища при визуальном осмотре гинекологом.
- Хронический трихомониаз – развивается при продолжительности острой формы более 2 месяцев. За это время симптомы угасают, но болезненный дискомфорт внизу живота и при мочеиспускании время от времени возвращается.
В случае присоединения вирусов или грибка пациенты наблюдают вторичные признаки: выделения гноя (гонорея), высыпания на слизистой папиллом (ВПЧ). Это еще больше усложняет точную диагностику и дальнейшее лечение трихомоноза.
При затяжном трихомониазе острая стадия переходит в хроническую, симптомы появляются только в периоды рецидива. Благодаря способности трихомонады взаимодействовать с другими микроорганизмами, со временем без медикаментов половые органы незаметно обрастают целым «букетом» грибков и вирусов. В результате этого лечение хронического трихомониаза у женщин превращается в длительную процедуру с постоянным приемом препаратов разных групп.
Диагностика абсцесса легкого
- Общий анализ крови. Лейкоцитоз может быть выраженным, при этом лейкоцитарная формула сдвинута влево, имеется токсичная зернистость нейтрофилов, повышена скорость оседания эритроцитов (СОЭ). Во 2-й фазе заболевания показатели заметно улучшаются. В том случае, когда процесс переходит в хроническую форму, уровень СОЭ еще более увеличивается, и держится на одном уровне, но остается относительно стабильным, имеет место анемия.
- Анализ мочи. Наблюдаются цилиндрурия, микрогематурия и альбуминурия. Чем тяжелее протекает абсцесс, тем сильнее выражены изменения в моче.
- Биохимические показатели крови. Концентрация сиаловых кислот, серомукоида, α2- и γ-глобулинов увеличивается. Снижение уровня альбуминов свидетельствует о переходе абсцесса в хроническую форму.
- Общий анализ мокроты. Проводят на выявление наличия эластических волокон (признак распада легочной паренхимы), атипичных клеток (признак опухолей), на присутствие микобактерий туберкулеза, гематоидина и жирных кислот.
- Бактериологический посев мокроты. Направлен на выявление возбудителя заболевания и определение его чувствительности к противомикробным препаратам.
- Рентгенография легких. Обладает наибольшей информативностью для постановки диагноза, а также позволяет дифференцировать абсцесс легкого и другие заболевания бронхолегочной системы.
- КТ или МРТ легких. Проводят в сложных для диагностики случаях.
- ЭКГ, спирография, пикфлоуметрия, бронхоскопия. Проводятся для подтверждения или исключения осложнений абсцесса легкого.
- Пункция плевральной полости. Проводится при возникновении в качестве осложнения экссудативного плеврита.
Классификация эндометриоза
Комплексное лечение эндометриоза рационально при многоочаговой патологии. Специфика заболевания ― распространение за пределы генитального тракта. Узконаправленная диагностика позволяет точно определить участки атипичной структуры, выбрать механизм воздействия. Зависимо зоны имплантации, эндометриоз делится на местный и миграционный.
Генитальный
-
Внутренний — тело матки, соединенный с ней перешеек, интерстициальная зона труб.
-
Наружный — преддверие, полость влагалища, ретроцервикальная часть шейки. Яичники, брюшина, покрывающая малый таз.
По глубине внедрения.
Различается 3 степени эндометриоза.
-
― незначительное прорастание миометрия мукозным слоем.
-
― замещение половины стенки матки.
-
― полное вовлечение миометрия.
Начинается эндометриоз с локальных очагов на половых органах, возможно ограниченное повреждение прилегающей серозной оболочки. Уже на 2–м этапе фиксируются осложнения: кисты, спайки, уплотнения. Потом эндометриоз вовлекает клетчатку, смещаясь к соседней мочеполовой системе, прямой кишке. Последняя стадия ― это диссеминация (перемещение) кровью, лимфой к отдаленным органам.
Не откладывайте визит к гинекологу при подозрительных симптомах. В «Клинике ABC» врачи проводят эффективное лечение эндометриоза и обследование, определяющее тип патологии на ранней стадии. Вы получите исчерпывающую информацию о состоянии здоровья и сопровождение до результата.
- Медикаментозное (гармональные припараты группы даназола и декапептила) и хирургическое (лапароскопия- проведение операции через проколы размером всего лишь 2 мм) лечение эндометриоза.
- 1 873 пациентки сделали процедуру лечения эндометриоза в нашей клинике. 189 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим данную процедуру по методике, разработанной в нашей клинике.
- Врачи клиники АВС не просто проводят лечение, но и единственная в России клиника со своей авторской программой.
Симптомы
Зачастую заболевание протекает в бессимптомной форме, и пациентка узнает о нем на приеме у гинеколога, поэтому важно регулярно проверяться у опытного специалиста, и мы может помочь Вам пройти качественный и тщательный осмотр у одного из лучших врачей-гинекологов в Москве.
Влагалищные выделения тягучей консистенции, с белым либо с серым оттенком и неприятным запахом, напоминающим несвежую рыбу. При продолжительном течении без лечения секрет становится желтовато-зеленого цвета, густеет, начинает напоминать творог. Количество выделяемой жидкости колеблется от небольших до обильных.
Многие пациентки жалуются на зуд, нарушение мочеиспускания, боль при половом акте, длительные или более сильные месячные, болезненны ощущения внизу живота.
Болезнь отличается отсутствием воспаления и отека влагалища – слизистая остается розового цвета.
К сожалению, многие женщины не спешат обращаться за профессиональной помощью при наличии проявлений недуга, они продолжают мучиться, терпя навязчивые симптомы. Такой подход крайне неправилен и угрожает здоровью женщины и её способности производить потомство. Поэтому не нужно откладывать важный визит к врачу, а следует прийти к нам в клинику ABC в Москве и получить адекватное лечение бактериального вагиноза у женщин.
Особенности бактериального вагиноза при беременности
Бактериальный вагиноз при беременности достаточно часто встречается. Клинические проявления бактериального вагиноза при беременности такие же, как и у обычных женщин. Сложность лечения заключается в том, что список разрешенных препаратов ограничен.Также существует опасность инфицирования плода и риск преждевременных родов. Для лечения вагиноза при беременности применяются только безопасные для плода антибиотики. Как правило лечение проводят не раньше 2 триместра (на 20-22 неделе беременности).
Диагностика кольпита (вагинита)
Диагностикой вагинита занимается исключительно врач. Только врач на основании жалоб,гинекологического осмотра и данных обследования (анализов) может поставить точный диагноз и назначить правильное лечение.
Бактериологический посев
Для выявления вагинита используются бактериоскопические методы (мазок на флору) и бактериологические методы (бактериальный посев отделяемого влагалища на питательную среду с определением чувствительности к антибиотикам).
ПЦР (полимеразная цепная реакция)
ПЦР-диагностика считается более информативным методом видового определения возбудителя. Этот анализ проводится в короткие сроки и позволяет как можно раньше начать лечение.
Фемофлор
Сейчас существует современный метод диагностики нарушения микрофлоры во влагалище — Фемофлор. Фемофлор представляет собой современную методику исследования урогенитального тракта у женщин. Эта методика основана на применении полимеразной цепной реакции. Особенность метода Фемофлор-16 заключается в том, что он предоставляет информацию об общем состоянии микрофлоры и наличии болезнетворных микроорганизмов, точно определяя их количественное значение. За счёт этого выявляются патологии, определяется уровень их развития и выбирается план лечения при данных нарушениях.
Фемофлор-16 — расширенный вид анализа. С его помощью выявляется наличие или отсутствие следующих групп микроорганизмов: дрожжеподобные грибки, уреаплазмы, микоплазмы, стрептококки, стафилококки, гарднерелла, фузобактерии, лептотрихии, превотеллы, эубактерии, пептострептококки, вейлонеллы, лактобактерии, энтеробактерии, клостридии. Нормальные показатели Фемофлор-16 свидетельствуют о сохранении баланса между полезной и условно-патогенной флорой и о том, что пациент здоров. Чтобы получить достоверные результаты анализов, надо соблюдать правила забора материала.
Кольпоскопия
Кольпоскопия — это осмотр шейки матки, влагалища и вульвы под микроскопом. Она необходима для диагностики фоновых заболеваний и онкологических состояний шейки матки, влагалища и вульвы. На фоне вагинита не проводится, так как картина при воспалении может быть ошибочной — те изменения, которые увидит врач, исчезнут после лечения. Если есть признаки вагинита, то в первую очередь проводится его лечение, а уже потом кольпоскопия и мазок на онкоцитологию.
Функциональная, лучевая и инструментальная диагностика для лечения вагинита не требуется.
Определение антител при ЗППП
При подозрении на ЗППП можно сдать анализ крови на антитела к инфекционным агентам. Анализ покажет, болен ли пациент ЗППП сейчас или перенёс заболевание ранее.
Подготовка к сдаче анализов
Подготовка перед сдачей анализов мазков и бактериальных посевов на половые инфекции:
- За 2 дня до забора материала исключить половые контакты.
- Не пользоваться тампонами за 7 дней.
- Не использовать вагинальные препараты и вагинальные контрацептивы за 7 дней до сдачи анализов.
- Желательно проходить обследование после менструации. Оптимально перед овуляцией. Но если процесс острый, то ждать не нужно, рекомендуется сдать анализы в любой день цикла, кроме менструации.
- После кольпоскопии анализы можно сдать только через неделю.
- Если принимали антибиотики или препараты, содержащие наркотические вещества, то нужно выждать до сдачи анализов 2 недели.
- В день сдачи анализов не проводить личную гигиену с использованием косметических средств.
- Перед сдачей анализов не мочиться 2 часа .