Спермограмма, сперматограмма, спермиограмма, спермокинезиограмма: исследование и интерпретация результатов
Содержание:
- MAR-тест
- Лаборатория анализа спермы в Красноярске
- Лечение
- Расшифровка: патологические формы и возможные причины
- Отклонения от нормы и причины
- Спермограмма по Крюгеру
- Подготовка к спермограмме
- Расшифровка спермограммы по крюгеру
- Подготовка
- Что такое MAR-тест?
- Как сдавать спермограмму?
- Изучаемые параметры спермограммы:
- Норма спермограммы
- Описание
- Заключение
MAR-тест
MAR-тест может быть прямым когда определяют уровень антиспермальных антител в сперме и процент сперматозоидов связанных с АСАТ (JgG). Именно он имеет наибольшее клиническое значение в диагностике мужского иммунологического бесплодия.
При непрямом MAR-тесте определяют уровень антиспермальных антител в крови мужчины или женщины. Непрямой MAR-тест диагностически менее информативен.
Согласно рекомендациям ВОЗ показано ОДНОВРЕМЕННОЕ проведение спермограммы и MAR-теста. В этом случае два исследования можно провести из одной порции спермы. Так если спермограмма показала сниженную подвижность сперматозоидов, MAR-тест сразу покажет связано ли это с наличием АСАТ.
Показания для назначения МАР-теста:
- Отсутствие беременностей при регулярной половой жизни без предохранения в течении 12 месяцев;
- Бесплодие у мужчины, особенно после перенесенных заболеваний, негативно влияющих на фертильность;
- Патологические беременности в паре, повторяющееся невынашивание;
- Патология в спермограмме: склеивание (агглютинация) сперматозоидов или их малая подвижность (астенозооспермия);
- Подготовка к ЭКО, ИКСИ;
- Операции и травмы репродуктивных органов мужчины;
- Планирование беременности.
Методика исследования
Независимо от вида антител анализ основан на общем принципе — способности сперматозоидов, покрытых АСАТ, склеиваться с антисывороткой крови, содержащей АСАТ (JgG или JgА).
- Биологический материал на предметном стекле смешивают с латексными шариками или эритроцитами, покрытыми иммуноглобулинами (G или А).
- Добавляют к смеси соответствующую антисыворотку.
- Исследуют смесь под микроскопом.
Вычисляют процент склеенных спермиев к общему числу сперматозоидов. Дополнительно можно обнаружить к каким частям прикреплены антитела (к головке, шейке, хвосту).
Результат МАР-теста может быть двух видов:
- Положительный — количество сперматозоидов, связанных с АСАТ составляет 50% и более. Это означает, что зачатие затруднено.
- Отрицательный — «связанных» сперматозоидов менее 50%. Это хорошо, так как оплодотворение данным материалом возможно.
У абсолютно здорового мужчины средний показатель MAR-теста составляет 10%.
Подготовка к MAR-тесту
Подготовка к исследованию аналогичная подготовке к спермограмме. Общие принципы таковы:
- 3-5 дней половое воздержание;
- на 7 дней исключить алкоголь;
- на 7 дней исключить тепловое воздействие (баня, горячая ванна, физиопроцедуры);
- на 7 дней ограничить жирную, острую, соленую пищу.
- Желательно на срок подготовки исключить курение.
Лаборатория анализа спермы в Красноярске
Расписание приема спермы:
Пн, Вт, Птн — 09:00-11:00, на Затонской 7, в Андро-гинекологической клинике
Предварительная запись по телефону: +7 (391) 201-11-92
- Технология соответствует требованиям и нормам ВОЗ;
- Экспертное оборудование;
- Профессиональный уровень врачей;
- Консультация со схемой лечения.
Мы проводим следующие виды анализов эякулята:
Cпермограмма — оценка физических свойств эякулята и морфологии сперматозоидов по Крюгеру. — является основным методом определения иммунного фактора бесплодия. — оценка функциональной патологии сперматозоидов.Фрагментация ДНК — оценка ДНК сперматозоидов.
Цены на анализы эякулята смотрите в прайсе «Лаборатория»
Лечение
В зависимости от результатов исследования, врач решает, какими методами можно улучшить морфологию спермограммы. Для повышения вероятности естественного зачатия пациенту назначается этиотропное лечение (то есть направленное на устранение причины заболевания).
Если половые клетки имеют одинаковую аномалию в строении, то причиной являются врожденные патологии сперматогенеза. В этом случае консервативное лечение чаще всего не помогает. Однако мужчина все равно может стать отцом, например, с помощью ЭКО или других видов вспомогательных репродуктивных технологий.
Общие принципы
Плохая морфология спермы требует комплексного подхода к лечению. Пациенту рекомендуется:
Наладить режим дня. Недосыпы, ночная работа, чрезмерные физические и умственные нагрузки изматывают организм. Необходимо спать не менее 7-9 часов в сутки и вести умеренно активный образ жизни.
Организовать здоровое питание. Избыток быстрых углеводов, еда быстрого приготовления приводит к отложению жировых клеток. При ожирении снижается уровень тестостерона – гормона, который принимает непосредственное участие в производстве сперматозоидов.
Минимизировать негативное влияние экологии. Часто мужчины недооценивают отрицательное воздействие окружающей обстановки на репродуктивное здоровье. Проживание за городом в течение 1-2 месяцев заметно улучшает морфологию спермы.
Принимать витамины для улучшения сперматогенеза
Важное участие в производстве спермы принимает цинк и фолиевая кислота, селен и витамин Е. Производители лекарств предлагают готовые комплексы для повышения фертильности.
Если есть показания, выполняется медикаментозное или хирургическое лечение.

Оперативное
При таких патологиях, как варикоцеле и крипторхизм, улучшить морфологию спермограммы поможет хирургическое вмешательство. Операция выполняется под общим наркозом с помощью миниатюрных инструментов.
После оперативного лечения с целью улучшения морфологии спермограммы назначается медикаментозная терапия, прием витаминов и физиопроцедуры.
Медикаментозное
Аномалии в строении сперматозоидов зачастую вызваны воспалительным процессом
При выявлении инфекции важно установить чувствительность ее возбудителей к распространенным препаратам. Нередко воспалительный процесс спровоцирован несколькими патогенными микроорганизмами
Чтобы улучшить морфологию спермограммы, назначают комплекс антибактериальных лекарств курсом 1-3 недели.
Препараты для улучшения морфологии спермограммы подбираются индивидуально. Если причиной стало снижение иммунитета и обострение герпетической инфекции, используются противовирусные средства с иммуностимулирующей активностью.
В дополнение к этиотропной терапии с целью улучшения морфологии спермограммы назначают противовоспалительные препараты и медикаменты с протеолитической активностью.

Народные средства
Думая о том, как улучшить морфологию сперматозоидов, мужчины часто ищут рецепты в интернете. Существует масса рецептов противовоспалительных, иммуностимулирующих, антисептических отваров и настоев. Однако они помогают не всем. В некоторых случаях нетрадиционное лечение ухудшает показатели семенной жидкости мужчины.
Перед тем, как пытаться улучшить спермограмму народными средствами, необходимо проконсультироваться с врачом. Оценивать эффективность рецептов можно только в том случае, если знать о причинах тератозооспермии.
Нетрадиционная медицина предлагает использовать:
- медово-ореховую смесь;
- отвар подорожника;
- масло тыквенных семян и прочие дары природы.

Расшифровка: патологические формы и возможные причины
Патологические формы в спермограмме обнаруживаются у всех мужчин. Не бывает пациентов с идеальными показателями семенной жидкости и стопроцентной подвижностью клеток. Поэтому не следует паниковать при обнаружении в спермограмме патологических форм.
Варианты нарушений:
- Аномалии головки. Поскольку в данной части содержится генетический материал, любые изменения в строении головки исключают сперматозоидов из числа здоровых клеток. Патология акросомы не позволяет спермию проникнуть сквозь оболочку яйцеклетки.
- Патология хвоста. Подвижность половой клетки обеспечивает хвостовая часть. Патологическими считаются сперматозоиды с грубыми изломами, неправильной траекторией вращения хвоста, несколькими жгутиками или отсутствием даже одного.
- Патология шейки. Короткая или длинная шейка меняет внешний вид клетки и лишает возможности оплодотворить яйцеклетку. При патологии семенной жидкости встречаются спермии, у которых тело крепится к головке, образуя тупой угол. Винтообразная шейка или отсутствие таковой делает сперматозоид непригодным для зачатия.
Если количество здоровых клеток с морфологически правильным строением менее 15%, пациенту ставят диагноз «тератозооспермия». Когда на фоне плохой морфологии обнаруживаются недоразвитые, малоподвижные клетки или выявляется низкое количество гамет – это сочетанная патология в спермограмме.

Критической отметкой для естественного зачатия является морфология 4%. При морфологии 3% пациенту требуется лечение после предварительного установления причин. Морфология 2% также предполагает проведение терапии, но в ряде случаев требуется использование вспомогательных репродуктивных технологий (ВРТ).
Причины плохой морфологии:
- прием лекарств – химиопрепаратов, стероидов;
- воспалительные процессы в органах малого таза;
- эндокринные нарушения;
- острые вирусные инфекции;
- неблагоприятное влияние экологии;
- вредные привычки;
- травмы половых органов;
- новообразования доброкачественного или злокачественного характера;
- стресс;
- хроническая усталость.
Исказить результаты спермограммы могут внешние факторы, несоблюдение правил подготовки.
Отклонения от нормы и причины
с патологической морфологией выглядят примерно так:
- Дефекты головки. Аномалии могут проявляться изменением формы с овальной на круглую, напоминающую восьмерку, сплющенную, грушевидную. Акросомальная область может быть уменьшена, заполнена вакуолями. Размеры головки слишком большие по сравнению с нормой и значительно уменьшенные также считаются признаками непригодности и несоответствия. Две и более головок у одной клетки — мутация, исключающая сперматозоид из числа здоровых клеток.
- Дефекты шейки. Сперматозоиды с аномальной шейкой изначально выглядят отличными от нормы. Именно дефекты этой части клетки сильно искажают ее внешний вид. Шейка может быть скрученной, утолщенной, неоднородной, истонченной сверх меры. Она может прикрепляться к головке не под прямым углом, а пот тупым или острым, что создает визуальный эффект «перекошенности» спермия.
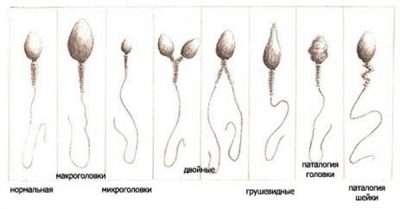
- Аномалии хвостика. Обычно среди клеток с плохой морфологией встречаются сперматозоиды, лишенные хвостика, с коротким или слишком длинным хвостом, с хвостиком, которые частично сломался. Если хвостовая часть половой клетки расположена не под прямым углом к головке, если хвост закручивается, изгибается в любом направлении, сперматозоид нормальным считаться не может.
- Иные дефекты. В образце спермы лаборанты могут обнаружить только хвостики. Такое становится возможно при непрочном соединении головки и шейки. В этом случае половые клетки подвергаются атаке фагоцитов Сертоли, и головки этого не выдерживают. Остаются только хвостики. Анализ с плохой морфологией, когда количество здоровых спермиев – менее 14-15%, является основанием для установления тератозооспермии.
Критическим уровнем снижения здоровых клеток, соответствующих критериям Крюгера, считается значение в 4%. При таком положении дел будет сложно оплодотворить яйцеклетку даже в условиях пробирки при . Но современная медицина на месте не стоит, и даже мужчины, у которых уровень фертильности по Крюгеру находится на уровне 2-3%, не лишены возможности стать папами.
Для этого им может быть предложен метод ИКСИ, при котором даже в патологической сперме бесплодного мужчины доктор сможет отыскать один-единственный здоровый и соответствующий эталонам сперматозоид, ввести его адресно напрямую в яйцеклетку и потом подсадить оплодотворенную яйцеклетку женщине.
Среди самых распространенных причин тератозооспермии выделяют:
- Прием гормонов. Наиболее часто эта причина встречается у спортсменов, принимающих стероидные гормоны для регуляции массы тела. Иногда сперма становится непригодной для зачатия с морфологической точки зрения из-за того, что мужчина получал длительное гормональное лечение.
- Нарушение гормонального фона. В силу различных заболеваний, в том числе метаболических патологий, в организме мужчины может меняться соотношение гормонов, в том числе и половых.
- Вирусные инфекции. На морфологию спермиев может повлиять и вирус гриппа, и ОРВИ (за счет высокой температуры), но наиболее серьезные пороки развития половых клеток вызывает вирус герпеса второго типа, так называемый половой герпес.


- Воспаления половых органов. Любое воспалительное заболевание мужских репродуктивных органов, включая столь распространенный простатит, может стать причиной изменения морфологии сперматозоидов.
- Образ жизни. Если мужчина злоупотребляет алкоголем, наркотиками, много курит, неправильно или недостаточно питается, риск развития тератозооспермии повышается.
- Условия труда и другие факторы. Если деятельность представителя сильного пола связана с воздействием радиоактивного излучения, высоких температур, то мутации сперматозоидов могут объясняться именно этими факторами. Также играет роль регион проживания — на территориях с неблагоприятной экологической обстановкой факты мужского бесплодия встречаются значительно чаще.
- Длительный стресс. Это тоже одна из самых распространенных причин патологической морфологии сперматозоидов. В 21 веке она порой выходит на первое место.

Спермограмма по Крюгеру
Примерно в половине случаев бесплодного брака виновником проблемы является мужчина. Поставить диагноз «мужское бесплодие» и назначить адекватное решение можно только на основе комплексного обследования.
Обязательным этапом такого обследования является спермограмма по Крюгеру.
Спермограмма с морфологией (по Крюгеру) представляет собой анализ эякулята. Как правило, он проводится на первом этапе обследования. Обнаружение в спермограмме отклонений от нормы является показанием к проведению дополнительных исследований и анализов.
Подготовка к спермограмме
Для того, чтобы результаты спермограммы были достоверными, необходимо соблюдать ряд правил:
- половое воздержание за три-четыре дня до анализа;
- исключение из рациона алкогольных напитков;
- отказ от приема лекарственных средств;
- отказ от посещения бани или сауны.
Морфология сперматозоидов как важнейший показатель спермограммы
 Важнейшим показателем спермограммы является морфология сперматозоидов, то есть их строение и форма. В норме сперматозоид состоит из овальной головки и извитого хвоста. Небольшое количество сперматозоидов с аномальным строением не является патологией и встречается у любого мужчины.
Важнейшим показателем спермограммы является морфология сперматозоидов, то есть их строение и форма. В норме сперматозоид состоит из овальной головки и извитого хвоста. Небольшое количество сперматозоидов с аномальным строением не является патологией и встречается у любого мужчины.
Большое количество сперматозоидов с аномальной морфологией приводит к сокращению количества нормальных сперматозоидов, а значит снижает вероятность естественного зачатия. В результате развивается тератозооспермия.
Расшифровка спермограммы по крюгеру
Спермограмма с морфологией включает в себя два варианта оценки морфологии – общий и строгий. При общей оценке определяется только соответствие норме головки сперматозоида. При строгом анализе учитывается множество критериев по Крюгеру.
Этот анализ является более трудоемким, но он позволяет достаточно точно оценить способность сперматозоида проникнуть в яйцеклетку.
Такие анализы проводятся только в специализированных клиниках.
АНАЛИЗ СПЕРМЫ В «МЕД-АРТ»
Подробная расшифровка в день обращения
Сдача спермограммы в день обращения
Другие анализы в пределах 3-х дней
Морфология по Крюгеру
Подготовка
Перед проведением процедуры мужчине необходимо правильно подготовиться. Существуют правила, которые обязательны для соблюдения, если нужны достоверные результаты.
За 3-5 дней до процесса сдачи эякулята нужно исключить все формы половой жизни. Если же сделать процедуру на следующий день после полового акта, то показатели количества семени будут ничтожно малы.
Но отказываться от половой жизни нужно не более 4 дней. Если у мужчины долго не было с партнером секса, то активность половых клеток заметно снизится.


За неделю до сдачи анализов можно сесть на диету, которая должна исключить все жирные, острые и жареные продукты. Алкогольные напитки и различные лекарственные препараты также запрещены.
Спиртные напитки разрушают в организме защиту, и из-за этого начинают страдать обменные процессы. Этиловый спирт неблагоприятно влияет на печень, пищеварительный тракт и половые органы. Если пациент регулярно принимает горячительные напитки, то результаты спермограммы будут неутешительные: врачи могут выявить патологии репродуктивной функции. Полное обновление спермы произойдет только тогда, когда мужчина полностью откажется от алкоголя.
Особенно запрещено употребление антибиотиков. Побочные эффекты таких препаратов сильно действуют на функции организма. В итоге происходит угнетение сперматогенеза. Этот факт значительно отражается на результатах лабораторного исследования.


Также необходимо избегать тяжелых нагрузок, стрессовых ситуаций и переутомлений. Если накануне пациент заболевает или начинает себя неудовлетворительно чувствовать, то процедура должна перенестись до момента полного выздоровления мужчины.

Что такое MAR-тест?
По разным оценкам от 10 до 20 процентов бесплодия связано с иммунным фактором.
В развитии иммунного бесплодия основное место занимают аутоантитела к собственным сперматозоидам. Сбой механизмов защиты на любом уровне может способствовать появлению антиспермальных антител. Повреждение гематотестикулярного барьера открывает для иммунной системы доступ к ткани яичка.
Антиспермальные антитела могут снижать подвижность сперматозоидов, нарушать функциональную целостность мембраны сперматозоидов, повышать уровень свободных радикалов, приводить к фрагментации ДНК сперматозоидов (нарушать морфологию).
MAR-тест – основной тест на наличие иммунного фактора бесплодия, т.е. повышенного количества антиспермальных антител в сперме.
MAR-тест (mixed antiglobulin reaction) с антиспермальными антителами класса IgA и IgG проводят путем смешивания образца нативной спермы с частичками латекса или эритроцитами, покрытыми человеческими антителами класса IgA или IgG. К этой смеси добавляют IgG-антисыворотку. Образование смешанных агглютинатов между частичками и подвижными сперматозоидами показывает, что последние покрыты антителами. Диагноз иммунное бесплодие правомочен только в том случае если частички прикреплены к не менее чем 50% подвижных сперматозоидов.
В каком случае не следует сдавать MAR-тест?
MAR-тест не выполним при следующих параметрах спермы:
1) Если в спермограмме очень мало подвижных сперматозоидов или некрозооспермия (мертвые сперматозоиды).
2) При криптозооспермии (единичные сперматозоиды в эякуляте) или азооспермии (сперматозоиды в эякуляте отсутсвуют).
В такой ситуации следует обратиться к андрологу и выполнить MAR-тест после лечения.
Как сдавать спермограмму?
Для спермограммы необходимо собрать достаточное количество спермы путем мастурбации. Сперма собирается в стерильный контейнер в лаборатории в отдельной комнате для сдачи анализов. Использование презерватива запрещено, так как различные смазки повлияют на результат анализа.
Также нельзя собирать биологический материал после прерванного полового акта и орально: в сперму может попасть вагинальная микрофлора партнерши или слюна, тогда результат будет не точным.
Перед сдачей анализа мужчине необходимо как минимум за 3 суток воздержаться от половых контактов, не допускать возможности семяизвержения. Также запрещено какое-либо употребление алкоголя в этот же промежуток. А от курения табака желательно отказаться хотя бы в день сдачи анализа.
Нельзя сдавать спермограмму, если воздержание более 6 дней, так как анализ будет уже не точным. Чем больше вы воздерживаетесь, тем хуже показатели будут.
Изучаемые параметры спермограммы:
Время разжижения эякулята
Это первый изучаемый параметр. Извергаемая мужчиной сперма не является полностью жидкой. Степень разжижения определяется по изменению вязкости спермы. Нормальная сперма разжижается в течение 10 — 40 минут. Если для разжижения требуется больше времени или оно не происходит совсем, то это свидетельствует о нарушениях в работе предстательной железы.
Разжижение может влиять на оплодотворяющую способность спермиев. Данная ситуация может стать причиной мужского бесплодия.
Объем эякулята
Совместно с концентрацией сперматозоидов дает представление об общем количестве сперматозоидов, которые выходят в результате семяизвержения. Сперма объемом меньше 2 мл может говорить об олигоспермии — причине мужского бесплодия. После семяизвержения сперматозоиды оказываются в агрессивных условиях. Кислая среда влагалища губит большую часть сперматозоидов, выживают наиболее подвижные и выносливые сперматозоиды. В течение 2 — 3 часов сперматозоиды должны успеть попасть в полость матки, где условия для их жизни наиболее благоприятные. Семенная жидкость нейтрализует на время кислотность влагалищной среды, сперматозоиды имеют возможность проникнуть с меньшими препятствиями в полость матки. Если семенной жидкости мало, то ее попросту может не хватить для выполнения данной физиологической функции. Помимо этого, женский организм воспринимает сперматозоидов как чужеродных микроорганизмов, в результате чего может возникнуть шеечный фактор бесплодия. Малое количество спермы окажется недостаточным для оплодотворения яйцеклетки.
В некоторых случаях после наступления оргазма не происходит семяизвержения. Это может свидетельствовать о «ретроградной эякуляции», то есть семяизвержении в мочевой пузырь.
Цвет эякулята
Определенного параметра цвета семенной жидкости не существует. Сперма может быть беловато-сероватого, беловато-прозрачного, молочно-беловатого, желтовато-беловатого цветов. «Розоватый» оттенок спермы свидетельствует о гемоспермии — повышенном уровне эритроцитов в сперме.
Кислотность эякулята
Играет важную роль в выявлении нарушений репродуктивной и половой функции мужчины. Нормальный эякулят имеет слабощелочную реакцию среды (РН 7,2 — 8). Отклонение от данной нормы зачастую свидетельствует о нарушениях.
Количество сперматозоидов
Выражается в виде концентрации, например, количество спермиев на 1 миллилитр. Нормальный эякулят сперматозоидов должен содержать не менее 20 миллионов в 1 миллилитре и не менее 40 миллионов в общем объеме спермы.
Подвижность сперматозоидов
Сперматозоиды принято разделять на 4 категории:
- Быстрого прямолинейного движения;
- Медленного прямолинейного движения;
- Непрямолинейного (кругового или на месте вокруг своей оси) движения;
- Не движущиеся.
В процентном соотношении сперматозоидов быстрого прямолинейного движения в сперме мужчины должно быть не менее 25%. Максимальная скорость движения сперматозоидов возможна при температуре тела около 37 градусов.
Доля аномальных сперматозоидов
Количество аномальных сперматозоидов не должно превышать 50%. При этом аномальными сперматозоидами принято считать спермиев с неправильным строением. Также среди аномальных сперматозоидов иногда бывает спермагглютинация (склеивание сперматозоидов).
Урологи (андрологи) поликлиники в отрадном предлагают Вам при подозрении на мужское бесплодие сделать спермограмму. Опытные специалисты правильно расшифруют полученные данные, после которых уролог сможет назначить необходимое лечение. По всем интересующим Вас вопросам вы можете обратиться по телефонам, указанным на сайте.
Норма спермограммы
При расшифровке результатов спермограммы нормальными считаются следующие показатели:
- объем превышает 2 мл.;
- вязкая консистенция;
- разжижение происходит спустя 10-30 минут;
- вязкость составляет до 2 см;
- бело-сероватый цвет;
- специфический запах;
- мутность;
- pH насчитывает 7.2-8;
- слизь отсутствует;
- число сперматозоидов составляет 20-200 млн в 1 мл.;
- общее число сперматозоидов превышает 40 млн в эякуляте;
- число активноподвижных сперматозоидов превышает 25%;
- на неподвижные сперматозоиды приходится менее 50%;
- агрегация и агглютинация отсутствуют;
- число лейкоцитов не превышает 1 млн;
- показатель нормальных сперматозоидов превышает 50%;
- клетки сперматогенеза – 2-4;
- нормальная морфология головки наблюдается более чем у 30% сперматозоидов.
Описание
Комплексное исследование включает анализ спермограммы, MAR-тест, биохимию спермы (цинк, лимонная кислота, фруктоза) + фотофиксация (3 препарата). Профиль позволяет провести диагностику мужского бесплодия.
Спермограмма — метод исследования эякулята, который проводят с целью оценки мужской фертильности и выявления возможных заболеваний половой системы.Стандартная спермограмма включает:
- макроскопическое исследование: определение консистенции, объёма, цвета, вязкости и рН эякулята;
- микроскопическое исследование: изучение подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
MAR-тест — это анализ, при котором определяется соотношение нормальных сперматозоидов к количеству сперматозоидов с антиспермальными антителами на поверхности. Образующиеся на поверхности сперматозоидов аутоиммунные антитела IgA и IgG могут являться одной из причин бесплодия. В результате деятельности аутоиммунных антител образуется оболочка на поверхности сперматозоида, которая препятствует оплодотворению женской яйцеклетки. Это происходит из-за того, что организм из-за ряда причин стал воспринимать собственные половые клетки как чужеродные тела и атаковать их. Всемирная Организация Здравоохранения рекомендует включать этот тест в каждое исследование эякулята (спермограмму).
MAR-тест позволяет провести диагностику мужского бесплодия.Биохимия спермы (цинк, лимонная кислота, фруктоза) — исследование, которое проводится для диагностики концентрации веществ, влияющих на образование, морфологическое строение и оплодотворяющую способность мужских половых клеток. Наиболее активное участие в сперматогенезе и процессе слияния яйцеклетки и сперматозоида принимают фруктоза, лимонная кислота, цинк.Фруктоза — основа питания сперматозоидов, главный источник их энергии. Образование ее почти полностью происходит в семенных пузырьках под влиянием андрогенов, и поэтому по ее концентрации можно судить о секреторной функции семенных пузырьков.
Цинк — вырабатывается предстательной железой. Уменьшение его концентрации в эякуляте свидетельствует о понижении качества сперматозоидов, особенно это влияет на их подвижность. Для восстановления уровня цинка и повышения качества спермы мужчинам следует употреблять в пищу продукты, насыщенные цинком, а также селеном: спаржу, зелень, сельдерей, морскую рыбу и иные морепродукты.Лимонная кислота —влияет на правильное строение сперматозоидов, и их способность проникать в яйцеклетку. Снижение уровня лимонной кислоты наблюдается при воспалительных процессах в урогенитальном тракте, так как она вырабатывается предстательной железой. В таком случае выявляется снижение либо утрата функции сперматозоидов.Фотофиксация препарата — изображение на бумажном носителе, полученное при микроскопировании препарата.
Подготовка
Спермограмму сдают после полового воздержания. Рекомендуемый срок воздержания 2–7 дней. В период подготовки нельзя употреблять алкоголь в любых количествах.
За 7–10 дней необходимо исключить прием лекарственных препаратов, процедуры с перегреванием: УВЧ, сауна, баня.
В день, предшествующий выполнению анализа, желательно исключить тяжелые физические и психологические нагрузки.
После выполнения массажа простаты должно пройти не менее 3-х дней.
Если в период подготовки были простудные или другие острые заболевания, сопровождавшиеся подъемом температуры, стоит отказаться от выполнения исследования.
Показания:
- бесплодный брак;
- предполагаемое иммунологическое бесплодие у мужчин.
С помощью полученных результатов можно сделать выводы о мужском бесплодии, простатите и возможных инфекциях
Оценивать фертильность эякулята по отдельно взятым параметрам некорректно, необходимо принимать во внимание все показатели. При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1–2 недели пересдать данное исследование и с полученными результатами обратиться к андрологу, для выявления причин патологии
При повторном исследовании желательно придерживаться, по возможности, одинаковых периодов воздержания для правильной оценки полученных результатов в динамике.
Заключение
Спермограмма является доступным и быстрым методом определения проблем в работе репродуктивной системы мужчины. Не следует игнорировать консультацию специалиста и расшифровывать показатели самостоятельно. У некоторых мужчин фертильность еще больше снижается из-за психологического напряжения, вызванного обнаруженными отклонениями показателей спермограммы от норм. Дать объективную оценку состояния может только врач после изучения анамнеза.
- https://www.kp.ru/guide/analiz-spermy.html
- https://sperma-test.ru/tunel/
- https://sperma-test.ru/spermogramma/iterpretation/