Горечь во рту: причины, лечение, практические советы
Содержание:
- Физиологический белый налёт на языке
- Неприятный запах изо рта: что делать?
- Неприятный запах изо рта: причины
- Причины
- Как возникает горечь во рту?
- Физиологические причины жжения в груди
- Лечение горечи во рту народными методами
- Корректировка питания
- Ведущие причины горечи
- Методы диагностики панкреатита
- Анализ мокроты
- Кислый вкус: изжога, отрыжки, проблемы с желудком
- Диагностика
- Изжога – определение и причины возникновения
- Горечь во рту: проблемы печени
- Комментарии
Физиологический белый налёт на языке
Белый налёт на языке чаще всего обнаруживается по утрам. Ночью слюны выделяется меньше, это способствует активизации деятельности бактерий. В результате, к утру практически у всех людей на языке образуется белый налёт. Иногда ему сопутствует неприятный запах изо рта.
Как правило, такой налёт легко удаляется при утренней гигиене полости рта. Когда мы чистим зубы, целесообразно чистить также и язык, особенно его корень. Современные зубные щётки имеют специально модифицированную для этого поверхность (другая сторона по отношению к щетинкам).
Впрочем, белый налет исчезает и сам с началом дня. Он стирается при приёме пищи, а выделяющееся большее количество слюны не даёт ему вновь образоваться.
Неприятный запах изо рта: что делать?
Борьба с неприятным запахом изо рта начинается с тщательного соблюдения правил гигиены ротовой полости. Если источник запаха – деятельность бактерий, поможет правильная чистка зубов. Зубы надо чистить не только с наружной стороны, но и с внутренней, а также обрабатывать жевательную поверхность зубов. Наклон щетки должен составлять 45°. С помощью зубной нити обрабатываются труднодоступные места между зубами. Если зубы находятся в запущенном состоянии, простой чисткой зубов проблему не решить. Надо будет посетить стоматолога и удалить зубной камень, а если на зубах есть кариес – вылечить их. Рекомендуется посещать стоматолога не реже, чем один-два раза в год.
Также необходимо бороться с пересыханием слизистой рта. Если Вы почувствовали сухость во рту, сделайте несколько глотков воды, прополощите рот. Однако следует помнить, что часто возникающая сухость во рту может быть симптомом серьёзных заболеваний. Впрочем, как и сам неприятный запах. Поэтому при наличии стойкого запаха изо рта обязательно следует показаться врачу и пройти обследование.
Неприятный запах изо рта: причины
Наиболее частая причина неприятного запаха – это активная жизнедеятельность патологических бактерий в ротовой полости. Такие заболевания как кариес, периодонтит, пульпит, пародонтит, гингивит, стоматит, а также образование зубного камня могут привести к возникновению стойкого запаха изо рта.
Второе место среди причин неприятного запаха занимает сухость во рту (медицинский термин – ксеростомия). Увлажняющая наш рот слюда обладает бактерицидными качествами. Она убивает бактерии, нейтрализует продукты их жизнедеятельности, промывает и очищает ротовую полость. Если слюны вырабатывается недостаточно, то бактерии активизируются, в результате чего появляется запах. Сухость во рту может быть следствием заболеваний, приема ряда медицинских препаратов. Она также может быть обусловлена возрастом: со временем слюнные железы начинают работать менее интенсивно, меняется и состав слюны, теряются её антибактериальные свойства.
Запах также может быть вызван ЛОР-заболеваниями: ангиной, хроническим тонзиллитом, синуситом, насморком.
Еще одна причина неприятного запаха – заболевания внутренних органов. Это могут быть:
- почечная недостаточность;
- печеночная недостаточность;
- желудочные заболевания (гастрит, язва желудка);
- заболевания легких.
Курение также является причиной стойкого неприятного запаха изо рта. Запах вызывают вещества, содержащиеся в табачном дыме и оседающие в ротовой полости. Единственный способ ликвидировать неприятный запах в этом случае – бросить курить.
Причины
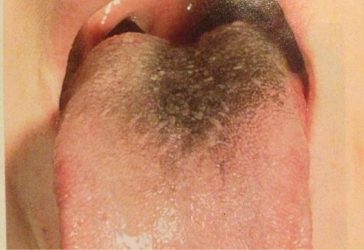
Существует множество причин коричневого налета на языке, причем они могут быть как очень серьезными, так и поверхностными и легко устранимыми.
Прием лекарств
Некоторые лекарства при приеме вызывают образование желто-коричневого налета на языке. К ним относятся антибиотики, Малавит и Фарингосепт. В инструкции обычно пишут про подобный побочный эффект, и после окончания приема любой неестественный цвет языка исчезает.
Некоторые лекарства вызывают налет на языке
Недостаток витаминов группы B
Темно-коричневый налет – это первый признак серьезной нехватки витаминов группы В. Также на слизистой языка появляются заметные болезненные трещины. Постепенно наслоения все больше утолщаются – это не опасно, но нехватка витамина способна вызвать серьезные последствия в организме.
Курение
Коричневые пятна на языке и зубах довольно часто встречаются у курящих людей. Они появляются из-за воздействия смол из сигарет.
Кофе и крепкий чай
Если вы постоянно пьете большое количество крепкого черного чая и кофе, либо горячего шоколада, но на языке обязательно будут появляться темные пятна. Обычно они очень легко удаляются при помощи щетки или даже обычного полоскания рта. С зубов удалить пигментацию сложнее.
Обезвоживание
Современный человек чаще всего сталкивается с обезвоживанием при пищевых отравлениях, из-за диареи или рвоты, хотя оно может возникнуть и из-за попадания в экстремальные условия. Другими признаками дегидратации является сильная чувство жажды, трещины на слизистых, сухость во рту, усиленное потоотделение и малое количество темно-желтой мочи. Возможны обмороки, а со временем и тяжелые изменения в организме.
Стоматит
Желто-коричневый налет на языке нередко является признаком стоматита – заболевания полости рта, которое провоцируется бактериями или грибком. При стоматите налет сначала белый, но со временем он темнеет и может стать коричневым. Налет всегда с трудом удаляется, под ним открывается красная, иногда кровоточащая слизистая. Все это сопровождается жжением и сухостью во рту.
Слева — стоматит. Справа — кандидоз
Грибковые поражения
Грибковое поражение, или кандидоз – это довольно распространенная патология. Она возникает при слабом иммунитете, ослабленном организме и болезнях зубов. Для кандидоза тоже характерен белый налет, со временем становящийся желтым или коричневым.
Заболевания ЖКТ
Если кроме налета у вас наблюдаются нарушения пищеварения, боли в животе, тяжесть, отрыжка и другие подобные симптомы, то это может быть признаком таких заболеваний желудочного-кишечного тракта, как гастрит, язва, рефлюкс или дисбактериоз. Отложения бывают как светлыми, так и темными, в зависимости от тяжести и состояния организма.
Помните, что часто других симптомов, кроме налета, у всех этих заболеваний нет, и отложения на языке
Патологии печени
Еще более серьезная причина темно-коричневого или желтоватого налета – это гепатит или холецистит. Для этих заболеваний также характерна усталость, высокая температура, нарушения аппетита, тошнота и рвота, а также резкие боли в области печени. При этом на начальных этапах о проблемах говорит только коричневатый язык
Как возникает горечь во рту?
Горечь во рту формируется по причине определенной дисфункции. Стабильность данного симптома означает, что в организме происходит некоторая неполадка, механизм которой уточнит лечащий врач.
Печень и желчный пузырь
Первые подозрения при горечи во рту падают на расстройства в функционировании печени и желчного пузыря. Эти два органа находятся в тесной взаимосвязи с желудочно-кишечным трактом. Выработка желчи входит именно в функционал печени, затем по желчным протокам она попадает в желчный пузыря, где накапливается и откуда при необходимости транспортируется в двенадцатиперстную кишку. Застой желчи на любом из этих этапов (если неправильно работает печень, желчный пузырь засорен камнями или песком, нарушена моторика желчевыводящих путей) чреват выбросом желчи в пищевод при любом резком сокращении желудка или кишки. Отсутствие боли в области печени, отсутствие ее увеличения, нормальный не желтушный цвет кожи еще не означает, что печень не перегружена и справляется со своими функциями.
При воспалении желчного пузыря, холецистите, горечь во рту непременно будет сопровождаться болью в правом подреберье, желчной рвотой, сухостью во рту, повышением температуры тела и даже желтушностью кожных покровов; в редких случаях развивается понос или запор, бессонница, повышенная раздражительность, образовывается желтый густой налет на языке и металлический привкус во рту.
Желудок и кишечник
Множество заболеваний желудочно-кишечного тракта сопровождаются нарушением оттока желчи. Периодически выработка, выброс и усвоение желчи нарушается при язвах и гастрите, дуодените, энтерите и колите, панкреатите. Фиброгастроскопия помогает определить конкретное заболевание и направление, в котором следует проводить лечение.
Гастроэзофагеальная рефлюксная болезнь проявляется поднятием кислого содержимого желудка по пищеводу, вследствие чего раздражаются его верхние участки и развивается горечь во рту, изжога. В этом случае дискомфорт случается после приемов пищи — изжога и жжение во рту, горечь и кислота во рту, отрыжка, икота, тошнота. Причина кроется в неврологических расстройствах, патологии желудка или пищевода. Устранить проблему удается посредством нормализации режима питания и отказа от потребления больших и несбалансированных порций пищи. После трапезы нельзя принимать горизонтальное положение, нужно исключить жирную и острую пищу, цитрусовые и шоколад.
Диспепсия желудка представляет собой нарушение деятельности желудка. Из симптомов выделяют быстрое насыщение и чувство тяжести в желудке, дискомфорт в желудке, неприятный запах изо рта. Горечь появляется после еды, утром сочетается с изжогой и тошнотой, метеоризмом.
Лямблиоз
Паразитарные инвазии в тонком кишечнике, как например проникновение лямблий, провоцируют деструктивные изменения в нем. Суть в том, что прикрепление лямблий к слизистой оболочке кишечника провоцируют ее раздражение, нарушается пищеварительный процесс, возникают боли, вздутие, урчание живота, снижается аппетит, развивается утомляемость. Решить проблему можно при помощи народных средств (отвары пижмы или полыни) или же посредством обращения за профессиональной помощью.
Гормональные нарушения
При гипертиреозе, когда щитовидная железа выделяет повышенное количество тиреоидных гормонов. При гипотиреозе происходит обратный процесс. Вместе с тем случается повышенный выброс адреналина и норадреналина, а они оказывают влияние на спазмы мышц желчевыводящих путей. Этот процесс лежит в основе дискинезии желчевыводящих путей и появление горечи во рту развивается именно вследствие того. Лечение следствия гормонального расстройства не будет эффективным без воздействия непосредственно на причину заболевания, то есть на гормональный сдвиг.
Еще одним эндокринным заболеванием, проявляющимся гречью во рту, может быть сахарный диабет. Горький привкус обычно сопровождает повышение уровня глюкозы в крови. Параллельно с тем обычно ухудшается зрение, усиливается потивость, «горят» стопы и ладони. Состояни требует немедленной нормализации.
Физиологические причины жжения в груди
Специалисты выделяют ряд инициирующих факторов такого явления, как чувство жжения в грудной клетке. Наиболее распространённым из них является неправильное питание, включающее в себя жирную, острую, солёную пищу, газированную воду и fast-food, наряду с частым перееданием или потреблением еды перед сном.
Вышеперечисленное приводит к тому, что содержимое желудка попадает в пищевод, где раздражает слизистую, чем и вызывает дискомфортные ощущения. Они сопровождаются подташниванием, изжогой и отрыжкой, а также вздутием живота. Для того, чтобы исключить подобное, достаточно изменить рацион питания, минимизировав вышеперечисленные продукты, оптимизировав размеры порций и исключив потребление пищи перед сном.
То же самое можно сказать и о чрезмерном потреблении кофе и спиртных напитков, а также о курении. Все они способны стать причиной жжения в грудной клетке, которое прекратится как только их потребление будет сведено в рамки разумного
Важно понимать, что оно не является нормой и его появление — повод для визита к врачу
Ряд причин связан с заболеваниями сердечно-сосудистой системы, характеризующихся неспособностью сосудов обеспечить сердце достаточным объёмом кислорода. Такое происходит при ишемии, проявляющейся местным снижением кровоснабжения вследствие сужений или закупорки артерий, из-за чего страдает самый важный орган человеческого организма.
Не стоит забывать о факторах неврологического характера, когда жжение возникает из-за компрессии или поражения нервного окончании или в стрессовых ситуациях, при нервно-психических расстройствах. Помимо этого, его могут вызвать патологические состояния, характеризующиеся поражением бронхиальной слизистой или трахеи.
Лечение горечи во рту народными методами
Лечение горечи во рту народными методами это хороший способ избавиться от неприятных симптомов. В большинстве случае возникает привкус в ротовой полости из-за проблем с органами пищеварения. Поэтому устранять проблему нужно именно в них.
Эффективным средством является кисель из льняного семени. Он помогает устранить горечь сразу после еды. Чтобы приготовить средство нужно взять ложку основного ингредиента и растереть его. После чего полученная кашица заливается кипятком в размере 200 мл, остужается и выпивается по 100 мл утром и вечером. Принимать средство нужно на протяжении 4-5 дней.
Если горечь возникла на фоне стресса, то использовать можно успокоительные средства. Подойдет настой валерианы, пустырника, пиона и другие.
Чтобы облегчить неприятный привкус, достаточно попробовать кушать фрукты и жевательные резинки. Подойдет также гвоздика и корица. Значительно снижают неприятный привкус лимоны, апельсины, грейпфруты, помела и мандарины.
Положительно скажутся на состоянии человека свежевыжатые соки. К ним относят морковный, картофельный и сделанный из петрушки. Не стоит обходить стороной фруктовые напитки, желательно чтобы они были из цитрусовых. Это прекрасно повышает слюноотделение и благоприятно сказывается на состоянии человека в целом.
Обильное питье способно облегчить ситуацию. Большое количество жидкости выводит токсины и вредные вещества из организма. Желательно употреблять не менее 2-2,5 литров воды. Ежедневно рекомендуется применять отвары из мяты, калины, шиповника и смородины.
Диетическое питание позволит убрать горечь во рту. Данное явление возникает из-за употребления тяжелой пищи. Поэтому нужно кушать жареное, жирное, копченое и сладкое в ограниченных количествах.
Сборы трав. Они широко применяются людьми для устранения горечи во рту. Для приготовления средства нужно взять листья мяты, мелиссы, руты, травы душицы и чабреца. Все это смешивается в сочетании 3:2:1:1:2:2. Трава тщательно измельчается и заливается двумя стаканами кипятка. Затем оставляется на 2 часа. Полученное средство подходит для полоскания рта. Процедура повторяется каждый раз, как начинает появляться горечь. Можно использовать ромашку, укроп, семена фенхеля, розмарин, эстрагон и шалфей.
Лечение кукурузой и льном. Достаточно взять кукурузные рыльца, залить их кипятком, и наставить на протяжении нескольких часов. Полученное средство применяется по 40 мл 4 раза в сутки. Курс лечения длительный и составляет не менее полугода. Аналогичным способом «работает» и лен. Правда, применяют его на протяжении 3-5 дней.
Устранение проблемы хреном и маслом. Два компонента соединяются между собой в соотношении 1:10 и подогреваются на медленном огне. Затем нужно оставить все на 15 минут. После чего лекарство профильтровывается и употребляется по одному глотку до 6ти раз в сутки. На третий день горечь проходит. Масло «работает» немного по-другому. Нужно капнуть несколько капелек средства в рот и подержать их на протяжении 3-5 минут, не глотая. Затем выплюнуть и ротовую полость прополоскать слабым раствором марганцовки.
Лечение ромашкой и календулой. Столовую ложку сырья заливают стаканом кипятка, и дают немного потомиться на огне. Затем средство нужно оставить на 5 часов и пить как обыкновенный чай. Календула заваривается аналогичным способом. Но ее принимать можно только перед едой, 4 раза сутки. Лечение горечи во рту должно быть не только эффективным, но и согласованным со специалистом.
Корректировка питания
При нарушении работы ЖКТ и печени возникает необходимость в коррекции рациона. Среди допустимых продуктов следует выделить каши и кисломолочные продукты, овощи и некислые фрукты, ягоды и зеленый чай.
Запрещено включать в рацион:
- жирные сорта мяса и рыбы;
- острые специи и приправы;
- хлебобулочные изделия;
- сладости и кислые фрукты, ягоды;
- овощи, в составе которых имеется крахмал;
- спиртные напитки, кофе и черный чай.
В целом не нужно заниматься самолечением и принимать медикаменты без рекомендаций специалиста. Поэтому за терапией обратитесь к доктору – он назначит необходимые лекарства.
Ведущие причины горечи
Ведущие причины горечи рассматриваются при наличии значительных патологических изменений в пищеварительной системе. Главными из них являются заболевания двенадцатиперстной кишки, воспалительные процессы в желудке, при которых происходит недостаточное усвоение питательных веществ и накопление шлаков.
Также основные причины горечи выявляются благодаря нарушенной моторной активности стенок желудка, а также частым рефлюксным процессам концентрированной соляной кислоты в ротовую полость. Явный дисбаланс в среде полезной кишечной микрофлоры может также приводить к формированию горького вкусового ощущения в ротовой полости. Присоединение к патологическому процессу отдельных кишечных паразитов может также провоцировать появление горьковатого привкуса.
К важным причинам горечи стоит отнести многочисленные стоматологические заболевания. Яркие воспалительные процессы в деснах, а также в слизистой оболочке языка, чувствительность к медикаментозным агентам в подвергающихся лечению зубах могут вызвать горький привкус. Дополнительное негативное влияние на возникновение неприятного ощущения оказывают многочисленные воспалительные заболевания печени, расстройства регуляции работы периферической нервной системы, нарушение функций эндокринной системы.
Методы диагностики панкреатита
Наибольшую трудность вызывает диагностика хронического панкреатита.
Хронический панкреатит часто развивается как самостоятельное заболевание, а не как осложнение острого панкреатита. При этом лечение хронического панкреатита лучше начинать на ранней стадии, не доводя дело до острых приступов.
Для своевременного выявления и диагностики хронического панкреатита необходимо ежегодно проходить профилактическое обследование, а также обращаться к врачу-гастроэнтерологу при первых подозрениях на заболевание.
Для диагностики панкреатита могут использоваться следующие диагностические методы:
Общий анализ крови
Общий анализ крови при панкреатите выявляет повышение лейкоцитов (в десятки раз), значительное повышение СОЭ.
Биохимический анализ крови
При панкреатите основным показателем биохимического анализа является панкреатическая амилаза (её уровень при заболевании возрастает в десятки раз). Также ожидаемо повышение других ферментов поджелудочной железы, глюкозы и холестерина.
Биохимический анализ мочи
В случае панкреатита следует ожидать повышение такого показателя биохимического анализа мочи, как дистаза (альфа-амилаза). Наиболее показателен анализ свежей мочи (в режиме CITO).
Исследование кала
При панкреатите проводится исследование кала (копрограмма). Исследование определяет степень непереваривания пищи, а также соотношение пищеварительных ферментов. Могут быть выявлены бактерии, размножившиеся в результате нарушения работы кишечника и скопления в нём остатков пищи.
УЗИ
УЗИ поджелудочной железы позволяет подтвердить диагноз (обнаружить воспалительный процесс в поджелудочной железе). С помощью УЗИ можно оценить размеры поджелудочной железы, состояние её ткани и протоков.
Рентгенография брюшной полости
Рентгенография позволяет обнаружить камни в поджелудочной железе и её протоках. В настоящее время более предпочтительным методом исследования является компьютерная томография органов брюшной полости.
МСКТ брюшной полости
Компьютерная томография брюшной полости позволяет выявить осложнения панкреатита – такие, как камни, кисты и опухоли (доброкачественные или злокачественные), поражения соседних органов.
Магнитно-резонансная томография (МРТ)
МРТ является наиболее информативным методом исследования поджелудочной железы при подозрении на панкреатит. Метод позволяет выявить хронический панкреатит на ранних стадиях, ещё до появления изменений в мягких тканях. С помощью МРТ возможна дифференциальная диагностика хронического и острого панкреатитов.
Гастроскопия
Гастроскопия при панкреатите даёт возможность оценить вовлечённость в патологический процесс желудка и двенадцатиперстной кишки. В некоторых случаях с помощью гастроскопии можно установить, что спровоцировало развитие острого воспаления.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Анализ мокроты
Цвет – только одна из характеристик; чтобы вывод о заболевании был точным, необходимо получить больше данных. Для этого проводится лабораторное исследование мокроты. Оно включает в себя не только клинический анализ (оценивается общее количество, цвет, запах, наличие патологических примесей), но и изучение мокроты под микроскопом (как в естественном виде, так и специально окрашенной). Микроскопическое исследование позволяет обнаружить волокнистые и кристаллические образования, клеточные элементы, грибы, бактерии и паразитов.
Но патогенные микроорганизмы не всегда удаётся обнаружить с помощью микроскопии. Для точной идентификации возбудителя проводятся другие виды исследований – бактериальный посев или ПЦР.
Сбор мокроты для анализа, как правило, проводится пациентом самостоятельно. Чтобы мокроту было проще собрать (чтобы она лучше отделялась), накануне стоит выпить побольше жидкости. Мокрота собирается до завтрака. Предварительно нужно как следует почистить зубы и прополоскать рот, чтобы в пробу не попали бактерии из полости рта. Сбор производится в контейнер для анализов, который продаётся в любой аптеке. Достаточно 5 миллилитров слизи. Если мокрота не отходит, можно сделать ингаляцию, используя дистиллированную воду с содой или солью.
При проведении бронхоскопии (эндоскопического исследования дыхательных путей) забор мокроты может быть проведён с помощью эндоскопа.
Кислый вкус: изжога, отрыжки, проблемы с желудком

Очень часто наличие кислой отрыжки или развивающаяся изжога приводят к неприятному вкусу кислоты во рту. Такое типично для поздних сроков беременности и для людей, у которых выражено ожирение в области живота. От изжоги с отрыжками, кислого вкуса во рту по утрам могут страдать любители ночных перекусов. Постоянное ощущение кислого на языке нередкий признак гастритов с повышенной кислотностью, а также наличия кислотного рефлюкса. Изжога и кислый привкус во рту также типичны для язвенного поражения желудка. Такие проблемы сопровождаются вздутием живота, болями, тошнотой и рвотой, проблемами со стулом и недомоганиями.
Могут давать кислый привкус болезни зубов и десен — гингивит и пародонтоз, которые сопровождаются болезненностью, кровоточивостью и плохим запахом изо рта.
Диагностика
Осмотр полости рта – первое, что сделает врач при жалобах на ощущение обожженного языка, хотя бы для того, чтобы исключить настоящий ожог.
При подозрении на воспаление в полости рта врач назначит общий анализ крови и в некоторых случаях исследование на возможных микробов-возбудителей различных воспалительных заболеваний.
Для исключения сахарного диабета проводится биохимическое исследование крови и мочи, измеряют вес пациента, окружность талии, артериальное давление, а также при необходимости и другие исследования. Кроме эндокринолога, пациент проходит обследование у невролога, кардиолога и других специалистов.
Изжога – определение и причины возникновения
Этот недуг является следствием выброса не до конца переваренной пищи, смешанной с соляной кислотой, из желудка обратно в пищевод из-за ослабленного сфинктера (клапана), находящегося между ними.
Также причиной жжения в пищеводе может быть повышенное выделение желудочного сока или нарушение сокращения мышц полых органов желудочно-кишечного тракта.
Терапия
 Способы борьбы с этим заболеванием описаны ниже. Главное, при обнаружении у себя данной проблемы не стоит забывать о том, что грамотно определить и указать причины и лечение изжоги может лишь специалист.
Способы борьбы с этим заболеванием описаны ниже. Главное, при обнаружении у себя данной проблемы не стоит забывать о том, что грамотно определить и указать причины и лечение изжоги может лишь специалист.
Лечение медикаментами
Для лечения изжоги подходят следующие препараты:
- Препараты, защищающие слизистую оболочку от действия раздражающих веществ.
- Группа альгинатов.
- Средства, подавляющие выделение желудочной кислоты.Блокаторы чувствительных к гистамину рецепторов.
- Прокинетики.
Домашнее лечение
Известные средства от изжоги, которые могут применяться дополнительно с основным лечением:
- 1-2 столовые ложки свежего картофельного сока перед едой.
- Принимать перед сном отвар из двух столовых ложек льняного семени и 300 мл горячей воды.
- Перед каждым приемом пищи съедать одну столовую ложку гречневой муки.
- Измельченная сырая морковь.
- Семена подсолнуха.
Горечь во рту: проблемы печени
Ощущение горечи во рту типично для любителей поесть на ночь жирной пищи, острой и жареной картошки и мяса, а также для любителей спиртного. Часто могут давать горечь во рту принимаемые антибимикробные средства и антигистаминные препараты. Если же такое ощущение становится практически постоянным, возникает не только по утрам, но и в течение дня, необходимо проведение УЗИ печени и желчного пузыря, скорее всего при этом выявятся серьезные проблемы. Горечь во рту возникает потому, что часть содержимого кишки забрасывается в желудок и оттуда в пищевод и рот, особенно при наличии дискинезии кишечника и желчных путей. Может наблюдаться подобное ощущение при наличии глистов и лямблий, а также на фоне желчнокаменной болезни и холецистита. Помимо горечи во рту, для них типична тошнота, боль и тяжесть под правыми ребрами, поносы и запоры.