Дети с дцп: как им адаптироваться в «мире здоровых»?
Содержание:
Причины ДЦП
Термин «детский церебральный паралич» включает в себя синдромы, возникающие в результате повреждений коры головного мозга на ранних стадиях развития ребенка и проявляющиеся в двигательных расстройствах: неумение удерживать нормальную позу и выполнять произвольные движения. Нарушение координации движения, парезы и параличи ведут к изменениям психики, расстройству речи, слуха, зрения, других видов чувствительности. Еще в позапрошлом веке причиной возникновения болезни считали неудачные роды, перинатальные повреждения центральной нервной системы, а также постнатальные травмы на ранних стадиях развития детского мозга. Но З.Фрейд будучи хорошим неврологом на основе своих исследований доказал, что нарушение развития головного мозга возникают еще во внутриутробном периоде.
Современные исследования сходятся на том, что большинство случаев детского церебрального паралича вызвано скорее натальными и перинатальным вредностям, нежели факторами механического воздействия на плод во время и после родов. Большое значение имеет здоровье матери, от того в каком состоянии находятся ее соматическая и иммунная системы, от качества инфекционных заболеваний перенесенных во время беременности, имеются ли вредные привычки, количество предшествующих выкидышей, мертворождение, осложнение предыдущих беременностей, бесплодие, попытки прервать беременность, а также генетическая предрасположенность.
О причинах детского церебрального паралича как таковых говорить не принято. Говорят о факторах риска, которыми являются:
-
Возраст матери. Первородящие мамочки моложе 18 и старше 30 лет с неустойчивым социальным положением, страдающие поздними токсикозами, чаще других травмируемы в родах.
-
Эндокринные и соматические заболевания матери во время беременности: гипертония, сахарный диабет I типа, приобретенный в детском возрасте, недостаточность маточно-плацентарного кровообращения, артериальная гипертензия, пороки сердца. Все это приводит к нарушению кровообращения, угрозе выкидыша, отслойке плаценты, преждевременным родам.
-
Инфекционные заболевания во время беременности. Врожденная краснуха в I триместре беременности составляет от 16 до 59 % риска поражения ЦНС. А также врожденная цитомегалия, врожденный токсоплазмоз, менингиты, менингоэнцефалиты повышают риск врожденного поражения мозга. Негативное влияние оказывают вирусы, микоплазма, простейшие грибы, герпес, стрептококки группы В, листерии, кишечная палочка и др.
-
Непрерывное курение матери во время беременности, алкоголизм, несбалансированное питание.
-
Иммунологическая несовместимость матери и ребенка по антигенам эритроцитов, которые есть у эмбриона, но отсутствуют у матери.
-
Вредное воздействие лекарственных препаратов, которые приводят к несовместимости биологически активных веществ: нейромедиаторов, гормонов.
-
Удушающее действие веществ химического производства: формальдегидов, сероводорода, хлорвинила, сероуглерода, фенола, сернистого газа, метилметакрилата, аэрозоли серной кислоты. Многие из этих веществ являются продуктами производства различных синтетических тканей, лакокрасочных изделий, строительных смесей и вызывают поражение внутренних органов у плода.
-
Стрессовое состояние матери во время беременности. Этот фактор риска стал наиболее «популярен» в последнее десятилетие. При стрессе в организм матери выделяются определенные гормоны, которые развивают спазм сосудов матки и пуповины.
-
Поздние токсикозы, которые приводят к плацентарной недостаточности и гипоксии плода.
-
Угроза выкидыша. Маточные кровотечения, происходящие вследствие отслойки плаценты.
-
Внутричерепная родовая травма и асфиксия в родах.
-
Генетически-детерминированное предрасположение структур мозга к воздействию гипоксии.
Медикаментозное и хирургическое лечение ДЦП
- Медикаментозное лечение ДЦП
Медикаментозное лечение назначается в случае острого поражения мозга малыша в первые полгода его жизни. В период формирования ДЦП медикаментозную терапию могут назначить пациентам, которых беспокоят судороги. Иногда лекарства применяются для снижения непроизвольных движений и спастики мышц. Необходимо помнить, что в случае с ДЦП медикаментозное лечение является исключительно дополнительным, а не основным. Без физической реабилитации ни консервативные, ни хирургические методы лечения не помогут больному устранить основные симптомы заболевания. Для устранения судорог больным назначают следующие группы препаратов:
- Антиконвульсанты, которые способны довольно быстро прекратить судорожную активность и предотвратить ее повторное появление.
- Бензодиазепины — эти препараты воздействуют на химические процессы, происходящие в мозге. Чаще всего из этих препаратов используется диазепам, с помощью которого удается в экстренных ситуациях устранить судороги или эпилептический приступ.
Медикаментозная терапия подбирается для каждого больного зависимо от тяжести судорог, их частоты и вида. Для устранения спастики в мышцах (особенно после хирургического вмешательства) больным могут назначить следующие препараты:
- дантролен — влияет на процесс сокращения мышц;
- баклофен — способен блокировать сигналы, идущие от спинного мозга к мышцам;
- диазепам — воздействует на организм как общий релаксант мозга.
Для снижения интенсивности непроизвольных движений пациентам обычно назначают медикаменты допаминергического или антихолинергического действия. Первые существенно повышают в мозге уровень допамина, что снижает патологические движения и ригидность мышц. Вторая группа препаратов направлена на снижение активности ацетилхолина, который активизирует процессы сокращения мышц.
Так как детский церебральный паралич имеет неврологическую симптоматику, для его лечения активно используются ноотропные медикаменты, которые стимулируют психическую активность. Для устранения такого симптома болезни, как ходьба на цыпочках, врачи могут назначить ботулотоксин типа А. Этот препарат способен устранять чрезмерную напряженность спастических мышц.
Хирургическое лечение ДЦП
Наиболее результативным хирургическим методом лечения детского церебрального параличасчитается ортопедическая операция, направленная на устранение костных деформаций и укорачивание мышц. Пациентам, у которых нет возможности ходить самостоятельно, такая операция поможет улучшить возможности сидеть, а также устранит болевые синдромы. Дети с потенциалом к ходьбе после операции смогут гораздо легче передвигаться. Больным с ДЦП также часто назначают операции, направленные на коррекцию сколиоза, удаление и перенос сухожилий, исправление патологического положения конечностей, а также снижение дисбаланса спастических мышц.
В последние годы изменился подход к проведению ортопедических операций. Раньше врачи старались выполнить все необходимые хирургические вмешательства практически за один раз в возрасте пациента от 7 до 10 лет. Такая тактика позволяла существенно сократить пребывание ребенка в стационаре. Однако сегодня большинство процедур проводятся в амбулаторных условиях либо в стационаре, но с небольшим сроком пребывания. После операции дети зачастую могут довольно быстро вернуться к привычному образу жизни.
Врачи выполняют операции по мере надобности, ориентируясь при этом на возраст пациента и уровень развития моторики. Например, операцию по устранению спастичности мышц ног, которая препятствует нормальной походке, целесообразно проводить в возрасте 2-4 лет. Наилучшим временем для операции на удлинение ахиллова сухожилия считается период 7-8 лет.
Одним из инновационных методов лечения ДЦП считается селективная дорзальная ризотомия. Эта операция направлена на снижение спастики мышц и улучшение способности стоять, ходить и сидеть. Еще одним современным нейрохирургическим методом устранения симптомов ДЦП считается введение в спинномозговой канал препарата Баклофен.
ДЦП у детей: симптомы
Можно ли вылечить ДЦП у ребенка?
Существует определенная «стратегия», в соответствии с которой развивается ребенок: трехмесячный малыш держит голову, четырехмесячный — переворачивается на спинку и на живот, шестимесячный — садится, годовалый — ходит и говорит простейшие слова, а в два года — строит фразы. Если что-то происходит «не по правилам», специалисты считают такие нарушения задержкой моторного развития и одним из факторов риска развития ДЦП.
Этот диагноз иногда ставят сразу после рождения, а иной раз — и в годовалом возрасте, поскольку признаки ДЦП у детей до года распознать не всегда возможно. Ведь ДЦП может скрываться под «маской» синдрома мышечного гипертонуса, дистонии, гипотонии, повышенной нервно-рефлекторной возбудимости. Если у малыша есть подобные заболевания, его стоит регулярно показывать неврологу, ортопеду и логопеду. Ведь чем раньше специалисты обнаружат патологии, указывающие на ДЦП, тем лучше
И очень важно не пропустить момент их формирования. Пока малыш не достиг года, невролог может простимулировать его развитие
Но если к годовалому возрасту стимуляция не дает результатов, ребенку ставят диагноз ДЦП. Это значит, что какие-то изменения в мозге уже закрепились и вылечить их не удастся. С этого момента помощь врача-невролога отходит на второй план, а на первый выходит работа ортопеда, реабилитолога, психолога и логопеда.
Комментарий специалиста:
Диагноз ДЦП у малыша до года установить сложно, но невролог с опытом уже с первых месяцев жизни новорожденного заподозрит проблемы психомоторного развития и угасания безусловных рефлексов. Если это произойдет, то в раннем возрасте малыша его родители могут получить хорошую новость: поскольку мозг ребенка еще имеет определенную пластичность, значит, компенсаторные возможности его организма можно простимулировать и избежать диагноза ДЦП. Но если время упущено и у ребенка уже начали развиваться патологические синкинезии (непроизвольные движения руками и ногами) — тогда малышу, скорее всего, будет поставлен диагноз ДЦП и назначена медикаментозная и реабилитационная терапия.
После постановки диагноза состояние ребенка будут оценивать несколько специалистов: невролог, ортопед (он осмотрит — нет ли у малыша подвывихов в тазобедренных суставах), окулист (установит ретинопатию — проблемы при кровоснабжении сетчатки глаза), педиатр (в целом посмотрит на соматическое здоровье ребенка), логопед (скажет, какие существуют задержки в познавательном и предречевом развитии). На основании оценки состояния ребенка врачи лечебной физкультуры назначат индивидуальный комплекс процедур, который ребенку с ДЦП предстоит проходить всю жизнь для того, чтобы стимулировать психическое, речевое и физиологическое развитие. Хорошо развиваться малышам с ДЦП помогает остеопатическая помощь, иглорефлексотерапия, массаж, плавание, кинезиотерапия, которую дополняют специальные упражнения для детей с ДЦП (они формируют у ребенка каждый отдельный навык движения руками и ногами). При этом снижается гипертонус, становится гораздо меньше патологических рефлексов и поз. После фиксации кинезиотейпов на теле ребенок может заниматься с мячом, валиком, на беговой дорожке, велосипеде, на специальных качелях и тренажерах.
Массаж при ДЦП у детей в современных методиках часто сочетают с парафинотерапией, электрофорезом, гальванизацией и другими физиопроцедурами, которые помогают улучшить лимфодренаж, нормализовать мышечный тонус. Для улучшения координации и интеллектуальных навыков используются методы мануальной терапии: врач воздействует на биоактивные точки и добивается хороших результатов, увеличивая объем движений ребенка, помогая улучшить речь, снять выраженность косоглазия, постепенно выработать навыки самообслуживания. При этом родителям ребенка с ДЦП необходимо быть готовыми к тому, чтобы проходить вместе с малышом весь курс 3-4-часовой реабилитации по 5 раз в неделю. Кроме того, родителей специально обучат определенным комплексам упражнений, который необходимо также выполнять с ребенком дома.
Спастическая гемиплегия/Унилатеральный церебральный паралич
Наиболее широко распространенной классификацией нарушений ходьбы при спастической гемиплегии является классификация, предложенная Winters и соавт. в 1987 году. В рамках спастической гемиплегии они выделили четыре типа нарушений, что основано на кинематике в сагиттальной плоскости.
- Тип 1: слабые дорсифлексоры стопы (свисающая стопа).
- Тип 2: тип 1 + контрактура треглавой мышцы голени.
- Тип 3: тип 2 + спастичность хамстрингов и/или прямой мышцы бедра.
- Тип 4: тип 3 + спастичность флексоров и аддукторов бедра.
Гемиплегия 1-го типа
Гемиплегия 1-го типа
При гемиплегии 1-го типа наблюдается «свисание стопы», что отчетливо проявляется в фазе переноса цикла ходьбы из-за нарушения селективного контроля дорсифлексоров стопы. Контрактура икроножных мышц отсутствует, поэтому в фазе опоры дорсифлексия стопы относительно нормальная.
Лечение
Единственное, что может понадобиться, так это ортез на голеностопный сустав. Мероприятия по уменьшению спастичности или оперативное лечение не требуются.
Гемиплегия 2-го типа
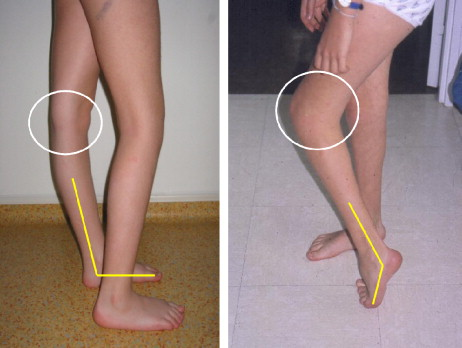
Гемиплегия 2-го типа
Данный тип нарушения ходьбы встречается наиболее часто. Истинный эквинус наблюдается в фазе опоры. Это обусловлено спастичностью и/или контрактурой трехглавой мышцы голени.
Для гемиплегии 2-го типа можно выделить две подкатегории:
- эквинус + нейтральное колено и разогнутое бедро;
- эквинус + рекурвация колена и разогнутое бедро.
Степень выраженности свисающей стопы зависит тяжести нарушения функции передней большеберцовой мышцы и других мышц, осуществляющих тыльное сгибание стопы во время фазы переноса. Истинный эквинус характеризуется плантарной флексией и наблюдается на протяжении большей части фазы опоры. При выраженной плантарной флексии и экстензии бедра может возникать рекурвация коленного сустава.
Лечение
При легких контрактурах эффективно использование ортезов. Также они показаны при наличии такой проблемы, как свисающая стопа. Выраженная контрактура требует удлинения комбаловидной и икроножных мышц. Гемиплегия 2-го типа с фиксированной контрактурой трехглавой мышцы голени является единственным показанием для изолированного удлинения ахиллова сухожилия.
Если коленный сустав является полностью разогнутым или находится в состоянии рекурвации, то наиболее подходящим вариантом ортеза является шарнирный ортез с упором для стопы. Упор необходим при недостаточной силе мышц, осуществляющих тыльное сгибание стопы во время фазы переноса, поскольку он ограничивает плантарную флексию в голеностопном суставе. У детей старшего возраста с прогрессирующей вальгусной деформацией использование ортезов неэффективно, поэтому они нуждаются в оперативном лечении.
Гемиплегия 3-го типа
Гемиплегия 3-го типа характеризуется спастичностью или контрактурой трехглавой мышцы голени, невозможностью осуществления дорсифлексии стопы в фазе переноса и «согнутой» походкой, обусловленной укорочением хамстрингов и квадрицепсов.
Лечение
Эффективно использование жестких или шарнирных ортезов. Выбор должен осуществляться с учетом плантарной флексии и экстензии бедра. На более поздней стадии лечение может включать удлинение мышц/сухожилий с целью устранения контрактуры трехглавой мышцы голени.
Гемиплегия 4-го типа
При гемиплегии 4-го типа наблюдается гораздо более выраженная проксимальная вовлеченность, и картина аналогична той, что наблюдается при спастической диплегии. Однако, поскольку вовлечение является односторонним, будет наблюдаться выраженная асимметрия, включая ретракцию таза. В сагиттальной плоскости мы увидим эквинус, флексию колена и бедра, а также передний наклон таза.
Лечение
Ведение пациентов с гемиплегией 4-го типа аналогично тому, что осуществляют при гемиплегии 2-го и 3-го типов по отношению к дистальным проблемам
Тем не менее, наблюдается высокая частота подвывихов тазобедренного сустава, поэтому важно тщательное рентгенологическое обследование таких пациентов. Приведение и внутренняя ротация бедра обычно требуют удлинения аддукторов и проведения ротационной остеотомии бедренной кости
Невозможность решить проблему приведения и внутренней ротации бедра означает, что любое дистально сфокусированное вмешательство потерпит неудачу и общий результат будет плохим.
Остеопатия в коррекции энцефалопатии новорожденных.
Органические нарушения развития головного мозга у младенцев необходимо выявлять и лечить немедленно.
Из-за нейронных нарушений возникают заболевания внутренних органов ребенка. Поврежденная сеть начинает управлять всем организмом. Происходит также и обратное влияние: нормализация почек, печени, легких воздействует на нейронные связи. Поэтому при стабилизации мозга необходимо учитывать общую картину развития организма, искать варианты комплексного лечения.
Остеотерапия – одна из ветвей восстановительной медицины. Человек рассматривается как единая целостная схема. Основные принципы методики провозглашены более 30 лет назад. За несколько десятилетий выработаны новые подходы, найдены способы управления, приобретен практический опыт
Медикаментозные препараты используются с большой осторожностью или отсутствуют вообще. Лечение происходит с помощью мобилизации всех элементов, включенных в восстановление
Преимущества данной области медицины в том, что препараты практически не применяются. Ребенок активизирует свои внутренние резервы. Комплексное лечение – основа теории.
фасциальный
Краниосакральный (cranium-череп, sacrum-крестец) путь основан на теории, согласно которой кости черепа подвижны (раньше считалось, что подвижна только нижняя челюсть). Динамика их движения незаметна и строго подчиняется импульсам мозга. Если организм в целом и главный центр управления функционируют нормально, то ритм движения элементов черепа четкий и правильный. Сбой мозговых импульсов на фоне энцефалопатии свидетельствует об отклонениях от нормы. Изучение ритмики движения черепных участков детей используется не только для диагностики и выявления нервной деструкции, но и для обратного процесса. Через систематизацию импульсов возможно воздействие на поврежденную зону. Особенно эффективен данный способ в устранении последствий энцефалопатии.
Лечение участков мозга устраняет симптомы болезни, нормализует внутричерепное давление детей и может привести к восстановлению пораженных участков.
Объектом структурального воздействия выбран опорно-двигательный аппарат новорожденного.
Костная и хрящевая субстанции оказывают влияние на функцию спинного мозга. Нейронные волокна, вены, связанные с позвоночником, также встроены в общую схему. Лечение конечностей, шеи, хребта способствует нормализации отдельных поврежденных зон головного мозга, пострадавших вследствие патологии (перинатальная энцефалопатия).
Структуральная теория в энцефалопатии оперирует мерами воздействием на кости и для избавления от проблем формирования плода и их влияния применяется нечасто.
3. Фасциальный метод.
Фасциальная терапия исследует мягкие ткани, слизистые оболочки, кровопроводящие пути. Лечение энцефалопатии основано на вырабатывании нейронных связей между отдельными участками тела. Фасциальный способ устраняет вегетативно-висцеральные расстройства мозга детей и их следствие — гипервозбудимость. Лечение энцефалопатии фасциальными приемами заключается в коррекции мышечной дистонии, если есть признаки повышенного тонуса мышц.
Висцеральная терапия использует способность внутренних структур к взаимодействию и взаимовлиянию. Так, билирубиновая энцефалопатия требует синхронизации работы печени.
Синдром церебральной ишемии, связанный с гипоксией, проявляется в неправильной деятельности сердца и легких. Лечение осуществляется комплексное (препараты используются минимально).


Лечение
Ниже приведены некоторые наиболее распространенные методы лечения и возможные преимущества каждого из них.
- Физическая терапия: хорошо для всех, чтобы улучшить функцию.
- Пероральные препараты (например, баклофен): неясные преимущества, возможны побочные эффекты.
- Инъекции ботокса: уменьшают спастичность (потому что вызывает временную слабость), но характеризуются кратковременным эффектом (несколько месяцев), в связи с чем введение препарата приходится регулярно повторять.
- Ортопедическая хирургия: высвобождение мышц и сухожилий для улучшения подвижности и улучшения сидения и ходьбы. Это лучший выбор в отношении фиксированных деформаций. Однако, есть и свои особенности — риск чрезмерного ослабления или удлинения мышц, необходимость повторения операций и некоторые другие. Чрескожное высвобождение мышц/сухожилий имеет меньше рисков (например, чрезмерное удлинение или ослабление мышц). Однако, это требует тщательной оценки и часто сочетается с селективной дорсальной ризотомией.
- Баклофеновая помпа: насос помещается в брюшную полость и баклофен автоматически подается в мышцы. Это может значительно снизить спастичность, но есть некоторые особенности — проблемы при работе насоса, необходимость периодической замены, возвращение спастичности при поломке/извлечении помпы.
- Селективная дорсальная ризотомия (СДР: нейрохирургическая операция по снижению спастичности. Данный вариант подходит не всем. Оптимальный возраст для проведения операции составляет 2-5 лет. Спастичность снижается, особенно у детей с гемиплегией и диплегией. Однако, при квадриплегии результатов может и не быть.
Таким образом, функциональные движения можно улучшить (ползание, сидение, ходьба), но это зависит от возраста, силы мышц и степени спастичности. Часто это помогает предотвратить будущие операции, потому что будет развиваться меньше деформаций, особенно у детей, которые самостоятельно ходят после СДР.
Более поздние признаки ДЦП
- Нарушена общая двигательная функция.
Ограничение степени подвижности в целом, возможность приподнимания, ползания, стояния, балансировки тела.
- Нарушение мелкой моторики.
Ребенок не может хватать мелкие предметы и удерживать их между указательным и большим пальцем. Держать и пользоваться карандашами, перелистывать страницы.
- Умственное отставание (характерно не для всех форм ДЦП).
- Нарушение речи (из-за не слаженной работе мышц рта, языка и мимических мышц).
- Контрактуры суставов (неполное сгибание или разгибание).
- Потеря слуха
- Нарушение дефекации и мочевыделения.
2 месяца и старше
- Наблюдаются трудности контроля головы при поднятии.
- Жесткие ноги, которые перекрещиваются или становятся «ножницеобразным» при поднятии.
- Жесткие или дрожащие руки и/или ноги.
- Имеются проблемы с кормлением (слабое сосание, упирающийся язык, затрудненные укусы в положении на спине или животе).
6 месяцев и старше
- Продолжает наблюдаться плохой контроль головы при поднятии.
- Может протягивать только одну руку, сжимая другую в кулак.
- Имеется проблемы с приемом пищи.
- Может не переворачиваться без посторонней помощи.
10 месяцев и старше
- Перемещается с трудом, отталкиваясь одной рукой и ногой при этом перетаскивая противоположную руку и ногу.
- Не лепечет.
- Не в состоянии садиться и сидеть самостоятельно.
- Не реагирует на собственное имя.
12 месяцев и старше
- Не ползает.
- Не в состоянии стоять без поддержки.
- Не ищет вещи, которые прячут так, чтобы он это видел.
- Не говорит отдельные слова, как «мама» или «папа».












