Длина шейки матки по неделям беременности
Содержание:
Диагностика анэмбрионии
Основным способом выявления этой патологии является ультразвуковое обследование. Именно с его помощью можно установить присутствие зародыша в плодном яйце и его нормальное развитие. При нормальной беременности эмбрион не видно в среднем до 6-7 недели после зачатия, поэтому на этом этапе косвенными признаками патологии могут служить падение уровня ХГЧ в крови или дефицит прогестерона.
Для постановки диагноза анэмбрионии необходимо выполнение следующих условий:
- отсутствие желточного мешка в плодном яйце диаметром 8-25мм;
- отсутствие эмбриона в плодном яйце размером свыше 25 мм.
Также имеются дополнительные признаки анэмбрионии, в частности деформация плодного яйца, аномально низкий прирост его размеров, слабо выраженная децидуализация эндометрия в точке имплантации, нерегистрируемое сердцебиение на 6-7 неделе беременности. В пользу такого диагноза могут свидетельствовать и признаки отторжения плода – изменения тонуса матки, появление участков отслоения хориона с образованием субхориальных гематом.
В зависимости от выявленной при ультразвуковом обследовании клинической картины патологии выделяют 3 ее разновидности:
- Анэмбриония I типа – зародыш не обнаруживается на визуализации, размеры плодного яйца составляют обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели беременности;
- Анэмбриония II типа – эмбрион отсутствует, но размеры плодного яйца и матки соответствуют сроку гестации.
Отдельно стоит выделить резорбцию зародышей при многоплодной беременности. Чаще всего такое состояние возникает после экстракорпорального оплодотворения, когда для повышения шансов на успешное зачатие пациентке подсаживается сразу несколько эмбрионов. Обычно из них приживается только один, но в редких случаях успешно имплантируется 2 и более зародышей. При этом часть из них замирает в своем развитии, после чего рассасываются или удаляются из организма естественным путем.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Протокол УЗИ при беременности
Расшифровка ультразвуковой диагностики при беременности выявляет параметры развития плода в утробе матери на разных сроках. Показатели УЗИ по неделям беременности включают в себя следующие данные:
- HC — окружность головы ребенка;
- FL — длина кости бедра;
- BPD — размер между висками (бипариетальный диаметр);
- СRL — длина эмбриона от темени до копчика (этот параметр дает возможность определить по УЗИ срок беременности).
При расшифровке УЗИ по неделям беременности можно выявить следующие пороки развития плода:
- грыжа спинного мозга, которая угрожает нормальному развитию спинного и головного мозга;
- порок сердца;
- скопление спинномозговой жидкости в черепе;
- отсутствие головного мозга (этот порок может привести к прекращению беременности);
- сращивание двенадцатиперстной кишки;
- задержка умственного развития ребенка (Синдром Дауна).
1
Снимок плода на 11 неделе
2
Снимок плода на 27 неделе
3
Снимок плода на 28 неделе
Симптомы анэмбрионии
Сама остановка роста эмбриона не имеет своих специфических признаков. На ранних стадиях такой аномальной беременности состояние женщины соответствует медицинской норме. Более того, растущий уровень ХГЧ в анализах крови показывает, что зачатие прошло успешно и эмбрион нормально развивается. Первым симптомом нарушения является как раз остановка этого роста и снижение концентрации хорионического гонадотропина в организме. На организме самой матери патологический процесс отражается в тот момент, когда начинается разложение эмбриона. Распад его тканей сопровождается характерными признаками септического отравления:
- повышением температуры тела;
- тошнотой и рвотой;
- болью в мышцах и постоянной слабостью;
- болью в нижней части живота;
- маточными кровотечениями или выделениями с примесью крови.
Иногда разложение эмбриона проходит бессимптомно или с признаками легкого недомогания. При этом пустые околоплодные оболочки сами отторгаются от эндометрия и выходят естественным путем. Однако, в большинстве случаев оно остается в материнском организме и вызывает тяжелые последствия, угрожающие здоровью и даже жизни женщины.
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
«Узнала, что сейчас можно удалить миому без операции – при помощи эмболизации. Но говорят, что после этого всегда поправляются и несколько месяцев держится температура и болит живот. Действительно ли это так?» Ольга Мелискина, Санкт-Петербург
Эмболизация маточных артерий
- Стоимость: 72 000 руб.
- Продолжительность: от 15 до 50 минут
- Госпитализация: 1 день в стационаре
Подробнее
— это оперативный метод лечения.Под местной анестезией в артерию на бедре вводится тонкий катетер. Под рентген-контролем врач доводит его до сосудов, питающих миому, и вводит в них особое вещество. Оно перекрывает ток крови. Миома, лишенная питания, значительно уменьшается. А иногда и исчезает совсем. Операция длится от 20 минут до 2-х часов. Понятно, что за это время можно только лишить питания миому. На то, чтобы дождаться видимого результата, нужно время. Как правило, уже через три месяца узлы заметно уменьшаются.Конечно, такие действия не могут пройти незамеченными для организма. Обычно, его реакция выражается в болях в нижней части живота, повышении температуры, слабости, усталости и сонливости. В таких случаях следует принимать обезболивающие, много пить и ограничить физическую активность. Неприятные ощущения могут беспокоить периодически в течение 7-дней — 2-х месяцев. Затем все приходит в норму. Но ценность заключается в том, что в некоторых случаях применение ЭМА — это единственная возможность сохранить матку и детородную функцию.А вот на фигуре эта процедура никак не отражается
Так что если вдруг вы заметите какие-либо изменения в сторону увеличения веса, обратите внимание на рацион. Возможно, вы просто «дали слабину» и позволили себе больше, чем обычно
Подготовила Наталья ЕПИФАНОВАЖурнал «Женское Здоровье», сентябрь 2010 г.
Нормы и расшифровка результатов
Скрининг 2 триместра что это такое? Лабораторные результаты второго скрининга при беременности отражают процесс развития плода. Исследуемые гормоны продуцируются плацентой, соответственно, их уменьшение или увеличение говорит о нарушении внутриутробного развития.
Во сколько недель делают?
Лабораторные нормы показателей на каком сроке 2 скрининг при беременности расшифровка
| Неделя беременности | ХГЧ, мЕД/мл | АФП, Ед/мл | E3, нг/мл |
| 16 недель | 10000-58000 | 15-95 | 1,55-6,05 |
| 17 недель | 8000-57000 | 15-95 | 1,9-7,2 |
| 18 недель | 8000-57000 | 15-95 | 1,9-7,2 |
| 19 недель | 7000-49000 | 15-95 | 2,16-8,06 |
| 20 недель | 1600-49000 | 27-125 | 2,16-8,06 |
Расшифровка второй скрининг во время беременности производится с помощью перевода результатов в среднее значение (МоМ), которое учитывает возраст, конституцию беременной женщины, место ее проживания. Идеальным показателем считается МоМ = 1, что означает минимальные шансы возникновения патологий у плода. Нижняя граница средних значений анализа на гормоны равна 0,5, верхняя – 2. Если показатель МоМ выходит за пределы допустимых значений, будущей матери необходима консультация генетика.
Повышение ХГЧ или МоМ может говорить о синдроме Дауна и Клайнфельтра, понижение – о синдроме Эдвардса. Если АФП или МоМ больше нормы, есть риск наличия дефектов нервной трубки. При сниженных показателях данного гормона у плода может обнаружиться синдром Дауна и Эдвардса. Повышенные эстриол и МоМ являются показателями заболеваний печени, а уменьшенные – фетоплацентарной недостаточности, угрозы выкидыша и отсутствия головного мозга у плода.
УЗИ скрининг 2 триместра фото:
При ультразвуковом исследовании врач оценивает размеры частей плода. Скрининг 2 триместра нормы и нормы фетометрии будущего ребенка:
| Неделя беременности | Бипариетальный размер головы | Лобно-затылочный размер | Длина костей голени | Длина плечевой кости |
| 16 недель | 26-37 мм | 32-49 мм | 11-21 мм | 13-23 мм |
| 17 недель | 29-43 мм | 38-58 мм | 14-25 мм | 16-27 мм |
| 18 недель | 32-47 мм | 43-64 мм | 16-28 мм | 19-31 мм |
| 19 недель | 36-52 мм | 48-70 мм | 19-31 мм | 21-34 мм |
| 20 недель | 39-56 мм | 53-75 мм | 21-34 мм | 24-36 мм |
| Неделя беременности | Длина костей предплечья | Длина бедренной кости | Окружность головы | Окружность живота |
| 16 недель | 12-18 мм | 13-23 мм | 112-136 мм | 88-116 мм |
| 17 недель | 15-21 мм | 16-28 мм | 121-149 мм | 93-131 мм |
| 18 недель | 17-23 мм | 18-32 мм | 131-161 мм | 104-144 мм |
| 19 недель | 20-26 мм | 21-35 мм | 142-186 мм | 114-154 мм |
| 20 недель | 22-29 мм | 23-38 мм | 154-186 мм | 124-164 мм |
При УЗИ также исследуются кости лицевого скелета, структура сердца, органы пищеварительной, мочевыводящей и дыхательной системы. При отсутствии их видимой патологии считается, что плод здоров. Кроме того, производится оценка структуры плаценты, пуповины, в которой должно быть 3 сосуда. Также при ультразвуковом исследовании вычисляется объем околоплодных вод (по индексу амниотической жидкости
| Неделя беременности | ИАЖ, мм |
| 16 недель | 73-201 |
| 17 недель | 77-211 |
| 18 недель | 80-220 |
| 19 недель | 83-225 |
| 20 недель | 86-230 |
Последним этапом УЗИ при втором скрининге является оценка матки и ее шейки. Длина шейки матки равна в норме 3,5-4,5 см. При меньших значениях ставится диагноз ИЦН.
Скрининг 2 триместра сроки необходимого проведения: При нормальных значениях фетометрии и ИАЖ и отсутствии видимых патологий органов плод считается здоровым. Если в ходе УЗИ обнаруживаются какие-либо отклонения, требуется углубленная диагностика с помощью инвазивных и неинвазивных методов.
Симптомы на разных стадиях миомы
Женщина долгое время может не знать о развитии у нее миомы матки. И для того чтобы не пропустить болезни, необходимо проходить своевременную диагностику у доктора. Миома матки меньше 20-26 мм чаще всего протекает бессимптомно, но если ее размер превышает 12 недель беременности, могут появиться такие признаки:
- длительные менструации;
- рост живота из-за давящей миомы на соседние органы;
- запоры;
- учащенное мочеиспускание;
- сильные боли.
Нередко нестерпимые боли в низу живота начинаются при отмирании миомы, если же она была меньше 7 мм, то самостоятельно проходит.
Размеры образования напрямую связаны со стадией болезни. Если миома меньше 2 недель, то избавиться от нее нередко удается с помощью лекарственной терапии. Если же она больше по размеру, то врач подбирает другое исследование. Необходимо заранее ознакомиться с тем, какие услуги проводятся при выявлении миомы.
В яйце не видно эмбриона: что делать?
Точно диагностированная анэмбриония является показанием к искусственному прерыванию беременности. Иногда плодное яйцо может выйти из организма женщины самостоятельно, однако такое происходит не всегда. Разлагаясь, оно может нанести серьезный ущерб организму пациентки. Поэтому медики рекомендуют не дожидаться, когда проблема разрешится сама.
В настоящее время используется три способа искусственного прерывания беременности при анэмбрионии:
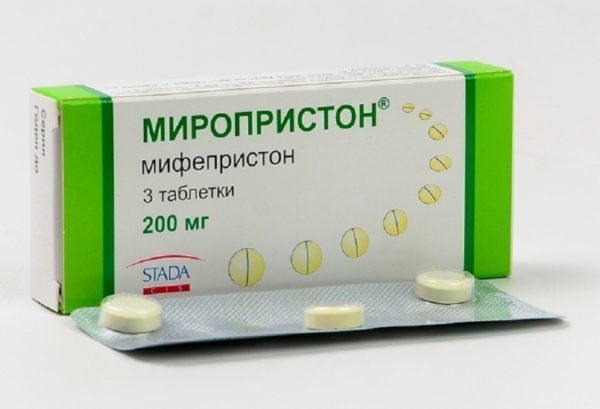
- Медикаментозный аборт. Этот способ применяется не позже 6-8 недели беременности. Он заключается в приеме пациенткой мифепристона и мизопростола – препаратов, блокирующих прогестероновые рецепторы эндометрия и вызывающих сокращения матки для изгнания плодного яйца. Медикаментозный аборт считается наиболее эффективным и безопасным методом прерывания беременности, который не повреждает слизистую матки и в целом проходит без серьезных последствий для женского организма. Однако он применим только на ранних сроках, когда эмбрион еще недостаточно надежно закреплен в слизистой матки. Позже 8 недели этот способ может привести к неполному изгнанию плодного яйца и вызвать осложнения.
- Вакуумная аспирация. Данный метод используется на сроках до 12 недель (по рекомендации ВОЗ) или до 5 недель (в России) беременности. Он основан на высасывании плодного яйца с помощью вакуумного насоса, катетер которого вводится в маточную полость и создает в ней отрицательное давление. Преимуществом этого метода считается его безопасность и минимальные повреждения, наносимые слизистой матки. Однако, при его использовании сохраняется риск неполного аборта, поэтому требуется проведение дополнительного УЗИ после процедуры.
- Выскабливание (абразия). Это традиционный и наиболее травматичный способ искусственного прерывания беременности. Он заключается в механическом выскабливании плодного яйца и части слизистой оболочки матки с помощью специального гинекологического инструмента (кюретки). Абразия проводится на 6-12 неделе беременности, при этом женщине требуется больше времени на восстановление эндометрия. В связи с характером этой процедуры после нее могут возникнуть такие осложнения, как неполный аборт, перфорация матки, разрыв маточной шейки, кровотечения, инфицирование и т. д.
Если на 6 неделе беременности не виден эмбрион, это не означает приговор женщине как матери. По статистике, каждое 8 зачатие заканчивается анэмбрионией, поэтому данная патология является распространенной в гораздо большей степени, чем бесплодие. При правильно и своевременно проведенной диагностике и искусственному прерыванию аномальной беременности репродуктивная функция восстанавливается уже к следующему менструальному циклу, хотя врачи рекомендуют все же сделать перерыв между попытками. Повторно данная аномалия встречается редко, и женщина имеет все шансы стать счастливой матерью в будущем.
Всегда ли срок беременности можно установить по высоте стояния дна матки?
Измерение высоты стояния дна матки не является точным методом определения срока беременности. Дно матки может не соответствовать сроку беременности, определяться выше или ниже положенного уровня при нормально протекающей беременности. Существует множество факторов, которые влияют на высоту стояния дна матки. При ожирении, сахарном диабете у будущей мамы, при наличии нескольких плодов внутри матки, дно матки определяется выше. Если же плод в матке расположен не вертикально, а горизонтально или по диагонали, а также при малом количестве околоплодных вод, небольшом весе малыша, дно матки располагается ниже, чем положено на конкретном сроке беременности.
Эритроплакия шейки матки
Это атрофические изменения слизистой ткани, которые возникают благодаря истончению многослойного плоского эпителия.
Причина патологии достоверно неизвестна.
Зачастую болезнь протекает бессимптомно. К эритроплакии шейки матки часто присоединяются воспалительные заболевания – кольпит и цервицит. В этом случае возможны молочные выделение и сукровичные выделения после полового контакта.
Если эритроплакии сопутствует атипическая гиперплазия — это относится к предраковым состояниям.
Диагностика:
- кольпоскопия;
- мазок на флору;
- цитологические и гистологические анализы материала.
Лечение направлено на устранение воспалительных процессов. При обнаружении атипичных клеток, пораженный участок подлежит деструкции.
Полипы шейки матки
Это доброкачественные новообразования на поверхности слизистой оболочки органа. При гинекологическом осмотре полипы выглядят как наросты красного или фиолетового цвета.
Обычно полипоз протекает без выраженных симптомов. Однако он может стать причиной белей, слишком обильных месячных, вагинальных кровотечений в постклимактерический период, контактных кровотечений.
Этиология болезни достоверно не выяснена.
Диагноз полип шейки матки подтверждается гистологическим анализом биоматериала, который берется во время осмотра.
Полипы редко перерождаются в злокачественную опухоль – не более, чем в 1% случаев.
Лечение заболевания состоит из двух этапов – хирургическое удаление полипа и реабилитационный период.
Как определить миому матки?
Диагностировать это новообразование можно в результате проведенного гинекологического обследования, УЗИ полости матки, а также гистероскопиии гистерографии (если есть такая необходимость).
Гинекологическое обследование. Врач-гинеколог в ходе обследования может выявить увеличение размера матки (увеличение матки, как уже было сказано выше, соответствует конкретному сроку беременности: например, миома матки 5 недель соответствует размеру детородного органа на 5 неделе беременности), а иногда и отдельные узлы миомы.
Ультразвуковое исследование матки бывает двух типов: УЗИ через брюшную переднюю стенку, а также влагалищное УЗИ. Ультразвуковое исследование матки демонстрирует увеличение размера матки, а также само новообразование (больших и небольших размеров – миома матки до 9 недель). Опухоль может быть выявлена уже на начальных этапах, когда ее диаметр составляет меньше 1 сантиметра, не говоря уже о больших узлах свыше пятнадцати недель.
Если определить миому крайне сложно, может быть назначена такая методика диагностики, как гистерография. При данной методике в полость матки врач вводит контраст и производит ее рентгенографию.
При гистероскопии (еще одна методика определения миомы матки) в полость матки вводится гистероскоп, через который доктор может изнутри рассмотреть матку.
Для диагностирования расположенных в необычных местах и небольших миом (6-8 мм) может использоваться компьютерная томография или лапароскопия диагностическая.
Профилактические мероприятия и прогнозы
При диагностировании фертильного типа инфантильности матки возможность зачатия исключается. В таком случае наступление беременности возможно только при применении вспомогательных репродуктивных технологий (ВРТ). В случае сохранности генеративной функции половых желез прибегают к экстракорпоральному оплодотворению (ЭКО) с использованием готовых к осеменению ооцитов.
Течение беременности у пациенток с выраженной гипоплазией эндометрия сопряжено с высокой вероятностью самопроизвольного аборта и осложненного родоразрешения.
У женщин с синдромом невынашивания беременности интрацитоплазматическая инъекция сперматозоида (ИКСИ) осуществляется в рамках суррогатного материнства. При незначительных изменениях в структуре детородного органа и нормальной секреции стероидных гормонов яичниками шансы на зачатие и успешное вынашивание плода увеличиваются на 45-50%.
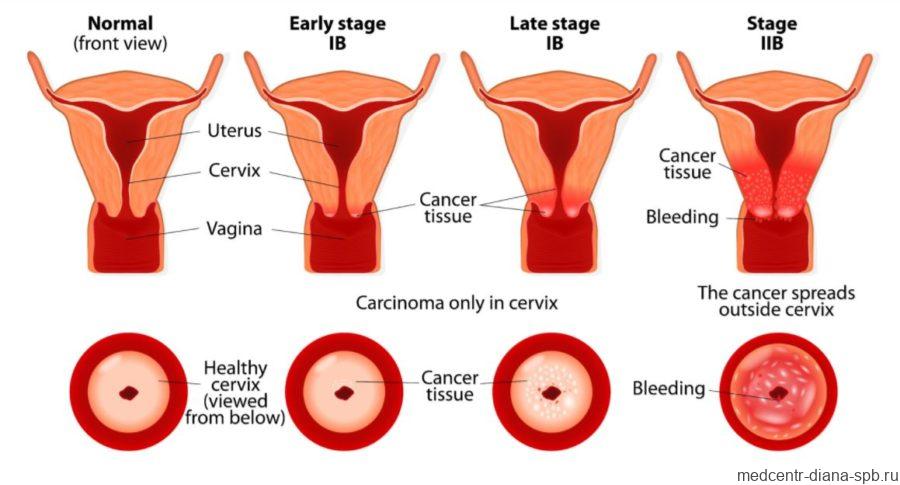
Что такое шейка матки?
Маткой называется непарный полый орган женской репродуктивной системы, длина которого у женщин детородного возраста в среднем колеблется от четырех до семи сантиметров, а ширина — около четырех-пяти сантиметров. Именно к стенке данного органа прикрепляется оплодотворенная яйцеклетка, в нем же в последующем развивается плод. Во время беременности матка значительно увеличивается в размерах за счет высокой эластичности ее стенок.
В строении этого органа выделяют три основные части: дно, тело и шейку. Шейка матки — это нижний сегмент, состоящий из надвлагалищной и влагалищной части. Внутри шейки матки проходит цервикальный канал, открывающийся в маточную полость внутренним зевом. В составе его стенки имеется большое количество желез, вырабатывающих слизь, которая, в свою очередь, препятствует восходящему распространению болезнетворных микроорганизмов. В период беременности данная слизь становится еще более плотной, образуя своеобразную пробку, что направлено на защиту плода.
Шейка матки в ранние сроки беременности
Шейка матки в ранние сроки беременности также подвергается изменениям, а именно — изменяет свой цвет, месторасположение, консистенцию, форму и размер. В ранние сроки беременности шейка матки приобретает синюшный цвет и разрыхляется, а ее железы делаются более разветвленными и расширенными. Синюшность шейки матки связана с увеличением количества кровеносных сосудов и, соответственно, притока крови. Шейка матки в ранние сроки беременности выполняет очень важную роль:
- удерживает плод в матке,
- препятствует проникновению инфекции в полость матки из вне.
В ранние сроки беременности в области шейки матки формируется слизистая пробка, которая также выполняет барьерную, охранительную функцию – предотвращает попадание бактериальных инфекционных агентов внутрь матки.
В ранние сроки беременности выделения, обычно, не обильные, мажущие, а могут и отсутствовать вовсе. Цвет выделений может быть кремообразный, розовый, с желтоватым либо коричневатым оттенком, кровянистого характера. Незначительные выделения коричневатые или кровянистые, без запаха, быстро проходящие и не сопровождающиеся сильным болевым синдромом могут быть в норме на третьей – четвертой неделе беременности вследствие внедрения плодного яйца в эндометрий.
Если же объем выделений кровянистого характера большой и увеличивается, а также одновременно чувствуется сильная боль в животе и/или пояснице, ощущается, что матка сильно напряжена, то необходимо безотлагательно направляться к врачу-гинекологу.
Выделения кровянистого вида в ранние сроки беременности могут быть обусловлены и эрозией шейки матки, которая была еще до беременности. А вследствие усиленного притока крови в шейке матки на ранних сроках, происходит ее обострение. Чаще всего кровоточивость при эрозии шейки матки возникает после интимной близости либо без видимых причин, не обильная и не сопровождается болями, может пройти самостоятельно. Но лучше обратиться за консультацией к врачу-гинекологу, т.к. может понадобиться местная терапия.
На ранних сроках беременности может отмечаться недостаточность шейки матки (истмико — цервикальная), которая характеризуется недостаточным сокращением мускулатуры или его отсутствием в перешейке матки, в результате шейка матки может преждевременно раскрыться, не удержать плод и возникнет выкидыш. Риск выкидыша возрастает по мере развития беременности. Причиной истмико – цервикальной недостаточности могут быть:
- гормональные расстройства в женском организме,
- травмы вследствие предыдущих родов либо абортов,
- патология развития матки.
Обычно, истмико — цервикальная недостаточность протекает бессимптомно и на ранних сроках беременности самостоятельно выявить ее невозможно, поэтому желательно регулярно посещать акушера-гинеколога, чтобы своевременно ее распознать.
Таким образом, матка на ранних сроках беременности создает уют и благоприятные условия для формирования и развития будущего ребенка.
[], [], [], [], [], [], [], []