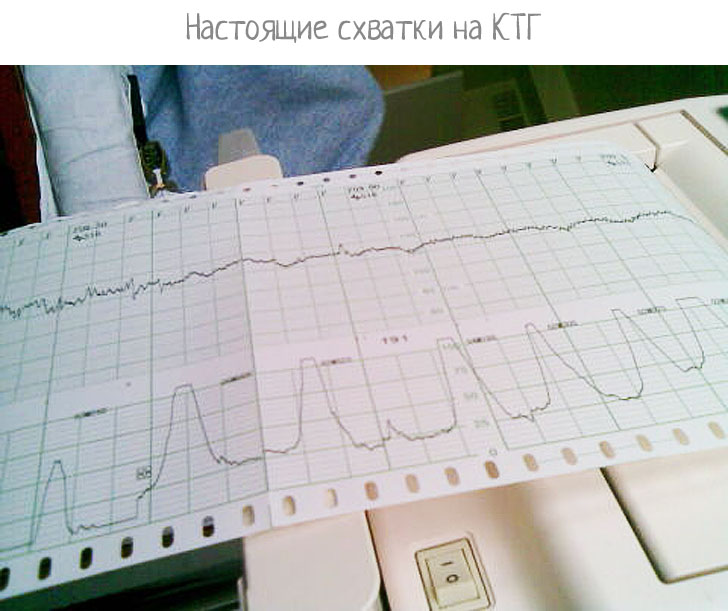
Как отображаются схватки на ктг, можно ли по ним определить приближение родов?
Содержание:
- Как выглядят схватки на КТГ
- Что такое КТГ
- Когда и как измеряют КТГ при родах
- Определение настоящих схваток
- Что такое паническая атака?
- Как понять, что роды начались?
- Оценка состояния плода – баллы
- КТГ на сроке более 40 недель
- Почему КТГ при беременности делают на сроке после 30 недель?
- Когда исследование наиболее информативно
- Нужно ли делать КТ легких при коронавирусе?
- Расшифровка показателей кардиотокограммы
- ЧСС плода по неделям
- Что такое КТГ и какие данные получают с ее помощью?
Как выглядят схватки на КТГ
Схватки на КТГ выдаются в графическом виде. На нем видно сердечные сокращения плода, фиксируется интервал колебаний. Согласно нормам, этот параметр у малыша должен быть 110-160 ударов в минуту.
Кардиотокограмма перед родами определяет:
- интенсивность маточных сокращений;
- вариабельность ритма;
- насколько активен малыш;
- акцелерации;
- базальный ритм;
- децелерации.
Показатели нормы:
- Нет децелераций.
- Частотность схваток – не менее 110-150 ударов в минуту.
- Две акцелерации за десять минут.
- Спустя полчаса исследования на графике появляются две «горки». Это говорит о том, что плод реагирует на внешние раздражающие факторы.
В отличие от предродовых схваток, тренировочные не такие интенсивные и болезненные. Аппарат КТГ фиксирует промежуток между ними. При ложных схватках он не регулярный и достаточно длительный. Некоторые женщины их и вовсе не замечают. Врачи успокаивают рожениц, у которых проявились признаки ложных схваток. Во-первых они не продолжительны, а во-вторых никогда не приводят к родам на раннем сроке.
Схватки на КТГ можно увидеть даже в том случае, если женщина их не ощущает.
Можно ли по КТГ определить приближение родов? Конечно, это возможно. Но исследование в первую очередь направлено на выявление отклонений в развитии ребенка. Когда начнутся роды, определяется по характеру сокращения матки, интервалу схваток.
Что такое КТГ
КТГ во время беременности – это эффективный способ оценки состояния плода. В процессе КТГ-мониторинга регистрируется и анализируется частота его сердцебиения в состоянии покоя, движении, при сокращении матки. Оценивается двигательная активность, а также степень изменения ЧСС под воздействием различных внешних факторов (реактивность сердечной деятельности).
Как и УЗИ, КТГ при беременности проходит с использованием медицинского геля. По результатам кардиотокографии выявляются такие нарушения как маловодие/многоводие, фетоплацентарная недостаточность, внутриутробные инфекции и др.
КТГ плода при беременности основывается на принципе отражения УЗ-волн от движущихся предметов (эффект Допплера). Специальные регистрационные датчики помещаются на переднюю брюшную стенку. Они генерируют звуки высокой частоты, считывают сигналы, полученные от матки и плода. Специальная программа анализирует данные и выводит их на монитор в формате графика, светового, звукового сигналов. КТГ ребенка при беременности помогает врачу-гинекологу узнать о наличии патологий, связанных с формированием сердца и сосудов.
Когда и как измеряют КТГ при родах
Аппарат КТГ имеет два датчика. Один из них прикрепляют в том месте, где врач лучше всего слышит сердцебиение ребенка, он фиксирует сердцебиение малыша; другой – в районе пупка, приблизительно там располагается дно матки, он регистрирует схватки. Иногда аппарат имеет дополнительный ручной регистратор – мама нажимает на кнопку, если чувствует шевеления малыша, ведь при этом пульс ребенка так же учащается.
У здоровой беременной при нормально протекающих родах аппарат КТГ используют трижды: при поступлении (в начале родов), в момент отхождения околоплодных вод и в начале потуг. Если роды затягиваются – то показания снимают каждые три часа. Их записывают на протяжении 20 минут, иногда чуть дольше.
Чтобы снять показания, беременной обычно предлагают лечь на левый бок, но можно снимать и когда будущая мама лежит на спине, если поза на боку ей очень неудобна. Но следует учесть, что когда мама лежит на спине, тяжелая матка сдавливает нижнюю полую вену, и кровоснабжение ребенка может пострадать.
Если беременность протекала с осложнениями – была диагностирована хроническая гипоксия плода или были выявлены какие-либо пороки развития, если женщина рожает после операции кесарева сечения, если у нее гестоз, словом, если у врача есть основания предполагать, что во время родов могут возникнуть осложнения – показания КТГ снимают чаще, вплоть до непрерывной записи сердцебиения ребенка. Ее не прерывают даже во время потуг – датчик сердцебиения прикрепляют не прорезавшуюся головку малыша, ну а необходимость в датчике схваток отпадает.
КТГ снимают чаще, если при схватках применили эпидуральную анестезию или медикаментозно стимулируют родовую деятельность.
Определение настоящих схваток
Исследование проводится на любом сроке. Если вынашивание ребенка проходит без проблем, видны схватки на графике КТГ после 32 недели.
Как по КТГ определить схватки:
- до начала исследования заносятся исходные данные роженицы;
- фиксируется время, когда нет сокращений;
- чтобы распознать схватки, женщину укладывают на бок;
- врач прикрепляет датчик ближе к пупку, сердцебиение плода в этом месте самое ощутимое;
- второй аппарат анализирует сокращения миометрия. Акушер безошибочно отличит тренировочные схватки на КТГ от истинных;
- женщина, когда почувствует шевеление, нажимает кнопку. Это действие необходимо, чтобы получить точные данные;
- маточная стенка сокращается, доходит до дна, на мониторе меняется рисунок;
- фиксируются схватки, расшифровываются с целью получения информации о самочувствии ребенка.
Когда акушер видит показания КТГ во время схваток, отражающие сильные, болезненные сокращения, а шейка матки раскрывается слабо, роженице вводится Но-шпа. Лекарственное средство не повлияет на родовой процесс, расслабит, обезболит шейку матки. Раскрытие будет происходить быстрее.
Зачем делают КТГ перед родами:
- выявить нарушения развития малыша;
- контролировать сокращения детородного органа;
- регистрировать ритм сердца плода.
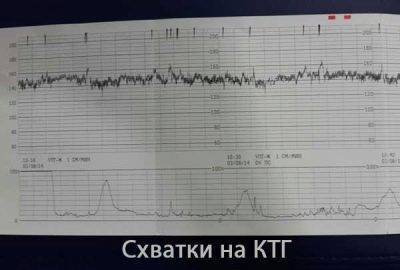
На КТГ видны схватки, сила проявления, что важно во время родового процесса. Если женщина относится к группе риска, исследование проводится на протяжении всего периода вынашивания
Если КТГ в родах показывает на прекращение сокращений, уменьшение их силы, женщине дают время отдохнуть. Проблем для матери, ребенка нет, когда воды еще не отошли. Родовая деятельность самостоятельно восстанавливается после непродолжительного отдыха, стимулирование не делается. Угрозы для здоровья матери, ребенка не наблюдается.
Иногда женщина приходит на плановый осмотр, на аппарате КТГ показывает схватки. Данный факт означает о начале родового процесса. Сокращения вялые, слабые, поэтому мама не чувствует их. Объясняется это разным болевым порогом. Гинеколог может увидеть схватки на КТГ, время отдыха между ними.
Что такое паническая атака?
Как понять, что роды начались?
Первые роды — это всегда множество вопросов, главный из которых — как распознать, начались ли роды, и пора ли ехать в роддом. На эту тему у опытных акушеров есть старая шутка, которая гласит, что если у женщины есть сомнения, рожает ли она, то она не рожает, поскольку перепутать роды и тренировочные сокращения матки невозможно. Но с акушерами в этом солидарны в основном женщины, которые беременны во второй или третий раз, они точно знают, что доктора не лукавят.

А первородящей женщине кажется, что она в любой момент может упустить что-то важное и опоздать в роддом. Как уже говорилось, за несколько дней до родов женский организм начинает готовиться к предстоящему событию. В клетках матки начинает увеличиваться количество особого белка — актомиозина
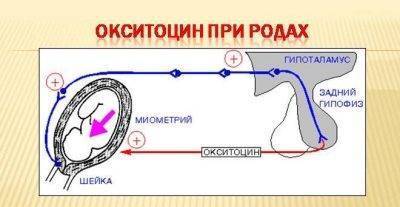
Он отвечает за способность клеток к сокращениям. Одновременно с этим плацента и гипофиз женщины начинают вырабатывать окситоцин и релаксин. Первый гормон повышает сократительную способность женского репродуктивного органа, а второй отвечает за размягчение связочного аппарата, ведь в течение родов матка будет менять форму
В клетках матки начинает увеличиваться количество особого белка — актомиозина. Он отвечает за способность клеток к сокращениям. Одновременно с этим плацента и гипофиз женщины начинают вырабатывать окситоцин и релаксин. Первый гормон повышает сократительную способность женского репродуктивного органа, а второй отвечает за размягчение связочного аппарата, ведь в течение родов матка будет менять форму.
С этими изменениями стартует заключительный подготовительный этап, в течение которого женщины с тревогой пытаются разыскать у себя некие «предвестники», о коих она прочла на женских форумах, и которые могут дать понять, что роды — не за горами. К предвестникам можно отнести тревогу, лёгкую депрессию, смены настроения, нарушение сна, бессонницу, более активные тренировочные схватки. Они появляются так: живот каменеет, слегка «потягивает» в боках и внизу живота (из-за натяжения связок), а потом они проходят и могут повториться и через полчаса, и через 5 часов, и через сутки.
Схватки-предвестники не отличаются регулярностью, они наступают сами по себе и точно так же исчезают. Женщина легко может снять неприятные ощущения, просто приняв душ, выпив стакан молока или таблетку «Но-Шпы» или даже поменяв положение тела. С тренировочной схваткой беременная может лечь спать и вполне успешно задремать.
Можно ли пропустить момент наступления настоящих схваток? Очевидно, что нет. Ведь истинные схватки с самого начала ритмичные, они повторяются через равные промежутки времени, боль носит уже не тянущий, а лёгкий опоясывающий характер, в неё втянуты область спины, поясницы, боль нарастает с каждой схваткой. Уснуть не получится, таблетка «Но-Шпы» или душ не возымеют действия. Если родовые схватки начались, остановить их или ослабить вряд ли получится. Продолжительность схватки каждый раз будет одинаковой. И в этом — главное отличие «предвестников» от настоящих схваток.
Оценка состояния плода – баллы
Для оценки состояния плода врачи используют методики подсчета результатов в баллах. У женщин достаточно часто вызывают обоснованные вопросы, что означает 4 или 5-6 баллов по КТГ, о чем могут говорить 10, 11 или 12 баллов. Интерпретация зависит от того, каким методом подсчета оперировала программа или как подсчитывал результат врач, если оценка производилась «вручную».
Наиболее часто используется система оценки по Фишеру.
По Fischer
Таблица начисления баллов по Фишеру (модификация Кребса):
|
Определяемый на КТГ показатель |
Начисляется 1 балл если: |
Начисляется 2 балла если: |
Начисляется 3 балла если: |
|
Базовая ЧСС |
Менее 100уд/мин или более 100 уд/мин |
100-120 уд/мин или 160-180 уд/мин |
121-159 уд/мин |
|
Выраженность медленных осцилляций |
Менее 3 уд/мин |
От 3 до 5 уд/мин |
От 6 до 25 уд/мин |
|
Число медленных осцилляций |
Менее 3 за период исследования |
От 3 до 6 за период исследования |
Более 6 за период исследования |
|
Число акцелераций |
Не фиксируются |
От 1 до 4 за полчаса |
Более 5 за полчаса |
|
Децелерации |
Поздние или вариабельные |
Вариабельные или поздние |
Ранние или не фиксируются |
|
Шевеления |
Не фиксируются совсем |
1-2 за полчаса |
Более 3 за полчаса |
Интерпретация результатов выглядит так:
9,10, 11, 12 баллов – ребенок здоров и чувствует себя вполне комфортно, его состояние не вызывает опасений;
-
6,, – жизни малыша ничего не угрожает, но его состояние вызывает опасения, поскольку такой показатель может быть признаком начальных патологических изменений и неблагоприятного воздействия извне. Женщине следует чаще делать КТГ, чтобы следить за малышом в динамике;
-
5 баллов и менее – состояние ребенка угрожающее, велик риск внутриутробной гибели, мертворождения, неонатальной гибели в раннем послеродовом периоде. Женщину отправляют в стационар, где проводят срочную диагностику и в большинстве случаев все заканчивается экстренным кесаревым сечением, чтобы спасти жизнь малыша.
По FIGO
Эту таблицу оценки приняли на вооружение специалисты Международной Ассоциации гинекологов и акушеров. Она реже используется в России, чем оценка по Фишеру, но более понятна для будущих мам.
Таблица интерпретации по FIGO:
|
Параметр, определяемый на исследовании |
Значение – «норма» |
Значение – «сомнительная» или «подозрительная» |
Значение – «патология» |
|
Базальная ЧСС |
110-150 уд/мин |
100-109 уд/мин или 151-170 уд/мин |
Менее 100 или более 170 уд/мин |
|
Вариабельность |
2-25 уд/мин |
5-10 уд/мин за 40 минут |
Менее 5 уд/мин за 40 минут или синусоидальный ритм |
|
Акцелерации |
2 и более за 40 минут |
В течение 40-минутного обследования отсутствуют |
Отсутствуют вообще |
|
Децелерации |
Не регистрируются вообще или имеются редкие вариабельные |
Вариабельные |
Вариабельные или поздние |
ПСП
Это ключевое значение, которое выводится на основании всех измеренных и проанализированных параметров.
Наглядно представить себе, по каким алгоритмам и математическим формулам происходит это вычисление очень сложно, если на дома полке не лежит диплом математика. Этого и не требуется. Будущей маме достаточно знать, какие показатели ПСП считать нормой и что они означают:
-
ПСП менее 1,0. Такой результат означает, что малыш здоров, ему комфортно, его самочувствие и состояние не нарушены. Это хороший результат, при котором врач отпускает беременную с КТГ домой с чистой совестью, ведь с малышом ничего плохого случиться не должно.
-
ПСП от 1,1 до 2,0. Такой результат указывает на вероятные начальные изменения, отличные от нормального самчувствия. Нарушения при такой ПСП не являются смертельно опасными, но и игнорировать их нельзя. Поэтому женщину просят приходить на КТГ чаще, в среднем – раз в неделю.
-
ПСП от 2,1 до 3,0. Такие показатели состояния плода считаются очень тревожными. Они могут указывать на сильный дискомфорт, который испытывает ребенок в материнской утробе. Причиной неблагополучия малыша может стать резус-конфликт, состояние дефицита кислорода, обвитие пуповинным канатиком, внутриутробное инфицирование. Беременную направляют в стационар. Ей показано более тщательное обследование и, возможно, досрочные роды путем кесарева сечения.
-
ПСП выше 3,0. Такие результаты могут говорить о том, что состояние ребенка критическое, ему угрожает внутриутробная гибель, которая может произойти в любой момент. Женщину госпитализируют в срочном порядке, показано проведение экстренного кесаревого сечения, чтобы спасти малыша.
КТГ на сроке более 40 недель

Женщины, которые перенашивают беременность, чаще остальных посещают кабинет кардиотокографии. Это является обязательной процедурой для контроля за состоянием здоровья малыша и возможность определить начало родовой деятельности. Опытный врач знает, как выглядят схватки на КТГ перед родами и может своевременно отреагировать, направив роженицу в родильный дом или, если она уже находится под присмотром, в предродовую палату.
Проведение исследования на данном сроке позволяет спланировать тактику родоразрешения. В частности, решается вопрос о необходимости дополнительной стимуляции.
Почему КТГ при беременности делают на сроке после 30 недель?
Иногда КТГ плода при беременности может проводиться и на сроке в 28 недель (и даже ранее), но такое бывает редко. Сроки КТГ при беременности в 30 недель определяются потому, что к этому времени размер плода уже достаточный, и его состояние можно достоверно оценить. До этого срока более информативным является УЗИ-исследование.
Все современные клиники проводят не только антенатальную кардиотокографию (то есть в период внутриутробного развития плода), но и в родах. В процессе родов КТГ показывает схватки (их нарастание и продолжительность), активность маточных сокращений и состояние ребенка — все это позволяет взять роды под контроль: к примеру, при недостаточных маточных сокращениях вовремя начать стимуляцию родовой деятельности.
Если во время родов КТГ показывает снижение частоты сердечных ритмов плода и затем их долгое восстановление — это является признаком пережатия пуповины во время схватки. Чтобы восстановить кровоток, доктор может либо немного сдвинуть голову ребенка (вручную, через влагалище) либо усилить маточные сокращения.
Когда исследование наиболее информативно
Как правило, обследование при помощи КТГ принято проводить начиная с 32 недели беременности. Хотя и с 26 недель метод может быть достаточно эффективен в плане диагностики.
Чтобы получить точную информацию, нужно учитывать время суток, когда младенец в утробе наиболее активен. Это два временных промежутка:
- с 9 до 14 часов;
- с 19 до 24 часов.
Чтобы результаты КТГ были точными, нельзя:
- проводить исследование натощак. Организм, находящийся в состоянии голода, продемонстрирует абсолютно иную реакцию, чем в стабильном состоянии с удовлетворенной пищевой потребностью;
- проводить исследование сразу после приема пищи. В это время главная задача организма — пищеварение. Оптимальное время для КТГ — спустя 1,5-2 часа после еды;
- вводить перед процедурой глюкозу;
- использовать седативные препараты или магнезию;
- проходить процедуру после испытанного стресса;
- курить или употреблять спиртное;
- приступать к исследованию сразу после физической активности — ходьбе по лестнице, резких движений, влияющих на сердечный ритм.
Сложно проводить диагностику у полных женщин, ведь значительная жировая прослойка заглушает сердцебиение ребенка.
Можно получить неверные данные, если неправильно наложить датчик. Он может регистрировать пульсацию аорты матери, тогда ритм сердцебиений будет достигать 65-80 ударов в минуту.
Нужно ли делать КТ легких при коронавирусе?
Во время первой волны эпидемии COVID-19 в апреле 2020 г. российские медики отмечали, что у 45,5% зараженных не отмечалось клинических проявлений заболевания — у таких пациентов коронавирусная инфекция развивалась бессимптомно. На сегодняшний день КТ легких считается основным методом диагностики вирусной пневмонии, главным последствием которой является частичное поражение легких.
Альвеолы представляют собой небольшие воздушные ячейки в легком. Когда их объем сокращается из-за фиброза или скопления жидкости, происходит критическое нарушение дыхательной функции. У человека возникает одышка, кашель с мокротой (иногда с кровью), повышается температура тела.
При пневмонии, вызванной COVID-19, чаще всего беспокоит:
- Боль и дискомфорт в груди;
- Одышка и нехватка воздуха;
- Сухой кашель;
- Потеря обоняния;
- Повышенная температура.
Лабораторные анализы крови, направленные на выявление и определение вирусного возбудителя, иногда дают ложноотрицательный результат. В этой связи медиками было принято конвенциональное решение, согласно которому наличие признаков поражение легких на томограммах, несмотря на отрицательный ПЦР, должны расцениваться как вероятная коронавирусная инфекция до тех пор, пока не будет поставлен альтернативный диагноз.
Согласно действующим клиническим рекомендациям, в условиях пандемии любые уплотнения (инфильтрации) легочной ткани и признаки воспалительных изменений на рентгенограммах должны рассматриваться как подозрительные в отношении COVID-19. Это значит, что после рентгена пациента направляют сделать КТ. Чтобы избежать лишней лучевой нагрузки при подозрении на коронавирус пациенту целесообразно сразу сделать КТ легких.
Расшифровка показателей кардиотокограммы
Схватки на мониторе отображаются в виде кардиограммы. Врачом оценивается следующая информация:
- Снижение и увеличение ЧСС.
- Базальный ритм и его колебания.
Каждому показателю присваиваются баллы – от нуля до двух. Итоговый результат сравнивается со шкалой Фишера. Результат позволяет определить состояние здоровья малыша в данный момент. Как это выглядят в цифрах на мониторе:
- 1-5 – кислородное голодание;
- 6-9 – ранняя стадия гипоксии;
- 8-10 – ребенок в норме.
Если исследование показало 1-5 баллов, то врачи принимают решение о стимулировании родов или проводят операцию. При средних показателях требуется пристальный мониторинг плода. В этому случае женщину кладут на сохранение.
Как увидеть на мониторе КТГ, когда начнутся роды? На экране есть отдельная шкала с процентами. Чем активнее сокращается матка, тем выше число. Если исследование показало от 20% до 50% – роды начнутся не скоро.
Хорошим показателем считается не менее 3-х шевелений за полчаса. Частые резкие движения – плохой признак, как и редкие. Первые могут говорить, о гиперактивности, вторые о затихании плода. Если во время исследования у женщины все показания в норме, кроме этого, акушер может предположить, что ребенок спит. Роженице будет предложено пройти повторное обследование через несколько дней.
ЧСС плода по неделям
Зарождение новой жизни – великое таинство. Сегодня в распоряжении медиков есть аппараты, позволяющие «заглянуть» во внутриутробный мир, и все же мы пока не знаем всех тонкостей развития будущего человека, а о состоянии малыша можем судить, в основном, только по частоте сердечных сокращений (ЧСС). Будущие мамы с тревогой и трепетом прислушиваются к себе, с замиранием сердца ожидают результатов УЗИ или КТГ – все ли хорошо с крохой? Протоколы исследований, как правило, содержат разные значения: сердце ребенка постоянно развивается, поэтому нормы ЧСС плода по неделям могут существенно различаться.
ЧСС плода в первом триместре
Сердце эмбриона формируется на 4-5 неделе беременности. А уже на 6 неделе сердцебиение плода можно «услышать» с помощью трансвагинального датчика УЗИ. В этот период само сердце и нервная система малыша еще незрелы, поэтому в первом триместре существуют нормы сердцебиения плода по неделям. позволяющие врачу отслеживать развитие и состояние ребенка. Значения ЧСС плода по неделям приведены в следующей таблице:
Срок беременности, нед.
Частота сердечных сокращений, уд./мин.
5 (начало сердечной деятельности)
Обратите внимание, что с 5 по 8 неделю включительно приведены нормы ЧСС у детей в начале и в конце недели (нарастание сердечного ритма), а с 9 недели беременности – средние показатели ЧСС и их допустимые отклонения. Например, сердцебиение плода в 7 недель составит 126 ударов в минуту в начале недели и 149 ударов в минуту – в конце
А в 13 недель сердцебиение плода, в среднем, должно составлять 159 ударов в минуту, нормальными будут считаться показатели от 147 до 171 удара в минуту.
ЧСС плода во втором и третьем триместре
Считается, что с 12-14 недели беременности и до родов сердце ребенка в норме должно совершать 140-160 ударов в минуту. Это значит, что сердцебиение плода в 17 недель, в 22 недели, на 30 и даже на 40 неделе должно оставаться примерно одинаковым. Отклонения в ту или иную сторону свидетельствуют о неблагополучии малыша. При учащенном (тахикардия) или уреженном (брадикардия) сердцебиении врач, в первую очередь, заподозрит внутриутробную гипоксию плода. Тахикардия свидетельствует о легком кислородном голодании малыша, которое появляется в результате долгого пребывания мамы в душной комнате или без движения. Брадикардия говорит о тяжелой гипоксии, наступившей в результате фетоплацентарной недостаточности. В этом случае необходимо серьезное лечение, а иногда и экстренное родоразрешение с помощью кесарева сечения (если длительная терапия не дает результата и состояние плода стабильно ухудшается).
В 32 недели беременности и позже ЧСС плода можно определить с помощью кардиотокографии (КТГ). Наряду с сердечной деятельностью ребенка КТГ регистрирует сокращения матки и двигательную активность малыша
На поздних сроках беременности этот метод исследования позволяет следить за состоянием ребенка, что особенно важно для беременных, страдающих фетоплацентарной недостаточностью
Существуют и другие причины нарушения сердечного ритма плода: заболевания беременной, ее эмоциональное или нервное перевозбуждение, физическая активность (например, гимнастика или ходьба). Кроме того, ЧСС ребенка зависит от его двигательной активности: в периоды бодрствования и шевелений сердцебиение учащается, а во время сна маленькое сердечко бьется реже. Эти факторы должны учитываться при исследовании сердечной деятельности плода.
КТР плода – копчико-теменной размер ребеночка в утробе. Когда положено измерять этот показатель для его большей информативности? О чем говорят результаты этого измерения? Можно ли с помощью КТР определить полный рост малыша? – Читайте ответы в нашей статье.
Двенадцать недель беременности – надеемся, что вы приняли решение сохранить ребеночка, и значит, вам будет интересно узнать о том, как стучит его сердечко, как выглядят его будущие ручки и ножки, каковы его размеры. Все это можно увидеть на УЗИ, а прочитать об этом можно здесь.
Метод кардиотокографии (КТГ) позволяет получить достоверную и объемную информацию о работе сердца плода в материнской утробе. Но мамочка хочет также знать – не вредно ли для ребенка прохождение этого исследования, о чем говорят его данные и как расшифровываются результаты.
БПР плода – еще один важный показатель, рассказывающий о размере малыша в утробе. Чем важен этот показатель, что он расскажет акушеру-гинекологу о ребеночке, как измеряют бипариетальный размер и каковы его нормы на разных сроках беременности расскажет наша статья.
Что такое КТГ и какие данные получают с ее помощью?
КТГ – это способ беспрерывной регистрации частоты сердечных сокращений плода и маточного тонуса. В кардиотокографии используется два вида датчиков:
- ультразвуковой – работает по принципу эффекта Допплера и позволяет зафиксировать ЧСС младенца;
- тензометрический – измеряет маточный тонус.
Таким образом, прибор выдает сразу два результата в виде графических изображений – тахограмму и гистерограмму, на которых отклонения графика по оси позволяют оценить замедление или усиление биения сердца плода и силу сокращения мышечного слоя матки – миометрия. Кроме того, большинство приборов способны зафиксировать движения плода.
КГТ бывает двух видов:
- Наружная. Применяется при сохраненной целостности плодного пузыря во время вынашивания младенца или в процессе родов. Датчики крепятся к наиболее чувствительным точкам: тензометрический устанавливают около маточного дна, а ультразвуковой – в том месте, где лучше всего прослушивается биение сердца малыша.
- Внутренняя. Используется, если целостность плодного пузыря была нарушена. В предлежащую зону плода вводят датчик в виде тонкой закрученной в спираль иглы. Он измеряет сердцебиение. Для регистрации тонуса матки в маточную полость женщины вводят специальный катетер.