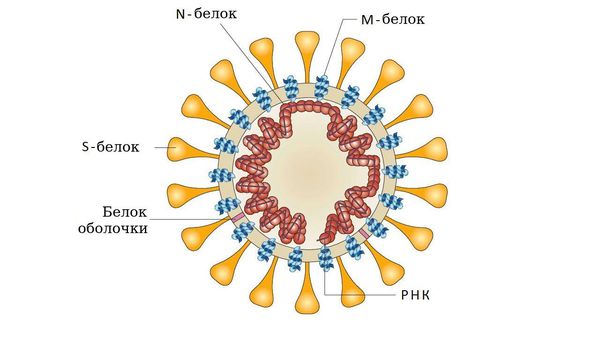
Ротавирусная инфекция (ротавирус, желудочный грипп)
Содержание:
- Генотипы норовируса
- Иммунопрофилактика
- Причины отравления (кишечной инфекции)
- Симптомы кишечной инфекции во время беременности
- Симптомы ОРВИ
- Пути передачи ротавирусной инфекци:
- Наши врачи
- Клинические проявления
- Диагностика
- Лечение
- Последствия и осложнения
- Симптомы ротавирусной инфекции у взрослых
- Причины и факторы риска ротавирусной инфекции
- Что делать, если рвота не прекращается
- Нет симптомов, значит, незаразен?
- Как распространяется ротавирус?
- Клинические проявления
- Лечение
- Профилактика
Генотипы норовируса
Может показаться, что генотипы норовируса все считают по-разному. Одни специалисты различают NoV пяти геногрупп или штаммов – GI-GV, другие – шести (GI-GVI).
Эксперты Международного комитета по систематике вирусов различают такие серотипы норовируса, как Hawaii virus, Snow Mountain virus, Mexico virus, Desert Shield virus, Southampton virus, Lordsdale virus, Wilkinson virus.
По последним данным, генотипы норовируса подразделяются, по меньшей мере, на 38 генетических кластеров, хотя в 2002 году их было вдвое меньше. При этом каждый генотип имеет дополнительные подтипы. Например, геноргуппы I, II и IV инфицируют людей, и норовирус GI подразделяется на 7 генотипов, геногруппа II содержит 19 генотипов (по другим данным, 12). Геногруппа III заражает коров, а NоV GV был выделен у мышей.
Наиболее распространенный вирус, поражающий людей – норовирус второго генотипа: штамм NoV геногруппы II генотипа 4 или GII.4.
После повального заражения данным генотипом норовируса жителей Сиднея в 2012 году австралийские эпидемиологи неофициально назвали его virus Hunter (охотник) и, согласно проведенному анализу всех вспышек заражения данным вирусом, почти в 40% случаев он «охотился» в комбинации с других генотипами NoV.
Иммунопрофилактика
В Европе существуют специализированные ротавирусные вакцины. Некоторые страны уже включили их в Национальный календарь профилактических прививок для детей. Прививки впервые делают 2-х месячным детям. 2 или 3 дозы пероральной вакцины вводятся с регулярными интервалами до 6 месяцев.
Существует два типа вакцин, которые состоят из наиболее распространенных серотипов ротавирусов и их комбинаций. В Европейских странах часто применяются:
- RotaTeq (РотаТек). Живая аттенуированная пентавалентная (серотипы G1, G2, G3, G4 и P1) пероральная вакцина, вводимая 3 раза;
- Ротарикс. Живая аттенуированная моновалентная (G1P) оральная вакцина, вводимая в 2 дозах..
Причины отравления (кишечной инфекции)
В большинстве случаев, причиной кишечной инфекции являются вирусы, бактерии и их токсины (яды), также паразиты. А источником заражения — недоброкачественная пища, которую неправильно готовили или хранили.
Например, вы можете заболеть кишечной инфекцией в результате:
- недостаточной термической обработки продуктов (особенно дичи, свинины, котлет и сосисок);
- неправильного хранения быстро портящихся продуктов, которые должны храниться при температуре ниже 5° C;
- хранения готовой пищи вне холодильника более часа;
- употребления пищи, к которой прикасался человек, страдающий поносом или рвотой;
- перекрестного заражения (распространение бактерий, например, кишечной палочки, от зараженных продуктов).
Перекрестное заражение — это причина пищевого отравления, которую часто упускают из виду. Оно происходит, когда болезнетворные бактерии распространяются между продуктами, кухонными поверхностями и бытовой техникой.
Например, вы разделывали сырое куриное мясо на доске и не помыли её, прежде чем использовать для резки продуктов, которые не будут подвергаться термической обработке (например, овощей для салата), таким образом, болезнетворные бактерии могут попасть с доски на продукты.
Перекрестное заражение возможно и в тех случаях, когда сырое мясо хранится над готовой пищей. Капающий сок с мяса пачкает продукты, лежащие ниже. Пища может быть заражена бактериями и их токсинами, вирусами и паразитами. Некоторые из распространенных источников заражения описаны ниже.
Кампилобактер — бактерия, живущая в сыром мясе (особенно в птице), некипяченом молоке и неочищенной воде. Также эту бактерию часто находят в непрожаренной куриной печени и печеночном паштете.
Инкубационный период (время между употреблением зараженной пищи и проявлением симптомов) при отравлении кампилобактерией составляет от двух до пяти дней.
Сальмонелла — бактерия, живущая в сыром мясе, дичи и неочищенной воде. Она также может попадать в молочные продукты, такие как непастеризованное молоко, и яйца.
Инкубационный период при отравлении сальмонеллой составляет 12–48 часов.
Листерия — бактерия, встречающаяся в ряде охлажденных и готовых к употреблению продуктов:
- готовые бутерброды в упаковке;
- паштет;
- масло;
- мягкие сыры, такие как бри, камамбер или другие с такой же коркой;
- мягкий сыр с плесенью;
- мясная нарезка;
- копченый лосось.
Важно употреблять все эти продукты до истечения их срока годности. Инкубационный период при отравлении листерией может сильно колебаться от двух дней до трех месяцев
Кишечная палочка — бактерия, живущая в пищеварительной системе многих животных, а также человека. Большинство штаммов этой бактерии безвредны, но некоторые могут вызывать тяжелую болезнь.
В большинстве случаев кишечная инфекция, вызванная кишечной палочкой, возникает после употребления непрожаренной говядины (особенно фарша, гамбургеров и тефтелей) или непастеризованного молока.
Инкубационный период при отравлении кишечной палочкой обычно составляет три—четыре дня, но симптомы могут проявиться и позже (до двух недель).
Вирус, наиболее часто вызывающий заболевания желудочно-кишечного тракта, — это норовирус. Он легко передается от человека к человеку, а также через пищу и воду. Источником вирусного заражения могут быть сырые ракообразные и моллюски, особенно устрицы.
Пожилым людям, беременным женщинам, маленьким детям и больным людям рекомендуется воздержаться от употребления сырых или недоваренных моллюсков, чтобы снизить риск пищевого отравления.
Паразиты. Случаи кишечной инфекции, вызванной паразитами, гораздо более распространены в развивающихся странах.Одним из распространенных видов кишечной инфекции, вызываемой паразитами, амебная дизентерия. Возбудитель болезни — амеба — одноклеточный паразит, который попадает в пищеварительную систему с загрязненной пищей, водой, плохо вымытыми фруктами и овощами. Переносчиками амеб на продукты питания могут быть домашние мухи, тараканы и другие насекомые.
Симптомы кишечной инфекции во время беременности
Заразиться кишечной инфекцией может любой, включая беременных, особенно, учитывая снижение иммунитета будущих мам. Инфекция может передаться при контакте с больным (к примеру, от старшего ребенка в семье), из-за несоблюдения гигиены, употребления немытых фруктов, овощей и пр.
Признаки болезни могут проявиться через несколько часов после инфицирования либо через несколько дней.
При легком течении болезни врач может назначить амбулаторное лечение, но при частой рвоте (более 5 раз в сутки), поносе, высокой температуре требуется госпитализация.
Как повлияет болезнь на состояние ребенка, зависит от возбудителя инфекции. Сальмонеллез и токсикоинфекции в большинстве случаев не отражаются на течении беременности и проходят в легкой форме. Тяжелые инфекции, которые вызывают брюшной тиф, дизентерию, амебиаз и оказывают сильное влияние, как на беременность, так и на ребенка (в некоторых случаях могут привести к выкидышу) встречаются на сегодняшний день крайне редко и вероятность подхватить инфекцию такого типа очень низкая.
Кишечная инфекция при беременности обычно проявляется сразу (при остром течении заболевания), либо маскируется под признаки токсикоза (тошноту, рвоту, головокружение). В большинстве случаев инкубационный период ее развития составляет от нескольких часов до двух суток.
Можно выделить следующие симптомы кишечной инфекции при беременности:
- потеря аппетита;
- тошнота;
- рвота (часто – многократная);
- диарея;
- жажда;
- неприятные ощущения в животе;
- метеоризм;
- лихорадка;
- выраженная слабость;
- кровь в стуле.
Для заболевания характерны два основных синдрома: инфекционно-токсический, который выражается в повышении температуры и лихорадке; и кишечный, имеющий признаки гастрита, энтерита, гастроэнтерита, колита и т.п.
Будущая мама жалуется на головную боль, головокружение, слабость, озноб, отсутствие аппетита и общее недомогание. Светло-коричневый кал сигнализирует о развитии кишечной инфекции по типу гастроэнтерита, многократный водянистый понос является синдромом энтерита, боли в животе с частым опорожнением в виде кала с примесями слизи – частый синдром энтероколита. При тяжелом течении заболевания возникает гастроэнтероколит – поражение инфекцией всех отделов пищевого тракта.
Симптомы ОРВИ
Инкубационный период ОРВИ, как правило, составляет 1-3 дня.
Обычно развитие заболевания начинается с насморка. В зависимости от того, какой участок дыхательных путей оказался наиболее подвержен инфекции (где сконцентрирован воспалительный процесс), ОРВИ может протекать в виде:
- ринита (поражается слизистая носа);
- фарингита (воспаляется слизистая оболочка глотки);
- ларингита (воспалительный процесс локализуется в гортани);
- трахеита (воспаляется слизистая трахеи).
Инфекция, как говорят, «спускается» по дыхательному пути. Чем ниже спустилась инфекция, тем тяжелее протекает заболевание. Через какое-то время после начала воспалительного процесса вирус попадает в кровь, вызывая симптомы интоксикации (озноб, головную боль, ломоту в спине и конечностях).
Обычно не позднее чем через 7 дней больной чувствует значительное улучшение состояния. Большинство больных выздоравливают в течение 10 дней.
Больной максимально заразен в первые 2-3 дня, в дальнейшем активность вируса снижается. Однако угроза заразить окружающих сохраняется до последнего дня болезни.
Основными симптомами ОРВИ являются:
Насморк
Насморк может проявляться в виде заложенности носа, чихания, выделения слизи из носа. Средняя продолжительность насморка при ОРВИ – 7 дней.
Боль в горле
Ещё один типичный симптом ОРВИ – боль в горле или болезненность при глотании. С острой болью в горле при правильном лечении (тепло, полоскания) удается справиться менее, чем за 3 дня.
Кашель
Кашель при ОРВИ сначала сухой. Переход к мокрому кашлю говорит о том, что больной пошёл на поправку.
Повышение температуры
При ОРВИ обычно наблюдается повышение температуры (в большинстве случаев незначительное – 37-37,5 или до 38° C; при гриппе температура может подниматься и выше).Повышенная температура, как правило, держится не дольше 3-х дней.
Пути передачи ротавирусной инфекци:
- алиментарный — через невымытые руки, загрязнённые предметы обихода, игрушки, столовые приборы;
- воздушно-капельный — при непосредственном контакте с больным.
Возможно и заражение через продукты, приготовлением которых занимался человек, являющийся вирусоносителем. Ротавирусы хорошо переносят низкие температуры, устойчивы к обработке дезинфицирующими средствами, но гибнут при тепловой обработке в 100 °C.
Наши врачи
Тюкалова Наталья Рудольфовна
Врач-гематолог, педиатр, кандидат медицинских наук
Стаж 29 лет
Записаться на прием
Румянцева Оксана Владимировна
Врач — педиатр, детский гастроэнтеролог
Стаж 15 лет
Записаться на прием
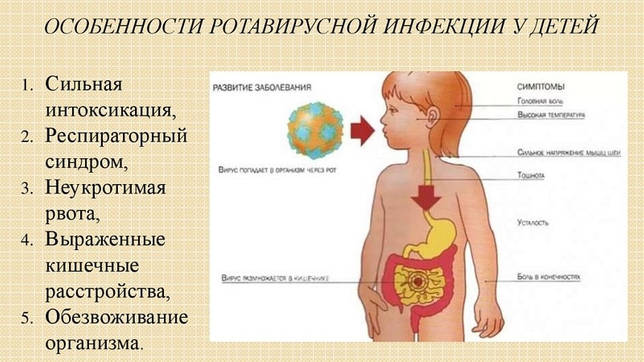
Клинические проявления
Время от момента заражения до появления первых симптомов ротавирусной инфекции у детей может составлять от 1 до 5 суток. Это так называемый инкубационный период. Далее следует период разгара заболевания, когда появляется клиническая симптоматика. Принято выделять несколько сценариев развития заболевания:
- по типу ОРЗ — с насморком, першением в горле, кашлем, конъюнктивитом;
- по типу кишечной инфекции — с симптомами воспаления желудочно-кишечного тракта;
- в младшем возрасте превалируют симптомы интоксикации — повышение температуры, вялость, сонливость, отказ от пищи.
Рассмотрим подробнее симптоматику воспалительных процессов в желудочно-кишечном тракте, как наиболее частую при ротавирусной инфекции. Поражение верхних отделов пищеварительного тракта обуславливает появление таких симптомов, как тошнота, рвота, нарушенный аппетит, вплоть до полного отказа от еды. Порой даже выпитая жидкость становится провокатором нового эпизода тошноты и рвоты.
Воспалительные изменения стенки кишечника становятся причиной нарушенного пищеварения и всасывания, с неизбежным ухудшением стула: кашицеобразная или водянистая консистенция, учащение актов дефекации до десятка раз в сутки, множественные позывы к дефекации, в том числе императивные (ложные). В число симптомов входят вздутие живота и урчание в животе, слышимое даже на расстоянии; это проявления повышенного газообразования. Практически всегда течение ротавирусной инфекции сопровождается болью в животе и повышением температуры.
Последовательность появления отдельных симптомов не имеет особого диагностического значения, она может быть различной, в зависимости от агрессивности вируса, от иммунной активности пациента и т.д. Длительность заболевания, также различна и в среднем, составляет 4-7 дней. Зачастую приходится иметь дело с «затяжным» течением ротавирусной инфекции, когда родители пациента отмечают симптомы двух- и трёхнедельной давности. Однако, в большинстве случаев выздоровление не наступает в результате неадекватной терапии и несоблюдения диетических и режимных рекомендаций.
Диагностика
Не секрет, что ротавирусная инфекция имеет характерную симптоматику, и диагностика в большинстве случаев базируется на клинической картине и анамнезе заболевания. Но, несмотря на это, существует ряд методов специфической лабораторной диагностики ротавирусной инфекции.
Лечение
Лечение ротавирусной инфекции у детей по большому счёту является симптоматическим, то есть направленным на коррекцию отдельных симптомов.
- Диетотерапия – исключение из рациона ряда продуктов питания, способствующих возникновению симптомов диспепсии.
- Регидратационная терапия – восстановление водно-электролитного нарушения, возникшего в результате патологической потери жидкости с рвотой и калом.
- Дезинтоксикационная терапия – применение энтеросорбентов для «выведения» из организма вирусных токсинов, а также, продуктов «неполного» пищеварения.
- Противовоспалительная терапия, приём жаропонижающих препаратов (оправдан при фебрильной температуре, то есть, выше 38°C).
- Противовирусная терапия – допустима, но не всегда эффективна, что делает вопрос о назначении такого лечения дискутабельным.
- Профилактика рахита в младшем возрасте
- Особенности психомоторного и речевого развития ребенка
Последствия и осложнения
Последствия и осложнения чаще всего бывают у детей и пожилых людей, так как рвота и понос истощают организма и приводят к его обезвоживанию – кишечному эксикозу, сопровождаемому очевидными признаками дегидратации и нарушения электролитного дисбаланса: вялостью, сухостью слизистых оболочек, снижением диуреза, головокружениями, учащенным сердцебиением, падением АД, цианозом; у детей до года – западением родничка. Именно дегидратация при норовирусе у детей и у пожилых людей может привести к развитию шока и вызвать летальные последствия.
Легко можно подхватить норовирус при беременности (учитывая физиологически обусловленное снижение иммунитета, сопровождающее данное состояние). Врачи утверждают, что ребенку в утробе матери этот вирус не опасен. Но существует угроза обезвоживания организма и риск преждевременных родов – из-за спазмов кишечника и напряжения брюшной стенки во время приступов рвоты, которые повышают тонус матки.
Симптомы ротавирусной инфекции у взрослых
Взрослые также болеют ротавирозом, но некоторые могут принять его симптомы за обычное временное расстройство пищеварения (говорят, «что-то не то съел»). Тошнота и рвота обычно не беспокоят, может быть общая слабость, снижение аппетита, повышение температуры и жидкий стул, но не длительное время. Ротавирусная инфекция у взрослых часто протекает бессимптомно. Несмотря на стертость симптомов, больной остается заразным все это время. Более легкое протекание ротавирусной инфекции у взрослых объясняется не только более сильным иммунитетом, но и большей приспособленностью желудочно-кишечного тракта к такого рода встряскам. Обычно если в семье или в коллективе есть инфицированный, то в течение 3-5 суток поочередно начинают заболевать и остальные. Предотвратить заражение от носителя инфекции возможно только в случае активной иммунной системы.
Лечение ротавирусной инфекции у детей
Препаратов, убивающих ротавирус не существует, поэтому лечение ротавирусной инфекции симптоматическое и направлено на нормализацию водно-солевого баланса, нарушенного при рвоте и поносе и на предотвращение развития вторичной бактериальной инфекции. Основной целью лечения является борьба с результатами воздействия инфекции на организм: дегидратацией, токсикозом и связанными с ними нарушениями сердечно-сосудистой и мочевыделительной систем.
При появлении симптомов желудочно-кишечного расстройства ни в коем случае не давать ребенку молоко и молочные, даже кисло-молочные продукты, в том числе кефир и творог — это отличная среда для роста бактерий.
Аппетит у ребенка снижен или отсутствует, заставлять ребенка кушать не следует, дайте ему выпить немного киселя (домашнего, сваренного из воды, крахмала и варенья), можно попоить куриным бульоном. Если ребенок не отказывается от еды, можно покормить его жидкой рисовой кашей на воде без масла (немного подсластить). Главное правило — давать еду или питье маленькими порциями с перерывом, чтобы предотвратить рвотный рефлекс. В дни с сильной рвотой или поносом нужно восполнить объем жидкости и солей, вымытых с жидким стулом и рвотными массами.
Температуру ниже 38С сбивать не следует, если больной ее переносит удовлетворительно. Сбить температуру выше 38С помогают влажные обтирания слабым водочным раствором — обтирать нужно все тело ребенка целиком, не допуская перепада температуры между участками тела, после обтирания надеть на ноги тонкие носочки. Ребенка с высокой температурой не кутать.
Лечение ротавирусной инфекции у взрослых
Особого лечения не требуется. При выраженных симптомах лечение симптоматическое. Не допускайте контакта с детьми во время заболевания ротавирозом, чтобы не заразить их.
Осложнения ротавирусной инфекции
При правильном лечении ротавирусная инфекция протекает без осложнений. Если не поить ребенка с рвотой и поносом часто, особенно это касается детей до года, возможно обезвоживание организма вплоть до летального исхода. Если не принять меры, возможно присоединение бактериальной кишечной инфекции и болезнь будет протекать еще более тяжело. Обязательно следите за температурой тела ребенка, длительное повышение температуры выше 39С ведет к отмиранию клеток, в первую очередь, клеток головного мозга.
Летальный исход наблюдается в 2-3 % случаев, в основном среди детей с ослабленным здоровьем. После выздоровления перенесенная ротавирусная инфекция не влечет никаких долговременных последствий и прогноз благоприятный.
Профилактика ротавирусной инфекции
В качестве эффективного средства против ротавируса ВОЗ рекомендует проведение профилактической вакцинации.
Для специфической профилактики ротавироза на настоящий момент существует две вакцины, прошедшие клинические испытания. Обе принимаются орально и содержат ослабленный живой вирус. Ротавирусные вакцины в настоящее время доступны только в Европе и США.
Неспецифическая профилактика заключается в соблюдении санитарно-гигиенических норм (мытьё рук, использование для питья только кипячёной воды).
Причины и факторы риска ротавирусной инфекции
Ротавирусный гастроэнтерит — разновидность кишечной инфекции, вызываемой вирусами из рода Rotavirus, относящегося к семейству Реовирусов. Из 9 известных представителей этого рода представляют опасность для человека 3 – ротавирусы видов А, В и С. Чаще всего заболевание вызывается ротавирусом вида А (до 90% всех случаев). Код заболевания по МКБ-10 — A08.0.
Факторы риска:
- Плохие социально-бытовые условия;
- Искусственное вскармливание;
- Плохое питание;
- Недоношенность;
- Иммунодефицитные состояния (ВИЧ, СПИД);
- Тяжёлые заболевания других органов и систем. ## Как передаётся ротавирусная инфекция
Основной путь передачи – фекально-оральный, через грязные руки, предметы обихода, заражённую воду и пищевые продукты. Источник инфекции – больной человек, с калом которого выделяются миллиарды вирусных частиц. Инкубационный период 1-3 дня. Возбудитель относительно устойчив вне живых организмов, в воде может сохранять жизнеспособность несколько недель. Отличается высокой контагиозностью (заразностью), быстро распространяется в замкнутых детских коллективах (ясли, детские сады, медицинские учреждения детского профиля). Пик заболеваемости – с конца осени до середины весны. Благодаря этим свойствам ротавирусную инфекцию часто называют “кишечный грипп”.
Что делать, если рвота не прекращается
В первые часы и дни заболевания ротавирусом рвота у ребенка может достигать 10-12 раз за сутки. Если рвотные позывы не уменьшаются, длительность превышает несколько суток, есть высокая температура, малышу требуется помощь квалифицированных специалистов. Не стоит медлить с вызовом врача, если у детей наблюдаются:
- обилие рвотных масс при незначительном (1-2 столовые ложки) объеме принятой пищи, жидкости;
- в рвоте присутствует слизь коричневых, желтых оттенков, частицы крови (не путать со съеденной пищей красного цвета);
- жалобы на боли в животе;
- признаки обезвоживания (сухость языка, судороги, уменьшение или полное отсутствие мочеиспускания, вялость);
- полная потеря аппетита, бледность кожи, холодные конечности.
Нет симптомов, значит, незаразен?
Есть и другой, крайне опасный и популярный миф, распространить который помогла сама Всемирная организация здравоохранения. Еще совсем недавно в ВОЗ заявили, что люди, у которых болезнь протекает бессимптомно, неопасны для окружающих и не могут их заразить.
Однако очень скоро стало понятно, что эксперты ошиблись — болезнь все еще новая. В самой же ВОЗ подтвердили, что переносчиков коронавируса среди бессимптомных больных немало. Однако люди уже не хотели об этом слышать.
Тем не менее даже московские власти смогли подтвердить, что бессимптомные больные все равно очень опасны. Исследование с участием более 350 тысяч жителей столицы показало, что число зараженных в кругу общения как бессимптомных больных, так и тех, кто тяжело переживает COVID-19, примерно одинаковое, то есть наличие или отсутствие симптомов никак не влияет на степень распространения инфекции.
Влияет на это добросовестность исполнения тех мер, которые предлагают врачи и власти: соблюдение масочно-перчаточного режима и социальной дистанции.
Как распространяется ротавирус?
Чаще всего ротавирус поражает детей раннего возраста. В первом полугодии жизни ребёнок находится под защитой материнских антител, поэтому, как правило, не восприимчив к возбудителю в случае контакта. А вот после 6 месяцев и в течение первых 3 лет, когда начинается активная социализация ребёнка, рассматриваемое заболевание становится весьма вероятным. Случаи ротавирусной инфекции могут быть единичными, а также возможны вспышки заболевания – в детских коллективах, в семье больного. Возможно и заражение родителей, которые ухаживают за больным ребёнком.
Источником возбудителя выступает больной или же вирусоноситель (человек, побывавший в контакте с больным, заразившийся вирусом, но не проявивший симптомов заболевания).
Период, когда болеющий ребёнок является заразным, начинается с того момента, как появились первые симптомы, и вплоть до момента выздоровления. Существуют предположения, что в ряде случаев выздоровевший пациент может оставаться вирусовыделителем до 2 недель после выздоровления. Пик заразности больного приходится на 3-5 сутки заболевания — в этот период максимальное количество вирусов выделяется с калом. Выздоровление определяется клиническим улучшением.
Клинические проявления
Основные симптомы у детей — это расстройство стула, обильная и неукротимая рвота, нарастающие признаки интоксикации и обезвоживания. Тяжесть течения обусловлена гипертермией, нарушением водно-электролитного баланса.
Клинические признаки у взрослых нередко ограничиваются метеоризмом, вздутием живота, зловонными газами. Такое состояние обычно связывают с кишечным расстройством.
При возникновении рвоты и поноса у детей с выраженным повышением температуры следует обратиться к врачу. Чем младше ребенок, тем выше риск развития необратимых осложнений, полиорганной недостаточности и даже гибели.
То, сколько заразен человек после ротавируса, зависит и от адекватности терапии. Если лечение проводится с прерыванием курса или прекращается сразу после улучшения состояния, срок вирусоносительства может увеличиться.
Лечение
Лечение ротавирусной инфекции у детей по большому счёту является симптоматическим, то есть направленным на коррекцию отдельных симптомов.
- Диетотерапия – исключение из рациона ряда продуктов питания, способствующих возникновению симптомов диспепсии.
- Регидратационная терапия – восстановление водно-электролитного нарушения, возникшего в результате патологической потери жидкости с рвотой и калом.
- Дезинтоксикационная терапия – применение энтеросорбентов для «выведения» из организма вирусных токсинов, а также, продуктов «неполного» пищеварения.
- Противовоспалительная терапия, приём жаропонижающих препаратов (оправдан при фебрильной температуре, то есть, выше 38°C).
- Противовирусная терапия – допустима, но не всегда эффективна, что делает вопрос о назначении такого лечения дискутабельным.
- Профилактика рахита в младшем возрасте
- Особенности психомоторного и речевого развития ребенка
Профилактика
Ротавирусная инфекция — так называемая «болезнь грязных рук», поэтому инфицироваться может любой человек. Избежать заболевания помогает профилактика:
Правильная гигиена. Мыть руки перед едой — это не просто устаревший лозунг, а важная мера безопасности. Для мытья стоит использовать мыло и теплую воду. Мытье рук является обязательным после прихода с улицы, контакта с домашними животными, посещения туалета. Необходимо следить за чистотой ногтей, которые у детей должны быть коротко острижены.
Своевременная уборка. В доме, где есть маленькие дети, необходимо регулярно проводить влажную уборку. Когда ребенок научился ползать, он постоянно соприкасается руками с полом. Следует следить за его чистотой, мыть и дезинфицировать игрушки.
Правильный уход. Если в доме грудничок, нужно следить не только за чистотой, но и качеством питания малыша. Многие дети находятся на искусственном вскармливании. Посуду, в которой готовится смесь, стоит мыть и хранить отдельно от общей. При приготовлении смеси нужно рассчитывать на один прием пищи. Нежелательно готовить сразу несколько порций, так как при хранении в продукте размножаются микробы. Смесь нужно разводить кипяченой водой. Для питья используют кипяченую или бутилированную воду.
Правильное хранение продуктов. Уникальная устойчивость вируса во внешней среде требует ответственного подхода к хранению и приготовлению продуктов
Необходимо обращать внимание на сроки хранения и температурный режим. Нельзя хранить готовую еду с сырыми продуктами
Вирус погибает при термической обработке, которая должна быть достаточной. Овощи и фрукты, которые употребляются без температурной обработки, необходимо хорошо вымыть, ошпарить горячей водой.
Важно следить за чистотой посуды и кухонного инвентаря. Для нарезки готовых и сырых продуктов используют разные ножи, разделочные доски
Если нет такой возможности, то после каждого этапа обработки их нужно промывать. Также следует мыть руки после того, как закончена работа с сырыми продуктами.