Отит у детей
Содержание:
- Причины гиперкинеза у детей
- Фонокардиографы
- Расшифровка ЭхоКГ
- Как их определить?
- Классификация
- Чем поможет врач при сильном сердцебиении?
- Первичная головная боль. Основные заболевания.
- Как подготовиться к ЭХО сердца
- Тетрада Фалло и беременность
- Осложнения
- Шумы в сердце: возможные причины появления
- Дисграфия детей: коррекция и диагностика
- Что показывает ЭХО сердца
- Причины возникновения шумов в сердце
- Причины заложенности носа без насморка
- Лечение
- Как ухаживать за родничком?
- Последствия
Причины гиперкинеза у детей
Ключевые причины гиперкинеза у детей аналогичны этиологии гиперкинезов у взрослых. Данная патология является следствием:
- нарушения функций мотонейронных центров экстрапирамидной двигательной системы, расположенных в ретикулярной формации ствола головного мозга;
- поражения глубинных нейронных ядер (базальных ганглиев) подкорки головного мозга и нарушений их координации со спинным мозгом;
- поражений белого вещества мозга;
- мозжечковой или спиномозжечковой атрофии;
- расстройства латеральной двигательной системы ствола мозга, передающей импульсы от мотонейронов к мышечным нервным рецепторам;
- дисбаланса синтеза ответственных за коммуникации между нервными клетками ЦНС нейротрансмиттеров: ацетилхолина, гамма-аминомасляной кислоты (ГАМК), дофамина, серотонина, норадреналина и др.
- повреждения миелиновой оболочки нервных волокон, приводящие к нарушению нейросинаптической передачи.
Эти процессы могут возникать из-за поражений сосудистой системы головного мозга или компрессионного воздействия на его отдельные структуры при родовых травмах, церебральной гипоксии или гемолитической желтухе новорожденных; внутриутробных патологий мозга (ДЦП, адренолейкодистрофии); воспалений при энцефалите или менингите; системных аутоиммунных патологий (ревматизма, системной красной волчанки, тромботической васкулопатии); черепно-мозговых травм; интоксикации, а также развития опухолей головного мозга.
Среди неизлечимых генетических мутаций, вызывающих гиперкинезы у детей, неврологи обращают внимание на проявляющийся в возрасте 4-10 лет синдром Шильдера-Аддисона детскую церебральную адренолейкодистрофию. Механизм развития этого заболевания связан с нарушением функций клеточных органелл пероксисом, которые перестают окислять токсичные для белого вещества мозга жирные кислоты с длинной цепью (VLCFA), а также прекращают синтезировать плазмоген основной фосфолипид миелина
И это вызывает глубокие нарушения нервных клеток не только головного, но и спинного мозга.
Фонокардиографы
Фонокардиографы — приборы, предназначенные для регистрации ФКГ в диагностически значимых диапазонах частот. Фонокардиограф состоит из микрофона, усилителя, частотных фильтров и графического регистратора.
Микрофон является воспринимающим устройством и одновременно преобразователем звуковых колебаний сердца, воспринимаемых с поверхности грудной клетки пациента, в электрический сигнал. Микрофоны для Ф. подразделяют на контактные и с воздушной камерой; в последнем случае звуковые колебания с поверхности грудной клетки передаются на чувствительный элемент микрофона через воздушную среду. Преимуществом контактного микрофона является его более низкая чувствительность к шумам в помещении, где проводится исследование, и меньшая зависимость полученных записей от качества прилегания микрофона к грудной стенке.
Усилители в современных фонокардиографах совмещают с фильтрами, основное назначение к-рых заключается в подавлении низкочастотных колебаний, не слышимых при аускультации. Применяют как высокочастотные фильтры, понижающие чувствительность лишь к низкочастотным составляющим, так и полосовые, обеспечивающие запись сердечных звуков в определенном частотном диапазоне звукового спектра.
Регистрирующее устройство Ф. должно обеспечивать запись звуковых колебаний с частотами до 800— 4000 гц. К таким устройствам относятся фоторегистраторы и регистраторы со струйной чернильной записью. Широкое распространение получила так наз. запись с преобразованием, к-рая производится на чернильнопишущих регистраторах того же типа, что и для регистрации ЭКГ, путем модуляции по амплитуде сигналами, выделенными фильтрами, сигналов вспомогательного генератора с частотой 80—100 гц. В этом случае получаемая запись частоты вспомогательного генератора сохраняет все амплитудные и временные соотношения сигналов на выходе фильтров.
Отечественной промышленностью серийно выпускается фонокардиограф ФКГ-01. Он обеспечивает запись на чернильнопишущий регистратор ФКГ, а также ЭКГ, сфигмограммы и флебограммы, т. е. может применяться для поликардиографии (см.).
Фонокардиограф содержит микрофон МФ-1, блок усилителей и фильтров и быстродействующий четырехканальный регистратор Н-338-4. Микрофон МФ-1 электродинамического типа с воздушной камерой имеет частотный диапазон от 10 до 2000 гц и может применяться как для записи ФКГ, так и для абсолютных измерений звукового давления. Отличительной особенностью фонокардиографа является возможность использования двух типов фильтров — для так наз. отфильтрованной фонокардиографии по Маассу и Веберу, к-рая предусматривает запись ФКГ в 6 частотных диапазонах, и полосовые фильтры.
Регистратор тина Н-338-4 обеспечивает запись сигналов с частотой не более 100—120 гц; в фонокардиографе применено преобразование фонокардиографических сигналов.
Для регистрации ФКГ на обычных электрокардиографах предназначен серийно выпускаемый преобразователь фонокардиографический универсальный ПФУ-01. Он содержит микрофон МФ-1, трехканальный усилитель с фильтрами, двухканальный осциллоскоп для наблюдения сигналов ФКГ и устройство для записи ФКГ методом преобразования. Имеющийся программный переключатель фильтров обеспечивает стандартную последовательность их включения.
Библиогр.: Зеленин В. Ф. Кардиофонография (регистрация сердечных тонов и шумов) и ее клиническое значение, М., 1915; Кассирский Г. И. и Соловьев В. В. Атлас клинической фонокардиографии, М., 1983; Кузнецов А. И. Значение некоторых компонентов фонокардиограммы в диагностике изменений в сердце у детей, Педиатрия, № И, с. 58, 1971; Осколкова М. К. Функциональная диагностика заболеваний сердца у детей, М., 1967; Фитилева Л. М. Клиническая фонокардиография, М., 1968; Функциональная диагностика в детском возрасте, под ред. С. Комарова и В. Гатева, пер. с болг., София, 1979; Холльдак К. и Вольф Д. Атлас и руководство по фонокардиографии, пер. с нем., М., 1964; Avila J. Е. у. о. Estudio fonomecanocardiografico de los soplos inocentes en ninos, Arch. Inst. Cardiol. Mex., v. 52, p. 103, 1982; Kulangara R. J., Strong W. B. a. Miller M. D. Evaluation of heart sounds and murmurs in children, Postgrad. Med., v. 72, p. 156, 1982; Schmidt-Voigt J. Atlas der klinischen Phonokardiographie, Miinchen — B., 1955; Stapleton J. F. a. Harvey W. P. Systolic sounds, Amer. Heart J., v. 91, p. 383, 1976; Wink K. Phonokardiographie heute? Diagnostik, Bd 15, S. 697, 1982.
Расшифровка ЭхоКГ
После исследования врач составляет заключение. Вначале описывается визуальная картинка с предполагаемым диагнозом. Во второй части протокола исследования указываются индивидуальные показатели пациента и их соответствие нормам.
Расшифровка полученных данных не является окончательным диагнозом, поскольку исследование может делать не кардиолог, а специалист УЗ-диагностики.
Именно врач-кардиолог, на основании собранного анамнеза, результатов осмотра, расшифровки анализов и данных всех назначенных исследований, может сделать точные выводы о вашем состоянии и назначить необходимое лечение!
Как их определить?
- Изначально шумы прослушиваются при обычной аускультации сердца с помощью трубки или стетоскопа.
- Чтобы подтвердить или опровергнуть наличие порока и патологии сердца, младенца направляют на УЗИ. Эхокардиография абсолютно безопасна для крохи, при этом данный вид диагностики позволяет специалисту «увидеть» все отделы сердца, оценить скорость кровотока у ребенка и давление на стенки сосудов и клапаны, заметить места «завихрения» потоков крови. УЗИ сердца лучше делать в специализированных кардиологических центрах, где опытные специалисты не «проглядят» наличие порока.
- Еще один способ диагностики, помимо УЗИ, — компьютерная или магнитно-резонансная томография. Подобные методы позволяют не только оценить работу сердца, скорость и давление кровотока у ребенка, но и связать работу сердечной и дыхательной систем для оценки тяжести порока.
- В особо сложных случаях на базе специализированного стационара ребенку могут ввести контраст посредством сердечного катетера, чтобы визуально на КТ или МРТ оценить состояние сердечных полостей и сосудов.
Классификация
Данная патология классифицируется в зависимости от наличия того или иного признака:
Место возникновения шума:
- интракардиальный шум. Его появление обусловлено работой клапанного аппарата;
- шум экстракардиального характера. Такие шумы появляются просто при работе сердца. Клапанный аппарат не причастен к их появлению;
- сосудистый шум. Такие шумы возникают в момент тока крови по поврежденному сосуду.
В зависимости от фазы цикла работы сердца:
- систолический шум. Появляется в момент сердечной систолы (сокращение);
- диастолический шум. Он соответствует моменту сердечной диастолы (расслабление).
По причине возникновения:
- регургитационный шум. Этот вид возникает в результате обратного заброса в полость сердца крови;
- шумы стенотического характера. Кровь, проходя по сосуду, у которого просвет, вызывает возникновение характерных шумов.
Разделить шумы можно с клинических позиций:
- Шумы органической природы. Их возникновение связано с анатомическими аномалиями и дефектами в строении сердца.
- Функциональные шумы.
Функциональные шумы, как правило, связаны с незначительными отклонениями от нормы и не несут угрозы для жизни и здоровья ребенка.
У детей могут возникать возрастные функциональные шумы. По мере роста у ребенка органы и системы развиваются неравномерно. Это может привести к несоответствию в развитии организма и сердечно-сосудистой системы. С возрастом такие шумы бесследно исчезают.
Метки: болезни сердца, дети, педиатрия, работа сердца, ребенок, сердечно-сосудистые заболевания, сердечный тон, сердечный шум, сердце ребенка, шумы в сердце
Чем поможет врач при сильном сердцебиении?
С жалобой на сердцебиение следует обращаться к врачу–терапевту или врачу-кардиологу.
При жалобах пациента на усиленное сердцебиение в первую очередь необходимо установить его причину – имеет ли оно физиологическое или патологическое происхождение. Для этой цели могут быть назначены лабораторные и инструментальные исследования, в том числе ЭКГ, эхокардиография (УЗИ сердца), рентгенография сердца. После установления причины повышенного сердцебиения назначается курс лечения, направленный на устранение патологических факторов. Нормализация сердцебиения достигается с помощью лечения антиаритмическими препаратами. Подобные препараты не стоит принимать самостоятельно, их должен назначать врач в соответствии с состоянием Вашего организма, установленным на основании врачебного обследования. В противном случае результат лечения может быть отрицательным.
Первичная головная боль. Основные заболевания.
Наиболее часто встречаются такие формы первичной головной боли как «боль напряжения» и мигрень, более редко – кластерная головная боль и другие формы.
Головная боль напряжения (ГБН) может возникнуть у каждого человека. Это самая распространённая форма головной боли, её часто характеризуют как «нормальную» или «обычную» головную боль. Приступы могут продолжаться от 30 минут до нескольких дней. Частота приступов у разных людей различна, она также может варьироваться и у одного человека в различные периоды его жизни. Боль описывается как сдавливающая, сжимающая голову по типу обруча или тесной шапки, как правило, двусторонняя, умеренная. У некоторой части людей она может стать хронической (хроническая боль диагностируется в том случае, если дней с головной болью больше, чем без неё). Человек, испытывающий хроническую головную боль, становится раздражительным. Могут наблюдаться слабость, высокая утомляемость, снижение аппетита, нарушения сна. Причиной ГБН является физическое напряжение мышц и связок головы и шеи — так называемый «мышечный стресс», который может быть следствием, например, работы в неудобной позе. ГБН часто возникает у тех, кто работает за компьютером или чья работа связана с необходимостью вглядываться в детали (ювелиры, часовщики, сборщики электронной аппаратуры, мастера художественной вышивки и т.п.). Значение имеет и эмоциональный фактор: эмоциональное напряжение, вызванное стрессом или состоянием повышенной тревожности, также может привести к возникновению боли.
Мигрень характеризуется сильными и мучительными приступами головной боли, которые часто сопровождаются тошнотой (а в некоторых случаях – рвотой), а также непереносимостью света и звуков. Меняется восприятие запахов, нарушаются тепловые ощущения. Приступы мигрени длятся от 4-х часов до 3-х суток и могут повторяться с частотой от 1-2 раз в год до нескольких раз в месяц. В течение приступа могут наблюдаться так называемые «предвестники» – раздражительность, подавленность, усталость, возникающие за несколько часов или даже дней до начала боли. В трети случаев боли предшествуют явления, получившие название «ауры»: за 10-30 минут до приступа могут быть зрительные нарушения (слепые пятна, вспышки, зигзагообразные линии перед глазами), покалывание и онемение, начинающееся с кончиков пальцев и распространяющееся вверх по телу и др.
Предрасположенность к мигрени является врожденной и связана с нарушениями в структурах головного мозга, отвечающих за проведение боли и других ощущений. Мигренью страдает каждый седьмой взрослый, при этом женщины – в три раза чаще мужчин. У девочек мигрень начинается, как правило, в период полового созревания.
Факторы, способствующие развитию приступов мигрени: хроническая усталость, состояние тревоги или стресс, у женщин – менструация, беременность и менопауза.
Но предрасположенность к приступам ещё не означает, что приступ обязательно случится. Есть факторы, которые выступают «спусковым механизмом» приступа. Спровоцировать приступ могут: пропуск приема пищи, недостаточный объём потребляемой жидкости, некоторые продукты, нарушения режима сна, физические нагрузки, перемена погоды, резкая смена эмоций.
Кластерная (или пучковая) головная боль характеризуется односторонней резкой («кинжальной» или «сверлящей») болью. Интенсивность боли стремительно нарастает в течение 5-10 минут, а сам приступ длится от 15 минут до 3-х часов, в течение которых больной не может найти себе места. Боль, как правило, локализуется в области глаза, при этом глаз может покраснеть и слезиться. Повторяющиеся приступы образуют кластер (то есть следуют друг за другом), продолжительность кластера составляет от 6 до 12 недель. Такая форма боли встречается у мужчин в пять раз чаще, чем у женщин. При этом ей более подвержены те, кто много курит или курил в прошлом.
Как подготовиться к ЭХО сердца
Никакой специальной подготовки процедура не требует. Однако для более точных результатов следует соблюсти некоторые правила:
- избегать больших физических нагрузок за 2-3 суток до проведения эхокардиографии;
- исключить курение и алкоголь за 3 дня до процедуры;
- при проведении исследования через пищевод за 4 часа не кушать;
- не следует принимать перед процедурой сердечные лекарства;
- нельзя волноваться, говорить по пустякам во время проведения исследования;
- нельзя в день обследования пить кофе, крепкий чай;
- выполнять рекомендации врача в ходе обследования.
Вся процедура занимает 15-20 минут. Далее врач проводит расшифровку результатов и выдает диагноз в письменном виде.
Рекомендуется также подготовить все имеющиеся медицинские заключения о проведенных ранее обследованиях. Чтобы на основе этих данных врач мог увидеть течение болезни или процесс выздоровления в динамике.
Полезная информация по теме:
- Диагностика кардиологических заболеваний
- Консультация кардиолога
- Кардиология — наука о заболеваниях срдца
- Осмотр кардиолога
- Детский кардиолог
- Лечение кардиологических заболеваний
- Прием кардиолога
- Профилактика кардиологических заболеваний
- Платный кардиолог
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Тетрада Фалло и беременность
ОПИСАНИЕ
Тетрада Фалло – это врожденный порок сердца представленный дефектом межжелудочковой перегородки, аортой «наездником» (декстрапозиция), стенозом легочной артерии и гипертрофией миокарда правого желудочка. Тетрада Фалло относится к наиболее распространенным порокам сердца синего типа, встречается в 10 -12% от всех врожденных пороков сердца. Частота порока сердца у потомства составляет примерно 5%.
ПРИЧИНЫ
Основной причиной развития заболевания служит нарушение генома. Генетики относят его к понятию синдром diGeorge (Диджорджи или Ди Георге).
Причина развития синдрома кроется в субмикроскопической делеции (отщеплении) района q11.2 хромосомы 22. Сокращенно этот вариант патологии генетики пишут так: «del 22 q11.2». Но интересно то, что подобное нарушение генотипа проявляется не только патологией развития сердца в виде тетрады Фалло. Делеция этого участка имеет также обозначения DGCR (DiGeorge syndrome critical region) и VCF(velocardiofacial syndrome).
На уровне организма при этом встречаются проявления со стороны различных органов и систем. Обычно синдром сочетает гипокальциемию (за счет недоразвития паращитовидных желез), Т-клеточный иммунодефицит (из-за недоразвития тимуса), пороки выходных отверстий сердца (к которым относят и тетраду Фалло), а также лицевые мальформации. В связи с тем, что тетрада Фалло является лишь одним из вариантов пороков, связанных с «del 22», вполне резонно предположить, что данный генетический дефект встречается не реже, чем тетрада Фалло. И действительно, синдром diGeorge встречается примерно у одного из 3000 новорождённых.
СИМПТОМЫ
Цианоз – основной симптом тетрады Фалло. Степень цианоза и время его появления зависит от выраженности стеноза лёгочной артерии. В основном, цианоз развивается к 3 месяцам, к 1 году.
Цианоз нарастает с ростом активности ребенка. Постоянным признаком порока является одышка, которая резко возрастает при малейшей физической нагрузке. В тяжелых случаях при тетраде Фалло, развиваются приступы удушья. Возникают они, как правило, в возрасте от 6 до 24 месяцев. Ребенок становится беспокойным, выражение лица испуганное, зрачки расширены, одышка и цианоз нарастают, конечности холодные; затем следует потеря сознания, судороги и возможно развитие комы и летальный исход.
Приступы длятся обычно несколько минут. Постепенно развивается задержка физического развития, пациенты часто имеют пальцы рук и ног в виде «барабанных палочек». Практически с рождения выслушивается грубый систолический шум вдоль левого края грудины.
Осложнения при беременности
До беременности рекомендуется хирургическое лечение порока сердца. Пациенты с полной коррекцией порока и отсутствием сердечной недостаточности беременность переносят хорошо, хотя в некоторых случаях могут иметь место нетяжелые нарушения ритма сердца. При некоррегированном пороке имеется высокий риск материнской смертности, невынашивания беременности и внутриутробной задержки роста плода. При некоррегированном пороке беременность противопоказана.
Факторы риска неблагоприятного исхода беременности:
- высокий гематокрит, превышающий 65%;
- застойная сердечная недостаточность;
- увеличение размеров сердца;
- насыщение крови кислородом менее 80%.
ЛЕЧЕНИЕ
Выделяют радикальные и паллиативные способы коррекции порока.Радикальная ликвидация порока проводится в условиях кардиоплегии и искусственного кровообращения. Операция заключается в закрытии межжелудочкового дефекта и ликвидации стеноза.
Паллиативные операции содержатся в наложении окольных межартериальных анастомозов. Задача операции — предоставить детям шанс пережить тяжелый период, для того, чтобы потом провести радикальную операцию.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
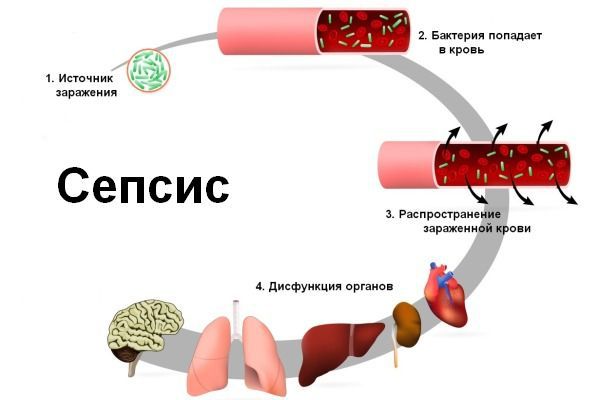
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Шумы в сердце: возможные причины появления
Физиологические шумы сердца связаны с ростом и развитием ребенка. Так, организм новорожденного перестраивается для самостоятельной жизни вне утробы матери, в том числе перестраивается и сердце. У детей постарше разные органы сердца могут расти с разной скоростью, за счет чего возникают микро завихрения кровотока в сердце и возникают шумы. Большинство этих проблем исчезает во взрослом возрасте.
Патологические шумы делятся на врожденные и приобретенные.
Врожденные шумы у детей возникают из-за аномалий в развитии сердца, возникших во время беременности матери. Подобные аномалии появляются либо в результате сбоя в делении клеток при формировании сердца и сосудов, либо воздействия на плод вредных факторов во втором триместре беременности.
Приобретенные патологические шумы – результат перенесенных заболеваний, в частности, ревматической болезни сердца, когда на фоне аутоиммунного заболевания разрушаются клапаны сердца. Опасны также бактериальные инфекции. Нередко причиной появления патологий сердца становится обычная ангина: возбудитель ангины может с миндалин попасть в кровь, добраться с кровотоком до сердца и вызвать воспаление и повреждение сердечной мышцы. Это одно из опасных осложнений после перенесенной ангины, поэтому, если на фоне частых ангин появляются шумы в сердце, стоит посетить кардиолога.
Дисграфия детей: коррекция и диагностика
Ответом на вопрос «как лечить дисграфию у детей» является множество эффективных упражнений, а также методы коррекции дисграфии, разработанные ведущими специалистами в области нейропсихологии. Первым этапом оказания помощи является диагностика заболевания, которая проводится, как правило, в несколько этапов. Они включают в себя изучение школьных тетрадей и остальных письменных работ ребенка, его речевых навыков и уровня их развития, состояние слуха, зрения и центральной нервной системы. По результатам полученных данных осуществляется обследование нижеследующих показателей:
- моторика;
- артикуляционный аппарат;
- установление ведущей руки;
- фонематический синтаксис и анализ;
- произношение звуков;
- слуховая дифференциация звуков;
- широта словарного запаса;
- структурирование слов по слогам;
- грамматический речевой строй.
При определенных усилиях и разработанной в индивидуальном порядке программе коррекционно-развивающего обучения дисграфия, наряду с сопутствующими нарушениями письма, речи и чтения, может быть полностью преодолена. Естественно, коррекция потребует месяцы, а в некоторых случаях и годы систематических занятий. Однако приложенные усилия будут вознаграждены: ребенок сможет осваивать школьную программу наряду со сверстниками и добиваться при этом высоких результатов.
Если вы находитесь в поисках ответа на вопрос, как лечить дисграфию у детей или ищете возможность, как помочь ребенку с дисграфией, обращайтесь к специалистам «Центра нейропсихологического сопровождения». Здесь каждого ребенка ждет индивидуальный подход, высокий профессионализм, а также благоприятный климат для формирования основных функций и процессов, необходимых для дальнейшего развития!
Что показывает ЭХО сердца
Эхокардиограмма дает обширные представления о работе сердца и всех его составляющих. Исследование позволяет определить:
- размеры сердца;
- толщину стенок сердца;
- целостность стенок;
- сократимость сердечной мышцы;
- работу предсердий, сердечных клапанов;
- состояние легочной артерии и аорты, уровень кровеносного давления;
- новообразования на сердце.
Таким образом, можно определить пороки сердца, нарушение работы клапанов, опухоли, гидроперикард, аритмии и блокаду сердца и многое другое. Это не полный список того, что может показать электрокардиография.
Полезная информация по теме:
- Вызов кардиолога на дом
- ЭКГ
- Боль за грудиной
- Заболевание сердца у взрослых
- Профилактика заболеваний сердца
- Холтеровское мониторирование
- Лечение заболеваний сердца
- Биохимический анализ крови
- УЗИ на дому
- УЗИ артерий
- УЗИ сосудов и сердца
- Коронарография
- Боль за грудиной
Причины возникновения шумов в сердце
Выделяют следующие причины возникновения шумов в сердце:
- Высокая скорость кровотока.
- Поток крови через суженное или деформированное отверстие в расширенную камеру сердца.
- Регургитация крови (возвратный поток) через некомпетентный клапан.
У детей функциональные шумы в сердце могут возникать по причине малых аномалий развития сердца (дополнительные трабекулы, хорды, открытое овальное окно, удлиненный евстахиев клапан, аневризма перегородки и др.), не влияющих на развитие ребенка и не причиняющих его здоровью вреда. Иногда функциональный шум в сердце возникает у ребенка вследствие интенсивного, быстрого и неравномерного роста ребенка (ростовой шум).
Если функциональный шум в сердце у ребенка может быть действительно «невинным», то у взрослых может свидетельствовать о наличии какой-либо патологии, например, о наличии порока сердца. В любом случае, при наличии шумов в сердце лучше незамедлительно обратиться к кардиологу для проведения обследования.
Причины заложенности носа без насморка
Затруднённое дыхание без прочих симптомов может иметь одно из следующих оснований:
- Начальная стадия заболевания. Происходит поражение болезнетворными бактериями дыхательных путей, симптомы временно отсутствуют.
- Аллергия – иммунный ответ организма на пыль, цветущие растения, пищу, шерсть животных.
- Пыльный и сухой воздух.
- Нарушение формы носовой перегородки – врождённая особенность носа или приобретённая в результате механической травмы.
- Полипы – доброкачественные новообразования, которые образуются вследствие частых простудных заболеваний, воспалений носоглотки, аллергического насморка, чрезмерного употребления алкогольных напитков, курения, анатомических особенностей строения полости носа.
- Инородный предмет в носу вызывает боль и дискомфорт, появляется чихание и слезотечение.
- Гормональные нарушения часто встречаются у девушек-подростков, у женщин во время беременности и накануне менопаузы – такое состояние не угрожает здоровью.
- Результат применения медикаментов. К примеру, затруднённость дыхания вследствие многократного и продолжительного использования сосудосуживающих капель или индивидуальная непереносимость лекарства.
- Ринофарингит – воспаление ходов носа, лимфатических узелков, выделяемый секрет стекает по тыльной стенке горла больного, нос остаётся сухим.
- Воспалительные процессы слизистой носа (разные виды синуситов, фронтит). Отёчность и гнойные выделения перекрывают доступ воздуха.
- Онкологические заболевания мозга и носовых каналов – угрожающее жизни состояние здоровья. Человек может ощущать болезненность, тошноту, головокружение и слабость.
При подозрении на онкологическое заболевание нужно обратиться к врачу (онкологу) и пройти комплексное обследование.
Лечение
Если кровь невозможно остановить за счет прижатия крыльев носа пальцами или тампонады, могут потребоваться следующие процедуры:
- Электрокоагуляция («запаивание» сосудов с помощью электрического тока).
- Химическое прижигание сосудов.
При тяжелых носовых кровотечениях, которые невозможно устранить консервативными методами, проводится хирургическое вмешательство. Операция назначается и в случае, если кровотечения вызваны патологиями носовой перегородки – для предотвращения рецидивов.
Во избежание рецидивов важно устранить причину нарушений. Если ею является нарушение свертываемости крови, то назначаются гемостатики – препараты, повышающие свертываемость
Если кровотечения вызваны авитаминозом, врач подбирает витаминно-минеральные комплексы. При необходимости пациента направляют к узкому специалисту: кардиологу, эндокринологу, урологу и т.д.
Как ухаживать за родничком?
Наличие родничка становится причиной страха в некоторых родителей, которые через него боятся травмировать голову ребенка. В норме темечко может пульсировать, быть впавшим при жажде и даже набухать в период, когда малыш плачет.Если общее состояние малыша не нарушено, и он ведет себя так, как обычно, то поводов для беспокойства нет.
Особых правил ухода за темечком нет. При повторении обычных ежедневных процедур, таких как купание ребенка, расчесывание волос или поглаживание по голове, риск травм сведен на нет. Конечно, нужно следить за тем, что бы кроха не падал и не ударялся головой. Но это правило касается детей любого возраста и не связано именно с наличием родничка.
Что бы не пропустить неврологические проблемы, надо следить за развитием малыша и наблюдаться у детского невролога. Для детей в возрасте до одного года график посещений этого врача такой: 1, 3, 6, 9 и 12 месяцев. Это периоды активного развития новых навыков у детей. Консультация врача поможет Вам обнаружить проблемы, если таковы есть. А если все в порядке, это придаст Вам уверенность, что малыш развивается нормально и состояние его здоровья – Здоров!!!
Последствия
Поскольку тиннитус — лишь симптом, а не самостоятельная патология, последствия отсутствия своевременного лечения также будут касаться основного заболевания. Приведем несколько примеров.
При разрыве барабанной перепонки
При отсутствии своевременно начатого лечения существует высокий риск развития воспаления внутреннего уха, поскольку у бактерий расширяется доступ к слуховому каналу. В наиболее тяжелых случаях распространение инфекции с кровотоком в мозг может быть чревато развитием энцефалита или менингита.
В число возможных осложнений разрыва барабанной перепонки также входит холестеатома, которая представляет собой новообразование из переродившихся эпителиальных клеток. При разрастании киста может закрывать слуховой проход, при этом являясь питательной средой для бактерий. Не исключено и воспаление слухового нерва, которое сопровождается сильной болью. В результате человек может полностью или частично потерять слух.
При акустической травме
Причиной акустической травмы уха является стрессовое воздействие звуковых колебаний, как правило, связанных с особенностями работы. При отказе от смены деятельности в подобных случаях пациент рискует остаться полностью или частично глухим (самое обидное, что при этом шум в ушах не пропадет)
Также важно понимать, что повреждения волоскового аппарата делают внутреннее ухо более уязвимым к инфекциям
Последствия приема медикаментов
Продолжительный прием ототоксичных препаратов (антибиотики, цитостатики, петлевые диуретики и т.д.) может привести как к временному, так и к необратимому ухудшению слуха. Наиболее ототоксическими на сегодняшний день считаются антибиотики группы аминогликозидов.
При отосклерозе
При отсутствии лечения шум в ушах у пациента усиливается, но при этом сам слух стремительно ухудшается вплоть до развития полной глухоты. Как уже говорилось выше, единственным эффективным методом лечения отосклероза является хирургическое вмешательство, однако и здесь возможны свои осложнения. Например, в послеоперационном периоде может возникнуть головокружение, иногда усиливается давление перилимфы во внутреннем ухе, в некоторых случаях возможно присоединение инфекции и развитие гнойного отита, что требует повторного хирургического вмешательства.
При артериальной гипертензии
Последствия отсутствия лечения АГ затрагивают в первую очередь сердечно-сосудистую систему, а также почки и центральную нервную систему. В тяжелых случаях возможно развитие ишемической болезни сердца, стенокардии, почечной недостаточности, инфаркта и инсульта.
При нарушении мозгового кровообращения
Самое тяжелое осложнение — ишемический инсульт, который может повлечь за собой нарушение речи, памяти, координации движений, а в тяжелых случаях привести к летальному исходу. При хроническом течении болезни помимо шума в ушах пациента будут беспокоить нарушения сна, ослабленная концентрация внимания, приступы головокружения и общее снижение работоспособности.
Важно! Возникновение шума в ушах может быть симптомом заболеваний, которые при несвоевременном или неправильном лечении приводят к тяжелым последствиям — от глухоты до летального исхода. Именно поэтому такой симптом нельзя игнорировать
Если тиннитус продолжается несколько дней, следует обратиться к врачу. В зависимости от сопутствующих симптомов и наиболее вероятной причины возникновения этим врачом может быть отоларинголог, терапевт или инфекционист.