Степень зрелости плаценты
Содержание:
- Как приостановить процесс старения?
- Наши медицинские центры
- Плацента при доношенной беременности
- Профилактика
- Степени зрелости плаценты
- Фармдействие
- Что такое «толщина плаценты» и на что она влияет
- Лечение гиперплазии плаценты
- Задачи УЗ-исследования в период беременности
- Определение плаценты
- Причины гиперплазии плаценты
- Причины предлежания плаценты
Как приостановить процесс старения?
Если врач на основании результатов исследований сделал вывод, что плацентарная ткань стареет преждевременно, то беременные женщины, конечно же, беспокоятся по этому поводу и пытаются узнать, как ее «омолодить». Если диагностировано, старение плаценты 3 степени при беременности, или старение меньшей степени, любые попытки «омоложения» являются бессмысленными.
Каждой будущей маме нужно осознавать следующее:
- Непосредственно раннее созревание детского места не является угрожающим состоянием ни для мамы, ни для малыша.
- Если на УЗИ определено старение плацентарной ткани, необходимо провести дополнительные исследования – КТГ и допплерографию. Однако этот факт не является поводом для переживаний.
- В процессе определения зрелости детского места ошибки при диагностике происходят достаточно часто.
- Если в ходе дополнительных исследований определены нормальные показатели сердцебиения плода и плацентарного кровотока, то будущей маме нет повода беспокоиться о старении последа.
- При условии, что по допплерографии и КТГ определена выраженная гипоксия плода, то обязательно проводится наблюдение за состоянием беременной и ребенка. Врач принимает решение о лечении, либо экстренном родоразрешении.
- Не существует лекарственных препаратов или методов, позволяющих замедлить процесс старения плацентарной ткани.
- В настоящее время нет доказательной базы по поводу применения с этой целью средств Курантил, Актовегин, Пентоксифиллин, поливитаминных комплексов и др.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: выходной
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00 ежедневно; вт, пт: с 8:00 до 6:00Кабинет КТ: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Плацента при доношенной беременности
В конце беременности плацента имеет дискообразную форму, диаметром 15-25 см, толщиной около 3 см, массой 500-600 г. Во время третьего периода родов она отрывается от стенки матки и примерно через 30 мин после рождения ребенка выталкивается из полости матки. Если рассмотреть плаценту после рождения, с материнской стороны можно различить 15-20 слегка выступающих участков — котиледонов, укрытых тонким слоем основной отпадноц оболочки. Борозды между котиледонами образованы децидуальными септами. Значительная часть децидуальной оболочки временно остается в матке и выталкивается с последующей маточным кровотечением.
Плодовая поверхность плаценты покрыта хорионической пластинкой. Многочисленные крупные артерии и вены (хорионические сосуды) сходятся к пупочному канатику. Хорион покрыт амнионом. Прикрепление пупочного канатика является преимущественно эксцентричным, может иметь место краевое и оболочечное прикрепления.
Изменения плаценты в конце беременности обусловлены уменьшением обмена между двумя системами кровообращения и включают:
1) увеличение количества фиброзной ткани в ворсинках;
2) утолщение базальных мембран в капиллярах плода;
3) облитерацию малых капилляров ворсинок;
4) откладывание фибриноида на поверхности ворсинок в зоне соединения и на хорионической пластинке. Усиленное образование фибриноида может вызвать инфаркты лакун и котиледонов плаценты (котиледон приобретает белый цвет).
Клинические корреляции
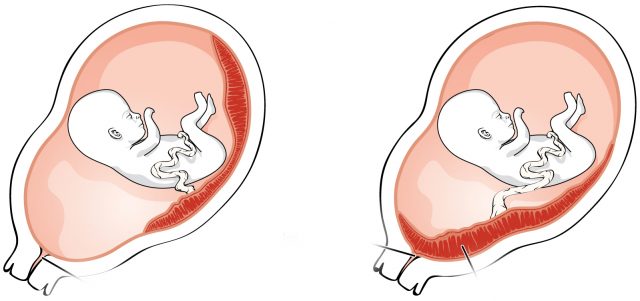
Аномалии плаценты. В норме плацента имплантируется на передней или задней стенке матки. Под предлежанием плаценты понимают ее аномальную имплантацию над внутренним зевом шейки матки:
1) полное предлежание плаценты — плацента полностью перекрывает внутренний зев;
2) частичное предлежание плаценты — плацента частично перекрывает внутренний зев;
3) краевое предлежание плаценты — край плаценты достигает края внутреннего зева;
4) низкое прикрепление плаценты (низкая плацентация) — плацента размещается в нижнем маточном сегменте, но не достигает края внутреннего зева.
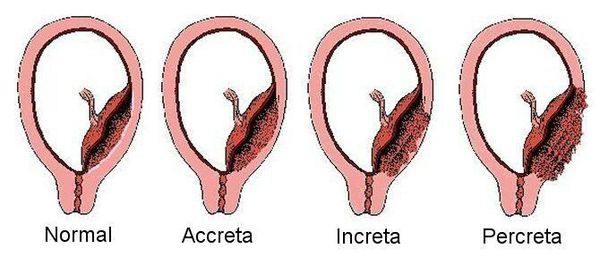
Аномалии прикрепления плаценты включают следующие состояния: приросшая плацента — патологическая инвазия плаценты в поверхностный слой миометрия с полным или частичной отсутствием базальной децидуальной оболочки; вросшая плацента — патологическая инвазия плаценты во всю толщу миометрия; проросшая плацента — патологическая инвазия плаценты со сквозным проникновением в миометрий и периметрий, иногда с проникновением в близлежащие структуры.
Приросшая плацента приводит к невозможности отделения плаценты от стенки матки при рождении плода, что может привести к массивному кровотечению, шоку и смерти матери. Другие аномалии плаценты включают более редкие состояния:
1) валоподобная плацента — оболочки удваиваются позади ее края, образуя плотное кольцо вокруг периферии плаценты;
2) плацента в форме покрывала;
3) резервная плацента — дополнительная доля плаценты, которая имплантируется на некотором расстоянии от остальной плаценты;
4) предлежание сосудов пупочного канатика — оболочечное прикрепление пупочного канатика, когда сосуды плода проходят над внутренним зевом.
Профилактика
Профилактика отклонений в развитии и функционировании плаценты заключается в выполнении следующих шагов:
- устранение хронических заболеваний на этапе планирования беременности;
- проведение ранней диагностики;
- профилактическое применение медикаментозных препаратов.
Беременной женщине рекомендуется своевременно становиться на учёт в женскую консультацию и проходить все положенные скрининги. Если у беременной имеется повышенная свёртываемость крови, ей показан приём антиагрегантов и антикоагулянтов с первого триместра беременности.
Врачи отмечают, что табакокурение и алкоголь значительно повышают риск функциональных расстройств плаценты.
Степени зрелости плаценты
В процессе развития беременности все внутренние изменения врач высматривает в ходе ультразвукового исследования. И степень зрелости также определяется в процессе УЗИ, с учетом определенных параметров.
По сроку беременности степени зрелости определяются так:
- степень зрелости 0 – до 30 нед.;
- степень зрелости плаценты 1 – 27-36 неделя;
- степень зрелости плаценты 2 – 34-39 неделя;
- степень зрелости плаценты 3 – после 36 недели.
Чтобы определить, какая степень старения – первая, вторая или третья – врач определяет ее толщину, смотрит, в наличии ли отложения кальция и кисты.
Еще не так давно на зрелость детского места смотрели иначе, чем в настоящее время. Так, считалось, что при преждевременном его старении происходят выкидыши, отмечается высокий риск антенатальной гибели плода, рождаются дети с низким весом. Однако после того, как ученые провели ряд исследований, такую взаимозависимость удалось опровергнуть.
Если у женщины до 35 недель (например, на 32 неделе) отмечается третья степень зрелости, ее относят к группе повышенного риска.
Более подробно об особенностях зрелости, например, о том, степень зрелости плаценты 2, что это значит, объяснит врач-гинеколог.
Ниже в таблице можно наглядно увидеть степени зрелости по неделям.
Таблица степеней зрелости плаценты по неделям беременности
| Хориальная часть (та, которая прилегает к плоду) | Структура | Есть ли отложения кальция? | |
| 0 ст. (до 30 нед.) | Полностью гладкая | Однородная | Практически отсутствуют |
| I ст. (27-36 нед.) | Волнистая | Немного уплотнений | Микроскопические |
| II ст.(34-39 нед.) | Есть углубления | Есть уплотнения | Видимые |
| III ст. (после 36 нед.) | Углубления до базальной мембраны | Кисты | Большое количество |
Фармдействие
Что такое «толщина плаценты» и на что она влияет
Плацента начинает формироваться и расти сразу же после —имплантации эмбриона— в матку
Однако на его толщину начинают обращать внимание при проведении ультразвукового исследования только с 20-й недели беременности, когда подслед уже становится полностью функциональным
Толщина – один из показателей того, что данный орган работает исправно и малыш в полном объеме получает все необходимое для полноценного развития, так как слишком тонкое или слишком широкое детское место говорит о возможной патологии
Для определения толщины во внимание берется и измеряется самый широкий участок, а затем его размер сравнивается с нормой величины данного органа для того или иного периода
Лечение гиперплазии плаценты
Симптоматическое лечение гиперплазии плаценты заключается в создании условий, максимально благоприятствующих нормальному внутриутробному развитию плода. При возможности проводится этиологическая терапия (снижающая уровень инсулинорезистентности, противомикробная, антигипертензивная и др.). Но в любом варианте лечение, в особенности медикаментозное, назначается только после полного обследования и выявления признаков задержки внутриутробного развития плода.
Так, при иммунологической несовместимости крови плода и матери часто приходится прерывать беременность, однако можно рискнуть и прибегнуть к интраперитонеальной гемотрансфузии — внутриутробному переливанию эритроцитов с отрицательным Rh (через артерию пуповины), и на сегодняшний день это единственный способ лечения данной патологии.
Для повышения уровня гемоглобина в крови, как считают гинекологи, мало одного полноценного питания и нужно применять препараты двухвалентного железа с витамином С. Например, капсулы Актиферрин или Ферроплекс рекомендуется принимать по одной капсуле дважды в день, а раствор Гемоферон назначается обычно по 15-20 мл раз в сутки (до еды).
С целью нормализации плацентарного кровообращения в лечении гиперплазии плаценты медики часто применяют такие фармакологические препараты, как Актовегин, Дипиридамол и Трентал. Давайте выясним, для чего они применяются.
Актовегин относится к группе биогенных стимуляторорв и в качестве активного вещества содержит очищенную от белка вытяжку из крови телят. Данное средство способствует активизации обменных процессов в клетках и применяется (по одному драже трижды в день перед приемом пищи) при хронических цереброваскулярных нарушениях (например, после инсульта), а также в комплексной терапии диабетических полинейропатий
В инструкции отмечено, что Актовегин не имеет негативного влияние на плод и беременную женщину, но вероятность неблагоприятного воздействия при беременности учитывать нужно и применять это средство очень осторожно
Ангиопротектор Дипиридамол (синонимы — Курантил, Дипиридамол Парседил, Пенселин, Персантин, Тромбонил) относится к сосудорасширяюшим (вазодилатирующим) препаратам, которые повышают активность венозного кровотока и уровень содержания кислорода в крови, препятствуют образованию тромбов. В некоторых инструкциях к Дипиридамолу период беременности однозначно отнесен к числу противопоказаний, в других вариантах, в разделе показаний к применению, содержится фраза о назначении препарата «для профилактики плацентарной недостаточности при осложненной беременности», а также указание на то, что «применение при беременности, особенно во II и III триместрах, возможно в случаях крайней необходимости». А в одном варианте инструкции к Курантилу (собственно, тому же дипиридамолу) указано, что он предназначен, в том числе, и для «лечения и профилактики плацентарной недостаточности, возникшей вследствие нарушения плацентарного кровообращения». Однако врачам напоминают: сначала взвесить и сопоставить ожидаемую пользу с возможными рисками применения данного средства.
Задачи УЗ-исследования в период беременности
Ультразвуковое исследование — наиболее точная и эффективная оценка состояния беременной и плода на разных гестационных сроках. Женщина проходит его впервые, узнав о беременности, и затем еще несколько раз на протяжении вынашивания.
УЗИ может потребоваться и на более раннем сроке или непосредственно перед родами — внеплановое обследование назначается при сомнительном диагнозе или при повышенных рисках осложнения беременности.
Наблюдая течение беременности по неделям, врач преследует следующие цели:
- подтверждение беременности;
- наблюдение за развитием плода, его размерами и весом;
- оценка жизнеспособности плода;
- выявление патологий на всех этапах беременности;
- определение пола ребенка;
- оценка параметров зрелости, размеров и места прикрепления плаценты;
- вычисление значений амниотической жидкости (околоплодные воды).
УЗИ по неделям беременности — важнейшее обследование при беременности.
Определение плаценты
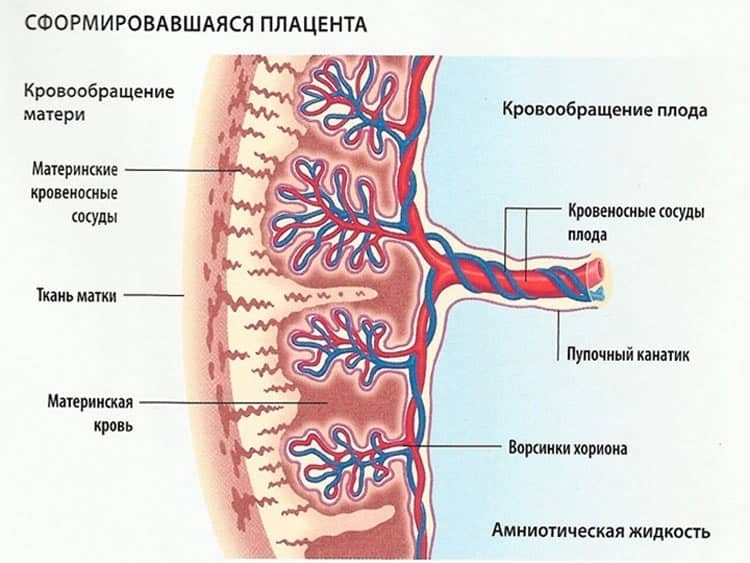
Плацента является орган который отвечает за питание и защиту плод во время беременности. Он уникален тем, что является временным органом; он растет вместе с плодом во время беременности, а затем удаляется вместе с плодом при рождении. Плаценту также иногда называют «последействием», так как она выводится через влагалище после родов.
Плацента выполняет множество функций для поддержки развития плода, в том числе способствует кровь поток, газообмен, удаление отходов и служение защитным барьером для плода от любых инфекций, которые мать испытывает во время беременности.
Плацента уникальна тем, что является органом, который возникает из ткань двух генетически отличных организмов; часть плаценты развивается из ткани маточной стенки матери, а другая часть развивается из собственной ткани плода. После бластоциста который развивается в плод, вступает в контакт со стенкой матки, бластоциста и материнская ткань растут вместе, образуя единый взаимодействующий орган, который связывает их вместе.
Млекопитающих, которые рожают живых, полностью развитых детенышей, а не откладывают яйца или несут недоразвитых потомков в мешочках, часто называют «плацентарными млекопитающими». Эволюция плаценты является одной из основных характеристик, общих для всех млекопитающих, за исключением сумчатых и млекопитающих, откладывающих яйца, таких как утконос.
Некоторые сумчатые – близкие родственники плацентарных млекопитающих, таких как кошки, собаки и люди – имеют примитивную плаценту, в которой кровеносные сосуды растут по всем защитным мембранам, окружающим эмбрион, Возможно, что известные нам плаценты произошли от похожих примитивных структур у общего предка сумчатых и плацентарных млекопитающих.
Беременность, при которой плацента не развивается должным образом, обычно выкидыш. Это может происходить либо из-за проблем с развитием маточной ткани матери, либо из-за проблем с развитием плацентарной ткани плода. Плоды, которые страдают от хромосомных проблем, могут быть неспособны сформировать надлежащую плаценту и могут выкидыш, чаще всего в первом триместре.
Многие животные и некоторые человеческие культуры практикуют поедание плаценты после ее доставки. Ученые разделились во мнении, является ли это хорошей идеей для людей. Некоторые говорят, что он может содержать ценные питательные вещества и даже гормональные компоненты, которые могут помочь матери после беременности; другие говорят, что эта практика может нести риск распространения инфекционных заболеваний, и что у людей не было доказано никаких преимуществ употребления плаценты.
Причины гиперплазии плаценты
Сформировавшись к концу третьего месяца беременности, детское место растет вместе с плодом до 36-37 недели: 95% увеличения его веса происходит в течение последних 20 недель гестации. Толщину плаценты принято измерять в месте впадения в нее пуповины; в норме толщина достигшей окончательной функциональной зрелости плаценты колеблется в диапазоне 20-35 мм (хотя следует учитывать индивидуальные особенности). Однако при явной плацентарной гиперплазии, то есть аномальной пролиферации перицитов капиллярной соединительной ткани, клеток хориального синцития или базальной пластинки плаценты, толщина ее плодной и материнской частей может превышать 60 мм.
В клиническом акушерстве причины гиперплазии плаценты связывают с:
- гемолитической болезнью плода, которая возникает вследствие иммунологической несовместимости крови матери и плода (Rh-конфликт или несовместимость по группе крови);
- низким уровнем гемоглобина в тяжелой форме 70-80г/л и ниже);
- сахарным диабетом I типа (в том числе гестационным диабетом, возникающим из-за активизации стероидных гормонов и печеночного фермента инсулиназы);
- осложнением беременности в виде гестоза (преэклампсии или артериальной гипертензии беременных);
- TORCH-синдромом (наличием у беременной микоплазмы, цитомегавируса, вируса краснухи и простого герпеса);
- урогенитальными инфекциями матери (хламидиоз, гонорея, сифилис);
- перенесенными во время беременности инфекционными болезнями (грипп, ОРВИ, пиелонефрит);
- генетическими мутациями.
Следует отметить, что гиперплазия плаценты при беременности признана акушерами и перинатологами едва ли не наиболее очевидным признаком гемолитической болезни плода.
А весь приведенный перечень этиологических факторов данной патологии во многих случаях является следствием аномального разрастания кровеносных сосудов (ангиоматоза) стволовых и промежуточных ворсин хориона в процессе формирования системы кровообращения плаценты и плода — из-за хронической гипоксии плода.
Причины предлежания плаценты
Этиология предлежания плаценты заключается в нарушении целостности эндометрия — слизистой части матки. Яйцеклетка после оплодотворения не имеет возможности укрепиться на дне матки, в самом удобном месте. В этом положении матка минимально растягивается и за счёт оптимального кровоснабжения обеспечивается хороший обмен веществ между матерью и плодом.
Плод не может нормально имплантироваться, если есть повреждения эндометрия, рубцы.
Причинами предлежания плаценты бывают многократные аборты, разного рода воспалительные процессы, оперативные вмешательства, а также перенесенные в прошлом осложнённые роды.
Также в категорию риска попадают женщины, у которых есть деформации в полости матки, вызванные врождёнными либо приобретенными патологиями (к числу таких относится миома матки). Генетические заболевания также влияют на развитие данного недуга. Велика вероятность возникновение патологии и у женщин с отягощённым анамнезом гинекологического плана, к списку таких пациенток можно отнести женщин с частыми нарушениями циклов менструации, со сниженным уровнем прогестерона в крови, имеющих гипоменструальный синдром. При развитии общего гормонального дисбаланса, предрасполагающего к секреторным и пролиферативным нарушениям эндометрия, также появляется риск предлежания плаценты.
Этиология предлежания плаценты частично относится ко всем заболеваниям, которые вызывают застойные процессы в малом тазу, даже таких, как заболевания почек или сердца. Но причина может заключаться не только в проблемах репродуктивной системы матери. Иногда плод отстаёт в развитии, не добирается ко дну матки, прикрепляется сразу возле входа в матку, рядом с малым зевом.
Статистика гласит о том, что повторно рожающие женщины подвержены риску возникновения предлежания плаценты на 30% больше, чем те женщины, у которых беременность первая. Возраст женщины также играет достаточно важную роль. Женщины, которые впервые беременеют после тридцати пяти лет, часто попадают в зону риска развития патологических предлежаний плаценты.