Предлежание плаценты при беременности
Содержание:
- Лечение предлежания плаценты
- Какие обследования нужно проводить во время ЗГТ
- Эктопия шейки матки
- Операции при опущении (выпадении) матки
- Патологоанатомические данные
- Образ жизни при подготовке к ЭКО
- Как проводится кюретаж
- Врачи, выполняющие выскабливание полости матки:
- Послеоперационный период
- Возможные осложнения после гинекологической чистки
- Реконструкция малого таза при пролапсе влагалища
- Хирургическое лечение гиперплазии эндометрия
- Причины болезни:
- Что такое отслойка плаценты?
- Что такое «детское место»?
Лечение предлежания плаценты
Решающим фактором, определяющим тактику ведения беременности, является наличие или отсутствие кровотечения .
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств :
- времени возникновения кровотечения (во время беременности, в родах) и его интенсивности;
- вида предлежания плаценты;
- срока беременности;
- состояния родовых путей (степень раскрытия шейки матки);
- положения и состояния плода;
- общего состояния беременной (роженицы);
- состояния гемостаза.
При отсутствии кровянистых выделений в первой половине беременности женщина может находиться под амбулаторным наблюдением. Необходимо соблюдать определённый режим: исключить физическую нагрузку, стрессовые ситуации, поездки, половую жизнь. Беременная должна чётко знать, что при появлении кровянистых выделений необходима срочная госпитализация в стационар .
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
- Назначают строгий постельный режим, а также препараты, нормализующие сократительную деятельность матки (спазмолитики, β-адреномиметики, магния сульфат).
- Проводят лечение плодово-плацентарной недостаточности и анемии (препараты железа, поливитамины).
- По показаниям проводят переливание эритроцитной массы, свежезамороженной плазмы .
- Одновременно назначаются дезагреганты (препараты, препятствующие тромбообразованию), препараты, укрепляющие сосудистую стенку.
- Если нет уверенности в продлении срока беременности до 36 недель, то для профилактики развития синдрома дыхательных расстройств у ребёнка после родов беременным показано введение глюкокортикоидов (гормональных противовоспалительных средств).
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
- начавшееся кровотечение при полном предлежании плаценты;
- одномоментное массивное кровотечение, угрожающее жизни беременной, несмотря на срок беременности и состояние плода (плод нежизнеспособен или мертвый);
- повторяющиеся кровотечения;
- небольшие кровопотери в сочетании с анемией и снижением артериального давления .
Показания к плановому кесареву сечению:
- Полное предлежание плаценты является абсолютным показанием. В этом случае внутренний зев шейки матки полностью перекрыт плацентой, поэтому естественные роды невозможны. Кроме того, с началом родовой деятельности плацента будет прогрессивно отслаиваться, а кровотечение усиливаться. Такое состояние угрожает жизни роженицы и плода .
- Неполное предлежание плаценты, осложнённое сопутствующей патологией :
- неправильное положение плода (поперечное, тазовое, косое);
- узкий таз;
- рубец на матке;
- многоплодная беременность;
- выраженное многоводие;
- возраст первородящей и т. д.
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
- плод находится в головном предлежании;
- кровотечение отсутствует или остановилось после вскрытия плодного пузыря;
- отсутствует сопутствующая акушерская патология;
- шейка матки зрелая;
- родовая деятельность хорошая.
Однако чаще всего в случае предлежания плаценты акушеры выбирают оперативное родоразрешение. Кесарево сечение используется с частотой 70-80 % при данной патологии .
В раннем послеродовом периоде кровотечение также может возобновиться из-за нарушения процессов отделения плаценты, снижения сократительной способности матки и повреждения сосудистой сети шейки матки .
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Какие обследования нужно проводить во время ЗГТ
При назначении заместительной гормонотерапии необходимо сдать те анализы, которые помогут исключить противопоказания. Плюс несколько базисных исследований. Необходимо пройти осмотр у гинеколога, УЗИ органов малого таза, сдавать биохимический анализ крови с акцентом на показатели работы печени и анализ крови на свертываемость. В дальнейшем раз в год обязательно проводиться маммография, УЗИ матки и яичников, мазок на онкоцитологию с шейки матки.
Важно проверить кровь на свертываемость и уровень глюкозы, чтобы не пропустить сахарный диабет, проверить работу печени — сдается биохимический анализ крови. Серьезные проблемы с печенью, например последствия гепатита, цирроз, сахарный диабет, чаще всего являются противопоказанием для гормонотерапии
При минимальных поражениях печени возможно назначение ЗГТ, но не в таблетках, а в виде пластыря или геля. Следует учитывать патологию щитовидной железы. ЗГТ не назначают при маточных кровотечениях неясного генеза, иначе можно вырастить рак. Камни в желчном пузыре – не препятствие для ЗГТ, они удаляются, и потом проводится лечение гормонами.
Если имеется избыточный вес, следует выяснить, в чем его причина. Возможно, дисфункция щитовидной железы вызывает повышенную выработку пролактина, который ведет к ожирению? А может, виной повышенная активность коры надпочечников, где вырабатываются гормоны, которые отвечают за накопление жира?
А еще, начиная терапию, очень важно помнить: гормоны – не волшебная палочка. Эффект может снизиться из-за неправильного питания
Что такое правильное питание, сегодня знает любая женщина: много овощей и фруктов, нежирное мясо, несколько раз в неделю обязательна рыба, плюс растительное масло, орехи и семечки.
Эктопия шейки матки
Это состояние также называют псевдоэрозией, эндоцервикозом. Возникает в случае разрастания цилиндрического эпителия в область влагалищной части канала, многослойный плоский эпителий которой имеет бледно розовый цвет. Цилиндрический эпителий красного цвета, поэтому на влагалищной поверхности его участок выглядит как ярко-красное пятно вокруг наружного отверстия цервикального канала.
Протекает эктопия, как правило, бессимптомно. В этом случае она не требует лечения. Чаще происходит естественная замена эктопированных цилиндрических клеток на плоские. Современная медицина все более склонна считать эктопию вариантом нормы.
Однако в ряде случаев требуется лечение. Например, при сопутствующем воспалительном процессе отмечаются кровянистые выделения из влагалища. Также возможны кровянистые выделения и боль при половом контакте.
Диагностируется болезнь при помощи кольпоскопии.
Справка! Кольпоскопия – визуальное исследование канала шейки матки при помощи оптического прибора кольпоскопа.
Лечение – удаление эктопированного участка. различными методами. Прижигание электротоком, криодеструкция, лазерная хирургия, радиохирургия, фармакологическая коагуляция.
Эктропион
Это заболевание относится к осложненной форме эктопии шейки матки. В этом случае происходит выворот ее слизистой оболочки наружу. Эктропион шейки матки может быть, как врожденным, так и приобретенным.
Часто патология никак себя не проявляет. Но иногда возникают такие симптомы:
- сбой месячного цикла;
- боли в поясничной области и внизу живота;
- молочные выделения;
- кровянистые выделения после полового акта.
Возможно сопутствующее развитие других патологий: лейкоплакии, эритроплакии цервикального канала, в тяжелый случаях – рака. Это значит, что при выявлении эктропиона, лечение должно быть проведено в обязательном порядке.
Диагностические мероприятия:
- кольпоскопия;
- цитологические и гистологические исследования;
- анализ крови на половые гормоны;
- гистероскопия (осмотр полости матки).
При эктропионе используются такие методы лечения:
- медикаментозная терапия;
- деструкция патологической зоны различными методами;
- конизация.
Способы терапии подбирают исходя из тяжести патологии.
Справка! Конизация шейки матки — малоинвазивная хирургическая операция, при которой удаляют конусовидный участок пораженных заболеванием тканей органа.
Операции при опущении (выпадении) матки
Лечение опущения матки может проводиться различными способами, их на сегодняшний день существует довольно много. Все методы лечения можно разделить на консервативные (не требующие хирургического вмешательства) и хирургические (проведение операций различной степени инвазивности).
Можно ли вылечить опущение матки, не прибегая к хирургическому вмешательству? Все определяется индивидуально и зависит от того, насколько развита болезнь. Консервативное лечение направлено не на устранение заболевания, а на предотвращение его дальнейшего развития и борьбу с неприятными симптомами. Лекарств, которые могли бы вернуть матку в анатомически правильное положение, не существует, так что, если заболевание запущено, поможет только хирургия. Естественно, единственный метод, который будет эффективным, если диагностировано полное выпадение матки, — операция.
Патологоанатомические данные
Патологоанатомические данные указывают на важную роль в развитии П. п. воспалительных изменений децидуальной оболочки и разрастания соединительной ткани. Наряду с дистрофическими процессами в матке и плаценте обнаружены также сдвиги компенсаторного характера. Результатом отделения плаценты от стенки матки с разрывом межворсинчатых пространств, в к-рых циркулирует омывающая ворсины хориона материнская кровь, является кровотечение. Отслойка плаценты от стенки матки происходит иногда во время беременности вследствие растяжения нижнего маточного сегмента, входящего постепенно в состав плодовместилища. Развитию отслойки плаценты также способствуют сокращения матки, особенно в родах, когда каждая схватка сопровождается повышением внутриматочного давления, приводящим к выпячиванию плаценты и плодных оболочек в просвет внутреннего маточного зева. Стенки нижнего маточного сегмента и шейки матки в это время смещаются кверху за счет ретракции маточной мускулатуры, еще больше нарушая прикрепление плаценты к стенке матки. Клинически П. п. проявляется гл. обр. маточными кровотечениями (см.), которые обычно начинаются без видимых причин или в связи с физической нагрузкой, нервным перенапряжением. С. И. Павлова отмечала, что значительная часть женщин указывает на предшествовавшее кровотечению половое сношение. Наиболее часто кровотечение начинается в третьем триместре беременности. Чем ниже место прикрепления плаценты, тем раньше появляется кровотечение. У большинства женщин с неполным П. п. кровотечение начинается в родах, с полным — при беременности. Кровотечение может периодически прекращаться при уменьшении интенсивности маточных сокращений и благодаря достаточно выраженным процессам тромбообразования в месте отслойки плаценты. Остановке кровотечения в родах при частичном П. п. способствует излитие околоплодных вод и интенсивное сокращение матки: плацента при схватке опускается, а предлежащая часть плода прижимает отделившуюся часть плаценты к месту отслойки и оказывает т. о. тампонирующее действие. В случаях полного П. п. кровотечение обычно прогрессирует, вследствие чего возможно развитие анемии (см.), а при массивных кровопотерях — геморрагического шока (см.).
Наиболее опасные осложнения связаны с повторным кровотечением, к-рое может усугубить уже развившиеся анемию и шок. Источником такого кровотечения бывают разрывы шейки матки, к-рая разрыхлена и значительно васкуляризирована вследствие близости плаценты. В последовом и раннем послеродовом периодах кровотечения часто возникают также в связи с недостаточной сократительной способностью матки в области плацентарной площадки (см.), нарушением отслойки плаценты от стенки матки в результате патол, изменений и с меньшей толщиной децидуальной оболочки в нижних сегментах матки, вплоть до развития истинного приращения плаценты (см. Гипотонические кровотечения, Роды). П.п. способствует развитию эмболии околоплодными водами, к-рая сопровождается кровотечением в результате снижения коагуляционных свойств крови, острым фибринолизом (см.). Редко бывают случаи воздушной эмболии (см.), заканчивающиеся внезапной смертью женщины. Развитию септических осложнений в послеродовом периоде способствуют близость плацентарной площадки к влагалищу, усиленные процессы тромбообразования в этой области, частые влагалищные исследования и оперативные вмешательства, явления анемии у родильниц. Отслойка части плаценты от стенки матки, потеря крови у плода приводят к его гипоксии (см. Асфиксия плода и новорожденного). Характерным для П. п. является высокое расположение предлежащей головки плода над входом в таз, во многих случаях наблюдается тазовое предлежание или неправильное положение плода. По данным Е. В. Соколова, головное предлежание плода встречается в 66,17% случаев П. п., тазовое — в 8,15%, поперечное положение плода — в 13,82%, косое — в 11,86%.
Образ жизни при подготовке к ЭКО
Большую роль при подготовке матки к экстракорпоральному оплодотворению играет питание пациентки. В пище содержится много веществ, которые благотворно или, наоборот, отрицательно сказываются на состоянии ее слизистой к ЭКО. Полезными для наращивания эндометрия являются ананас, малина, грейпфрут, тыква, бобовые, овощи. Чтобы предотвратить разрастание слизистой на соседние органы, рекомендуют употреблять фасоль, мясо рыбы и птицы, овощи, богатые клетчаткой.
Также пристальное внимание нужно уделить образу жизни в целом. Нарастить эндометрий перед ЭКО помогают:
- физическая активность (только не чрезмерная) – утренние пробежки, домашний фитнес, пилатес;
- крепкий и регулярный сон (не менее 7 часов в сутки), отсутствие стрессов и волнения;
- отказ от алкоголя, курения, употребления психоактивных веществ, оказывающий системное негативное влияние на весь организм.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Однако, используя эти «подручные» способы, помните – по-настоящему качественную и эффективную помощь при подготовке к ЭКО может предоставить только квалифицированный врач. Прием препаратов, диету, уровень активности и прочие аспекты необходимо предварительно согласовывать с ним.
Как проводится кюретаж
Манипуляцию проводят под общим наркозом, то есть безболезненно. Хирург удаляет функциональный слой матки, эндометрий, специальным инструментом (кюреткой). Для этого врач предварительно расширяет цервикальный канал шейки матки с помощью лекарств или инструментария.
По окончании процедуры проводится гистероскопия, исследуется полость матки. В случае, если что-то осталось, выскабливание полости матки повторяется.
Врачи, выполняющие выскабливание полости матки:
Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 31 год
Записаться на прием
Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием
Шульженко Светлана Сергеевна
Врач — гинеколог, врач высшей категории
Стаж 32 года
Записаться на прием
Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием
Послеоперационный период
В основном, выписка происходит в тот же день. В периоде восстановления после наркоза может наблюдаться головокружение, слабость, дискомфорт внизу живота. Первые несколько часов после операции отмечаются умеренные кровянистые выделения со сгустками. Если выделений нет, это может быть тревожным знаком, нужно сообщить об этом врачу. В норме кровянистые выделения должны быть необильные, длящиеся от недели до двух. Это норма, как и тянущие .
В послеоперационном периоде нужно воздержаться от:
- спринцеваний;
- интимных контактов;
- использования гигиенических тампонов;
- приема лекарств, не назначенных гинекологом;
- купания и плавания в водоемах;
- повышенных физических нагрузок;
- алкоголя;
- тяжелой пищи;
- ванной, бани, сауны.
Рекомендуется спокойный образ жизни и избегание стрессовых ситуаций. Необходимо пить травяные чаи и питаться легкой, нежирной пищей, а также пользоваться душем без агрессивных средств гигиены. По истечении двух недель необходимо прийти на осмотр к лечащему врачу. Если начались выделения желтого или коричневого цвета с неприятным запахом, или сильные выделения не прекращаются, нужно срочно обратиться к врачу.
Возможные осложнения после гинекологической чистки
- Перфорация матки — сквозное повреждение. Может вызвать обильное кровотечение, перитонит и, как следствие, потерю репродуктивной функции.
- Воспаление матки. Лечится антибиотиками.
- Скопление послеоперационных выделений в матке — гематометра. Возникает в случае спазма после процедуры. Если вовремя не оказать помощь, может развиться инфекция. Лечится данное состояние спазмолитиками.
- Надрыв шейки матки. Может возникнуть, если операция проводилась в период воспаления, и орган стал рыхлым.
- Чрезмерная чистка может повлечь повреждение слизистой оболочки. В случае, если поврежден ростковый слой, оболочка не восстанавливается.
Как правило, осложнения случаются крайне редко. Но для личного спокойствия нужно обращаться к опытным, сертифицированным специалистам клиники ЦЭЛТ.
- Кольпоскопия
- Удаление придатков матки
Реконструкция малого таза при пролапсе влагалища
Пролапс передней стенки влагалища убирается леваторопластикой с подтяжкой провисших тканей синтетическими нитями. Они рассасываются, а на их месте остается упругий каркас. Растянутые мышцы, фасции, сухожилия, потерявшие тонус, эластичность или сократительную функцию иссекаются. Здоровые структуры сшиваются, создавая анатомическую форму стенок влагалища.
Кольпоперинеолеваторопластика применяется и для исправления задней стенки влагалища. Нормализуется положение кишечника, мочевого пузыря. Корректируется форма генитальной зоны, женщина комфортно себя чувствует при повседневной деятельности и в интимных отношениях.
Пролапс влагалища 1 степени лечится методом кольпорафии. При незначительных отклонениях укрепляются мышцы тазового дна, но можно сделать пластику, если нет улучшения или половой контакт болезненный. Растянутые стенки удаляются сегментарно. Для сужения влагалища кольпорафию можно провести при 2 степени пролапса. Женщинам, не ведущим сексуальную жизнь, переживающим климакс, сшиваются обе стенки вагины ― кольпоклейзис ― что препятствует опущению матки.
Сакроспинальная фиксация показана при пролапсе купола влагалища. Верхняя граница вагины пришивается к крупной остисто-крестцовой связке. Пролапс влагалищной стенки 3-4 степени лечится протезированием полипропиленовой сеткой ― вагинопексия. Влагалище и матка поддерживаются за счет прикрепления сетки к связкам, не давая им опускаться.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Хирургическое лечение гиперплазии эндометрия
Операция в полости матки – инвазивная процедура, применяемая в осложненных ситуациях, когда консервативная терапия неэффективна или не оправдана. Среди щадящих методик лечения выделяют применение лазера для прижигания патологических участков. После лазеротерапии слизистая матки восстанавливается и нормально функционирует. Лечение эффективно при очаговой форме болезни.
Лечение жидким азотом или криодеструкция используется реже, но по эффективности сравнима с лазером. Самой травматичной для женщины считается “чистка” или выскабливание полости. Внутренний слой полностью извлекается из матки с помощью хирургического инструмента – кюретки. Операция проводится под наркозом в стационарных условиях. Лечение гиперплазии эндометрия матки в менопаузе и постменопаузе нередко заканчивается полным удалением матки – гистерэктомией. перед радикальным вмешательством оценивается состояние яичников. Если изменений после лечения нет, удаляют только матку.
Получить квалифицированную консультацию врача-гинеколога можно в нашем медцентре. Гинекологи имеют большой опыт в лечении заболеваний женской репродуктивной системы. Гиперплазия эндометрия матки – это серьезный повод обратиться за медицинской помощью и пройти тщательное обследование. Наша клиника оснащена самым современным оборудованием. Записаться на прием можно по телефону, указанному на сайте, или через форму обратной связи. После администратор подберет наиболее удобное для вас время визита.
Приводим сравнительную таблицу цен на данную процедуру клиник г. Москвы*.
Клиника ABC от 5 000 руб.
Митино от 5 500 руб.
Пролетарская от 5 000 руб.
Текстильщики 4 800 руб.
Беломорская 5 850 руб.
Аннино 4 500 руб.
Варшавская от 5 000 руб.
ВДНХ 8 800 руб.
Проспект Мира 7 000 руб.
Шаболовская 7 800 руб.
Краснопресненская от 7 900 руб.
*В соответствии с Федеральным законом о рекламе, мы не указываем название клиник.
Причины болезни:
- сбои гормональной системы
- травматические поражения шейки матки;
- заболевания, передающиеся половым путем;
- вирус папилломы человека;
- нарушения функции яичников;
- эрозия;
- воспалительные процессы женской половой сферы;
- ранняя половая жизнь.
Причины, симптомы и форма заболевания связаны.
Лейкоплакия шейки матки может проявляться в 3-х формах:
- Простая – находится в одной плоскости со стенками слизистой оболочки. Часто протекает бессимптомно. При прогрессировании болезни возникает зуд в зоне промежности, сухость влагалища, неприятные ощущения во время секса.
- Пролиферативная или бородавчатая – возвышается над стенками органа. Неприятные ощущения и жжение в промежности. Бородавчатые образования могут распространяться на внешние половые органы.
- Эрозивная – проявляется в виде углублений в верхнем слое эпителия. После сексуального контакта у женщины наблюдаются кровянистые выделения.
При лейкоплакии возможно озлокачествление, поэтому она требует обязательного лечения.
Диагностика включает в себя такие методы:
- кольпоскопия;
- цитологические и гистологические исследования;
- мазок на флору;
- анализы крови на ЗППП, ВПЧ;
- иммунограмма;
- анализ крови на половые гормоны.
Лечение направлено на удаление пораженных участков. И, в зависимости от причины болезни – на уничтожение инфекции, коррекцию иммунного и гормонального статуса пациентки.
Что такое отслойка плаценты?
Что же такое преждевременная отслойка плаценты? Это состояние, когда плацента (нормально или аномально расположенная) покидает место своего крепления ранее положенного ей срока, то есть третьего периода родов. При отслойке плаценты для спасения жизни матери и плода необходима экстренная операция кесарева сечения. Если плацента отслоилась на незначительных участках, то врачи пытаются остановить этот процесс, сохраняя беременность. Но даже при незначительной отслойке плаценты и небольшом кровотечении опасность повторных эпизодов отслойки сохраняется вплоть до родов, и женщину тщательно наблюдают.
Причинами отслойки плаценты могут стать травмы или удары в живот, наличие хронических патологий у женщины, что приводит к проблемам с кровообращением, дефектам в формировании плаценты. Преждевременную отслойку плаценты могут вызвать осложнения во время беременности – чаще всего гестозы с повышением давления, белком в моче и отеками, при которых страдают все органы и системы матери и плода
Важно помнить, что преждевременная отслойка плаценты – это опаснейшее осложнение беременности!Отслойка плаценты
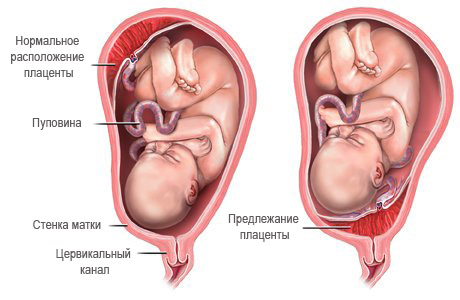
Рис. 1 — полное предлежание плаценты;
Рис
2 — краевое предлежание плаценты;
Рис. 3 — частичное предлежание плаценты
1 — цервикальный канал; 2 — плацента; 3 — пуповина; 4 — плодный пузырь
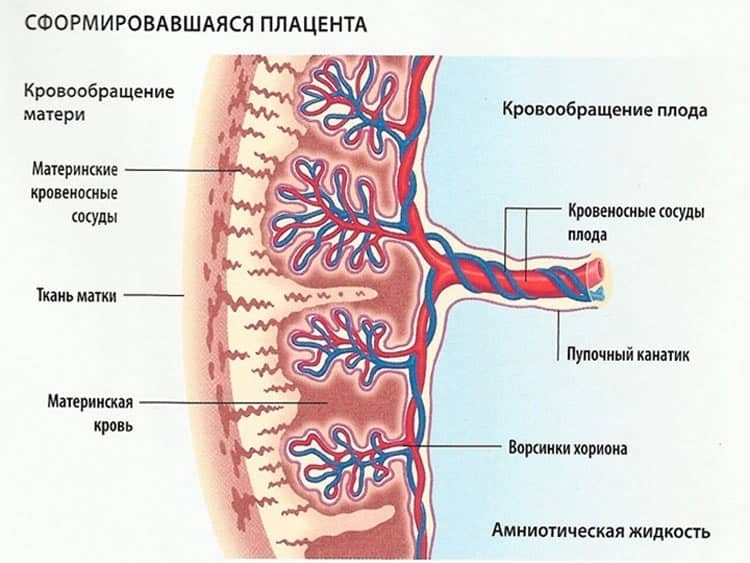
Что такое «детское место»?

Детское место – ненаучное, хотя и устоявшееся, и активно ранее использовавшееся в медицине название плаценты. Это удивительный «одноразовый» орган: плацента появляется в период вынашивания ребенка и выводится из организма в процессе родов, когда вместе с оболочками плодного пузыря ее называют последом.
Временный, но очень важный орган, плацента нужна для связи между матерью и ребенком. Развивается она одновременно с эмбрионом и заканчивает полностью формирование к окончанию первого триместра.
Как правило, место прикрепления плаценты – на стенке или дне матки (оно находится вверху, на противоположной стороне от шейки и влагалища). На стенках и дне – самая развитая сеть кровеносных сосудов, а значит, у плаценты есть все возможности полноценно развиваться и передавать малышу максимум питательных веществ и кислорода из материнского кровотока.