Тонус матки
Содержание:
Лечение гипертонуса и меры профилактики

Если матка пребывает в сильном напряжении, врач может порекомендовать женщине стационарное лечение для сохранения плода. Прежде всего специалист проведет необходимые процедуры обследования, включающие в себя УЗИ, а также лабораторные исследования.
Лечебный процесс, как правило, включает прием успокаивающих средств и спазмолитиков. В отдельных случаях появляется необходимость в восстановлении гормонального баланса. Ну и, конечно, тот факт, что в стационарных условиях женщина гарантированно большую часть времени будет лежать, самым благоприятным образом повлияет на тонус матки и общее самочувствие будущей матери.
Не стоит расстраиваться от того, что пришлось провести время в стенах больницы. Лучше воспользоваться этими днями для собственного удовольствия — почитать хорошую книгу, послушать музыку, посмотреть приятные фильмы или повторить уроки иностранного языка. И вполне вероятно, что очень скоро женщина заметит — прошло эмоциональное напряжение, а вместе с этим улучшилось состояние матки.
И в завершение несколько слов о профилактике. Чтобы матка в процессе всей беременности ощущала себя свободно, нужно об этом позаботиться. Прежде всего следует избавить ее от лишней нагрузки. Для этого нужно носить бандаж для живота или специальные брюки. Главное, выбрать нужный размер. Предметы одежды не должны сдавливать тело или ограничивать движения. Воспользовавшись этой рекомендацией, будущая мама убедится: если живот постоянно поддерживать, матка будет напрягаться меньше, что можно назвать хорошей профилактикой опасного состояния.
Пройдите тестТест на оценку вашего самочувствияДанный тест рассчитан ТОЛЬКО ДЛЯ ЖЕНЩИН. Как вы чувствуете себя физически? Давайте проверим это тестом, предложенным португальскими специалистами. Он поможет Вам определить уровень Вашего самочувствия.
Использованы фотоматериалы Shutterstock
Как снять тонус матки в домашних условиях
Специалист рекомендует следующий алгоритм действий.
Расслабьтесь. Постарайтесь прилечь или сядьте в удобном положении. Глубоко вдохните, успокойтесь
Краткосрочный гипертонус не навредит ни вам, ни ребенку, но важно как можно скорее избавиться от дискомфортных ощущений.
Примите ванну. Теплая вода способствует расслаблению
Добавьте в ванну ароматические масла, полежите в приятной воде, послушайте спокойную музыку.
Убедитесь, что с кишечником все в порядке. Часто к развитию гипертонуса приводят нарушения работы пищеварительной системы. Если вас беспокоит вздутие живота или запор, необходимо очистить кишечник. Если дефекация естественным путем вызывает сложности, поможет очищению кишечника клизма.
Примите лекарственный препарат, рекомендованный врачом. В качестве средства экстренной помощи можно самостоятельно принять таблетку но-шпы или дротаверина. Эффективно и безопасно применение папаверина в виде ректальных свечей. Эти лекарственные средства всегда должны быть под рукой, если гипертонус возникает достаточно часто. Ими стоит пополнить домашнюю аптечку каждой беременной женщине.
Если есть возможность, позвоните своему лечащему врачу и обсудите с ним по телефону свое состояние. При необходимости врач порекомендует приехать в женскую консультацию на осмотр или направит в стационар на госпитализацию.
Если на фоне дискомфортных ощущений внизу живота вы заметили кровянистые выделения, необходимо срочно обращаться к врачу. В ночное время, когда женские консультации уже закрыты, необходимо вызвать скорую помощь или самостоятельно приехать в роддом, стационар гинекологического отделения, где беременным женщинам оказывают медицинскую помощь круглосуточно.

pixabay.com  / 
Популярные вопросы
Первая беременность, была отслойка плаценты на сроке 12 недель. Пролежала неделю в больнице. Оставались только выделения желтого цвета. Вечером после выписки выделения сменились на коричневые, на темную кровь. Это нормально?
При беременности не должно быть кровянистых выделений. Это свидетельствует об угрозе прерывания и требует лечения в специализированном отделении.
Планируем беременность. У меня по последнему узи на 18 день цикла было М-эхо 0,6 см и киста в правом яичнике 3,3*2,4. в левом фолликулы, 16 шт., диаметром от 0,4 до 0,6. 1. могу ли я забеременеть в следующем цикле с кистой и не опасно ли это? 2. Как по дням цикла и в какой дозировке можно принимать витамины для роста фолликула и роста эндометрия (интересует фолиевая кислота, витамин Е, витамин С, группу В, и др.)
Прежде всего надо выяснить характер кисты яичника и причину мультифолликулярности второго яичника. Так же отмечу, что М-эхо для данного дня цикла не соответствует норме. Порекомендую обратиться на приём к акушеру-гинекологу в данном цикле. Провести обследование на ИППП, так как чаще всего именно этот фактор приводит к таким изменениям. Выполнить УЗИ на 5-7 день цикла для контроля состояния кисты яичника. И только потом обсуждать вопрос целесообразности витаминотерапии по фазам менструального цикла.
Почему появляются папилломы при беременности?
Случаи появления бородавок во время беременности нередки, но каждый раз женщины впадают в ступор, предполагая, что теперь некрасивой она останется навсегда. Но главное – не повредит ли это будущему ребенку? Поэтому если при беременности появились папилломы – паниковать не стоит, лучше проконсультироваться с врачом.
Можно сказать, что переживание беременных беспочвенно. Папиллома – это доброкачественное новообразование никоим образом не влияющее на течение беременности и развитие малыша. Доставляет оно лишь эстетический дискомфорт своей владелице. Размер бородавок небольшой и лишь незначительный их процент достигает значительных размеров, которые, при генитальной локализации, способны препятствовать естественным родам, вынуждая акушера – гинеколога ориентироваться на кесарево сечение.
Некий дискомфорт они приносят и если располагаются в местах постоянного трения с одеждой. В этом случае они могут воспалиться, распухнуть и вызывать боль.
Но-шпа и папаверин при беременности
Но-шпа – спазмолитическое средство миотропного действия. Лекарство способствует понижению тонуса гладких мышц, расширению кровеносных сосудов, снижению двигательной активности мышечных структур внутренних органов.
Но-шпа в виду длительности воздействия и эффективности занимает первое место среди аналогичных препаратов, папаверин – не исключение. При этом но-шпа не влияет на работу вегетативной и центральной нервной систем. Положительное действие но-шпы наблюдается спустя две-четыре минуты после приема препарата, максимальный эффект – через полчаса.
Но-шпа и папаверин при беременности в некоторых случаях используются совместно. Возможен прием но-шпы в таблетках по 2шт/3р.день или уколы по назначению врача. Суппозитории папаверина применяют одновременно с но-шпой или в качестве отдельного средства. Как правило, врачи назначают одну свечку в прямую кишку до трех раз за день. Комбинация приема зависит от индивидуальных особенностей организма женщины и течения беременности.
[], [], []
Госпитализация
При отсутствии эффекта от проводимой терапии и появлении регулярных схваткообразных болей, особенно если они сопровождаются кровянистыми выделениями из половых путей, следует немедленно обратиться к врачу и решить вопрос о госпитализации, т.е. «лечь на сохранение», поскольку в этом случае имеется угроза прерывания беременности.
В клинике Вам проведут влагалищное исследование и обязательно сделают УЗИ. С помощью этого исследования можно диагностировать угрозу прерывания беременности на ранних стадиях и вовремя принять меры по ее сохранению. В ходе УЗИ врач сможет подтвердить наличие повышенного тонуса матки, а также оценить состояние плода и плодных оболочек.
Кроме того, при необходимости проводится оценка уровня половых гормонов в крови и в суточной моче, обследование на генитальные инфекции и т.д.
В больнице беременной стараются обеспечить полный покой, назначают успокаивающие и спазмолитические средства, поливитамины и другие препараты. При гиперандрогении применяют препараты, восстанавливающие нарушенный баланс гормонов.
Если гипертонус матки привел к началу родовой деятельности до 34 недели, то родовую деятельность стараются подавить с помощью токолитических (расслабляющих мускулатуру матки) препаратов. Самым критичным для недоношенного младенца считается срок 25-28 недель (раньше его шансы выжить, к сожалению, ничтожно малы, после 28 недель они резко повышаются). В случае угрозы преждевременного начала родов, главная задача на этом сроке — ускорить созревание легких плода (обычно с этой целью назначаются гормональные препараты). Продление беременности хотя бы на двое суток в большинстве случаев дает такую возможность.
Анализы на 8 неделе беременности
Для будущих мам обязательными считаются следующие анализы на 8 неделе беременности:
- общий анализ крови (с определением группы крови и резус-фактора);
- биохимический анализ крови;
- анализ крови на β-ХГЧ (хорионический гонадотропин);
- анализ крови на уровень прогестерона;
- анализ крови на протромбин (определение свертывания);
- анализ крови на наличие антител к резус-фактору (при положительном резус-факторе у отца ребенка);
- анализ крови на RPR (сифилис), ВИЧ, HbsAg (гепатит В), anti-HCV (гепатит С);
- анализ крови на антитела к краснухе;
- анализ крови на герпес (anti-HSV IgG и anti-HSV IgM);
- общий анализ мочи и анализ мочи на белок;
- анализ кала;
- общий мазок на микрофлору.
Нормальные показатели ХГЧ на 8 неделе беременности, точнее с 7 по 10 неделю, составляют 21000-291000 мЕд/мл. Такой широкий интервал данного показателя объясняется тем, что с момента закрепления плодного яйца в матке вплоть до 10 гестационной недели в течение каждых 48 часов содержание хорионического гонадотропина в крови беременной практически удваивается. Поэтому отклонение от нормы ХГЧ в сторону понижения расценивается медиками как опасный симптом, который может быть связан с угрозой самопроизвольного прерывания беременности, внематочной (эктопической) или замершей (неразвивающейся) беременностью. Естественно, что двойня 8 недель беременности покажет вдвое более высокий уровень ХГЧ.
Прогестерон на 8 неделе беременности считается нормальным при показателях, которые колеблются в диапазоне 9-468 нмоль/л (в других единицах измерения — 30-39 нг/мл или 4,7-34 мкг/л).
[], [], [], []
Пренатальная диагностика на 8 неделе беременности
Врач может рекомендовать различные анализы для прохождения во время беременности: от генетического скрининга до диагностических тестов. Некоторые из них — простые анализы крови, в то время как другие состоят из большего количества инвазивных процедур. Прежде, чем вы согласитесь на анализ, попросите врача объяснить вам его необходимость, потенциальный риск и возможные результаты. Многие пренатальные тесты предназначены для скрининга, а не диагностики. Пробы для выявления скрытой формы заболеваний также имеют смысл в определенных условиях. Но только диагностический тест может сказать наверняка, есть ли у ребенка проблемы со здоровьем.
В течение первого триместра, могут быть назначены:
- Комбинированный скрининг-тест : Эта относительно новая проба для выявления скрытой формы заболевания, состоит из просмотра воротниковой зоны и анализа крови для определения уровня белков. Анализ выполняется между 11 и 13 неделями беременности. Комбинированный скрининг-тест даст информацию о вероятности наличия синдрома Дауна, а также других нарушений и проблем.
- Проба ворсинчатого хориона: один из основных методов пренатальной цитогенетической и молекулярно-генетической диагностики, включает взятие небольшого кусочка (биопсии) ткани хориона с помощью трансвагинального пластикового катетера. Проба ворсинчатого хориона поможет выявить хромосомные расстройства и другие генетические нарушения. Этот анализ проводится в первом триместре беременности, обычно между 11 и 12 неделями.
Симптомы повышенного тонуса матки
Иногда женщина вообще не ощущает повышения тонуса матки, и удивляется, если врач ставит такой диагноз. Повышенный тонус матки, начиная со второго триместра, диагностирует врач при осмотре. Для определения тонуса матки нужно лечь на спину и согнуть ноги в коленях: в обычном состоянии живот мягкий, при повышенном тонусе — твердый и напряженный.
Другой вид диагностики, более точный — ультразвуковое исследование. На УЗИ это состояние хорошо видно – стенки матки напряжены и сжимают ребенка.
С помощью УЗИ можно определить и область гипертонуса (по задней стенке или по передней). А при постоянном сильном тонусе матки делают также УЗИ шейки матки, чтобы исключить ее укорачивание и раскрытие (то есть прямую угрозу выкидыша или преждевременных родов).
Правда, некоторые врачи не исключают того, что иногда повышение тонуса может быть вызвано как раз датчиком УЗИ-аппарата – в таких случаях женщину ничего не беспокоит.
Но большинство будущих мам жалуется на следующие ощущения при тонусе матки:
- «тянет» поясницу или низ живота;
- живот становится «каменным», твердым;
- появляются схваткообразные боли внизу живота.
Первый триместр
В первом триместре беременности основными симптомами гипертонуса матки являются:
- тяжесть внизу живота, напряжение;
- тянущие боли там же, иногда они переходят в поясничный или крестцовый отдел;
- выделения с кровью;
- схваткообразные ощущения.
При последних двух симптомах нужно незамедлительно обращаться к врачу!
Второй триместр
Во втором, а также в третьем триместре гипертонус матки уже можно увидеть и «пощупать»: живот становится твердым и сжимается, «каменеет».
Кроме этого, симптомы в период второго триместра остаются теми же, что и в первом.
Третий триместр
Основная проблема, связанная с симптомами гипертонуса в третьем триместре — как отличить его от тренировочных схваток. С 37 недели, как правило, ощущаются именно они.
Напомним их отличительные черты: они довольно слабые, нерегулярные, малоболезненные или безболезненные и, как правило, длятся недолго – не более минуты. Такие схватки вполне нормальны и не требуют лечения.
Во всех других случаях стоит посоветоваться с врачом – возможно, начинается преждевременная родовая деятельность.
Как принимать валерьянку при беременности?
Сразу отметим, что спиртовая настойка валерианы противопоказана будущим мамам, ее применяют только в самых крайних случаях, когда состояние женщины оценивается как стрессовое: настойка принимается однократно, не более 20 капель на половину стакана очищенной воды.
Отвар корневища. Для того, чтобы приготовить отвар, нужно взять 20 граммов сухих измельченных корней (около 3-х столовых ложек), залить одним стаканом кипятка и нагревать до кипения на медленном огне. Лучше, если отвар будет медленно закипать в течение 15 минут на водяной бане. Средство настаивается в течение часа, за это время оно остывает. Отвар процеживается и доливается охлажденной кипяченной водой до объема 200 миллилитров. Беременным показано выпивать не более 6 столовых ложек — по 2 трижды в стуки перед едой. Начальная дозировка должна быть такой: по одной столовой ложке три раза за полчаса до приема пищи, через 2-3 дня дозу можно увеличить. Однако, если первоначальный объем отвара приносит облегчение, успокаивает и нормализует сон, необходимости его добавлять нет. Длительно употребления отвара регулирует врач, но считается, что курс не должен превышать 30 дней.
Как принимать валерьянку при беременности в таблетках. Так же, как и в случае с применением отвара, максимальное число – это 6, то есть не более шести таблеток в сутки. Как правило, в первую неделю назначается по 1-й таблетке трижды в день за 30-40 минут до каждого приема пищи. Дозу можно увеличить до 2-х таблеток за один прием, в случаях, когда тревожное, нервное состояние беременной того требует.
Удивительно, но мало кто вспоминает от том, что валерьяна содержит большое количество эфирных масел, которые великолепно действуют как ароматерапия и в виде наружного средства. Настой для лечебных ванн готовится просто: 3 столовые ложки корня кипятят 10 минут в 2-х стаканах воды, процеживают и добавляют в воду для купания
Обратите внимание, что длительность процедуры не должна превышать 20 минут, а температура воды не должна быть выше 37,5-38 градусов. В качестве концентрата можно применить и настойку валерьянки на спирту (спирт быстро испарится), на стандартный объем воды добавляют 30 капель средства
Что такое кольпоскопия при беременности и как она проводится?
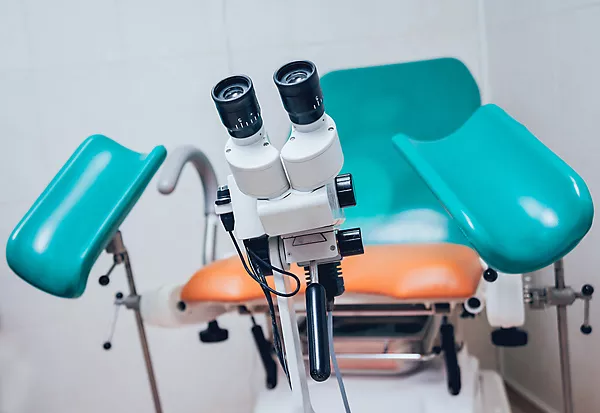
Кольпоскопия – это диагностический метод,который представляет собой осмотр под увеличением поверхности шейки матки. Используется в гинекологии для выявления ряда патологий: дисплазии, лейкоплакии (leucoplakia, Leukoplakia), эрозии шейки матки, злокачественных и доброкачественных новообразований, нарушений сосудистого рисунка, эндометриоза (Endometriosis) влагалищного отдела шейки матки. Помимо нарушений, затрагивающих шейку матки, показанием к проведению кольпоскопии при беременности может быть профилактическая оценка состояния стенок влагалища и вульвы.
Выделяют два вида кольпоскопии, проводимой во время беременности:
- Обзорная (простая) кольпоскопия подразумевает исключительно визуальный осмотр женских половых органов без использования химических растворов и цветных фильтров.
- При расширенной кольпоскопии врач наносит на определенные участки слизистой особые химические реактивы, позволяющие выявить наличие или отсутствие измененных клеток. Они безопасны для матери и плода. Обычно при расширенной кольпоскопии используют 3-% раствор уксусной кислоты и водный раствор йодида калия (Проба Шиллера). При нанесении на слизистую слабого раствора уксусной кислоты происходит спазм мелких кровеносных сосудов с последующим расширением сосудистой сетки. Проведение пробы Шиллера при кольпоскопии вызывает окрашивание в коричневый цвет многослойного плоского эпителия поверхности шейки матки и не прокрашивает измененную слизистую. Если в результате использования реактивов какой-то участок шейки матки или стенок влагалища вызывает у гинеколога сомнения, он производит соскоб с данной зоны для последующего лабораторного исследования на онкоцитологию.
Для проведения обследования врач использует особый оптический или видеоприбор – кольпоскоп. Он представляет собой устройство, снабженное осветителем и мощными линзами, которые позволяют получить изображение, увеличенное в 3-40 раз.
Мнение эксперта
Благодаря многократному увеличению во время кольпоскопии врач получает возможность оценить цвет слизистой влагалища и шейки матки, выявить возможные участки поражения, нанести на обследуемые зоны специальные химические растворы.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Кольпоскопия при беременности проводится в гинекологическом кресле. Во влагалище вводят пластиковое или металлическое гинекологическое зеркало, необходимое для обеспечения оптимального обзора. Оптическая головка кольпоскопа помещается на расстоянии около 15-20 см от входа во влагалище, а получаемое изображение выводится на монитор компьютера. Продолжительность процедуры зависит от ее вида: обычная кольпоскопия занимает около 10 минут, а на для расширенного обследования требуется примерно 20 минут.
 Посещение гинеколога, статистика
Посещение гинеколога, статистика
Суть проведения кольпоскопии при беременности практически не отличается от аналогичного исследования небеременных женщин. Разница заключается лишь в том, что цервикальный канал во время беременности закрыт более плотным слоем слизи, который может ухудшить обзор и затруднить диагностику. Поэтому кольпоскопию во время беременности обычно проводят гинекологи-акушеры, имеющие опыт в осуществлении подобных манипуляций у беременных женщин.
Также важно отметить, что расшифровку результатов кольпоскопии проводит только врач.
Профилактика гипертонуса матки
Можно ли все же свести к минимуму риск возникновения этого неприятного состояния? Конечно! И начинать это лучше еще до наступления беременности.
Что именно можно сделать?
- Проверить, нет ли воспаления и инфекций в половой сфере, и если таковые обнаружатся – пролечить их до зачатия.
- Заранее сделать УЗИ органов малого таза – это поможет выявить аномалии строения матки, миомы, эндометриоз и т.д. Врач будет учитывать эти проблемы с первых дней беременности и постарается их скорректировать.
- Очень важен положительный и спокойный настрой на беременность, здоровая психологическая обстановка в семье.
- Отказаться от курения и приема алкоголя.
Когда беременность уже наступила, для профилактики повышения тонуса матки желательно:
- соблюдать режим дня, достаточно спать, не переутомляться;
- много гулять на свежем воздухе;
- не носить тяжести, не выполнять тяжелую физическую работу;
- избегать запоров и переполнения мочевого пузыря;
- если нет противопоказаний, делать упражнения Кегеля (для тренировки вагинальных мышц);
- избегать стрессов;
- полноценно питаться.
 Питание при беременности должно включать продукты, богатые магнием – например, овсянку, гречневую кашу, бобовые (предпочтительно фасоль), орехи. Для поддержания уровня гемоглобина полезно есть говядину, субпродукты.
Питание при беременности должно включать продукты, богатые магнием – например, овсянку, гречневую кашу, бобовые (предпочтительно фасоль), орехи. Для поддержания уровня гемоглобина полезно есть говядину, субпродукты.
Продукты, помогающие снять гипертонус матки:
- спаржа,
- свежие огурцы,
- брокколи,
- сладкий перец.
Продукты, которые могут провоцировать гипертонус матки:
- крепкий чай,
- кофе,
- напитки с кофеином,
- алкоголь,
- газированные напитки,
- жирные блюда.
Юлия Воронцова,
28.07.20
Анатомия
В норме, полностью созревшая матка, имеет грушевидную форму и подразделяется на три части: дно матки, тело и шейка. Место перехода тела в шейку называется перешеек, длина которого может составлять до 1 см, основная функция этой части органа проявляется непосредственно во время родов, перешеек расширяется, позволяя пройти плоду по родовым путям.
Стенка матки состоит из трех основных слоев: серозной и подсерозной оболочки, мышечного слой, отдельно выделяют слизистую оболочку.
[], [], [], [], [], [], []
Мышцы шейки матки
Мышечный слой или миометрий считается наиболее мощным элементом стенки полости матки за счет того, что состоит из трех слоев гладкомышечных волокон.
[], [], [], [], [], [], []
Гладкие мышцы матки
Гладкие мышцы подразделяют на:
- подсерозный или продольный слой, второе название связно с тем, что волокна в основном имеют продольное направление и частично циркулирующее, что позволят тесно соприкасаться с серозным слоем.
- круговой или сосудистый слой считается наиболее развитым за счет того, что структура его состоит из мышечных пучков, которые, в свою очередь, образуют кольца, распложенные в области трубных углов. Этот слой богат венозными сосудами, откуда и пошло второе название.
- подслизистый или внутренний серозный слой считается самым тонким слоем, состоящим только из продольных волокон.
Чем опасны таблетки для прерывания беременности без рецепта?
Медикаментозный аборт считается самым безопасным методом удаления плодного яйца на раннем сроке. Однако это утверждение справедливо, только если процедура проводится под контролем квалифицированного гинеколога.
При этом посетить клинику женщине придется минимум 4 раза:
- Первый прием. Пациентка проходит осмотр гинеколога с взятием мазков из половых путей. Для точного определения срока беременности делают тест на хорионический гонадотропин человека (ХГЧ). Чтобы исключить внематочное прикрепление плода и воспалительные патологии половых органов пациентке проводят УЗИ органов малого таза. Если срок очевиден, достаточно сделать УЗИ.
- Второй прием. Женщина под контролем гинеколога принимает первый препарат. Основное действующее вещество этого средства – мифепристон. В организме это вещество блокирует рецепторы к прогестерону – гормону беременности. Это приводит к отслоению плодного яйца от стенки матки. Если сроки поджимают, возможен срочный аборт после УЗИ.
- Третий прием. Пациентка получает второй препарат – синтетический аналог простагландина. Это средство вызывает активные сокращения стенок матки, что необходимо для полного отторжения плода. Второй препарат вызывает относительно сильное кровотечение, что требует контроля гинеколога. На малых сроках вторые таблетки для аборта дают домой на предыдущем приеме.
- Четвертый прием. Через 2-3 недели после процедуры женщина должна снова посетить клинику для проведения контрольного УЗИ. Во время исследования врач оценивает состояние половых органов и выявляет оставшиеся части плода и эндометрия. Если такие ткани выявлены, пациентке необходимо провести дополнительное хирургическое или вакуумное выскабливание.
Таблетки для аборта без рецепта
Игнорирование любого из перечисленных этапов чревато осложнениями. Если же пациентка решает купить таблетки для медикаментозного прерывания беременности без рецептов врача, высок риск таких негативных последствий:
- Незавершенный аборт. Если плодное яйцо выводится не полностью, развивается воспаление внутренних половых органов. Это вызывает формирование спаек в малом тазу, что нарушает репродуктивную функцию женщины.
- Большая кровопотеря. Самостоятельно пациентка не может оценить, опасно ли маточное кровотечение после приема препарата. Если кровотечение обильное, высок риск большой кровопотери и даже летального исхода.
- Гормональный сбой. Неправильный подбор препарата и дозировки может привести к тяжелым гормональным нарушениям. Это в первую очередь влияет на регулярность менструального цикла. В тяжелых случаях может развиться эндокринная форма бесплодия.
- Резкое ухудшение самочувствия. Бесконтрольное применение абортивных препаратов может вызвать тяжелые состояния пациентки и даже временную потерю трудоспособности. Женщины испытывают сильную боль в животе, отмечают диспепсические расстройства, головные боли, головокружения. Иногда сразу после процедуры повышается температура тела, возникают симптомы лихорадки.
- Аллергические реакции. Самостоятельный выбор абортивного средства часто приводит к развитию реакции гиперчувствительности – аллергии. Проявляется аллергическая реакция высыпаниями, зудом, жжением кожи, покраснением, отечностью слизистых оболочек.
Кроме того, приобретая таблетки для прерывания нежелательной беременности без рецепта, возрастает риск приобрести некачественную или поддельную продукцию. Такие средства могут не иметь сертификатов безопасности, содержать недостоверную информацию на упаковке. Зафиксированы случаи летального исхода при приеме поддельных абортивных препаратов.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.