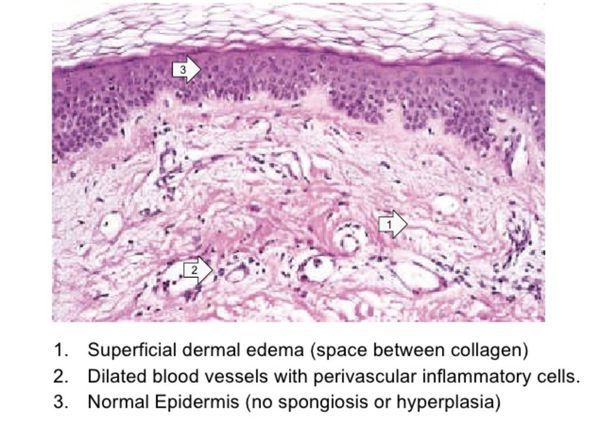
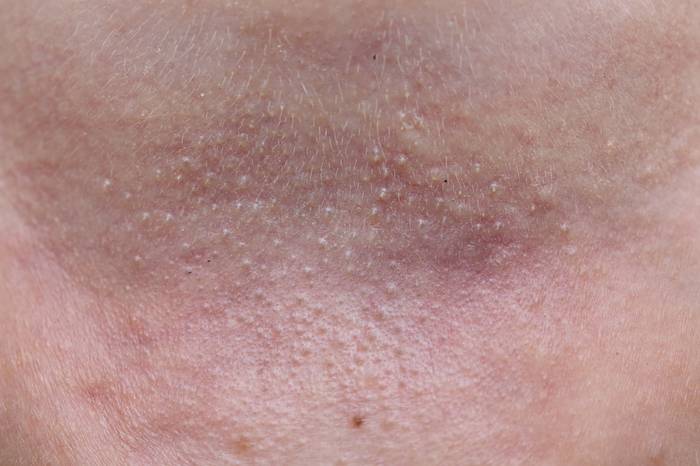
Сыпь на лбу
Содержание:
- Причины образования папулезных прыщей
- Лечение телогеновой алопеции. Какие способы из существующих в медицинской практике самые эффективные?
- Квалификация
- Прыщи* на лице: причины возникновения у женщин104
- Причины высыпаний
- Красный носогубной треугольник
- Обзор
- Когда и к какому врачу обращаться по поводу налёта на языке
- Возникновение пятен
- Разновидности и особенности
- Обзор
- Стадии развития
- Осложнения фурункулов и карбункулов
- Патологический налёт на языке
- Как лечить закрытые комедоны
- Антибиотическое лечение
- Как лечить фурункул в домашних условиях
- Лучшие варианты лечения угрей у взрослых: характеристика активных компонентов и местных средств против угревой сыпи
- Как работает Дифферин®?
- Наружные средства для лечения угревой сыпи
- Можно ли с помощью механической чистки убрать подкожный прыщ?
Причины образования папулезных прыщей
Проблема папулезных угрей в основном затрагивает молодых людей. У девушек обычно этот тип прыщей выражен более мягко.
Изменения, которые появляются на коже в ходе образования папулезных угрей, вызваны так называемым гормональным штормом. В молодом возрасте уровень гормонов быстро растет, в результате чего сальные железы производят больше кожного сала, которое не успевает удаляться естественным образом.
В физиологических условиях выработка кожного сала необходимо для создания на коже защитного слоя, защищающего ее от воздействия внешних факторов. Однако его избыток в сочетании с отслаивающимся эпидермисом, потом и пылью из окружающей среды вызывает засорение сальных канальцев и появление угрей, узелков и папул.
Бактерии размножаются под кожей, и развивается воспалительная реакция, которая проявляется болью, точечным отеком и покраснением кожи лица.
Появление папулезных угрей у взрослых вызвано чрезмерным стрессом, неадекватным уходом за лицом или проблемами с секрецией гормонов (андрогенов). Наиболее распространенная проблема прыщей у взрослых возникает у женщин, например, во время менструации или при беременности. Папулезные изменения сопровождаются прыщами и угрями.
Лечение телогеновой алопеции. Какие способы из существующих в медицинской практике самые эффективные?
Облысение данного типа относится к обратимым явлениям, поэтому лечение телогеновой алопеции может быть очень успешным. Но назначаться оно должно исключительно сертифицированными специалистами. Самостоятельные попытки восстановить волосяные фолликулы и их работу едва ли будут успешными. К тому же есть риск нанести вред здоровью в целом. Здесь, как и в случае с другими заболеваниями, нужен грамотный и профессиональный подход.
Что же касается лечения телогеновой алопеции, то все методы можно условно разделить на три группы. Эффективность любой из этих видов терапии будет зависеть от того, когда была обнаружена проблема. Как правило, на ранних этапах ее удается решить полностью. Но ввиду того, что выпадение волос при этом типе заболевания происходит не локально, а диффузно (то есть по всей поверхности головы) диагностика на начальной стадии может осложняться.
Лечение телогеновой алопеции сводится в большинстве случаев к медикаментозной терапии, применению лечебных наружных средств и коррекции образа жизни пациента (если он носит нездоровый характер), а также, если это не помогает, могут понадобиться достижения трансплантологии.
Хорошая новость заключается в том, что эффективность лечения телогеновой алопеции приближается к девяноста процентам, так что отчаиваться не стоит. Из медикаментозных средств, если речь идет о выпадении волос у женщин, при наличии диагноза гиперандрогении (яичникового или надпочечникового генеза) активно применяются гормональные препараты, корректирующие баланс женских и мужских гормонов в организме.
Довольно широко известен такой препарат, как «Финастерид», применяемый преимущественно при мужском облысении. Курс лечения – от шести месяцев и более. Но назначается он только врачом. Самостоятельный прием недопустим ввиду выраженных побочных эффектов феминизации.
Профилактика телогеновой алопеции
Поскольку телогеновая алопеция напрямую связана с общим состоянием организма, лучше не доводить ситуацию до критической точки. Иногда профилактика оказывается наиболее эффективным способом борьбы с этим недугом. И для этого не нужно прилагать немыслимых усилий. Здоровое сбалансированное питание, достаточный отдых (в том числе и ночной сон), избегание стрессовых ситуаций это тот необходимый минимум, который сможет стать основой профилактики телогеновой алопеции.
К более целенаправленным действиям в этом направлении следует отнести снижение нагрузки на волосы в виде искусственного их высушивания с помощью фена и отказ от использования щипцов для завивки и химических составов для окрашивания.
Если вы находитесь в группе риска, то, возможно, в качестве профилактики телогеновой алопеции есть смысл пересмотреть схему лечения гормоносодержащими препаратами. Обязательно сообщите об этом вашему врачу, чтобы вам было подобрано более адекватное лечение.
В некоторых случаях (те самые десять процентов) вылечить телогеновую алопецию вышеуказанными методами не получается. И тогда на помощь лысеющим пациентам спешит современный и безопасный метод HFE, представляющий собой пересадку здоровых волос на поврежденную поверхность. Это дает возможность волосяным фолликулам в прямом смысле зажить новой жизнью.
Если вы ранее видели на фото или видео малоприятные на вид результаты трансплантации волос, которая к тому же несла немалые риски для здоровья, сопоставимые с оперативным вмешательством, то сегодня дело с пересадкой волос обстоит намного лучше. Метод HFE практически безболезненный (даже не требуется анестезия и прием антибиотиков), а результаты обнадеживают. Пересадка происходит вручную (каждый графт отдельно) с помощью микроинструментария, и после нее пациент может сразу же отправляться домой. А далее требуется всего лишь соблюдать рекомендации врача и ждать, когда волосы пойдут в рост.
Заместитель Главного Врача, врач-трихолог
Квалификация
В 2012 году окончила ДонНМУ им.Горького по специальности «Стоматология».
С 2007-2011 года посещает кружок по специальности «Хирургия» на базе кафедры «Оперативная хирургия» ДонНМУ.
Клиническая Ординатура по специальности «Хирургия» на базе ФГБУ им. Бурназяна по специальности «Стоматология хирургическая».
В 2018 году курс профессиональной переподготовки на базе Учебного Центра Дополнительного профессионального образования «Образовательный стандарт» по специальности «Организация здравоохранения и общественное здоровье».
Соискатель ученой степени кандидата медицинских наук.
Дипломированный специалист, постоянный участник международных и российских тематических профессиональных семинаров, форумов, конгрессов по вопросам эстетической медицины.
Прыщи* на лице: причины возникновения у женщин104
Женское здоровье и состояние кожи во многом зависят от гормонального фона. За процессы, которые протекают в эпидермисе, отвечает мужской гормон тестостерон. У женщин его вырабатывают надпочечники и яичники.
При повышенной секреции андрогенов сальные железы начинают вырабатывать слишком много себума. Постепенно он смешивается с частичками грязи, отмершими клетками, косметическими средствами и подвергается окислению под воздействием кислорода. Так образуются открытые комедоны.
Гиперчувствительность к гормонам стероидной группы у женщин после 30 лет – одна из основных причин возникновения угревой сыпи. Повышение активности андрогенов нарушает водно-липидный баланс и вызывает закупорку пор. Постепенно на фоне замедления процессов выведения себума в сальных железах начинают размножаться бактерии, а на коже появляются очаги воспалений.
Активное повышение уровня андрогенов и склонность к образованию акне особенно ярко проявляется во второй фазе менструального цикла. Перед началом менструации в организме резко повышается уровень стероидных гормонов, которые активизируют комедогенные процессы.

Причины высыпаний
Сыпь на лбу оказывается тревожным сигналом, свидетельствующим о том, что в человеческом организме появились определенные проблемы. Это требует внимательного отношения к внешности и собственному здоровью. Заболевание должно быть обнаружено вовремя и лечение должно быть начато своевременно.
Сыпь обычно выражается изменением внешнего вида кожного покрова. На данный момент известно немало заболеваний, сопровождающихся возникновением сыпи в обязательном порядке. Впрочем, встречаются и такие болезни, при которых высыпания могут появляться, а могут и не появиться.
Следует отметить разнообразие возможных причин, вследствие которых может появиться сыпь на лбу:
- Из-за воспалительных процессов внутри человеческого организма. Воспаляться, в частности, могут дыхательные пути, кишечник (там может случиться дисбактериоз), нарушается функционирование репродуктивной системы, болеют сосуды и так далее.
- Из-за того, что закупориваются сальные железы – возникают угри или камедоны. Создается весьма благоприятная среда для некоторых микроорганизмов, участвующих в создании очага воспаления, после чего также затрагиваются соседние ткани. Возникновение тех же камедонов, например, следует считать очень серьезной болезнью, поскольку причины могут оказаться не только гигиеническими, но и связанными с проблемами во внутренних органах. Одними косметическими процедурами тогда не обойтись.
- Из-за нерационального питания и вредных привычек. Пищеварительная система может начать плохо функционировать, если слишком увлекаться жирной пищей, кушать много сладкого, пить много алкогольных напитков и так далее.
- Из-за того, что волосяные фолликулы и сальные железа закупоирваются посредством роговых масс и кожного сала. Возникают милиумы, выраженные белым высыпанием и образующиеся также, как и камедоны. Но они не являются воспалительными элементами и дерматолог сможет их удалить без труда.
- Из-за аллергических реакций. В этом случае появляется сыпь, имеющая красную окраску, крапивница, а также контактный дерматит. Нередко такие болезни сопровождаются зудом и могут сниматься с помощью антигистаминных препаратов. Избавиться от аллергии можно после выявления и избавления непосредственно от аллергена.
- Из-за стрептококковых инфекций и остальных кожных болезней.
- Из-за авитаминоза, когда организму не хватает витаминов. Иногда высыпания могут случиться, наоборот, вследствие переизбытка витаминов. Вот почему следует больше питаться полезными фруктами, овощами, принимать поливитаминные комплексы.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Красный носогубной треугольник
Кожа в носогубном треугольнике краснеет при следующих патологиях:
- Аллергическая реакция. Симптомы индивидуальной непереносимости возникают при воздействии на кожу аллергенов: косметики, лекарств, трав и т. д, Также красноту в носогубной области вызывает системная аллергия на шерсть, еду, лекарства. Гиперемия часто сопровождается зудом, шелушением, сыпью, аллергическим ринитом, слезотечением, чиханием.
- Периоральный дерматит. Это тип аллергической реакции с локальным расположением вокруг рта). При периоральном дерматите кожа краснеет, раздражена, покрыта мелкой гнойничковой сыпью.
- Демодекоз. Заболевание вызывает микроскопический паразит — клещ демодекс. Он может не проявляться годами и активируется под воздействием провоцирующих факторов: низкого иммунитета, гормональных скачков. Обычно демодекоз начинается с покраснения носогубного треугольника, после чего клещ распространяется на нос и щеки.
- Стрептодермия, грибковые заболевания и др.кожные болезни.
Обзор
Фурункул (нарыв, чирей) — это гнойное воспаление корня волоса (волосяной луковицы) и расположенной рядом сальной железы. Карбункул — гнойное воспаление нескольких волосяных луковиц и сальных желез, а также подкожной жировой клетчатки.
Фурункул выглядит как красный болезненный узелок на коже вокруг волосяной луковицы, в центре которого со временем формируется гнойная «головка». Размеры фурункулов от 0,5 до 2-3 см в диаметре. Появление множественных фурункулов называется фурункулезом.
Карбункул более тяжелое гнойное заболевание при котором на теле формируется обширный очаг с багрово-красной кожи с множественными гнойными полостями. При карбункуле сильно страдает общее самочувствие: поднимается температура тела, появляется боль в мышцах, общая слабость, головная боль.
Фурункулы и карбункулы, как правило, появляются на тех частях тела, которые подвергаются трению, часто потеют и покрыты пушковыми волосами, например, на шее, лице, под мышкой и ногах. Встречаются фурункулы половых органов. Причиной фурункулов и карбункулов является бактериальная инфекция, чаще стафилококки или стрептококки, которые населяют поверхность кожи. При порезах и других микротравмах микробы попадают в кожу и при снижении защитных сил организма могут вызвать гнойное воспаление.
Сами по себе фурункулы и карбункулы не заразны, однако с гноем на соседние участки кожи могут попасть болезнетворные микробы и, на фоне сниженного иммунитета, вызвать образование новых гнойников. Поэтому при уходе за кожей нужно соблюдать правила гигиены: выбрасывать использованные повязки и мыть руки после прикосновения к фурункулу.
Фурункулы чаще появляются у мальчиков подростков и молодых людей. Особенно риск повышен у молодых мужчин, живущих в тесноте и плохих санитарно-гигиенических условиях. Карбункулы встречаются реже и возникают, как правило, у мужчин среднего и пожилого возраста, здоровье которых ослаблено уже имеющимся заболеванием, например, сахарным диабетом.
Чаще всего можно успешно лечить фурункулы в домашних условиях, особенно на начальных стадиях, когда гнойник еще не успел сформироваться. Обратиться к врачу нужно при выраженных общих симптомах недомогания, если фурункул расположен на лице, а также при появлении карбункула.
Когда и к какому врачу обращаться по поводу налёта на языке
Как правило, налет на языке не является основным симптомом. И именно другие симптомы подсказывают, к какому врачу надо обратиться. Если налёту на языке сопутствуют симптомы ОРВИ, следует обратиться к терапевту. При симптомах заболеваний желудочно-кишечного тракта обращаются к гастроэнтерологу.
Если подобных симптомов нет, а причиной, вызывающей Ваше беспокойство является именно налёт, при белом налёте Вы можете обратиться к стоматологу, при желтоватом или сером налёте – к гастроэнтерологу. И в любом случае Вы можете обратиться к врачу общей практики – семейному врачу или терапевту. Ребёнка с устойчивым налётом на языке надо показать педиатру.
Возникновение пятен
Для диагностики первичные элементы оказываются достаточно важными, поскольку по их характеру определяется нозология дерматозов. Те же пятна могут быть сосудистыми, пигментными и даже искусственными. Выделяют несколько причин их возникновения:
- Гипопигментация;
- Гиперпигментация – когда накапливается меланин;
- Аномалия сосудистого кожного развития (вроде капиллярной гемангиомы).
- Временный процесс капиллярного расширения.
Размеры пятен могут достигать 5 сантиметров, а диаметр может быть даже большим. По видам они тоже могут быть разными: например, розеола достигает 1 сантиметрового диаметра. Гиперемические пятна могут исчезать во время диаскопии. Геморрагические пятна образуются, когда эритроциты выходят за границы сосудистых систем. Петехии – это те же геморрагические пятна, но обладающие небольшим диаметром. Экхимозы – большие геморрагические образования.
Наконец, искусственными пятнами являются татуировки, когда в кожном покрове откладываются нерастворимые красящие вещества.
Узелки, являющиеся еще одним первичным элементом кожной сыпи, могут менять окраску кожи и ее общую консистенцию, а после их исчезновения не остается рубца.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Разновидности и особенности
Кожный покров чутко реагирует на отсутствие ухода и сбои в организме. В числе симптомов-предшественников появления подкожных комедонов большинство пациентов отмечает:
- резкое повышение уровня жирности кожи;
- плотность и грубость кожного покрова;
- изменение естественного цвета кожи на малопривлекательный бледный серо-зеленый оттенок;
- плотные узелки, свидетельствующие о закупорке сальных желез и волосяных фолликулов.
Выделяют открытые и закрытые комедоны, которые отличаются внешним видом. Черные точки на поверхности щек, носа и подбородка, так называемой Т-зоны – открытая форма заболевания. Заметные белые сальные пробки под кожей – закрытый вид патологии. Часто они развиваются на фоне скрытых воспалительных процессов вследствие поражения кожи грибковой инфекцией, стафилококком или патогенными бактериями. Отсутствие надлежащего лечения становится причиной появления на месте пробок гнойных угрей, которые оставляют после себя шрамы и рубцы.
Область локализации закрытых белых комедонов на лице – лоб, нос и подбородок, а также зона декольте и верхняя часть спины. Появление образований на теле часто связано с ношением синтетического белья и одежды, которое не пропускает воздух и заставляет кожу выделять потовой секрет. Попытка бороться с комедонами выдавливанием в антисанитарных условиях лишь усугубляет проблему. Гнойничковая инфекция распространяется на расположенные рядом здоровые участки кожного покрова, и заболевание быстро прогрессирует. А на месте выдавленных образований остается серозная корка и малозаметный шрам, свидетельствующий о повреждении кожи.
Открытые комедоны, или черные точки, приобретают неприятный внешний вид вследствие загрязнения сальной пробки пылью или остатками косметических средств. Под воздействием воздуха содержимое сального протока окисляется и темнеет, что делает его заметным на поверхности кожи. Удаление таких комедонов не приносит ожидаемого эффекта. Пустой проток железы вскоре забивается салом, и заболевание вновь дает о себе знать неприятным косметическим эффектом.
Обзор
Липома — это доброкачественная опухоль из жировой ткани, образующаяся под кожей. Она безобидна и удалять её не обязательно. В просторечье липому называют жировиком.
Эта опухоль довольно распространена и встречается примерно у 1% людей. Обычно липомы одиночные. Исключением является редкое заболевание под названием наследственный множественный липоматоз, из-за которого жировики появляются по всему телу.
Липома может образоваться в любом месте под кожей, где есть жировые клетки, но чаще всего — на плечах, шее, груди, руках и спине. Она может быть не больше горошины или достигать нескольких сантиметров в диаметре, но растет очень медленно. Причины, по которым появляется жировик, не известны.
Стадии развития
В самом начале развития чирей легко можно спутать с обыкновенным прыщом. Однако в течение 3—4 дней воспаление разрастается, охватывая окружающие ткани. При пальпации можно почувствовать напряженность и плотность этих тканей.
Ещё через несколько дней в центре фурункула формируется мешочек с гнойным образованием, появляется некротический стержень и происходит размягчение тканей.
Со временем чирей, не выдержав большого количества гноя, вскрывается и гной, отторгая некротический стержень, вытекает наружу. После чего постепенно спадает отечность и проходит покраснение, а в центре бывшего чирья формируется небольшой рубец.
Самые опасные фурункулы — возникшие возле губ, ушей и носа. Не стоит пытаться самостоятельно выдавить фурункулы, даже если они возникли в иных локациях. Это может привести к распространению инфекции, что повлечет за собой тяжёлые осложнения, приводящие к развитию регионарного лимфаденита, лимфангита, тромбофлебита.
Осложнения фурункулов и карбункулов
После крупного фурункула и, особенно, карбункула на коже остается рубец. Он полностью не исчезнет, но со временем побледнеет и станет менее заметными. Чтобы улучшить косметический результат врач может назначить вам:
- уколы кортикостероидов — помогает разгладить приподнятый рубец;
- давящая повязка — помогает разгладить и размягчить рубец;
- пластическая операция.
Кроме того, можно пользоваться косметикой, чтобы скрыть рубец. Существуют специальные средства для камуфляжного макияжа, которые продаются в аптеках без рецепта.
Инфекционные осложнения фурункулов и карбункулов
Иногда бактерии из фурункула или карбункула могут попадать на другие части тела, вызывая вторичное воспаление. Чаще всего таким осложнением становится флегмона — разлитое гнойное воспаление глубоких слоев кожи. Реже возникают следующие осложнения:
- импетиго — крайне заразное заболевание кожи при котором на теле появляются множественные гнойнички;
- септический артрит — инфекционное воспаление суставов;
- остеомиелит — воспаление и разрушение костной ткани;
- эндокардит — воспаление внутренней оболочки сердца;
- септицемия — заражение крови;
- абсцесс головного мозга, менингит — гнойные заболевания головного мозга и его оболочек.
Для лечения этих осложнений используют антибиотикотерапию, нередко требуется хирургическое вмешательство. При септицемии, менингите и абсцессе головного мозга может потребоваться лечение в отделении реанимации и интенсивной терапии.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса — это очень редкое, но потенциально опасное для жизни осложнение фурункулов и карбункулов, расположенных в области лица, уха, в носу. В связи с особенностями кровоснабжения, из этих зон инфекция очень легко попадает в кавернозный синус — это образование из твердой мозговой оболочки, которое соединено с кровеносными сосудами. Из кавернозного синуса инфекция быстро распространяется в ткани глазницы. Для тромбоза кавернозного синуса характерны следующие симптомы:
- острая и сильная головная боль;
- опухание и выпячивание глаза;
- интенсивная боль в глазу.
Патологический налёт на языке
Если белый налёт на языке вызван болезнью, он сохраняется в течение всего дня. Тонкий белый налёт возникает при любой ОРВИ. Он исчезает, как только больной выздоравливает.
Особенное внимание должно вызывать уплотнение налёта. Сквозь толстый налёт тело языка не видно
Такой налёт трудно удаляется. Толстый налёт считается признаком, указывающим на тяжесть заболевания.
Также важен цвет налёта на языке. Чем интенсивнее цвет, тем серьёзнее вызвавшая появление налёта патология. Цвет налёта бывает не только белым. Желтоватый оттенок налёта может быть связан с нарушением работы желчного пузыря или поджелудочной железы. Серый цвет налета возможен в случае заболевания желудка – гастрита, язвенной болезни. При некоторых тяжелых инфекционных заболеваниях налёт может приобретать чёрный, синеватый или зеленоватый оттенок.
Однако следует учитывать, что на цвет налёта могут влиять курение, питьё и еда.
Как лечить закрытые комедоны
Как правило, при лечении подкожных прыщей специалисты назначают препараты адапалена, для нормализации процессов выведения кожного сала на поверхность кожи, а при появлении воспаления часто рекомендуют точечное нанесение местных антибактериальных препаратов, например, раствора Зеркалин.
Лечение комедонов занимает довольно продолжительное время, и эффект от применения препаратов на основе адапалена может носить отсроченный характер и появляться примерно через 4-6 недель. В связи с этим доктора часто рекомендуют комбинированные схемы лечения подкожных прыщей. Например, утром — раствор клиндамицина, вечером — препарат адапалена или бензоила пероксида. В сложных случаях, помимо местных средств, врачом может быть назначена системная терапия (таблетки, капсулы).
Подробнее о лечении различных форм акне смотри раздел Лечение акне
Антибиотическое лечение
В случаях, когда фурункул крупный или расположен в чувствительных местах, а его развитие сопровождается интоксикацией, ознобом и выраженным воспалением, хирургом назначаются антибиотики.
При крупном фурункуле и небольшом повышении температуры назначается недельный курс: врач прописывает клиндамицин или доксициклин.
При высокой температуре и сильной выраженности воспаления чаще всего назначается двухнедельный курс лечения, который включает в себя более сильные антибиотические препараты: рифадин, римактан или другие аналоги.
Не забывайте, золотистый стафилококк легко приспосабливается к разнообразным антибактериальным средствам, и стоит организму немного снизить защитные силы, как они размножаясь образуют новые абсцессы. Поэтому людям со сниженным иммунитетом незамедлительно нужно обращаться к врачу, а не заниматься самоназначением лекарств. Имейте в виду, при рецидиве они вам уже не помогут!
Как лечить фурункул в домашних условиях
Появление фурункула на лице требует обращения к врачу и госпитализации в больницу. В остальных случаях можно попытаться вылечить фурункул самостоятельно, если только он не причиняет сильной боли и не ухудшает общее самочувствие.
В некоторых случаях удается предотвратить развитие гнойной стадии. Для этого при появлении покраснения и припухлости кожу обрабатывают антисептическим раствором: медицинским спиртом, медицинским антисептическим раствором 70-95% (продается в аптеке без рецепта), раствором бриллиантовой зелени. Несколько раз в день применяют сухое тепло: прикладывают разогретые чистые мешочки с рисом, песком, солью, теплое вареное яйцо, грелку. Эти процедуры оказывают антисептическое действие и улучшают кровообращение, к месту воспаления поступает больше иммунных клеток, которые борются с инфекцией.
Не рекомендуется использовать влажные компрессы, это способствует распространению инфекции на соседние волосяные луковицы. Если фурункул образовался на руке или ноге нужно обеспечить конечности покой. Чтобы снять боль можно использовать нестероидные противовоспалительные средства (анальгин, ибупрофен, кеторол и др.) или парацетамол по инструкции.
Лучшие варианты лечения угрей у взрослых: характеристика активных компонентов и местных средств против угревой сыпи
Первое и самое важное, что нужно сделать для борьбы с прыщами, это выбирать средства с научно обоснованными клинически проверенными ингредиентами. Помните, что не каждый продукт или ингредиент подходит для вашей кожи
Кроме этого многие средства нужно использовать длительно, в течение нескольких недель, прежде чем произойдут какие-либо заметные изменения.
Вот вещества (ингредиенты), которые помогают избавиться от прыщей:
Салициловая кислота. Это бета-гидроксикислота (ВНА), своего рода химический эксфолиант, который растворяет связи между мертвыми клетками кожи. Салициловая кислота особенно полезна при лечении прыщей, так как она растворима в масле, что позволяет ей лучше очищать кожу от жира, чем другие химические эксфолианты. Салициловая кислота содержится во многих средствах для умывания, кремах и масках.
Гликолевая кислота. Представляет собой другой тип химического эксфолианта – альфа-гидрокси кислоту (AHA). Найти гликолевую кислоту можно в средствах для умывания сыворотках и пилингах
Обратите внимание на концентрацию гликолевой кислоты, чем выше содержание AHA, тем сильнее средство, но оно может повысить раздражение кожи
Лучше соблюдать осторожность и начинать с менее сильных средств.
Молочная кислота
Еще один химический эксфолиант, АНА. Молочная кислота, действует немного мягче, чем другие виды химических эксфолиантов, безопасна, особенно для людей с чувствительной кожей или для тех, кто впервые использует пилинги.
Полигидроксикислоты (PHAs), которые включают глюконолактон и лактобионовую кислоту
Также относятся к химическим отшелушивающим средствам и, как правило, считаются наиболее мягкими. Если у вас очень сухая или чувствительная кожа, или у вас были негативные реакции на другие пилинги, вам можно рассмотреть возможность использования PHA.
Бензоилпероксид. Органическое соединение обладает противомикробным действием в отношении Propionibacterium acnes (грамположительные пропионовые бактерии) и Staphylococcus epidermidis (эпидермальный стафилококк), кератолитическим действием, уменьшает выработку кожного сала, улучшает снабжение тканей кислородом. После первого применения средства с этим ингредиентом может появиться легкое жжение, а в течение 5-7 дней может наблюдаться покраснение, шелушение кожи, это не относится к побочным эффектам. Однако, если появляется сильное раздражение, применение Базирона АС рекомендуется временно прекратить.
Азелаиновая кислота. Обладает противовоспалительным, противомикробным (пропионовые бактерии и эпидермальный стрептококк) действием. Нормализует процесс кератинизации в фолликулах. Точный механизм действия азелаиновой кислоты, полностью не изучен. Препарат Скинорен содержит азелаиновую кислоту, он выпускается в виде геля и крема. Обе формы Скинорен используются для лечения угревой сыпи, гель дополнительно (кроме угрей) для лечения розацеа, крем дополнительно для лечения гиперпигментации (хлоазмы). К другим препаратам азелаиновой кислоты относятся Азелик и Скиноклир.
Ретиноиды. Это производные витамина А, включая ретинол, ретиналь (ретинальдегид) и ретиноевую кислоту. Различают безрецептурные препараты (обычно содержат активное действующее вещество ретинол) и рецептурные. Применение ретиноидов относится к одному из наиболее эффективных методов лечения угревой сыпи, не только подростковой, но и у людей старшего возраста. К недостаткам ретиноидов относится фотосенсибилизация и раздражающее действие, особенно для чувствительной кожи. В период лечения такими препаратами рекомендуется использование солнцезащитного крема и увлажняющих средств, лучше наносить на кожу их перед сном. Препарат Дифферин (гель и крем) содержит активный метаболит ретиноида – адапален. Он обладает противовоспалительным действием (ингибирует миграцию лейкоцитов к воспалительному элементу и снижает выработку арахидоновой кислоты), комедонолитическим (растворяет комедоны), нормализует процессы кератинизации кожи. Дифферин рекомендуется для лечения угревой сыпи, но противопоказан при повышенной чувствительности и с осторожностью применяется при дерматитах и экземе. Достоинства Дифферина состоят в том, совместим с другими препаратами (как местными, так и системными, поскольку не разрушается под действием ультрафиолетовых лучей и не взаимодействует с кислородом, то есть с клиндамицином и бензоилпероксидом его применять можно.
Лечение угрей
Как работает Дифферин®?
Дифферин — это лечение акне
Дифферин борется с прыщами, воздействуя
на комедоны (белые и черные “точки”)1
Дифферин обладает противовоспалительным действием на клеточном уровне, уменьшает покраснение, борется с прыщами
и нормализует процесс кератинизации (отшелушивания отмерших клеток кожи),
и таким образом способствует “выравниванию” поверхности кожи
Дифферин — это профилактика акне
Дифферин предотвращает появление новых прыщей1
Дифферин предотвращает закупорку пор
и нормализует естественный процесс обновления клеток кожи
Воздействует на комедоны и предотвращает их развитие в воспалительные элементы — прыщи
1. Инструкция по применению лекарственного препарата Дифферин, РУ П N012654/01, П N012654/02
Наружные средства для лечения угревой сыпи
Дерматологи часто рекомендуют безрецептурные местные препараты, такие как гель Базирон АС (бензоила пероксид 2,5 и 5%) и Эффезел (бензоила пероксид+адапален), которые оказывают кератолитическое и противомикробное действие.
Назначается также местный антимикробный гель, содержащий антибиотик эритромицин (бензамицин), для борьбы с вызывающими прыщи бактериями. Например, Акнемикс, который обладает антибактериальным действием и способствует очищению сальных желез.
Ретиноиды, производные витамина А, считаются еще одним эффективным классом местных препаратов, назначаемых для лечения угрей или небольших пятен. Например, Адаклин, содержащий метаболит ретиноида адапален, обладает противовоспалительным действием и растворяет комедоны. Используются также комбинированные средства – Клензит С (адапален+клиндамицин).
Ретиноиды повышает чувствительность кожи к солнечному свету, поэтому необходимо ежедневное применение солнцезащитного крема при использовании этих продуктов.
Можно ли с помощью механической чистки убрать подкожный прыщ?
При попытке выдавить закрытый комедон, вне зависимости от его расположения (возле губы, на лбу или щеке), ситуация может усугубиться. Толщина верхнего слоя кожи не позволит гною выйти на поверхность, наоборот, при давлении содержимое прыща проникнет в окружающие ткани и спровоцирует в них воспаление. Механическое повреждение кожи лица возле прыща тоже может увеличить область покраснения, и заживать воспаленный участок будет дольше.
В процессе попыток самостоятельно удалить подкожные прыщи народными методами, прижиганием, скрабами можно серьезно травмировать кожу и спровоцировать появление красных пятен постакне. Подобные действия не просто не помогут избавиться от проблемы, но и усугубят ее, существенно увеличив сроки лечения.