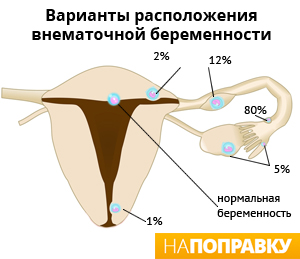
Астенозооспермия и возможность зачатия
Содержание:
Как диагностируется бактериальный простатит?
Чтобы поставить диагноз, ваш врач-уролог проверит историю болезни и проведет медицинский осмотр на предмет выявления опухших лимфатических узлов вблизи паха или выделения жидкости из уретры. Также проведет ректальное исследование, чтобы исследовать простату
Это, конечно не массаж предстательной железы, но не так продолжительно и более осторожно. Во время этого теста ваш врач вставит смазанный палец в перчатке в прямую кишку, чтобы найти признаки инфекции, такие как мягкая или увеличенная простата.
Кроме этого уролог может назначить следующие анализы – бактериальное исследование жидкости из уретры, тесты для исключения инфекции, передаваемой половым путем и анализ мочи.
Астенотератозооспермия: классификация патологии
Заболевание имеет несколько степеней тяжести. В основе классификации лежит определение подвижных сперматозоидов:
1 степень – эякулят содержит более 50% спермиев класса А;
2 степень – эякулят состоит из 30-49% спермиев класса А и В;
3 степень – эякулят содержит менее 29% спермиев класса А и В.
Стоит отметить, что снижение подвижности сперматозоидов не является патологией, которая исключается возникновение беременности, но сочетаясь с морфологическими нарушениями спермиев вероятность оплодотворения и развития полноценного эмбриона крайне мала.
Астенотератозооспермия протекает бессимптомно, это не отдельная форма болезни, а определенное патологическое состояние. Клинические признаки вызваны причиной основного заболевания, которое привело к развитию астенотератозооспермии.
Лечение варикозной болезни в медицинской клинике: как помочь венам восстановиться?
В международной медицинской практике наибольшее распространение получила классификация CEAP, основанная на клинических признаках варикоза.
I. Клиническая классификация (С) и цифра от 0 до 6 обозначает клинический признак заболевания.
II. Этиологическая классификация (E) указывает на его причину: Еc — врожденное, Еp — первичное, Еs — вторичное с известной причиной, En — причина не установлена.
III. Анатомическая классификация (A) устанавливает, какие вены поражены заболеванием.
IV. Патофизиологическая классификация (P) указывает на присутствие нарушений кровотока: Pr — рефлюкса, Рo — обструкции, Pr,o — рефлюкса и обструкции, Pn — без нарушений.
V. Клиническая шкала (подсчет баллов по степени выраженности различных симптомов).
VI. Шкала снижения трудоспособности (от 0 до 4).
Как лечить астенотератозооспермию
После выявления патологии, появляется главный вопрос – как лечить астенотератозооспермию. Лечение заключается в восстановлении сперматогенеза и репродуктивной функции, устранении причины формирования патологии, если есть возможность ее определения.
Если патология обусловлена генетическими изменениями, то скорректировать качество спермы невозможно. В подобной ситуации необходимо использовать вспомогательные репродуктивные технологии (ЭКО, ИКСИ), которые позволяют отобрать для процедуры сперматозоид наилучшего качества для повышения вероятности оплодотворения и развития полноценного эмбриона.
Если ее причиной стали инфекционные и воспалительные заболевания, то назначаются антибактериальные препараты, НПВС, поливитамины, антиоксиданты, средства, стимулирующие сперматогенез.
Если причиной стали травматические повреждения, обструкция семявыводящих путей, то выполняются хирургические манипуляции.
Конечно, если причину патологии выявить не удалось, то можно предпринять ряд мероприятий, которые, по многочисленным исследованиям, дают высокие результаты и приводят к улучшению качества спермы в ранние сроки. К ним относится рациональное и сбалансированное питание, ведение здорового образа жизни, исключение вредных привычек, нормализация труда и отдыха, регулярные половые отношения, ограничение стрессовых ситуаций.
Для многих покажется, что здоровый образ жизни — это обычная и привычная рекомендация врачей, но соблюдение рекомендаций приводит к неожиданным и положительным результатам. По отзывам пациентов, уже через 2-3 месяца происходит заметное улучшение качества спермы по всем показателям. Конечно, при длительно протекающем бесплодии патология трудно поддается корректировке, так как могут сформироваться необратимые нарушения. Отчаиваться в этой ситуации тоже не стоит, так как в наше время вспомогательные репродуктивные технологии (ВРТ) весьма эффективны и помогают добиться долгожданной цели даже в тяжелых случаях. Ведь со времени существования ВРТ при помощи этих способов лечения на свет появилось более 5 млн. детей. А это довольно значимая статистическая цифра. Стоит отметить, что дети, рожденные после искусственного оплодотворения, ничем не отличаются от естественно зачатых малышей. Поэтому опасения родителей на счет развития и здоровья будущих детей не обоснованы.
Можно ли забеременеть
Беременность, наступающая естественным путем, возможна только при 1 и 2 степени астенозооспермии после прохождения назначенной лечебной терапии. Если терапия не приносит необходимого результата, необходимо прибегнуть к одной из репродуктивных технологий – ЭКО или искусственной инсеминации. ЭКО с применением спермы партнера эффективно при 2 и 1 степени патологии, к ЭКО с ИКСИ с применением спермы партнера прибегают на любой стадии заболевания. При тяжелой форме астенозооспермии результативно только ИКСИ с донорской спермой.
Очень важно своевременно обратиться за помощью к урологу-андрологу. Если неэффективно и неправильно лечить патологию, мужского бесплодия не избежать
Астенотератозооспермия. Симптомы
Выраженные симптомы заболевания зачастую либо отсутствуют вовсе, либо связаны с основной патологией, вызвавшей изменения в сперме. Наиболее частой причиной обращения к специалистам и выявления астенотератозооспермии наблюдается при стойком бесплодии. Диагноз астенотератозооспермия ставится, если в семенной жидкости обнаружено менее 30% морфологически нормальных сперматозоидов, а скорость их снижена на 50% и выше. При выявлении каких-либо примесей (например, гноя) необходимо назначить более подробное обследования для выявления причины его появления. В таком случае диагноз выглядит так: астенотератозооспермия пиоспермия. Такому состоянию могут соответствовать жалобы на тянущее ощущение в мошонке, подъем температуры и незначительная слабость.
Также для выяснения истинной причины развития астенотератозооспермии проводится ультразвуковая диагностика мошонки, определение гормональных нарушений, выявление не вылеченных инфекционных заболеваний, тщательно выясняется анамнез жизни с целью определения травм и детских инфекций.
Степени заболевания
В зависимости от количества содержания определенных видов сперматозоидов в эякуляте различают следующие степени астенозооспермии:
- степень 1 (на этой стадии патология слабовыраженная, оплодотворяющий потенциал спермы высокий, пациенту требуется только небольшая коррекция, лечение направлено на устранение основных причин, вызвавших заболевание),
- степень 2 (умеренная, требует проведения тщательного обследования и точного выявления причин развития отклонения, лечение включает в себя физиотерапевтические процедуры, а также лечебную терапию),
- степень 3 (выраженная, уровень активных сперматозоидов не превышает 30%, им характерна низкая подвижность, заболевание этой степени требует длительного восстановления сперматогенеза).
Степень астенозооспермии определяется по результатам анализов спермы и зависит от уровня активных сперматозоидов.
Вероятность зачатия при астенозооспермии
Вылечить гипо астенозооспермию удается в большинстве случаев, но чем раньше пациент обратиться к врачу, тем больше шансы на естественную беременность. Однако прогноз зависит и того, с какими другими нарушениями сочетается данная форма патологии. Заключение астенозооспермия и тератозооспермия указывают на то, что живые ссперматозоиды имеют измененное строение, что может быть вызвано практически неустранимыми генетическими факторами.
Астенозооспермия и олигозооспермия обозначают снижение общей концентрации живых сперматозоидов. У данных нарушений может быть одна причина, устранение которой поможет и восстановить нормальный сперматогенез.
Если астенозооспермия не поддается лечению, то супружеской паре могут предложить:
- ЭКО:
- Иссеменацию – введение взятых от мужчины способных к оплодотворению сперматозоидов в матку или яичник;
- ИКСИ.
Каждый метод имеет свои показания и противопоказания, поэтому перед их назначением обследоваться должны оба супруга.
Как избежать беременности двойней ЭКО?
В современной медицине многоплодная беременность все же считается осложненной и несущей серьезные риски для здоровья и матери, и самих детей. Поэтому профильные государственные организации, занимающиеся проблемами репрудоктологии, рекомендуют и даже обязывают по возможности сокращать число переносимых эмбрионов. Например, клиники ЭКО в Москве должны выполнять следующие требования российского законодательства:
- запрещено в одной процедуре ЭКО подсаживать более 2 зародышей женщинам с возрастом до 35 лет;
- перенос 3 эмбрионов допустим в том случае, если возраст женщины превышает 35 лет и три попытки ЭКО подряд закончились неудачей.
Но даже перенос 2 эмбрионов существенно повышает вероятность двойни после ЭКО. Во избежание этого рекомендуется использовать метод селективного переноса 1 зародыша. Суть его заключается в следующем:
- Из всех искусственно зачатых эмбрионов выбирается 1, имеющий наибольшие шансы на успешную имплантацию, для чего он подвергается тщательному обследованию на предмет возможных аномалий;
- Эндометрий специально подготавливается под имплантацию с помощью гормональных инъекций или (если гормоны использовать нежелательно) подбирается наиболее подходящий момент для переноса, когда слизистая матки наиболее восприимчива.
В профильном медицинском журнале «New England Journal of Medicine» было опубликовано исследование эффективности селективного и обычного переноса. По его результатам выяснилось, что:
- Селективный перенос 1 эмбриона приводил к беременности при экстракорпоральном оплодотворении в 39% случаев, пересадка 2 зародышей – в 43%;
- При селективном переносе вероятность двойни при ЭКО составила всего 0,8%, при обычном – 33,1%.
Таким образом, перенос 1 эмбриона, осуществленный с учетом состояния эндометрия матки, практически не уступает по эффективности, но существенно превосходит по безопасности обычную подсадку нескольких зародышей.
Эндометриоз: причины и симптомы заболевания
По всей внутренней поверхности матка выстелена слизистой оболочкой, которая называется эндометрий. В силу разных причин ткани эндометрия могут попадать в другие органы, что впоследствии приводит к развитию эндометриоза – достаточно сложного заболевания со специфической природой. Причинами, которые приводят к развитию эндометриоза, являются:
- гормональный дисбаланс;
- механические нарушения проходимости фаллопиевых труб – образование спаек;
- эндокринные и иммунологические нарушения;
- нарушения транспортной функции фаллопиевых труб;
- самопроизвольные выкидыши на ранних сроках беременности;
- синдром лютеинизированного фолликула;
- воспалительные процессы органов репродуктивной системы;
- наследственность;
- плохая экология;
- частые стрессы;
- неправильное питание;
- малоподвижный образ жизни;
- вредные привычки;
- нарушение работы желез внутренней секреции.
В большинстве случаев женщина не догадывается о том, что в ее организме развивается эндометриоз. На ранних стадиях развития болезни женщина не испытывает никаких симптомов, которые могли бы вызвать у нее беспокойство и необходимость обратиться к доктору. Когда очаги эндометриоза увеличились в размерах или переродились в кисты, у женщины могут наблюдаться:
- боли в нижней части живота, пояснице;
- кровянистые выделения, которые не имеют отношения к менструациям;
- болезненные половые акты;
- маточные кровотечения;
- синдром интоксикации, который сопровождается тошнотой, рвотой, ознобом, потливостью, повышением температуры тела;
- болезненные ощущения при дефекации, запоры, частое мочеиспускание.
Эндометриоидные очаги могут располагаться в таких органах и тканях: на шейке матки, непосредственно в матке, в маточных трубах, в яичниках, вне органов половой системы (в кишечнике, легких, почках, мочевом пузыре и других органах).
Что вызывает бактериальный простатит
Бактериальный простатит провоцируется бактериальной инфекцией и, собственно, является разновидностью инфекционного простатита. Даже после лечения основных симптомов инфекции бактерии могут продолжать процветать в простате. Причины инфекции включают в себя:
- любые бактерии, вызывающие инфецирование мочевыводящих путей
- инфекции, передающиеся половым путем, такие как хламидиоз и гонорея
- Escherichia coli после инфекции яичек, уретрита (воспаление мочеиспускательного канала) или ИМП
Особое внимание следует уделять пациентам с ослабленным иммунитетом, поскольку они подвергаются более высокому риску заражения бактериальному простатиту от атипичных микроорганизмов. Кроме собственно бактерий существуют и несколько факторов риска развития этого заболевания у мужчин – увеличенная простата, стриктура уретры или узкая уретра, фимоз, развитие инфекции мочевыводящих путей постоянный катетер, врожденная патология мочеточника и прочие.. Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
- 18760 пациентов сделали процедуру по лечению простатита в нашей клинике. 2035 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим лечение по методике, разработанной в нашей клинике.
- Врачи клиники АВС не просто проводят процедуру, но и единственная в России клиника со своей авторской программой.
Как делают ЭКО без мужа?
Экстракорпоральное оплодотворение с использованием донорского генетического материала проходит в несколько этапов:
- Подготовительный. Женщина заключает с частной клиникой договор или обращается в государственное медучреждение по квоте на бесплатное обслуживание. После первой консультации с врачом-репродуктологом она проходит комплексное медицинское обследование, включающее анализы крови и мочи, УЗИ малого таза, исследование влагалищного мазка, осмотр у гинеколога, эндокринолога, психиатра и других специалистов, ЭКГ и т. д. Точный перечень диагностических тестов определяется индивидуально врачом на основании данных медицинской карты пациентки. Также на этом этапе женщина выбирает подходящего кандидата из списка доноров, с которыми у клиники заключен контракт.
- Стимуляция яичников. При отсутствии у женщины противопоказаний к гормональным препаратам ей назначается курс инъекций для ускорения роста фолликулов в одном менструальном цикле для получения большего числа фертильных яйцеклеток. Стимуляция яичников проводится по разным протоколам – в зависимости от состояния организма пациентки, ее возраста и других факторов. Если эта процедура невозможна по медицинским причинам, осуществляется забор 1-2 яйцеклеток в естественном цикле.
- Оплодотворение и перенос. После получения яйцеклеток они направляются в лабораторию на исследование, где из них отбираются наиболее фертильные. Они помещаются в инкубатор и оплодотворяются донорской спермой, после чего полученные эмбрионы в течение 3-6 дней выращиваются до определенной стадии. 1-2 наиболее жизнеспособных зародышей подсаживаются пациентке.
Далее следует курс гормональной поддерживающей терапии для успешной имплантации эмбрионов и дальнейшего развития беременности. Как правило, приживается только 1 зародыш, поэтому шанс на возникновение многоплодной беременности минимальный.
Астенотератозооспермия. Лечение
Если поставлен диагноз астенотератозооспермия, лечение следует направлять на поиск и уничтожение факторов, которые спровоцировали изменение качества эякулята.
- Исключение факторов риска развития астенотератозооспермии. Были зафиксированы случаи, когда после исключения провоцирующего фактора (заболевания), изменения образа жизни или перемены места жительства показатели спермограммы значительно улучшались.
- Применение лекарственных препаратов, стимулирующих сперматогенез.
- Применение витаминно-минеральных комплексов с целью улучшения процессов жизнедеятельности.
- Применение препаратов, содержащих аминокислоты, или соблюдение белковой диеты для улучшения функции сперматогенеза.
Врачи-репродуктологи нашего центра помогут подобрать правильное лечение каждому пациенту с учетом всех особенностей. Примером такого сложного случая может служить сопутствующая гинекологическая патология у супруги при наличии астенотератозооспермии у мужа. В случае, когда у жены обнаружена гинекологическая патология, а у мужа астенотератозооспермия, лечение после полного обследования рекомендуется проходить обоим супругам, в одно время. Часто такое лечение занимает не больше месяца, после чего происходит значительное улучшение показателей спермограммы.
Олигоастенотератозооспермия — лечение
При выявлении такой патологии, как олигоастенотератозооспермия, лечение начинают с устранения причин, спровоцировавших развитие заболевания: проводят лечение воспалительных процессов, инфекционных заболеваний, корректируют гормональный фон.
Олигоастенотератозооспермия лечение может подразумевать хирургическое, если ее причиной послужило варикоцеле.
Олигоастенотератозооспермия лечение медикаментозное предполагает препаратами, улучшающими качество спермы. К ним относятся клостильбегит, спеман и токоферол. Данные препараты подбираются и назначаются врачом-эндокринологом или эмбриологом в индивидуальном порядке для каждого пациента.
Когда диагностирована олигоастенотератозооспермия, лечение также предполагает отказ от вредных привычек, воздержание от походов в баню и сауну, правильный рацион и режим питания.
Когда поставлен диагноз олигоастенотератозооспермия, лечение может занять от полугода до нескольких лет при условии строго выполнения всех предписаний врача. В противном случае шансы зачать ребенка составляют 1-2%.
Благодаря достижениям современной медицины мужчина может стать счастливым родителем даже при таких заболеваниях, как астенозооспермия, олигозооспермия и тератозооспермия, которые в сочетании и есть олигоастенотератозооспермия. Лечение бесплодия в данном случае предполагает использование метода ИКСИ (интрацитоплазматической инъекции сперматозоида). Данная методика широко применяется по всему миру и считается наиболее эффективным способом оплодотворения.
В отличие от экстракорпорального оплодотворения (ЭКО), при ИКСИ вводится только один сперматозоид
В данном случае количество сперматозоидов в эякуляте мужчины для успешного оплодотворения не важно. Имеет значение лишь нормальная морфология и подвижность спермия, которую определяют по критерию Крюгера
Параметрами лечения олигоастенотератозооспермии методом ИКСИ служат наличие в эякуляте или яичке мужчины здоровых и активных сперматозоидов.
Лечение простатита
Лечение проводится амбулаторно. В редких случаях пациентам может быть назначена госпитализация, если есть подозрения на гнойный процесс.
Лечение простатита у мужчин обычно проводится методами медикаментозной терапии, которая включает в себя использование:
- Антибактериальных препаратов для устранения инфекции;
- Противовоспалительных средств для устранения симптомов заболевания;
- Обезболивающих медикаментов для устранения болевых симптомов;
- Препаратов для улучшения кровоснабжения органов малого таза.
Дополнительно врач-уролог может направить пациента к другим специалистам. Это позволит полностью восстановить мужское здоровье.
Регулярно занимайтесь спортом
Физическая нагрузка может как усиливать, так и уменьшать уровень кортизола — это зависит от продолжительности и интенсивности упражнений. Несмотря на пользу занятий спортом — это все же нагрузка и стресс для организма. Поэтому в результате интенсивных упражнений кортизол обычно ненадолго повышается, но затем падает ночью.
При этом упражнения средней интенсивности не приводят к повышению уровня гормона стресса. Как и интенсивные тренировки, умеренная нагрузка связана со снижением уровня кортизола в ночное время.
С помощью регулярных упражнений можно контролировать уровень кортизола. А помимо снижения гормона стресса, спорт хорошо влияет на микробиоту. Но лучше избегать напряженных вечерних тренировок, которые не дадут вам уснуть. Физическая активность полезна не только для тела — многие врачи рекомендуют ее и для улучшения психического здоровья.
Симптомы астенотератозооспермии

Коварностью астенотератозооспермии является отсутствие каких-либо клинических проявлений заболевания. В большинстве случаев мужчина обращается к врачу, если его супруга длительное время не может забеременеть. При этом пара не использует никаких средств контрацепции и женщина абсолютно здорова в репродуктивном плане.
Диагностика астенотератозооспермии
При отсутствии желанной беременности у партнерши супружеской паре необходимо обратиться к специалисту. Врач назначает полное обследование обоим супругам. Мужчина нуждается в консультации сразу нескольких специалистов: андролога, хирурга, уролога.
Диагноз астенотератозооспермия ставится мужчине на основании комплексного обследования, которое обязательно включает в себя:
Сбор анамнеза – врач выясняет у пациента о перенесенных инфекционных заболеваниях мочеполовой сферы, образе жизни, наличии хронических заболеваний, регулярности половой жизни и прочем, что могло бы негативно отразиться на качестве спермы.
Осмотр наружных половых органов – уделяется особое внимание мошоночной зоне и пальпации яичек. В некоторых случаях варикоцеле, как одну из вероятных причин астенотератозооспермии, можно выявить только при пальпации пациента в положении лежа.
Анализы крови и выделений из уретры – таким образом, можно определить наличие скрытых половых инфекций и воспалительного процесса мочеполовых органов.
Спермограмма – при диагностике атенотератозооспермии является наиболее информативным методом
Данное исследование позволяет определить количество полноценных сперматозоидов в 1 мл яэкулята, выявить спермии с нарушением строения и диагностировать снижение их подвижности.
Важно: показатели спермограммы могут во многом зависеть от того, как мужчина подготовится к исследованию. Для информативности результата мужчина за несколько дней до сдачи анализа не должен посещать сауну или баню, перегреваться, принимать лекарственные препараты
Рекомендуется половое воздержание в течение 3-4 дней до процедуры.
На показатели спермограмы могут влиять многие факторы, поэтому если результат анализа далек от нормы, исследование повторяют через 2 недели. Если и во второй раз выявлены отклонения сперматозоидов и снижение их подвижности, то мужчине ставят диагноз астенотератозооспермия и назначают соответствующее лечение. Чем лечить данную патологию во многом зависит от того, что явилось причиной развития заболевания. Осложнением астенотеартозооспермии является полное бесплодие мужчины.
Лечение астенотератозооспермии
Лечение данной патологии в первую очередь направлено на устранение первопричины заболевания:

- При какой-либо генетической патологии или аномалии развития внутренних половых органов любое консервативное и оперативное лечение не принесет никакого эффекта. Зачать ребенка супругам помогут новейшие репродуктивные технологии – метод ЭКО или ИКСИ.
- При выявлении астенотератозооспермии на фоне воспалительных и инфекционных заболеваний органов мочеполовой системы пациенту назначают курс антибиотиков. Препарат и длительность терапии подбирает и назначает врач, в зависимости от возбудителя инфекции.
- На фоне сниженного иммунитета и несбалансированного рациона питания пациенту назначают курс поливитаминных препаратов, диету с включением продуктов, богатых цинком, адаптогены (элеутерококк, настойка женьшеня, лимонник).
- При выявлении варикоцеле запущенной стадии показано хирургическое вмешательство, направленное на возобновление полноценного кровотока в яичках.
Используются вспомогательные репродуктивные технологии. Искусственная инсеминация при астенотератозооспермии малоэффективна, а вот ЭКО может дать результат.
Профилактика астенотератозооспермии
Основными методами профилактики астенотератозооспермии является ведение здорового активного образа жизни, полноценное питание, своевременное лечение воспалительных процессов малого таза и использование барьерных средств контрацепции при половых контактах с непостоянными партнерами.
При наследственной предрасположенности мужчины к данной проблеме необходимо периодически являться на осмотр к андрологу или урологу, это поможет своевременно выявить заболевание и принять адекватные меры.
Диагностика и лечение варикозного расширения вен

На рисунке видно, как в варикозной вене при
нерабочих клапанах кровь сваливается вниз, создавая
тяжесть в ногах
Варикозная болезнь, появившись однажды, не может быть полностью и навсегда излечена. Однако
в силах современной медицины зафиксировать развитие варикоза на ранних этапах, не допуская дальнейшего ухудшения
состояния вен. Чем раньше будет диагностирована болезнь и начато лечение варикозного расширения, тем меньше
вероятность развития тромбофлебита и острых тромбозов глубоких вен.
Центр Инновационной Флебологии располагает современным медицинским оборудованием, которое соответствует уровню передовых флебологических клиник Европы. Если вам был поставлен диагноз «варикоз», лечение нужно начинать незамедлительно. Необходимо обратиться в клинику к флебологу, если вы обнаружили хотя бы один из следующих симптомов:
- тяжесть в ногах после длительной ходьбы;
- отеки по вечерам, исчезающие утром;
- ночные судороги;
- часто возникающие синяки на ногах;
- появление сосудистых «звездочек» (телеангиэктазий);
- появление выступающих участков вен на ногах;
- изменение цвета кожных покровов, появление трофических язв.
Мы занимаемся лечением варикозного расширения вен и любых других венозных патологий. Ведем лечение варикоза ног от начальных и до самых тяжелых степеней болезни. Клиника обладает собственной лабораторией для исследований и точной диагностики.
В нашем распоряжении — комфортабельное и оснащенное современной медицинской техникой стационарное отделение, где выполняются оперативные вмешательства любой сложности. Оказываем услуги по операционному лечению варикозного расширения вен на ногах исключительно на амбулаторном уровне — выполняем эндовенозную радиочастотную облитерацию поверхностных вен нижних конечностей.
-
Эндовазальная лазерная облитерация (считается приоритетным направлением в лечении варикозного расширения вен
любой стадии). - Радиочастотная абляция (РЧА VNUS Closure).
- Стволовая склеротерапия.
- Микросклеротерапия.
Лечение эндометриоза перед беременностью
К планированию пополнения в семье нужно подходить ответственно. Если есть какие-либо заболевания у одного или двух супругов, которые могут повлиять на здоровье будущего ребенка, то лучше сначала вылечить эти заболевания, а уже потом работать над зачатием.
Лечение эндометриоза перед беременностью, в зависимости от сложности заболевания, можно осуществить консервативными и хирургическими методами. Консервативное лечение заключается в назначении гормональных препаратов, а хирургическое лечение — в проведении операций лапароскопическим или лапаротомическим способом. Если заболевание не имеет никаких тяжелых симптомов, то возможна выжидательная тактика. Достаточно регулярно делать УЗИ и сдавать кровь на онкомаркеры.
Консервативное лечение заключается в подборе подходящих гормональных препаратов. Их нужно принимать достаточно длительное время (не менее 6 месяцев), но они эффективны только на ранних стадиях эндометриоза.
Если в половых органах очаги поражения эндометриозом более 3 см в диаметре или эндометриоз переродился в кисты, назначают хирургическое вмешательство. Чаще всего оно осуществляется путем лапароскопии. Это новая методика, для проведения которой используется специальное оборудование – лапароскоп. Он представляет собой трубку с видеокамерой на конце, которую вводят в брюшную область через небольшие надрезы на брюшной стенке. Через такие же надрезы осуществляются все манипуляции, в том числе и лазерная коагуляция, криодеструкция, электрокоагуляция.
Некоторые врачи придерживаются мнения, что женский организм «самостоятельно определяет», способен ли он выносить ребенка при этой форме заболевания или нет. Если организм не справится с этой функцией — он отторгает плод и происходит выкидыш. Но эта практика подходит далеко не всем, ведь выкидыши негативно отражаются на психоэмоциональном состоянии пациентки.
Врачи клиники «Центр ЭКО» в Калининграде имеют большой опыт применения методов искусственного оплодотворения и лечения патологий репродуктивной системы. В Центре есть современное оборудование и персонал, умеющий работать с ним. Если женщина забеременела, при этом болеет эндометриозом, врачи смогут помочь выносить и родить здорового ребенка.
Астенотератозооспермия: что это такое
Астенотератозооспермия – это патология эякулята, сопровождающаяся изменением подвижности и морфологии сперматозоидов. Чтобы точнее разобраться в причинах формирования патологии и ее проявлениях, необходимо знать, как происходит процесс сперматогенеза.
Сперматогенез – это непрерывный процесс созревания сперматозоидов, который начинается с момента полового созревания и протекает до глубокой старости. Спермии образуются в клетках яичек, которые располагаются в мошонке. В процессе сперматогенеза половые гаметы претерпевают ряд преобразований, приводящих к изменению набора хромосом, что и обеспечивает уникальность гамет, так как они содержать гаплоидный набор хромосом.
После полного созревания сперматозоида, они попадает через семявыводящие пути в придатки яичка. В среднем процесс созревания полноценных спермиев длится в течение 74 суток при температуре 34-35 градусов. Стоит отметить, что высокая температура оказывает негативное влияние на созревание спермиев, что проявляется в нарушении их морфологии и подвижности, низкие температуры также понижают эффективность сперматогенеза, но при этом не вызывают гибели уже образованных половых клеток.
Полноценный сперматозоид содержит гаплоидный набор хромосом, при этом они клетки являются носителями У-хромосомы, другие – Х-хромосомы. В каждой клетки можно выделить следующие структурные элементы: головка, шейка, тело, хвост (жгутик).
Для определения качественных количественных показателей эякулята проводят анализ спермограммы. Существуют нормы показателей спермограммы, которые обеспечивают высокую оплодотворяющую способность спермы. Следует отметить, что у каждого мужчины в эякуляте всегда содержаться спермии с различной активностью: А – активные с прямолинейным типом движений (более 25%), В – малоактивные с прямолинейным движение (А+В более 50%), С – с маятникообразным и круговым движением (менее 50%), Д – неподвижные (менее 10%).
При этом сперматозоиды должны быть нормально сформированными, так как большой процент аномальных клеток может вызвать появление заболеваний у будущего ребенка и патологии беременности, в том числе и невозможность ее наступления. В норме в эякуляте должно содержаться более 15% нормальных спермиев для сохранения вероятности оплодотворения яйцеклетки. При выявлении нарушения подвижности и строения сперматозоидов диагностируют астенотератозооспермию.
Причины тератозооспермии
Факторы, провоцирующие развитие этой проблемы, полностью не изучены. Большинство исследователей сходится во мнении, что причиной тератозооспермии являются инфекции и воспаления мочеполовой системы. Также на появление сперматозоидов с неправильным строением могут влиять следующие факторы:
- Злоупотребление спиртными напитками.
- Курение.
- Постоянный перегрев паховой области.
- Прием антибиотиков, обезболивающих, седативных и иных сильнодействующих лекарственных средств.
- Воздействие повышенных доз радиации.
- Проживание в экологически неблагоприятных условиях.
Не стоит исключать и генетику.
В группу риска также попадают мужчины, которые имеют лишний вес и питаются неправильно, с переизбытком углеводной пищи. Они не получают из пищи нужное количество белка, аминокислот, витаминов и минералов, которые требуются для полноценного роста и созревания сперматозоидов.
Как образуется двойня?
В естественном менструальном цикле в организме здоровой женщины образуется 1 здоровая и готовая к оплодотворению яйцеклетка. Таким образом, при обычном половом акте происходит зачатие только 1 эмбриона. Однако, имеются вариации этого процесса:
- У женщины за 1 менструальный цикл созревает 2 яйцеклетки, которые при оплодотворении образуют 2 плода (разнояйцевых близнецов). Такая ситуация возникает, например, из-за эндокринных нарушений, когда гипофиз вырабатывает повышенное количество фолликулостимулирующего гормона.
- После оплодотворения 1 яйцеклетки она разделяется на 2 и более частей, что приводит к появлению нескольких плодов (однояйцевых близнецов). Такое происходит обычно с яйцеклетками, имеющими 2 ядра.
Естественное оплодотворение – процесс неуправляемый. Родители не могут самостоятельно контролировать количество созревших яйцеклеток за 1 менструальный цикл, слияние половых клеток или деление зиготы. Поэтому естественное появление многоплодной беременности носит случайный характер и шансы зачать двойню малы.