Дилатация желудочков сердца: что это значит?
Содержание:
- Методы лечения дилатационной кардиомиопатии
- Диагностика
- К каким докторам следует обращаться если у Вас Ишемическая дилатационная кардиомиопатия:
- Классификация
- Может ли не помочь остеопатическое лечение?
- Варианты гидроцефалии
- Почему нарушается венозный отток?
- Диагностические методики
- Причины
- Степени внутрижелудочковых кровоизлияний
- Кровообращение головного мозга
- В каких случаях выполняется НСГ?
Методы лечения дилатационной кардиомиопатии

Первоочередным направлением в лечении дилатационной кардиомиопатии является борьба с признаками сердечной недостаточности. Пациентам с таким диагнозом назначаются ингибиторы ангиотензинпревращающего фермента, диуретики.
Справиться с нарушениями сердечного ритма можно с помощью бета-адреноблокаторов, сердечных гликозидов (с осторожностью).
В 2019 году ученые из Ташкентской медицинской академии опубликовали работу, по результатам которой был сделан вывод о том, что применение такого бета-адреноблокатора, как карведилол, приводит к достоверному улучшению клинического состояния больных с хронической сердечной недостаточностью на фоне дилатационной кардиомиопатии.
План лечения дополняется:
- Пролонгированными нитратами;
- Антикоагулянтами и антиагрегантами.
Использованы фотоматериалы Shutterstock
Диагностика
Если специалист наблюдает признаки сбоя в циркуляции ликвора по мозговым желудочкам, или у больного имеются жалобы на ухудшения самочувствия, то требуется инструментальное подтверждение дилатации полостей мозга.
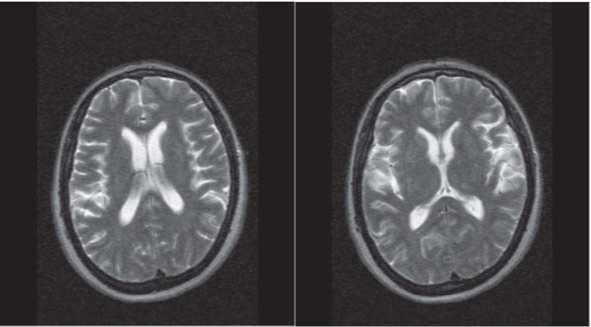
Выявить признаки незначительной дилатации боковых желудочков удается с помощью такого современного метода диагностического обследования, как магнитно-резонансная томография. На получаемых изображениях мозговых структур можно детально увидеть область расширения,площадь поражения, вовлеченность в процесс соседних тканей мозга.
Повышенное внутричерепное давление будет диагностировано также с помощью процедур:
- эхоэнцефалоскопия;
- электроэнцефалография;
- офтальмоскопия;
- исследование ликвора – выявление перенесенных нейроинфекций;
- анализы крови – общий, биохимический, на аутоиммунные процессы.
Только после тщательного сопоставления всей информации от диагностических процедур, невропатолог сможет оценить тяжесть дилатации боковых желудочков,установить первопричину патологического состояния и подобрать оптимальные терапевтические мероприятия.
К каким докторам следует обращаться если у Вас Ишемическая дилатационная кардиомиопатия:
Кардиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Ишемической дилатационной кардиомиопатии, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Классификация
Основные критерии для разделения дилатаций боковых желудочков в мозге являются – размеры полостей, этиология расширения, возраст больного,локализация патологических изменений.
Каждый невропатолог выбирает оптимальную для себя классификацию расстройства. Тем не менее, большинство врачей придерживается усредненных принципов постановки диагноза:
- По времени предполагаемого появления очага в мозге:
- дородовой период;
- выявление увеличения желудочков головного мозга у новорожденных;
- расширение полостей головного мозга у взрослых.
- По локализации:
- увеличение левого желудочка;
- правосторонний очаг;
- двустороннее поражение.
- По этиологии:
- постинфекционная дилатация желудочков;
- посттравматические изменения;
- токсическое расширение;
- опухолевый очаг в мозге;
- сосудистые болезни.
- По степени тяжести:
- слегка увеличенные желудочки головного мозга у грудничков;
- умеренная дилатация;
- тяжелые изменения в желудочках.
Дополнительно специалист может указывать в диагнозе, присутствуют ли осложнения – к примеру, гидроцефалия либо интеллектуальные/неврологические проблемы.
Может ли не помочь остеопатическое лечение?
Эффективность лечебных процедур обусловлена степенью разрушений в организме.
Прогрессирующая венозная энцефалопатия, к сожалению, неизлечима в полной мере. Участки головного мозга претерпели дегенеративные изменения в результате токсического воздействия на нейроны.
Но в силах остеопата улучшить самочувствие пациента. Постепенно пациенту удается уйти от препаратов, снимающих боль, исчезают и другие проявления патологии кровообращения мозга. Нормализуется пропускная способность сосудов: вен и артерий. Живые системы обретают ресурсы для самовосстановления и успешнее противостоят неблагоприятным ситуациям.
Варианты гидроцефалии
Выделяется несколько вариантов гидроцефалии: закрытая и открытая. Это зависит от уровня поражения в головном мозге.
Открытая гидроцефалия
Другие названия открытой гидроцефалии – сообщающаяся, необструктивная. При такой форме гидроцефалии нет препятствия оттоку цереброспинальной жидкости.
Возникает это обычно после перенесенного воспалительного процесса с вовлечением мозговых оболочек или кровоизлияния в субарахноидальное пространство. Основными симптомами открытой гидроцефалии являются признаки повышенного внутричерепного давления.
Гиперсекреторная гидроцефалия
Формируется при избыточной продукции спинномозговой жидкости. Наибольшее количество ликвора образуется сосудистыми сплетениями боковых желудочков мозга.
Арезорбтивная гидроцефалия
Основной ее причиной является нарушение всасывание ликвора венозными синусами. То есть, ликвор вырабатывается в нормальном количестве, но возникает его накопление из-за низкой скорости всасывания.
Одной из форм арезорбтивной водянки головного мозга является нормотензивная гидроцефалия. При этой форме желудочки мозга нарастают в размерах, но нет симптомов повышенного внутричерепного давления.
Признаки нормотензивной гидроцефалии следующие: атаксия, прогрессирующая умственная отсталость и недержание мочи. Атаксия включает в себя нарушение целенаправленных движений, утрату возможности самостоятельно стоять и ходить без помощи других лиц.
Для данной гидроцефалии не характерны признаки следующего характера: застойные явления на сетчатке, головная боль гипертензионного характера, нарушения моторики глазных яблок.
Причинами нормотензивной гидроцефалии чаще всего являются кровоизлияния в субарахноидальное пространство, менингиты, травмы, операции на головном мозге. Причем патологические процессы обычно начинают развиваться спустя несколько лет после воздействия пускового фактора.
Заместительная гидроцефалия
Заместительная гидроцефалия (водянка головного мозга) формируется в результате атрофии мозговой ткани. В результате освобождается свободное место, которое не может быть просто пустым. Таким образом, при заместительной гидроцефалии ткань головного мозга замещается ликвором. Это происходит посредством того, что расширяются желудочки мозга и подпаутинное пространства.
Заместительная гидроцефалия (водянка головного мозга) обычно не сопровождается симптомами повышения давления во внутричерепных полостях. Такое состояние бывает при различных энцефалопатиях (например, при дисциркуляторной энцефалопатии или болезни Альцгеймера).Чаще всего встречается умеренная наружная или смешанная гидроцефалия заместительного происхождения.
Заместительная гидроцефалия (водянка головного мозга) больше характерна для лиц пожилого возраста.
Закрытая (окклюзионная) гидроцефалия
Синонимами закрытой гидроцефалии являются не сообщающаяся, обструктивная или окклюзионная. При таком варианте патологии затруднен отток спинномозговой жидкости из желудочков мозга. Препятствие оттоку может развиться в различных отделах желудочковой системы мозга:
- В области межжелудочкового отверстия;
- В области водопровода мозга;
- В месте сообщения четвертого желудочка с цистернами головного мозга
- В месте сообщения четвертого желудочка с субарахноидальным пространством спинного мозга.
Основными причинами нарушения оттока ликвора из желудочковой системы являются: сужение мозгового водопровода, опухоли, кистозные образования, кровоизлияния, врожденное заращение анатомический отверстий, через которые осуществляется отток спинномозговой жидкости.
Результатом вышеперечисленных патологических процессов является накопление ликвора в желудочках мозга с их расширением выше места окклюзии. В зависимости от уровня препятствия расширяется один или несколько желудочков мозга. Развивается внутричерепная гипертензия, то есть повышение внутричерепного давления.
Почему нарушается венозный отток?
Причины могут крыться как в самой патологии сосудов, так и в иных отклонениях, среди которых:
- Опухоли в шеи и головы разной этиологии;
- Сердечное нарушение;
- Заболевания инфекционной природы, в том числе менингит;
- Остеохондроз;
- Нарушение дыхательных путей, сопровождающееся удушьем, кашлем.
Закупорку вен порождают и остаточные явления после инсультов, ушибов — гематомы в мозге. Встречаются случаи врожденного сужения кровоотводящих сосудов или приобретенного при рождении.
И, к сожалению, практически каждый сталкивается с факторами, которые планомерно ухудшают отток крови от головного мозга:
- Стресс и напряженность мышц как его следствие;
- Малоподвижное времяпровождение, сутулость;
- Сковывающая движения одежда;
- Выматывающий физический труд, спорт на пределе сил;
- Алкоголь, переедание и другие вредные привычки;
- Неконтролируемый прием сосудосужающих препаратов.
Косвенно можно обвинить в недостаточности оттока крови и такие явления, как частые запоры и сложные роды у женщин, когда приходится напрягаться всем телом, после чего уже сложно расслабиться, напряжение приобретает хронический характер.
Тромбоз — это состояние сосудов, которое является непосредственной причиной нарушения оттока от головного мозга. Выражается в частичной или полной закупорке русла сгустками крови и может привести в редких случаях к коме или смерти. При венозном и синусном тромбозе риск трагического исхода значительно ниже, чем при артериальном, однако симптомы малоприятны:
- Длительное повышение телесной температуры до уровня субфебрильных отметок (до 37,5);
- Головная боль, судороги, рвота;
- Зрительные нарушения, шум в ушах;
- Отеки и онемение в области лица, шейного участка, головы.
Особенно яркими данные явления бывают при пробуждении, поскольку в горизонтальном положении венозный отток крови более затруднен, усиливается внутричерепное давление. Поэтому сон, невзирая на продолжительность, вместо отдыха приносит разбитость и уныние.
Наиболее страшное следствие венозного тромбоза — геморрагический инсульт. Но, к счастью, патология не проявляется внезапно и есть возможность предотвратить фатальное развитие событий.
Диагностические методики
Для установления корректного заключения экспертам потребуется провести оценочную проверку анамнеза человека, то есть выяснить присутствие болезней крови, перенесенные прежде инсульты геморрагической природы, какие именно лекарства принимал пациент, которые поспособствовали плохой свертываемости и прочее. Кроме того, доктора проводят стандартный осмотр и предписывают прохождение дополнительных тестирований для создания полноценной картины.
Нужно понимать, что в случае вероятности развития аномалии, стоит в экстренном порядке направиться в ближайшие медицинский центр для оказания профессиональной клинической помощи. Также, специалисты не исключают того, что больному придется проводить реанимационные мероприятия по пути в лечебное учреждение. В стационарном корпусе врачи выписывают направления на такие процедуры:
- МР-сканирование или компьютерную томограмму, в зависимости от наличия противопоказаний.
- Сдача кровеносных телец для проведения анализа, во время которого будет отчет о числе тромбоцитов в организме.
- Коагулограмное обследование.
- Электрокардиограмма.
- Проверяют показатели АД.
Если у медиков нет возможности сделать человеку магнитно-резонансную или компьютерную диагностику из-за коматозного состояния, то предписывается проведение Эхо-энцефалографии. В определенных моментах может понадобиться совершение люмбальной пункции в целях отличия геморрагии, провоцирующей попадание жидкости в спинномозговое вещество от инсульта ишемического плана.
Причины
Этапы развития центральной нервной системы у человека предусматривают, что с увеличением размеров мозга, будут изменяться и параметры желудочков. Для каждого периода причины дилатации боковых полостей имеют свои особенности.
В целом же, основные провоцирующие факторы будут следующими:
- мозговые травмы или падения;
- нейроинфекции – к примеру, менингит либо врожденный сифилис;
- новообразования мозга;
- тромбоз церебральных сосудов;
- инсульты;
- аномалии развития мозговых структур – к примеру, передних рогов желудочков.
Механизм развития дилатации заключается в гиперпродукции спинномозговой жидкости, или же нарушении ее адсорбции/оттока из полостей мозга.
В ряде случаев установить точно причину расширения полостей не удается –идиопатический вариант расстройства. Схему терапии врач будет подбирать с учетом основных клинических признаков. Реже в основе дилатации усматривается атипичная закладка структур мозга – требуется тщательно собрать анамнез у матери ребенка, какие она перенесла болезни в период вынашивания беременности.Иногда патология носит наследственный характер – генетические отклонения.
Степени внутрижелудочковых кровоизлияний

Очень часто доктора любят апеллировать названиями болезней по фамилиям авторов, как, например, Алажуанина-Тюреля, Леннокса-Гасто, Унна-Политцера-Сатье и т.д.
Это добавляет какой-то важности и весомости врачу, а чтобы совсем долететь до небес в глазах пациента, можно добавить степени (их всегда несколько), синдромы заболевания, вариант течения…
Сегодня разберем степени внутрижелудочковых кровоизлияний у новорожденных, чтобы понимали, о чем толкует лечащий доктор.
Вспоминаем, что у недоношенных есть герминальный матрикс у крайней стенки боковых желудочков и кровоизлияние изначально происходит именно в эту структуру. Освещаю данный вопрос для того, чтобы родители визуально представляли, в какой отдел произошло кровоизлияние.
На рисунке схематично приведены желудочки головного мозга, герминальный матрикс находится в проекции 1, 2 у крайней стенки.
Существует множество классификаций данных кровоизлияний. Однако все кровоизлияния были разработаны для докторов лучевой диагностики. Они мало отличаются друг от друга, каждая имеет в основном четыре степени. Хотя по международной классификации болезней предусмотрено три степени. Поскольку в клинике используется четырех ступенчатая градация, рассмотрим ее.
Важно
44″ radius=”5″]
Первая и вторая степени практически не отличаются друг от друга: кровоизлияние в проекции герминального матрикса и не выходит в просвет боковых желудочков. При второй степени размеры больше чем при первой.
На приведенных томограммах и срезах патологоанатомического материала визуализируются тромбы в проекции матрикса.
Эти две степени имеют благоприятное течение без необходимости хирургического вмешательства и неврологических нарушений.
При третьей степени кровоизлияние из герминального матрикса продолжается в просвет боковых желудочков с развитием картины постгеморрагической вентрикуломегалии или гидроцефалии.
На томограммах и срезе четко видны элементы крови в боковых желудочках и расширенные ими желудочки. При данной степени показано хирургическое вмешательство в зависимости от клинической картины.
Исход зависит от степени поражения головного мозга и развития гидроцефалии.
Четвертая степень – кровоизлияние в боковые желудочки и вещество головного мозга.
В нашей стране принято предполагать, что гематома в веществе головного мозга является продолжением внутрижелудочкового, но по данным гистолога Chazzy-Berri, данные два состояния не связаны друг с другом.
Лечение аналогичное как при третьей степени. Исход зависит от выраженности поражения паренхимы и базальных структур головного мозга.
Кровообращение головного мозга
На долю мозга отводится всего 2% от массы всего тела, а энергии он потребляет от 10% даже в покое — и до 25 в период мощной интеллектуальной деятельности. Отток продуктов метаболизма не менее значим, чем питание. Но если нарушение кровоснабжения связано с явными и зачастую смертельно опасными дисфункциями, то венозный застой длительно не дает о себе знать и проявляется в форме затяжных болезней, сильно ухудшающих качество жизни. При длительном игнорировании патологии последствия становятся непоправимыми.
Остеопатия рассматривает любую симптоматику как знак, что с организмом что-то не так, нужны диагностика и коррекция. Тем более когда речь идет о мигрени, сонливости, чувстве бессилия.
Врачи-остеопаты в совершенстве владеют знаниями анатомии и функционала сосудов головного мозга, благодаря чему определяют место “поломки”. Каждая деталь имеет значение.
Выделяют глубинные и поверхностные вены головного мозга и венозные синусы твердой оболочки. Первые проходят в толще белого вещества и собирают переработанную кровь непосредственно из него, а также полушарных ядер, таламуса, сосудистого сплетения мозга.
Венозные сосуды, расположенные на поверхности, отвечают за отведение крови из коры полушарий и мозжечка.
Синусы, парные и непарные, образованы расщеплением мозговой мембраны и представляют собой некие резервуары, в которые попадает отработанная кровь перед выходом в наружный венозный сток черепа.
Поскольку синусы — это емкости с плотными стенками, почти не подвержненными деформациям, они как бы подстраховывают гибкие эластичные сосуды в процессе оттока крови. Сообщение с поверхностной венозной сетью осуществляется через эмиссарные и диплоические нервы.
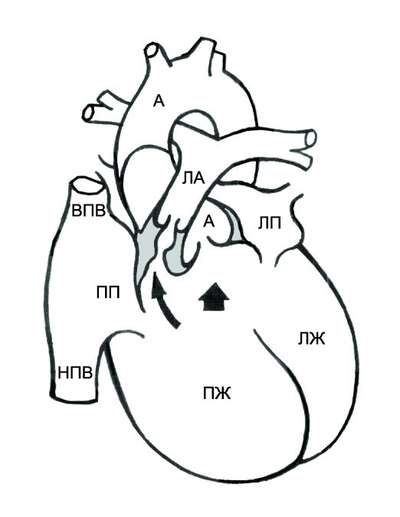
Отток от головы и шеи реализовывается сквозь внутреннюю и внешнюю яремные венозные протоки, впадающие в плечеголовные и далее в верхнюю полую вену, а она напрямую сообщается с правым предсердием.
Работающий автономно механизм оттока крови очень уязвим. Нарушение венозного оттока провоцируется различными факторами и вызывает впоследствии серьезные болезни.
Кроме того, из-за венозного застоя не поступает в достаточном объеме кровь, обогащенная кислородом и биологически активными элементами.



В каких случаях выполняется НСГ?
Чаще всего нейросонографию назначают младенцам. Есть ряд показаний к выполнению этой процедуры. В их числе:
- родовые травмы, которые получил ребёнок;
- затруднённая родовая деятельность матери;
- разрешение от бремени раньше и позже срока, то есть недоношенность и переношенность;
- внутриутробная инфекция;
- кесарево сечение;
- резус-конфликт во время беременности;
- генетическое заболевание, которым страдает мать;
- врождённые дефекты, выявленные у новорожденного (неодинаковые размеры глаз, расположение ушей на разной высоте и другие);
- воспалительные процессы, диагностированные у младенца;
- вирусная инфекция, которую тяжело перенёс ребёнок. В этом случае нейросонография позволяет исключить признаки менингита и энцефалита.
Есть симптомы, которые должны насторожить и побудить к проведению НСГ даже при отсутствии перечисленных выше показаний. Процедура рекомендована, если:
- младенец ведёт себя необычно — не проявляет активности, поверхностно спит, проявляет плохой аппетит, часто срыгивает, выгибает спинку, запрокидывает головку;
- у новорождённого плохая реакция на звуковые и визуальные раздражители — он не отзывается на голос взрослых, не в состоянии смотреть на лицо мамы, не отводя взгляд, не следит за движущейся игрушкой;
- у ребёнка появляются судороги и обмороки;
- он упал и сильно ударился головой.
ВАЖНО! Минздрав России рекомендует выполнять нейросонографию всем младенцам по достижении ими возраста 1 месяц.
Если по тем или иным причинам исследование в этом возрасте не проводилось, стоит выполнить его в 3 месяца. Это правило носит рекомендательный характер, окончательное решение принимают родители, однако пропускать срок и отказываться от процедуры не следует — в более старшем возрасте, когда родничок закроется, НСГ станет гораздо менее информативной.