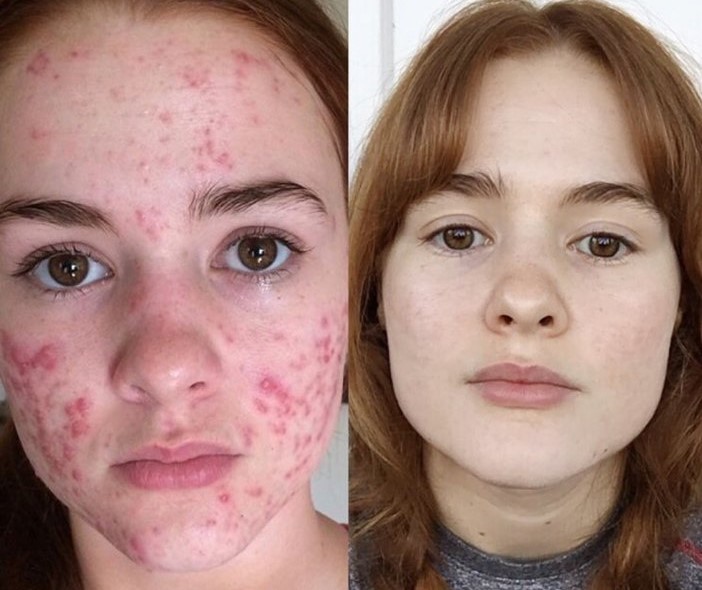
Подкожные прыщи
Содержание:
- Когда обратиться к врачу при липоме?
- Причины прыщей на щеках
- Как возникает панариций
- Сыпь на ладонях — причины
- Прыщи на лбу или подбородке у женщин: причины
- Причины появления белых угрей на лице
- Лечение
- Удаление липомы: как избавиться от жировика?
- Причины образования папулезных прыщей
- Трудный прыщ хуже трудного подростка
- Термины
- Виды панариция
- Салонные процедуры
- Шишка на шее — это рак?
- Что такое фурункул носа
- Народные средства
- Причины появления и виды прыщей
- Виды акне на плечах
- Самостоятельное устранение подкожных прыщей
- Заключение
Когда обратиться к врачу при липоме?
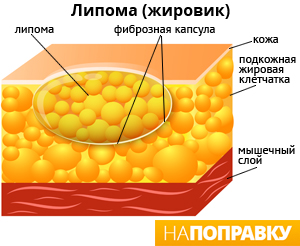 С помощью сервиса НаПоправку вы сможете найти хорошего хирурга, который точно определит, что за образование под кожей вас тревожит. При необходимости врач проведет дополнительную диагностику и удалит опухоль. Однако в большинстве случаев жировик можно не лечить.
С помощью сервиса НаПоправку вы сможете найти хорошего хирурга, который точно определит, что за образование под кожей вас тревожит. При необходимости врач проведет дополнительную диагностику и удалит опухоль. Однако в большинстве случаев жировик можно не лечить.
Обязательно обратитесь к врачу в тех случаях, если липома:
- быстро изменилась в форме или размере;
- снова выросла после удаления;
- стала твердой на ощупь;
- болит.
Эти симптомы могут означать, что у вас сформировалась другая опухоль, например, ангиолипома (доброкачественная опухоль и жировой ткани и разросшихся кровеносных сосудов) или липосаркома (очень редкий вид рака мягких тканей).
Причины прыщей на щеках
Любые косметологические дефекты кожи говорят о нарушении работы внутренних органов или аллергической реакции, и прыщи на щеках – не исключение.
Наиболее распространенные причины воспалений на коже:
- гормональная дисфункция;
- заболевания кишечника;
- неправильное питание;
- гинекологические заболевания, наличие воспалительного процесса в яичниках;
- нарушения метаболизма;
- генетическая предрасположенность;
- общее ослабление барьерных функций организма;
- использование некачественных косметических средств;
- неправильный уход за кожей лица;
- аллергия на декоративную и ухаживающую косметику или пищевые продукты.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Сыпь на ладонях — причины
Некоторые возможные причины высыпаний на ладонях включают в себя:
Экзема
Экзема, или атопический дерматит, является распространенным заболеванием, которое проявляется сухостью и чувствительностью кожи. Обычно она поражает маленьких детей, но может встречаться и во взрослом возрасте. Симптомы включают в себя:
- зуд
- сухость кожи, которая может трескаться
- красные пятна на светлой коже и серые или фиолетовые на темной коже
Некоторые формы заболевания чаще встречаются на ладонях, такие как дисгидротическая экзема. Этот тип экземы может вызвать небольшие волдыри на руках, пальцах и ладонях.
Лечение экземы зависит от тяжести состояния. Существует множество увлажняющих средств при легких и умеренных случаях заболевания. В тяжелых случаях могут потребоваться кортикостероиды и антигистаминные препараты.
Контактный дерматит
Контактный дерматит — это состояние кожи, которое развивается при контакте кожи с раздражителем или аллергеном. Многие различные вещества могут вызвать контактный дерматит, в том числе:
- никель
- латекс
- ядовитый плющ
Когда кожа вступает в контакт с чем-то, организм воспринимает это как опасность, и это может привести к появлению сыпи. Эта сыпь вызывает следующие симптомы:
- волдыри
- зуд
- боль
Кожа также может быть сухой, а в тяжелых случаях трескаться. Поскольку руки ежедневно соприкасаются со многими веществами, они являются распространенным местом, где может развиться контактный дерматит.
Основное лечение состоит в том, чтобы выявить и избежать триггеров данного состояния. Врач может провести тест, чтобы определить, какое вещество вызывает реакцию. Некоторым людям могут помочь увлажняющие средства или кортикостероиды.
Крапивница
Крапивница — это приподнятые рубцы красного цвета. Они вызывают зуд и могут появиться в любом месте на теле, включая ладони рук. Аллергическая реакция на определенные вещества вызывает это состояние. Это могут быть продукты питания, лекарственные средства или пыльца. Однако они также могут возникать в ответ на инфекцию или физические раздражители, такие как жара или воздействие солнца. Большинство случаев крапивницы являются острыми и проходят, когда больше нет воздействия на триггер, вызывающий реакцию. Антигистаминные препараты могут уменьшить отеки и симптомы аллергии. Однако у некоторых людей бывает хроническая крапивница.
Заболевание кистей рук, стоп и полости рта (энтеровирусный везикулярный стоматит)
Вирус вызывает энтеровирусный везикулярный стоматит. Чаще всего он встречается у детей в возрасте до 5 лет, но может наблюдаться и у взрослых. Симптомы включают в себя:
- лихорадку
- боль в горле
- сыпь на руках и ногах, состоящую из болезненных волдырей
- головную боль
- язвы во рту
- потерю аппетита
Иногда путают это заболевание с афтозной лихорадкой (эпизоотический стоматит). Однако он встречается только у домашнего скота и не встречается у человека.
Обычно болезни рук, ног и рта не являются серьезными заболеваниями и проходят без лечения через 7-10 дней. В то же время, обезболивающие препараты могут облегчить симптомы. Однако это заболевание заразно и легко распространяется. Предотвратить распространение вируса может гигиена рук и избегание тесного контакта с другими людьми.
Грибковая инфекция
Стригущий лишай — это тип грибковой инфекции, которая поражает руки. Стригущий лишай заразен, поэтому прикосновение к другим участкам тела, пораженным стригущим лишаем, может привести к инфекции на ладонях. Симптомы включают в себя:
- небольшую сыпь на руках, которая постепенно становится больше
- зуд
- шелушение кожи
Лечить стригущий лишай можно с помощью кремов. Врач-дерматолог может порекомендовать местное противогрибковое средство. Если инфекция сохраняется или является тяжелой, врач может назначить системное медикаментозное лечение.
Необходимо избегать прикосновения к другим участкам тела и не контактировать с другими людьми, так как это может распространять инфекцию.
Пальмоплантарный псориаз
Пальмоплантарный (ладонно-подошвенный) псориаз — это воспалительное заболевание, которое сопровождается появлением красных чешуйчатых пятен на ладонях рук и подошвах ног. Это аутоиммунное состояние, которое возникает, когда происходит слишком быстрый рост новых клеток. Симптомы псориаза включают в себя:
- красные, чешуйчатые участки кожи
- зуд
- боль
- потрескавшаяся кожа, которая может кровоточить
Псориаз также может поражать ногти на руках и ногах и может включать пустулы.
Нет никакого излечения от псориаза, но существуют методы лечения, которые могут облегчить симптомы:
- увлажняющие стероидные кремы
- терапия ультрафиолетовым светом
- препараты для подавления иммунной системы, такие как циклоспорин
Прыщи на лбу или подбородке у женщин: причины
Почему образуются прыщи на подбородке у женщин – причины тут тоже могут скрываться в гормональном фоне. Дело в том, что повышенная концентрация андрогенов может быть не только у подростков. Клинические исследования показывают, что у 30% женщин с прыщами – имеется лабораторно подтвержденная абсолютная гиперандрогения, т.е. повышенная выработка андрогенов овариального или надпочечникового происхождения.
Прыщи у женщин среднего возраста чаще всего локализуются в области подбородка и щек, иногда у женщин также возникают и прыщи на лбу:
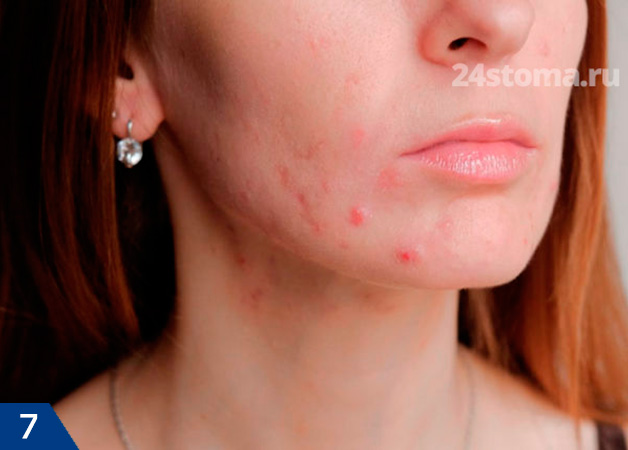
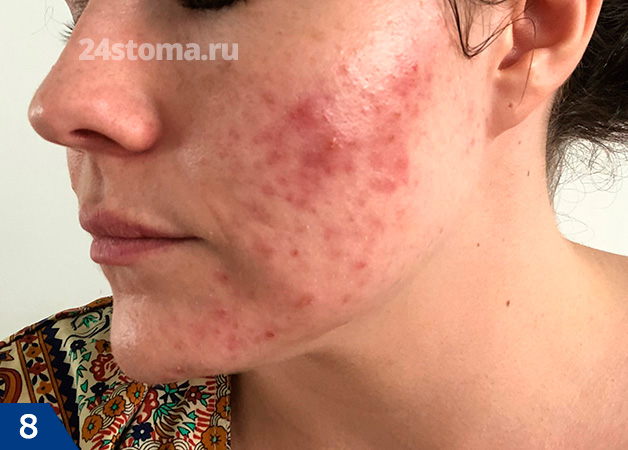

Выше мы уже говорили, что у женщин в период от 2 до 7 дней после овуляции – могут возникать, либо усиливаться текущие симптомы акне. Связано это с пиковыми концентрациями лютеинизирующего гормона, который способствует трансформации андростендиона – в тестостерон, а последний благодаря ферментам уже превращается в дигидротестостерон. Поэтому, учитывая все вышесказанные причины прыщей у женщин, в составе комплексной терапии у них может быть использовано такое средство от прыщей на лице – как оральные контрацептивы или антиандрогены.
Еще одной причиной прыщей у женщин может быть прием оральных контрацептивов на основе чистого прогестерона. Это связано с тем, что себоциты (это клетки сальных желез, вырабатывающие жировой секрет) – имеют рецепторы не только к андрогенам, но и прогестерону. Тем не менее, самая многочисленная группа взрослых пациентов с акне (как среди женщин, так и среди мужчин) – не имеет увеличения выработки андрогенов, но при этом у них все-равно наблюдается гиперактивность сальных желез. С чем это связано – читайте ниже.
Другие причины прыщей у взрослых –
Как мы сказали выше – сальные железы имеют рецепторы к андрогенам. Дело в том, что гиперактивность сальных желез может быть даже при нормальной концентрации андрогенов (если эти рецепторы в силу генетики имеют повышенную чувствительность к андрогенам). Рецепторы получают повышенную чувствительность к андрогенам благодаря повышенной активности следующих ферментов – это 17-β ГСД, 3-β ГСД, а также 5 α-редуктаза. Первые 2 фермента превращают дегидроэпиандростерон и андростендион – в свободный тестостерон, а 5 α-редуктаза дальше превращает тестостерон – уже в дигидротестостерон (24stoma.ru).
В общем именно благодаря повышенной активности этих ферментов – у мужчин и женщин и происходит увеличение концентрации дигидротестостерона (даже если уровень андрогенов в норме). Именно дигидротестостерон является главным и непосредственным гормональным стимулятором активности сальных желез. Исследования показали, что у пациентов с угрями и прыщами синтез дигидротестостерона в сальных железах увеличен от 2 до 30 раз – в сравнении с пациентами без симптомов акне. И, кстати, одним из маркеров увеличения активности этих ферментов является наличие у пациента андрогенной алопеции (которая бывает далеко не только у мужчин).
Причины появления белых угрей на лице
Естественно всех, кто сталкивается с этой проблемой, волнуют причины появления белых угрей на лбу, подбородке и на носу. При этом они могут появиться абсолютно на любом участке кожи, как утверждают канадские ученые.
Но прежде необходимо разделить понятия, в которых нередко происходит путаница:
-
белые прыщи — это скорее уже нагноившийся белый прыщик, пустула (который очень хочется выдавить, но делать этого, как мы знаем, не стоит);
-
белые угри — это милиумы, «подкожные прыщи», именно об этих белых угрях и как с ними бороться, рассказывает эта статья.
Угри на лице: причины появления
Основная причина образования угрей — повышенная сальность кожи, что обычно связано с чрезмерной чувствительностью сальных желез к некоторым гормонам. Особенно ярко это проявляется в период гормональной перестройки. Но в целом просянка — явление, свойственное коже жирного типа.
Почему на фоне сальности кожи у одних появляются черные точки (комедоны), а у других — белые угри, не совсем понятно. Ученые предполагают, что это вызвано индивидуальной реакцией сальных желез на гормоны и генетической предрасположенностью.
Однако есть и другие причины появления белых угрей. Факторы, способные дать толчок к их образованию.
-
Питание — не без оснований считается, что высокоуглеводная и крахмальная пища повышает чувствительность сальных желез к гормонам.
-
Неправильный уход — жирная кожа, если ее недостаточно или, напротив, слишком интенсивно очищать, всегда отреагирует гиперактивностью сальных желез. То же самое происходит, если пользоваться не подходящей типу кожи косметикой или не соблюдать элементарные гигиенические правила. Например, не удалять вечером макияж и вообще пренебрегать очищением кожи.
И у детей, и у взрослых образование белых угрей имеет гормональные причины. У новорожденных подкожные белые прыщики проходят самостоятельно и бесследно (обычно в течение месяца или даже быстрее), причем, согласно одному наблюдению, едва ли не у 95% новорожденных имеются какие-либо дефекты кожи, и первыми в списке значатся именно милиумы — белые угри. Взрослым для избавления от просянки как косметического дефекта придется обратиться к специалисту.
Лечение
Терапия назначается только после прохождения обследования и установления окончательного диагноза. Если боль в копчике вызвана патологией органов брюшной полости или малого таза, то акцент делается на лечении этих заболеваний. Если причиной болевых ощущений является непосредственно сам копчик, то врач может сделать следующие назначения.
Нестероидные противовоспалительные средства
Эти препараты применяют для снятия воспаления и болевых ощущений при остеохондрозе, последствиях травмы или ишиасе. НПВС устраняют симптомы, но не причину заболевания.
К препаратам этой группы относятся:
- Нимесулид.
- Ортофен.
- Индометацин.
- Ибупрофен.
В связи с тем, что препараты имеют множество побочных эффектов, принимать их длительно не рекомендуется.
Местное лечение
Мази и гели с противовоспалительным и отвлекающим эффектом наиболее часто применяются при хронических патологических состояниях. Они помогают избавиться от боли небольшой интенсивности, не неся общей лекарственной нагрузки на организм. Категорически запрещено применение разогревающих мазей при наличии воспалительного процесса.
Физиотерапия
Применяются такие методы, как:
- Фонофорез с лекарственными препаратами.
- Магнитотерапия.
- Лазеротерапия.
- Озокерит.
- Иглорефлексотерапия.
- Массаж.
Лечебная физкультура
Подбор упражнений осуществляется индивидуально в зависимости от тяжести заболевания и общего состояния пациента. Целью гимнастики является укрепление мышц спины, брюшного пресса и тазового дна. В комплекс ЛФК (лечебной физкультуры) для копчика часто входят упражнения, выполняемые при помощи мяча.

Хирургическое лечение
Оперативное вмешательство выполняется только по строгим показаниям. Основанием для операции служат:
- Свищи и абсцессы
- Тяжелые травмы таза с повреждением костей и внутренних органов.
- Опухоли.
Удаление липомы: как избавиться от жировика?
Если липома большая, находится на видном месте, а также если она причиняет неудобство, например, давит на мышцы или нервное сплетение, вызывая боль, ее нужно лечить. Единственным эффективным способом лечения липомы (жировика) является хирургическая операция. Самостоятельно избавиться от липомы, пытаясь её выдавить — бесполезно. Кроме того, такие попытки могут привести к инфицированию и нагноению образования.
Удалить липому небольшого размера можно в амбулаторных условиях — без госпитализации в больницу. В этом случае применяется местная анестезия (обезболивание). Операция длится 15-20 минут, и можно уйти домой практически сразу после её окончания.
Если в результате диагностики выясняется, что опухоль имеет большие размеры, расположена в труднодоступном месте или глубоко проникает в мягкие ткани и внутренние органы, для лечения липомы потребуется лечь в больницу на несколько дней. В сложных случаях операцию по удалению жировика проводят под наркозом (общей анестезией).
Чаще всего удаление жировика производят с помощью простого хирургического надреза кожи над опухолью и вылущивания её из окружающих тканей. Операция заканчивается ушиванием раны. После лечения на коже остается рубчик.
Лучшие косметические результаты дает эндоскопическое удаление липомы. В этом случае точечный надрез делают не над жировиком, а на отдалении от опухоли, маскируя его в естественных складках кожи, в подмышках, на волосистой части головы и др. Через надрез к липоме проводят тонкие микрохирургические инструменты и эндоскоп, с помощью которого хирург визуально контролирует свою работу.
Еще одним щадящим методом является липосакция липомы. В этом случае жировую ткань из опухоли отсасывают через широкую иглу, введенную под кожу. Однако после таких операций липома может со временем появиться вновь.
Причины образования папулезных прыщей
Проблема папулезных угрей в основном затрагивает молодых людей. У девушек обычно этот тип прыщей выражен более мягко.
Изменения, которые появляются на коже в ходе образования папулезных угрей, вызваны так называемым гормональным штормом. В молодом возрасте уровень гормонов быстро растет, в результате чего сальные железы производят больше кожного сала, которое не успевает удаляться естественным образом.
В физиологических условиях выработка кожного сала необходимо для создания на коже защитного слоя, защищающего ее от воздействия внешних факторов. Однако его избыток в сочетании с отслаивающимся эпидермисом, потом и пылью из окружающей среды вызывает засорение сальных канальцев и появление угрей, узелков и папул.
Бактерии размножаются под кожей, и развивается воспалительная реакция, которая проявляется болью, точечным отеком и покраснением кожи лица.
Появление папулезных угрей у взрослых вызвано чрезмерным стрессом, неадекватным уходом за лицом или проблемами с секрецией гормонов (андрогенов). Наиболее распространенная проблема прыщей у взрослых возникает у женщин, например, во время менструации или при беременности. Папулезные изменения сопровождаются прыщами и угрями.
Трудный прыщ хуже трудного подростка
Обладатель прыща, желая как можно быстрее избавиться от такого сомнительного «украшения», часто пытается его выдавить, но ничего не получается, так как через суженный проток сальной железы застоявшийся секрет просто не может пройти. Другой вариант неправильного подхода к проблеме – прижигание кожи над прыщом различными растворами, мазями и кремами. Но они не в состоянии проникнуть в глубокие слои кожи и вскрыть застоявшийся конгломерат. Постепенно хронический прыщ проходит сам, но на его месте долго сохраняется синеватая, затем коричневатая пигментация, а нередко и атрофический рубчик.
Что делать?
Для того чтобы застойный прыщ прошел быстро, желательно помочь коже избавиться от него. Это очень просто – надо использовать метод, который называется электрокоагуляция с «открытием» канала для удаления содержимого прыща, а затем под него произвести инъекцию антибиотика или кислородно-озоновой смеси для быстрого подавления бактериального воспаления. После такой манипуляции заживление идет очень быстро, однако пигментация и рубчик все равно могут сформироваться, поэтому, как только прыщ сформировался, желательно обратиться к дерматологу.
Атрофические рубчики после угрей можно устранить инъекциями высокомолекулярной гиалуроновой кислоты и регулярным нанесением крема с ретинолом. Чем моложе рубчики, тем лучше они поддаются лечению. С той же целью, а также для выравнивания цвета кожи, применяют поверхностно-срединные пилинги, которые стимулируют обновление кожи и активно отшелушивают ее верхние слои. Обычно это 4 процедуры с интервалом в месяц. Их проводят в осенне-зимний период (с октября по февраль), когда солнце не очень активное, и вероятность появления аномальной пигментации после процедуры низкая. Рассасывание синюшных пятен можно значительно ускорить с помощью кислородно-озоновой терапии и мезотерапии с витаминными комплексами и антиоксидантами.
Термины
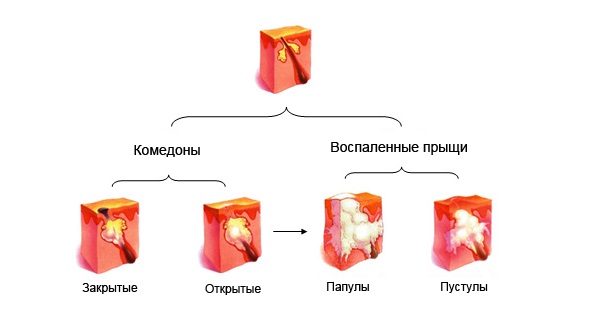
Гнойные формы прыщей провоцирует активность инфекционных бактерий внутри закупоренной сальной железы. Сначала от закупоривания сального протока появляются комедоны, которые могут разрастись в угри и прыщи. Понятие «акне» используется для общего обозначения воспалительных заболеваний кожи, связанных с нарушением нормальной работы пор.
Комедон — пробка из плотного кожного сала в устье волосяного фоликула. Черный цвет его вершины обусловлен продуктом окисления тирозина, содержащегося в кожном сале. Так появляются неприятные черные точки в расширенных порах.
Акне — общее название прыщевых заболеваний кожи. Высыпания имеют множество видов и причин.
Угри — результат воспаления сальных желез человеческой кожи. Угревая сыпь развивается из комедонов.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.
Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения
Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Салонные процедуры
Нормализовать состояние кожи можно с помощью салонных процедур. Однако прибегать к ним можно лишь тогда, когда внутренние прыщи сойдут с поверхности лица. Их использование считается эффективным при регенерации кожи и для последующей профилактики их появления. Какие косметологические процедуры обеспечивают улучшение внешнего вида кожи:

- Пилинги. Они нейтрализуют неблагоприятные факторы, способствующие высыпаниям.
- Гальванизация. В этом случае на эпидермис воздействуют слабым электрическим током.
- Вскрытие прыща. Гнойник следует вскрывать в медицинском центре, если сформировался опасный для здоровья узел. Во время процедуры используется скальпель.
Она предполагает введение смеси из озона и кислорода под кожу. Благодаря такой манипуляции прыщ созревает быстрее, а работа сальной железы приходит в норму. Во время мезотерапии вводится специальный препарат в виде инъекции в эпидермис.
Шишка на шее — это рак?
Большинство шишек на шее легкие. Однако в процессе диагностики всегда необходимо исключить неопластическую причину, так как в некоторых случаях шишка на шее может иметь неопластический фон.
Врачи подозревают это в первую очередь у пожилых людей, особенно у тех, кто долгое время курит или злоупотребляет алкоголем, хотя патология не исключена и у молодых людей. Сигналом тревоги в этом случае служит твердая опухоль, сросшаяся с окружающими тканями, а также изменения во рту и горле, охриплость голоса и проблемы с глотанием.
Проблема с глотанием
Подсчитано, что почти 60% опухолей, расположенных в так называемом надключичном треугольнике — метастазы из отдаленных первичных опухолей. В свою очередь, 80% опухолей в области лимфатических узлов и расположенные в другом месте шеи, связаны с опухолями верхних дыхательных путей или желудочно-кишечного тракта.
Что такое фурункул носа
Гнойные воспаления на кожи бывают нескольких видов. Но именно при фурункулезе гнойное воспаление не ограничивается только волосяным фолликулом, в процесс вовлекаются ткани, которые окружают очаг воспаления.
Возбудитель болезни — золотистый либо эпидермальный стафилококк. При неблагоприятных внешних обстоятельствах или снижении иммунных сил организма, защитный барьер кожи ослабевает. Вредоносные микроорганизмы проникают через внешние повреждения внутренней поверхности ноздрей или наружного кожного покрова. Ведь когда у человека снижен иммунитет, ослабевают и защитные свойства кожи. То есть пот человека и выделяемое из пор кожное сало уже не обладают достаточными защитными свойствами.
В устье волосяного фолликула проникает инфекция и запускает болезненный и опасный воспалительный процесс. Место воспаления нагнаивается и наполняется смесью белых кровяных клеток, бактерий и клеток кожи. Далее инфекция опускается по корню волоса внутрь фолликулы. Воспаляются окружающие ткани, образуются гнойные массы. Гнойное содержимое накапливается под слоем кожи, которая окружает устье волоска.
Важно! Венозная сеть на лице устроена так, что воспаление может распространяться буквально по всем тканям. При этом может возникнуть тромбоз кавернозного синуса — закупорка сосудов пазухи головного мозга
Народные средства
Существует множество рецептов, позволяющих удалить подкожный прыщ на лице быстро. Применять их следует только после одобрения дерматолога. Эффективным действием обладает отвар крапивы. Его можно наносить снаружи и принимать внутрь. Растение приводит в норму обмен веществ, выводит вредные соединения. Другие эффективные рецепты:

- Листья алоэ. Из них делают аппликации, которые снимают воспаление и вытягивают наружу содержимое гнойника. Лист фиксируют на коже с прыщом пластырем и оставляют на ночь.
- Морская соль. На ее основе делают компрессы, которые ускоряют обмен в тканях и способствуют быстрому созреванию подкожных бугорков.
- Масло чайного дерева. Его наносят на сыпь несколько раз в день с промежутками в 3 ч.
Из этих компонентов можно сделать своеобразную лепёшку, которую необходимо приложить на прыщ. Что приготовить ее, берут в равных количествах ингредиенты, доводят до кипения готовую смесь. Затем её остужают, насыпают немного муки для придания консистенции пластилина. Приложенную к высыпаниям лепешку снимают через несколько часов.
Причины появления и виды прыщей
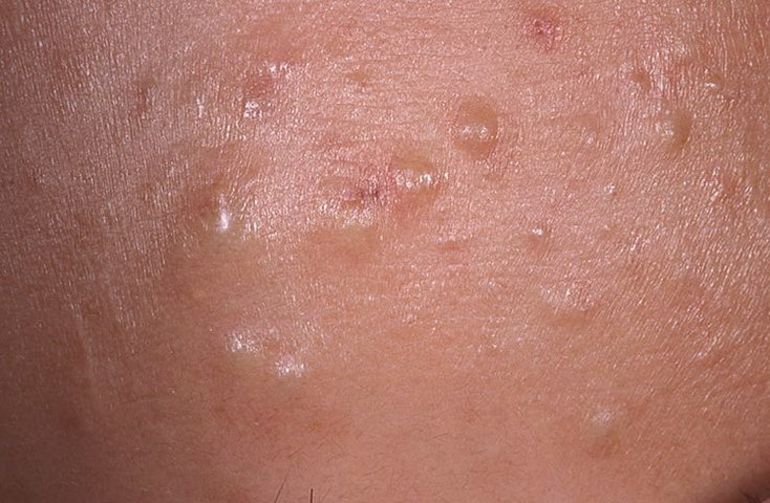
Природа подкожных воспалений на лице аналогична любым высыпаниям на теле — сальные протоки закупориваются, в результате сальному секрету некуда деваться, и он начинает скапливаться в самой железе, при этом растягивает её и провоцирует распространение воспалительного процесса. Когда внутрь попадают бактерии, в уплотнении собирается гнойное содержимое, и развивается белый прыщ. В некоторых случаях ему присущ характерный запах.
Если экссудат вышел удачно, на этом месте появляется пятно тёмного цвета, его в косметологии прозвали «застойным».
Существует много причин подкожных прыщей на лице, лечение должно начинаться с их устранения:
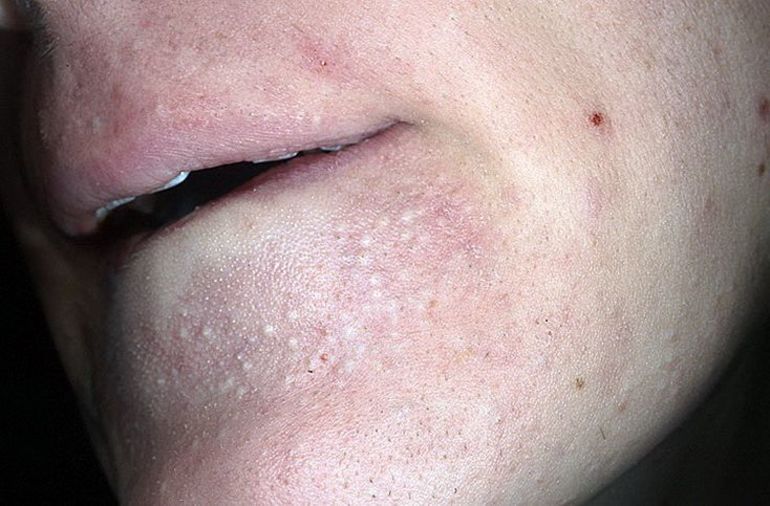
- Плохой уход за лицом — несоблюдение правил личной гигиены, использование несоответствующей косметики, частые процедуры очистки с помощью скрабов, что приводит к гиперкератозу и чрезмерной выработке кожного сала.
- Гормональный сбой во время приёма медикаментов либо в период климакса, беременности, месячных и послеродового состояния. А также спровоцировать гнойники могут болезни яичников, в том числе поликистоз, и иные заболевания, связанные с гинекологией.
- Гиперактивность сальных желёз.
- Воздействие внешних неблагоприятных факторов — оседание пыли и газов на эпителий.
- Распространение патогенных микроорганизмов за счёт усиленного гипергидроза, пониженного иммунитета, нехватки очищения, использования грязных полотенец и отсутствия дезинфекции приспособлений для нанесения макияжа.
- Демодекоз. Провоцирует его подкожный клещ. В результате поражается большая площадь кожи, на которой образовываются множественные, слитые в одно целое воспаления. Вместе с ними появляются чёрные точки и красные прыщи.
https://youtube.com/watch?v=LHAP5zJ8DWc
Виды акне на плечах
На плечах могут развиваться два типа акне: вульгарное и механическое.
Вульгарные угри
Обыкновенные угри (юношеские, или вульгарные угри) — это медицинский термин, обозначающий распространенные угри. Жир и мертвые клетки кожи попадают внутрь пор или волосяной фолликул и являются причиной акне. Бактерии Cutibacterium acnes могут вызвать или усилить симптомы. Кроме того, изменения в уровнях некоторых гормонов могут влиять на угревую сыпь:
Тестостерон
Тестостерон регулирует выработку кожного жира, и повышение уровня тестостерона может вызвать появление угрей у любого человека. Юноши, например, могут иметь угревую сыпь в период полового созревания, когда уровень тестостерона естественным образом повышается. У женщин с синдромом поликистозных яичников также может развиться акне вследствие высокого уровня тестостерона.
Прогестерон и эстроген
Гормон прогестерон также может способствовать развитию акне. Пик уровня прогестерона приходится на лютеиновую фазу менструального цикла, которая начинается после овуляции и заканчивается непосредственно перед месячными. В результате примерно в это же время могут появиться угри. Кроме того, некоторые люди испытывают угревую сыпь при использовании гормональных таблеток с прогестероном. Между тем, гормон эстроген имеет обратный эффект — он подавляет выработку кожного жира и сокращает работу сальных желез.
Другие гормоны
Другие гормоны, которые могут играть определенную роль в развитии акне, включают:
- Инсулин и инсулиновый фактор роста: влияют на сальные железы.
- Меланокортины: гормоны регулируют выработку жира в клетках сальных желез.
- Кортикотропин-рилизинг гормон: стимулирует выработку тестостерона и последующую выработку кожного жира.
«Механические» акне
«Механические» акне развиваются в ответ на физические факторы, такие как:
- давление
- трение
- тепло
Некоторые специфические причины механической угревой сыпи включают в себя:
- давление или трение от тяжелого рюкзака или мешка
- раздражение от подушек или одеял из грубых или раздражающих волокон
- избыточное тепло и давление от тесной одежды
- избыточное тепло и влага от потоотделения, особенно если человек не сразу принимает душ или не переодевается после физической нагрузки
Самостоятельное устранение подкожных прыщей
Всегда важно помнить, что красные прыщи удалять самостоятельно строго запрещено. Если вы выдавили красный прыщ, может возникнуть сильная отечность и заметное воспаление
Поскольку красные прыщи не имеют гнойной области, их не нужно удалять
Небольшие белые прыщи подлежат удалению, но только на теле и при соблюдении всех мер предосторожности:
- Перед началом процедуры проводится тщательная дезинфекция рук и поверхности кожи антисептиком, желательно наличие стерильных перчаток. Тонкой стерильной медицинской иглой выполняется прокол в том месте, где прыщ наиболее выпуклый
- Плавными движениями устраняется гнойное содержимое вплоть до момента выхода лимфы и крови, необходимо максимально очистить полость воспаления
- Далее протираем пораженный участок кожи бинтом или ватным тампоном, смоченным в спирте или водке. Лучше выполнять всю процедуру прямо перед сном
Заключение
Акне возникает, когда жир и мертвые клетки кожи образуют пробку внутри поры или волосяного фолликула. Эта пробка задерживает грязь и жир под кожей. В пораженной поре может развиться бактериальная инфекция, которая приводит к воспалению и отеку в виде акне. На плечах могут развиваться два типа акне: вульгарное и механическое. Первый типично развивается в ответ на гормональные изменения, в то время как второй обычно развивается в ответ на температуру, давление, трение. Угри на плечах не выглядят и не ощущаются одинаково. У некоторых людей появляются небольшие угри, в то время как у других развиваются пустулы, узелки или кисты. Более серьезные угри могут быть чрезвычайно болезненными и требуют серьезного лечения.
Научная статья по теме: Пробиотики смогут лечить угри.