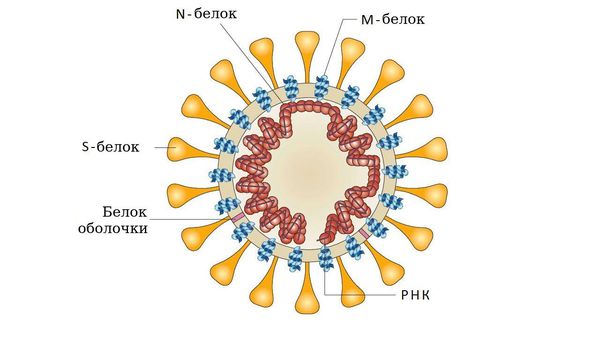
Лечение катаракты у детей
Содержание:
- Как лечить пингвекулу на глазах?
- Принцип работы зрачков
- Кишечная палочка и стафилококк в мазке
- Дети первого года жизни
- Что делать при расширении зрачка
- Лечение
- Лечение заболеваний, сопровождающихся появлением кишечной палочки в мазке, народными средствами
- Самые распространенные причины
- Причины
- Как работает рефрактометр
- Профилактические мероприятия
- Кишечная палочка в мазке у женщин
- Диагностика дальнозоркости (гиперметропии)
- Причины приобретенной близорукости у детей
- Почему зрачки стали разного размера?
- Причины появления заболевания
- 20 фактов о мире, способных надолго засесть в голове (по мнению пользователей Интернета)
- Килевидная деформация
- Кишечная палочка в мазке у ребенка
Как лечить пингвекулу на глазах?
Диагностируют заболевание, опираясь на анамнестические данные, результаты внешнего осмотра зрительного аппарата и фернинг-теста, а также данные, полученные в ходе проведения биомикроскопии, флуоресцентной ангиографии или ОКТ (оптической когерентной томографии). Проведя первичный наружный осмотр, врач обнаруживает образование округлой формы желтоватого оттенка. При биомикроскопии специалист может выявить полупрозрачное образование на ранней стадии, когда оно практически лишено трофики. ОКТ предполагает определение степени внедрения нароста во внутренние структуры пораженного глаза, а также форму, диаметр и размер образования. Фернинг-тест поможет врачу исследовать зрительную систему на предмет присутствия в слезной пленке нехарактерных, аномальных компонентов. Способ флуоресцентной ангиографии позволит визуально определить возможные нарушения процессов микроциркуляции в медиальном отделе конъюнктивы.
 Существует несколько стадий этой патологии, различаемых по характеру и тяжести протекания.
Существует несколько стадий этой патологии, различаемых по характеру и тяжести протекания.
Консервативная терапия помогает облегчить симптомы болезни (в основном она направлена на уменьшение выраженности раздражений глазного яблока). Для этого часто назначаются специальные глазные капли или гелеобразные субстанции — препараты искусственной слезы, которые обеспечивают увлажнение слизистой на должном уровне, снижая выраженность соответствующей симптоматики. Облегчить состояние могут гормональные препараты. Реже офтальмолог выписывает пациенту антибиотики или нестероидные противовоспалительные средства. Исключить ощущения дискомфорта поможет отказ от ношения средств контактной коррекции зрения в период течения болезни. При развитии патологии специалисты не рекомендуют использовать народные методы.Если же больной желает полностью избавиться от новообразования в глазу, тогда лечение ему может быть предложено в виде оперативного хирургического вмешательства. Более безопасный и практически безболезненный метод терапии на фоне стандартной операции — лазерное удаление, при котором:
- Отсутствует кровотечение;
- Происходит быстрый период реабилитации;
- Нет рубцов.

Принцип работы зрачков
Зрачки – это отверстия в центре радужной оболочки глаз, собирающие световые лучи для их восприятия сетчаткой. Они окружены мышцами, сокращением которых, глаз контролирует освещенность сетчатки. Например, при входе в темное помещение происходит расширение зрачков, чтобы уловить больше света, в светлом помещении они сужаются, чтобы оградить сетчатку от лишних лучей.
Для человека это важнейший механизм приспособления, позволяющий в разных уровнях освещенности видеть и получать максимум информации об окружающей обстановке. И все-таки, почему один зрачок больше другого?
Увеличение размера зрачков зависит не только от степени освещенности, но и от ее равномерности, поэтому в их величине может образоваться разница равная 1 мм. Этот показатель считается нормой и не требует лечения. Если значение в 1 мм превышено, то следует выяснить причину.
Кишечная палочка и стафилококк в мазке
И кишечная палочка, и стафилококк в мазке не всегда означают наличие инфекции. В случае, когда содержание этих микробов не превышает 1% от общей микрофлоры, то лечение назначать не обязательно.
Но, при стечении располагающих обстоятельств, и кишечная палочка, и стафилококки способны начать бурный рост, что обнаруживается такими симптомами:
- появление болезненных неприятных выделений;
- зудящий дискомфорт;
- неприятные ощущения при половом контакте;
- общее ухудшение самочувствия, раздражительность;
- покраснение слизистой половых органов, отечность.
Если подобные симптомы присутствуют, то лечение проводить необходимо. Для уточнения его особенностей доктор может назначить дополнительную диагностику в виде метода ПЦР. Схема терапии подбирается в индивидуальном порядке и зависима от характеристик заболевания.
[], [], [], []
Дети первого года жизни
Дети грудного возраста, чаще всего сталкиваются с такими функциональными расстройствами ЖКТ, как острая и хроническая диарея, дисбактериоз кишечника, острый и хронический энтероколит. Подобные нарушения могут быть обусловлены врожденными аномалиями развития толстого и тонкого кишечника, искусственным вскармливанием с использованием молочные смеси, которая не подходит ребенку, ранним введением прикорма, а также проникновением инфекционных возбудителей бактериальной или вирусной природы. Лечение симптомов энтероколита у детей проводится только после установления точной причины развития патологии.
Хроническая и острая диарея, обусловленная нарушением баланса кишечной микрофлоры или инфекцией, несет прямую угрозу не только здоровью, но и жизни младенца. Если говорить о том, как восстановить микрофлору кишечника ребенка, то в данной ситуации не обойтись без пробиотиков и пребиотиков.
Что делать при расширении зрачка
Терапия зависит от причины данного состояния и подразумевает приём определённых средств, нормализующих функционирование ЦНС и корректирующих мышечный тонус зрительной системы.
В терапии применяют:
- медикаменты, повышающие тонус зрачкового сфинктера и снижающие тонус дилататоров: альфа-адреноблокаторы (Фентоламин), М-холиномиметики (Ацеклидин);
- лекарства для улучшения функции мозга (Ноотропил);
- средства для разжижения крови (Кардиомагнил);
- в терапии сахарного диабета используют препараты, уменьшающие глюкозу в крови;
- для снятия воспалений назначают антибиотики;
- при повышенном внутриглазном и внутричерепном давлении используют кортикостероиды, вазодилататоры, диуретики, ноотропы, аминокислоты;
- для лечения ботулизма требуется противоботулиническая сыворотка;
- в особых случаях показано оперативное вмешательство на глаза, например, при удалении новообразований или гематом, возникших после ЧМТ.
Существуют и специальные препараты, сужающие зрачки (Пилокарпин, Физостигмин, Карбахол и др.). Однако данные средства не способны устранить причину мидриаза и снимают только симптоматику.
Расширенные зрачки в подростковом возрасте — тревожный сигнал, на который взрослым необходимо обратить особое внимание. В некоторых ситуациях симптом возникает по физиологическим причинам и проходит через какое-то время. Однако мидриаз, происходящий на постоянной основе, требует обязательного обращения к врачу
Однако мидриаз, происходящий на постоянной основе, требует обязательного обращения к врачу.
vote
Article Rating
Лечение
Протокол лечения полностью зависит от окончательно установленного диагноза. Если в результате диагностики выявлено, что причиной анизокории является наследственный фактор, то лечение не требуется.
Если же анизокория является проявлением основного заболевания, ставшего причиной неравенства размера зрачков, то будет проводиться лечение выявленного заболевания. Разница в диаметрах зрачков постепенно уменьшается и проходит после полного устранения причины, которая ее вызвала.
В зависимости от диагноза основного заболевания назначается соответствующее лечение.
- Для снятия воспалений назначают антибактериальные средства, активно воздействующие на патогенные микроорганизмы.
- При анизокории, проявившейся после глазной травмы, назначают препараты, расслабляющие мышцы радужной оболочки.
- При опухолевых процессах требуется хирургическое вмешательство.
Прогноз. Анизокория полностью проходит при своевременном и правильном лечении основного заболевания.
Лечение заболеваний, сопровождающихся появлением кишечной палочки в мазке, народными средствами
Рецепты, которые предлагает народная медицина, смогут облегчить или минимизировать болезненные признаки инфекции. Однако полностью устранить кишечную палочку в мазке такие способы вряд ли помогут.
В то же время, растительные средства помогают укрепить собственную иммунную защиту организма, восстановить баланс микрофлоры.
Для стабилизации состава вагинальной флоры часто применяют спринцевания. К примеру, хороший эффект дает орошение и спринцевание слабым раствором (2-3%) борной или молочной кислоты. Обработку влагалища повторяют каждый вечер на протяжении 7 дней. Также для спринцевания подойдут и другие средства:
- Берут по 1 ст. л. растения гусиная лапчатка и цветов лекарственной ромашки, заливают 1 л кипящей воды, выдерживают под крышкой на протяжении 30 минут. Далее жидкость фильтруют и применяют для орошений, подмывания или спринцеваний.
- Заливают в термосе 1 ст. кипящей воды 1 ст. л. коры дуба, выдерживают 3 часа, фильтруют. Спринцуются теплым настоем ежедневно на ночь, в течение одной недели.
- Заливают в термосе 0,5 л кипятка 1 ½ ст. л. плодов черемухи, выдерживают 20-30 минут, фильтруют. Применяют для подмываний и спринцеваний теплый настой. Курс лечения – ежедневно в течение недели.
Лечение травами
Если обнаруживается кишечная палочка в мазке и в моче, то можно испробовать эффективность следующих народных способов:
- Готовят сбор на основе 2 ст. л. зверобоя и 4 ст. л. лабазника. Заливают сырье 1 л кипящей воды, настаивают в течение полутора часов, фильтруют. Пьют трижды в сутки по 200 мл за 15 минут до еды.
- Берут равный сбор из цветов ромашки, василька, спорыша, кукурузных рылец, зверобоя. Заливают кипящей водой (300 мл) 1 ст. л. сбора, настаивают в течение часа. Фильтруют и принимают по 100 мл трижды в сутки, между приемами пищи.
- Заливают кипятком (0,5 л) 2 ст. л. высушенной фиалки, настаивают в течение часа, фильтруют. Принимают трижды в сутки по 1-2 ст. л.
Если появление кишечной палочки в мазке сопровождается развитием уретрита, то помогут следующие рецепты:
Берут 2 ст. л. цветов василька, заливают 200 мл кипятка, настаивают в течение часа. После фильтрации выпивают средство в течение дня, разделив на три-четыре порции.
Гомеопатия
Гомеопатические препараты при обнаружении кишечной палочки в мазке назначают в соответствии с болезненными симптомами. В остром периоде (если врач не назначил иначе) принимают препараты в разведениях 30С, 6Х, 12Х, 6С, три-четыре раза в сутки.
- Аконитум напеллус – принимают при быстром развитии воспалительного процесса, при общем беспокойстве, дискомфорте.
- Арсеникум альбум – принимают при ощущении жжения и раздражения слизистой.
- Белладонна – может быть назначена при правосторонней боли, с повышением температуры и общим ухудшением самочувствия.
- Феррум фосфорикум – назначают при неприятных ощущениях в половых органах, на фоне общего нормального самочувствия.
- Гепар сульфурис – принимают при общей слабости и раздражительности на фоне всех признаков воспалительного процесса.
Самые распространенные причины
Существуют наиболее распространенные причины, о которых подозревает врач при выявлении симптома. Они могут зависеть от возраста человека. Для младенцев характерно физиологическое сужение зрачка сразу после рождения. Это связано с тем, что строение глазных яблок и зрительного нерва отличается от взрослого человека. В процессе взросления зрачок младенца расширяется, приходя к возрастной норме.
Причины могут быть как физиологическими, так и патологическими. В первом случае требуется устранение фактора или полное отсутствие действий, чтобы отверстие в глазном яблоке пришло к норме. Во втором случае необходимо проведение экстренных лечебных мероприятий, так как рефлекс зрачка может свидетельствовать о серьезных заболеваниях.
Нахождение человека в темном помещении
Если человек переходит из яркого помещения в темное, функция остроты зрения на время снижается. Чтобы ее восстановить, головной мозг посылает импульс к мышцам, расположенным вокруг зрачка. Они напрягаются, благодаря чему зрачок расширяется. Человек способен видеть в темном помещении, глаза адаптируются.
Применение лекарственных препаратов
К таким средствам относятся вещества, которые на время нарушают аккомодацию зрачка. Действие образуется за счет влияния на адренорецепторы. Такое состояние является патологическим, но исчезает при отмене препарата.
Такие вещества применяются только единоразово, чтобы посмотреть глазное дно. В других случаях расширение зрачка при употреблении лекарственного препарата является побочным эффектом.
Стресс
 При продолжительном волнении, нервном расстройстве в крови повышается количество ферментов и гормонов. Они влияют на нервные рецепторы, что может вызвать дефект зрачка. Если устранить постоянное негативное воздействие или применять антидепрессанты, зрачковый рефлекс придет к норме.
При продолжительном волнении, нервном расстройстве в крови повышается количество ферментов и гормонов. Они влияют на нервные рецепторы, что может вызвать дефект зрачка. Если устранить постоянное негативное воздействие или применять антидепрессанты, зрачковый рефлекс придет к норме.
Сексуальное возбуждение
У подростков происходит перестройка гормонального фона, из-за чего количество половых гормонов в крови увеличивается. Это приводит к тому, что периодически они испытывают половое возбуждение. В этом случае образуется рефлекс, который приводят к расширению зрачка. Такое действие является физиологическим, не требует проведения терапии.
Причины
Выделяют множество различных причин, по которым может расшириться один из зрачков ребенка. Это может быть значительное или малое расширение. У здорового ребенка зрачки должны быть одинакового диаметра. При действии яркого света они сужаются, в темноте — расширяются. Это необходимая адаптация глаза, чтобы защитить внутренние структурные элементы от неблагоприятных факторов.
Неопасные физиологические
У ребенка может быть врожденное несоответствие размеров правого и левого зрачка, которые он унаследовал от одного из родителей. Такое состояние изменить нельзя, это является постоянной нормой для ребенка. Иногда у детей это состояние может проходить ближе к 7 годам.
Также возможно влияние внешних причин, при устранении которых форма зрачка восстанавливается.
- Употребление медикаментозных препаратов. К ним относится Атропин и ему подобные средства, психостимуляторы. В раннем детском возрасте ребенок случайно может применить эти препараты, взяв пример с взрослых.
- Эмоциональное состояние. Расширение зрачка может вызвать сильный испуг, чрезмерные эмоции, стресс, нервное перенапряжение.
- Неправильное освещение в помещении. В норме комната, где постоянно находится ребенок, должна быть хорошо освещена естественным или искусственным светом. Если баланс освещения не соответствует норме, 1 из глаз ребенка может расширить зрачок, чтобы лучше видеть окружающие предметы.
- Физиологическая анизокория. У детей с таким явлением оба зрачка сужаются или расширяются, но одних один из них осуществляет эти действия в большей степени.
Опасные патологические
 Если состояние пациента вызвано каким-либо заболеванием, нарушением в организме, зрачки будут не только не соответствовать друг другу. Пораженный орган зрения также не реагирует на яркий свет, то есть зрачок находится в постоянном состоянии расширения.
Если состояние пациента вызвано каким-либо заболеванием, нарушением в организме, зрачки будут не только не соответствовать друг другу. Пораженный орган зрения также не реагирует на яркий свет, то есть зрачок находится в постоянном состоянии расширения.
Другой глаз нормально функционирует, то есть сужается при действии яркого света, расширяется в темноте.
Существует множество причин, по которым может появиться данная аномалия:
- Нарушение строения радужной оболочки, вследствие которой мышечная ткань глаза неправильно натягивается. Поэтому один зрачок резко сужается, а другой сокращается не полностью.
- Заболевание головного мозга, недоразвитие в процессе эмбриогенеза. В результате нервные импульсы не поступают в ткани одного из глаз, поэтому зрачок становится постоянно расширенным.
- Родовая травма. Это могут быть удары, ушибы, искривления шейного отдела позвоночника.
- Черепно-мозговая травма. Симптом проявляется сразу после падения ребенка или ушиба головы. По нему можно определить, какой из отделов головного мозга поврежден.
- Доброкачественное или злокачественное новообразование в головном мозге. Если оно локализуется вблизи зрительного анализатора, это влияет на проведение импульса от головного мозга к глазам. В результате один из органов зрения страдает, его зрачок не сужается.
- Инфекционные заболевания. Несоответствие размеров зрачков может быть в случае, если инфекция достигла головного мозга, локализуется в зрительном анализаторе. Такое часто встречается при энцефалите, менингите.
- Механические повреждения глазного яблока. Анизокория встречается в случае, если был поврежден сфинктер зрачка.
- Неврологические расстройства. К этому симптому приводят патологии вегетативной нервной системы, особенно если поражены черепные нервы в области третьей пары.
- Глаукома – повышение внутриглазного давления, которое образуется вследствие нарушения оттока секретируемой жидкости. В результате камера глаза сдавливает сфинктер зрачка, что приводит к нарушению его функции.
- Наследственные патологии. К ним относится синдром Парино, Горнера, Аргайла-Робертсона. Это мутации в генах, которые приводят не только к анизокории, но и другим клиническим проявлениям.
Для каждой из вышеперечисленных патологий существует определенное лечение. Поэтому врач должен не только определить диагноз «анизокория», но и выявить патологию, которая к ней привела.
Как работает рефрактометр
Современный компьютерный рефрактометр — это удобное и безопасное для пациента оборудование. Результаты исследования отличаются информативностью и достоверностью Проводить процедуру по рекомендации врача можно любое количество раз.
Технически исследование на рефрактометре проводится так:
- инфракрасное излучение направляется на глазное яблоко. Свет проходит через все составные части светопреломляющей системы глаза;
- достигнув сетчатки, световой луч отражается, время прохождения фиксируется аппаратурой, результат обрабатывается;
- сравниваются объем светового пучка до и после прохождения структур глаза.
Профилактические мероприятия
Предотвращение возникновения разницы в размере зрачков путем проведения каких-либо профилактических мероприятий не установлено.
Особое внимание к своим глазам следует проявлять людям, относящимся к группе риска, а именно:
- людям, активно занимающимся спортом, особенно теми видами, где присутствует непосредственный контакт (боксеры, хоккеисты, теннисисты и т.д.);
- людям, которым по роду своей профессиональной деятельности, приходится часто находиться в ситуациях, когда может пострадать лицо, череп, шейные позвонки (строители, пожарные, шахтеры и т.д.).
Им необходимо не пренебрегать индивидуальными средствами защиты тела, особенно головы и шеи.
И, конечно, главная профилактическая мера – ведение здорового образа жизни, избавление от наркотической и алкогольной зависимости.
Выводы, которые следует сделать из этой статьи, основаны на простом правиле. Необходимо всегда серьезно относиться к своему здоровью. Организм часто посылает нам звоночки о каких-то сбоях в слаженной работе всех органов. Их нельзя игнорировать. В противном случае, наступают необратимые последствия нашего невнимательного отношения к себе. Конечно, маниакальная забота о своем здоровье – это крайность. Но сколько раз, банальные профессиональные осмотры, выявляли у людей заболевания, о которых они даже не подозревали. Это в полной мере относится и к анизокории. Берегите свои глаза.
Кишечная палочка в мазке у женщин
При попадании внутрь вагины и уретрального канала кишечная палочка при определенных обстоятельствах вызывает развитие острого кольпита или уретрита. Если не приступить к своевременному лечению, то бактерия задерживается на слизистых тканях, провоцируя постоянные рецидивы заболевания. Не исключается также механизм восходящего продвижения инфекции: имеется большая вероятность развития цистита, пиелонефрита, эндометрита, сальпингоофорита. Если верить статистике, у пациенток женского пола в 80% случаев развитие цистита провоцируется именно кишечной палочкой. Примерно такой же процент обнаружения кишечной палочки при пиелонефрите и бактериурии во время беременности.
У женщин воспалительные процессы, вызванные кишечной палочкой, длятся долго и обладают склонностью к переходу в хроническую форму. Хронические заболевания лечить куда сложнее, поэтому лучше не запускать заболевание и обратиться к доктору как можно раньше.
[], [], [], []
Диагностика дальнозоркости (гиперметропии)
Диагностика дальнозоркости и ее степени очень важны, потому что позволяют правильно подобрать лечение, особенно в детском возрасте, чтобы избежать потенциальных осложнений этой болезни.

У взрослых без точной диагностики гиперметропии невозможно правильно подобрать очки или контактные линзы. Если коррекция подобрана неправильно, то пациент будет продолжать испытывать все неприятные симптомы и признаки дальнозоркости в виде повышенной утомляемости при работе вблизи, плохого зрения, головных болей.
Кроме того, профессионально проведенная диагностика и тесты на дальнозоркость обязательны при проведении лазерной коррекции зрения. Без этого невозможно полностью устранить дальнозоркость, что потребует проведения повторных операций.
В этой статье мы расскажем вам, какие методы обследования дадут полную картину данного глазного заболевания. К ним относятся:
- проверка остроты зрения по таблице
- авторефрактометрия – проверка оптики глаза по компьютеру
- кератометрия – компьютерное измерение оптической силы роговицы
- расширение зрачков (циклоплегия) с помощью капель
- авторефрактометрия (у детей чаще скиаскопия) на широком зрачке
- УЗИ глаза с измерением его точной длины

Проверка остроты зрения при дальнозоркости
Проверка остроты зрения по таблице покажет сколько строчек видит пациент с гиперметропией без коррекции. Подставляя плюсовые стекла можно добиться максимально высокой остроты зрения, но это обследование не совсем объективно.
Авторефрактометрия при дальнозоркости
Авторефрактометрия – самый простой и точный способ выявить гиперметропию. Компьютерное измерение оптической силы глаза покажет состояние оптики. Компьютер даст результат в виде чека, на котором будет написано сколько плюсовых диоптрий в каждом глазу. Есть или нет астигматизм в сочетании с дальнозоркостью. Но и это исследование лишь приблизительное, и сейчас мы расскажем вам почему.
Расширение зрачков при дальнозоркости
Внутри глаза у каждого человека есть цилиарная мышца, которая настраивает фокус при переводе взгляда с дальней дистанции на близь. Это происходит мгновенно.
У здорового человека при взгляде вдаль эта мышца полностью расслаблена и лучи света, проходя через роговицу и хрусталик фокусируются точно на сетчатку. Если здоровый человек переведет взгляд на близь, например, на сотовый телефон, то его цилиарная мышца моментально напряжется, чтобы сфокусировать зрение на близь.
У пациента с дальнозоркостью при взгляде вдаль эта мышца постоянно напряжена. Глаз сам компенсирует слабость своей оптики работой этой мышцы. Таким образом, человек с дальнозоркостью тоже хорошо может видеть вдаль, если степень дальнозоркости не очень высокая.
Чтобы выявить скрытую гиперметропию и точно определить ее степень, надо выключить работу цилиарной мышцы. Для этого в глаза капают специальные капли, которые полностью расслабляют эту мышцу. Наверняка вы помните это ощущуение на осмотре офтальмолога в детстве, когда у вас широкие зрачки и ничего не видно вблизи после капель.
Авторефрактометрия и скиаскопия на широком зрачке
Когда цилиарная мышца расслаблена, тогда можно с помощью авторефрактометрии определить истинную степень дальнозоркости. Этот метод применяют при обследовании подростков и взрослых пациентов.

Скиаскопия при гиперметропии основана на наблюдении за оптическими премещениями тени, при прохождении света через роговицу и хрусталик. Скиаскопия выполняется с помощью специальной скиаскопической линейки и светового луча.

УЗИ глаза при дальнозоркости
Измерение длины глаза (ПЗО – передне-задняя ось) с помощью УЗИ от вершины роговицы до заднего полюса глаза – очень ценный метод, позволяющий точно определить длину глазного яблока.
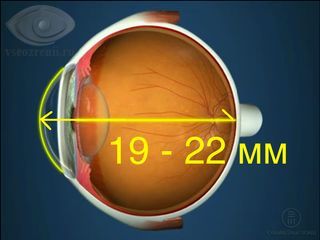
Как известно, дальнозоркий глаз имеет длину меньше среднестатистической нормы в 23,5 мм. Чем короче глаз, тем, выше степень дальнозоркости.
УЗИ исследование длины глаза необходимо при выполнении операций, например удалении катаракты у пациентов с гиперметропией. По длине глаза рассчитывается оптическая сила искусственного хрусталика.
Дополнительные методы исследования при гиперметропии
В зависимости от цели обследования, при гиперметропии пациенту могут выполняться дополнительные методы диагностики.
Например, при подготовке к лазерной коррекции делают топографию роговицы, измеряют ее толщину с помощью пахиметрии. У дальнозорких пациентов, как правило, роговица толще, чем в норме.

Причины приобретенной близорукости у детей
Данная форма миопии развивается чаще всего в школьные годы, особенно у детей, входящих в группу риска по наследственным факторам. Толчком для этого могут стать разные причины. Рассмотрим каждую из них подробней:
Усиленный рост глазного яблока ребенка в период быстрого роста всего организма, обычно в 5-10 лет, — так называемая физиологическая миопия. Иной раз она может проявиться даже в возрасте 25 лет, хотя глазное яблоко полностью формируется к 18 годам. Физиологическая миопия не приводит к каким-либо значительным нарушениям зрения, обычно развивается только слабая форма.
Повышенные зрительные нагрузки. При начале обучения в школе зрительный аппарат начинает испытывать значительные нагрузки по сравнению с предыдущим периодом жизни. Приходится больше читать и писать на близком расстоянии. Также школьники много времени проводят с компьютером или гаджетами — телефонами, планшетами. Наши органы зрения изначально приспособлены для видения на дальние расстояния. При частой и длительной работе вблизи — чтении, письме, игре в гаджетах — цилиарная мышца, расположенная вокруг хрусталика, постоянно напрягается и увеличивает его кривизну, а при взгляде на дальние расстояния расслабляется. Это называется аккомодацией, именно благодаря ей мы способны хорошо видеть на разном удалении от предметов. Но при долгой работе с текстами или длительном времяпрепровождении с гаджетами цилиарная мышца находится в перманентном напряжении, из-за чего в итоге происходит спазм аккомодации, называемый также «ложной близорукостью». По статистике, таким нарушением страдает каждый шестой школьник.
«Ложная миопия» опасна тем, что часто является пусковым механизмом к развитию близорукости истинной. При этом распознать ее бывает непросто: ребенок в силу возраста не придает значения незначительным изменениям в зрительном восприятии. Например, при чтении или письме у него могут слегка раздвоиться буквы на доске. Затем зрение приходит в норму и он просто забывает об этом. В дальнейшем спазм может длиться дольше по времени, даже до нескольких дней, а это вызывает устойчивое снижение зрения при взгляде вдаль.
Нехватка в рационе нужных витаминов и элементов
Родителям очень важно следить за полноценным питанием ребенка, поскольку их недостаток может привести к серьезным нарушением в работе организма, в том числе и спровоцировать появление близорукости.
Несоблюдение гигиены зрения. Нужно следовать определенным правилам: правильно освещать рабочее место, делать перерывы в работе через каждый час, а также специальную гимнастику для глаз
Компьютер, за которым сидит ребенок, должен стоять так, чтобы на монитор не попадали прямые солнечные лучи, а расстояние до него должно быть не менее 50 см.
Травмы органов зрения. После механического повреждения глаз может начать развиваться так называемая травматическая близорукость. Она обычно имеет слабую степень 0,5-1 диоптрию и не зависит от тяжести повреждения. Ее продолжительность может длиться от нескольких месяцев до нескольких лет. Существует большая вероятность того, что травматическая миопия перейдет в истинную и начнет прогрессировать. Часто такие случаи бывают у детей, которые повреждают глаза во время активных игр, а затем не обращают внимания на ухудшение зрения или не могут сказать об этом в силу возраста.
Причинами приобретенной миопии у детей также могут стать и другие факторы — при их появлении она начинает развиваться, особенно при наследственном признаке: сахарный диабет, корь, скарлатина, гепатит, нарушения опорно-двигательного аппарата (сколиоз, плоскостопие, рахит), инфекции носоглотки (тонзиллит, гайморит, аденоиды, частые ОРЗ), черепно-мозговые травмы. Родителям необходимо учитывать эти моменты и быть внимательным к состоянию зрительной функции ребенка после травм и болезней.
Почему зрачки стали разного размера?

Чтобы ответить на данный вопрос, необходимо разобраться с физиологией органов зрения. Так, зрачок представляет собой специальное отверстие в центре радужки, сквозь которое световые лучи проникают на сетчатку (внутрь глазного яблока).
Всем известно, что при слишком ярком свете зрачки сужаются, а в полной темноте — заметно расширяются. При воздействии яркого освещения на один глаз можно заметить синхронное сужение обоих зрачков, что является нормой. Расширение может наблюдаться также во время ярко выраженного ощущения страха, при сильной боли или испуге.
Процессы расширения (миоза) и сужения (мидриаза) зрачков регулируются вегетативной нервной системой человека. Симпатическая нервная система отвечает за мидриаз, а парасимпатическая — за миоз. Поэтому причины, по которым зрачки стали разного диаметра, могут быть связаны со сбоем в работе этих систем. Однако существуют и другие факторы, влияющие на этот процесс.
Она может носить как физиологический, так и патологический характер. В первом случае это индивидуальная характерная особенность человеческого организма, которая, как правило, передается по наследству.
Часто явление может встречаться у детей, родители которых имели схожие особенности. Врачи связывают это с генетическим фактором.
Причины появления заболевания
Об этиологии пингвекулы говорить достаточно трудно, поскольку до конца она не исследована. Болезнь в большинстве случаев развивается на фоне прогрессирующих дистрофических либо возрастных изменений, происходящих в конъюнктиве. Поскольку процессы метаболизма в организме с возрастом замедляются, происходит снижение скорости обмена веществ, в том числе белков и жиров. В совокупности это приводит к нежелательным накоплениям этих компонентов, что способствует развитию пингвекулы.
Специалисты выделяют в патогенезе этого заболевания глаз дегенерацию коллагеновых волокон, расположенных в стромальной части конъюнктивы, и истончение эпителия, как следствие. На такого рода изменения могут влиять ультрафиолетовые излучения, которые, как известно, стимулируют выработку фибриллярного белка — эластина. Он синтезируется фибробластами и, в свою очередь, негативно влияет на строение конъюнктивы, приводя к дистрофическим изменениям.
 Пингвекула может стать следствием рецидивирующего раздражения конъюнктивы выхлопными газами, дымом, обычным ветром, всевозможными токсическими выбросами (в частности производственными), а также химическими веществами. Некоторые офтальмологи считают, что длительное ношение контактных линз также провоцирует зарождение новообразований на глазу. Но на эту тему был проведен ряд исследований, заключения которых не подтвердили достоверность данной теории.Кроме того, пингвекула образуется на фоне травм и рубцовых изменений в оболочке глаза, а также хронического воспаления (конъюнктивита). Примерно в 50% случаев болезнь в одинаковой форме развивается на обоих глазах, но она характеризуется относительно слабыми способностями к прогрессированию (т.е. нарост едва заметно увеличивается в диаметре), а также доброкачественной природой. При малом размере пингвекула никоим образом не влияет на жизнедеятельность больного.
Пингвекула может стать следствием рецидивирующего раздражения конъюнктивы выхлопными газами, дымом, обычным ветром, всевозможными токсическими выбросами (в частности производственными), а также химическими веществами. Некоторые офтальмологи считают, что длительное ношение контактных линз также провоцирует зарождение новообразований на глазу. Но на эту тему был проведен ряд исследований, заключения которых не подтвердили достоверность данной теории.Кроме того, пингвекула образуется на фоне травм и рубцовых изменений в оболочке глаза, а также хронического воспаления (конъюнктивита). Примерно в 50% случаев болезнь в одинаковой форме развивается на обоих глазах, но она характеризуется относительно слабыми способностями к прогрессированию (т.е. нарост едва заметно увеличивается в диаметре), а также доброкачественной природой. При малом размере пингвекула никоим образом не влияет на жизнедеятельность больного.
На начальном этапе развития для этой патологии характерно латентное (бессимптомное) течение, тогда как клиническое проявление констатируется уже при увеличении объема новообразования. Пациенты также могут жаловаться на определенный дискомфорт, проявляющийся ощущением чрезмерной сухости в глазу. В случаях, когда нарост увеличивается и причиняет неудобства больному, офтальмолог может посоветовать удаление пингвекулы глаза хирургическим путем.
 При периодическом раздражении нароста может появиться гиперемия конъюнктивы — человек жалуется на постоянное ощущение инородного предмета в глазу, что приводит к повышенному слезотечению. Редко эта патология провоцирует помутнение роговицы.
При периодическом раздражении нароста может появиться гиперемия конъюнктивы — человек жалуется на постоянное ощущение инородного предмета в глазу, что приводит к повышенному слезотечению. Редко эта патология провоцирует помутнение роговицы.
20 фактов о мире, способных надолго засесть в голове (по мнению пользователей Интернета)
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Кишечная палочка в мазке у ребенка
У маленьких детей кишечная палочка в мазке может обнаруживаться в двух вариантах: гемолитическая и лактозонегативная бактерия. В теории, гемолитической палочки в организме малыша присутствовать не должно – это болезнетворный микроб, способный вызывать инфекционно-воспалительные процессы.
Но, обнаружив такую кишечную палочку, не следует сразу же назначать ребенку антибиотики. Если малыш ни на что не жалуется, у него нормальный стул, адекватный аппетит и самочувствие, то необходимости в антибиотиках нет. А вот при появлении таких симптомов, как понос, потеря веса и аппетита, терапию антибиотиками проводят в обязательном порядке.