Спорт в «интересном» положении. врач акушер-гинеколог рассказала, можно ли заниматься спортом во врем беременности
Содержание:
- Сроки плановых УЗИ во время беременности и показания для внеплановых обследований
- Нормы показателей УЗИ плода третьего триместра в сводной таблице
- Медицинские обследования и анализы
- Обзор
- Что происходит с плодом в первом триместре беременности?
- Что делать, если D-димер повышен
- Что можно и что нельзя
- Диагностика выкидыша
- Профилактика выкидыша
- Нормы показателей УЗИ плода второго триместра в сводной таблице
- Анализы и УЗИ
- Как ухаживать за зубами беременной женщине?
- Лечебные дозы витамина В9
- Интим в первый триместр беременности
- Исправление прикуса у беременных пациенток
- Что смотрят на 3 скрининге
- Когда делают 3 скрининг при беременности
- Особенности питания
- Развитие малыша: плодный период
Сроки плановых УЗИ во время беременности и показания для внеплановых обследований
Плановые скрининги плода проводятся в следующих рамках:
- Первый скрининг — с 10-й до 14-й недели.
- Второй скрининг — с 20-й до 24-й недели.
- Третий скрининг — с 30-й до 32-й недели.
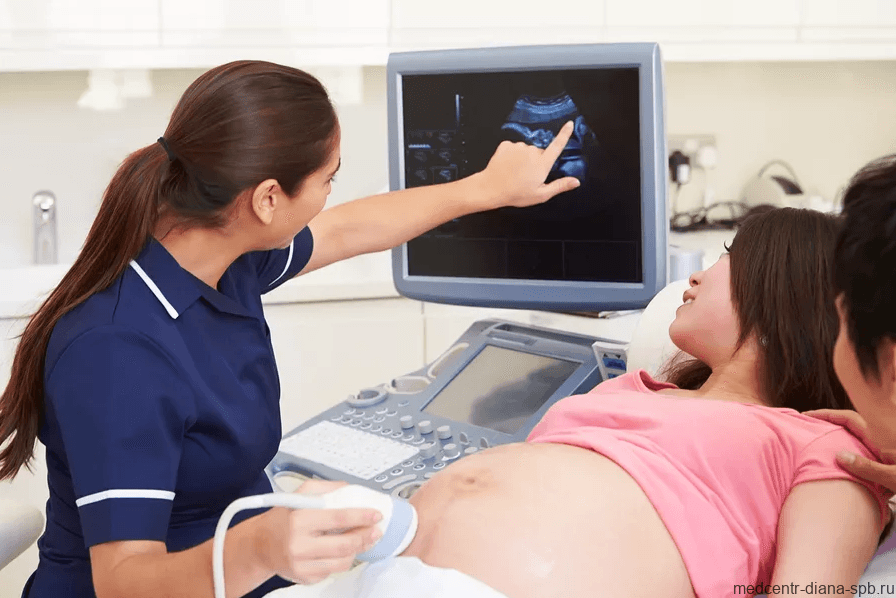
Однако большинство женщин проходят процедуру чаще. Поводом для внескринингового УЗИ служат следующие причины.
До десяти недель:
- Необходимость подтвердить факт беременности, определить срок.
- Есть опыт невынашивания ребенка из-за выкидыша, привычных выкидышей, замерших беременностей.
- Беременность состоялась с помощью использования вспомогательной репродуктивной технологии
- Есть негативный опыт патологий плода в прошлом.
- В семье была многоплодная беременность.
- Определение маточной или внематочной беременности.
После первого УЗИ пройти внеплановое обследование нужно, если есть:
- Тянущие боли в области детородных органов — внизу живота.
- Наличие кровотечения или необычных выделений.
- Несоответствующий данному периоду размер матки, слишком большой живот.
- Подозрение на подтекающие околоплодные воды.
- Необходимость контроля недостаточности (слабости) шейки матки.
Также обследоваться нужно, чтобы подтвердить или опровергнуть заключения врачей прошлых исследований на УЗИ, показавших патологии.
Общие показания для всех трех триместров:
- Кровотечение, выделения.
- Боли в животе.
- Замеченный при осмотре ведущим гинекологом несоответствующий текущей неделе размер матки – тогда УЗИ необходимо, чтобы исключить неразвивающуюся беременность
Нормы показателей УЗИ плода третьего триместра в сводной таблице
|
Срок, нед |
БПР |
ЛЗР |
ОГ |
ОЖ |
ДГ |
ДБ |
ДП |
Рост |
Вес |
Толщина плаценты |
Зрелость плаценты |
|
30 |
От 71 до 85 мм |
От 89 до 105 мм |
От 265 до 305 мм |
От 238 до 290 мм |
От 49 до 57 мм |
От 52 до 62 мм |
От 49 до 57 мм |
270 мм |
1400 г |
От 13,6 до 28, 6 мм |
1 степень |
|
31 |
От 73 до 87 мм |
От 93 до 109 мм |
От 273 до 315 мм |
От 247 до 301 мм |
От 51 до 59 мм |
От 54 до 64 мм |
От 50 до 60 мм |
До 390 мм |
1500-1600 г |
От 17,4 до 29,7 мм |
1 степень |
|
32 |
От 75 до 89 мм |
От 95 до 113 мм |
От 283 до 325 мм |
От 258 до 314 мм |
От 52 до 60 мм |
От 56 до 66 мм |
От 52 до 62 мм |
До 400 мм |
До 1700 г |
От 18,1 до 30,7 мм |
1 степень |
|
33 |
От 77 до 91 мм |
От 98 до 116 мм |
От 289 до 333 мм |
От 267 до 325 мм |
От 54 до 62 мм |
От 58 до 68 мм |
От 53 до 63 мм |
До 430 мм |
До 1800 г |
От 18,8 до 31,8 мм |
1 степень |
|
34 |
От 79 до 93 мм |
От 101 до 119 мм |
От 295 до 339 мм |
От 276 до 336 мм |
От 55 до 63 мм |
От 60 до 70 мм |
От 55 до 65 мм |
430-450 мм |
До 2400 г |
От 19,6 до 32,9 мм |
1-2 степень |
Медицинские обследования и анализы
Встать на учет к гинекологу необходимо до 10 недели беременности, чтобы врач успел выявить возможные риски и вовремя принять необходимые меры. Если беременность протекает нормально, до 20 недели посещать женскую консультацию достаточно раз в месяц-полтора. С учетом того, что большинство мам узнают о своей беременности на 3-5 неделях, за первый триместр они успевают навестить гинеколога дважды.
| Первый прием будет самым длительным, поскольку гинекологу необходимо собрать подробные сведения о вашем здоровье. Врач измерит ваш вес, рост, артериальное давление, проведет осмотр на кресле и возьмет мазок на флору (для выявления воспалительных процессов и некоторых инфекций половых органов). Все данные будут занесены в обменную карту — с ней вы впоследствии поедете в родильный дом. |
В конце первого визита врач даст направления на следующие анализы:
- общие анализы мочи и крови,
- биохимический анализ крови,
- анализ на группу крови и резус-фактор,
- анализ крови на ВИЧ, сифилис и гепатиты,
- анализ крови на токсоплазмоз и краснуху,
- анализ на определение глюкозы в крови,
- анализ на свертываемость крови (коагулограмма).
По показаниям беременным назначаются ЭКГ и обследование на половые инфекции (хламидиоз, уреаплазмоз и др.).
Вас также попросят получить консультации нескольких специалистов: терапевта, стоматолога, ЛОР-врача и офтальмолога. Если вы страдаете хроническими заболеваниями, этот список может быть расширен.
Повторный визит гинеколог назначит на 11-12 недели беременности. На этом сроке необходимо будет провести УЗИ и сделать биохимический скрининг (так называют исследование крови на определенные вещества, которые вырабатываются в период беременности).
- УЗИ позволит установить истинный срок беременности, исключить различные патологии (пузырный занос, внематочную беременность, кисты яичников и др.) и выявить риски генетических нарушений у плода (например, синдрома Дауна).
- С помощью биохимического скрининга также выявляются возможные хромосомные мутации у плода, определяются замершая беременность и риски выкидыша.
Важно знать, что плохие результаты УЗИ или биохимического скрининга еще не говорят о 100% наличии патологий, а лишь показывают, на что стоит обратить внимание. Если ваши данные будут отклоняться от норм, врач предложит пройти дополнительное обследование.
При хорошем состоянии здоровья ваш следующий визит к гинекологу состоится спустя месяц — уже во втором триместре
При хорошем состоянии здоровья ваш следующий визит к гинекологу состоится спустя месяц — уже во втором триместре.
Обзор
Выкидыш — это потеря беременности в течение первых 22 недель после зачатия.
Основной симптом выкидыша — влагалищное кровотечение, которое сопровождается спазмами и болью внизу живота. Скудные кровянистые выделения из влагалища довольно часто встречается в первом триместре беременности (первые 12 недель) и не являются однозначным признаком выкидыша.
Выкидыш могут спровоцировать различные факторы, хотя точную причину не всегда удается определить. Чаще всего потеря беременности происходит по независящим от женщины обстоятельствам. большинства женщин выкидыш случается лишь один раз, и следующая беременность протекает нормально.
Выкидыши происходят гораздо чаще, чем думают многие. Вероятность этого составляет примерно 1:7. Очень часто выкидыши происходят незаметно для женщины, когда она еще не догадывается, что беременна. Три и более выкидышей подряд (т. н. привычный выкидыш) случаются редко, примерно у 1% женщин.
Если вы знаете, что беременны, и заметили кровянистые выделения из влагалища и боли в животе, вызовите скорую помощь, позвонив с домашнего телефона 03 или с мобильного 911 или 112. Скорая помощь доставит вас в гинекологическое отделение больницы, где врачи проведут обследование: осмотр, анализ на ХГЧ и УЗИ половых органов.
Что происходит с плодом в первом триместре беременности?
Оплодотворенная яйцеклетка развивается в эмбрион, который становится плодом через 8 недель беременности. В течение первых 8 недель беременности формируется рудиментарный мозг и позвоночник, а также глаза, нос и рот. Размер плода составляет 2,5-3,8 см в 8 недель. К концу первого триместра формируются все основные системы органов, хотя они еще полностью не развиты.
Начинают формироваться мышцы и кости, образуются наружные половые органы. Ультразвуковое исследование не может определить пол плода на этой ранней стадии, но анализ крови может. Плод в конце первого триместра становится 7,6–10,2 см в длину. Хотя плод начинает двигаться в первом триместре, он обычно слишком мал, чтобы беременная женщина могла почувствовать какое-либо движение. Однако некоторые беременные женщины сообщают, что чувствуют движение очень рано, особенно если они были беременны раньше.
Что делать, если D-димер повышен
При незначительном превышении нормы и при нормальном самочувствии лечение можно проводить в условиях дневного стационара. Терапия включает в себя инъекции и капельницы кроворазжижающих препаратов.
Снизить Д-димер также помогут следующие рекомендации (но они не заменят основное лечение):
Пейте больше чистой негазированной воды;
Занимайтесь физкультурой (особенно полезны специальные занятия для беременных, аквааэробика);
Больше гуляйте на свежем воздухе ;
Не переутомляйтесь;
Уделите внимание правильному питанию.
Важно! Если кто-либо из ваших родственниц страдал нарушениями системы свертывания крови во время беременности, вы попадаете в группу повышенного риска тромботических осложнений. В этом случае рекомендуется консультация генетика, так как в ряде случаев эти патологии передаются по наследству
Желательно это сделать еще на этапе планирования беременности.
Что можно и что нельзя
Наслаждайтесь вторым триместром беременности, когда ушли все недомогания прошлых месяцев, а небольшой размер живота все еще позволяет вам быть подвижной и мобильной. Посетите спортивные занятия для будущих мам, займитесь плаванием, запишитесь на курсы подготовки к родам. Если вы ранее никогда не занимались силовыми тренировками, то сейчас не лучшее время для них. Если же вы опытная спортсменка, то беременность без осложнений – не повод прерывать тренировки. Единственное ограничение – контактные виды спорта, во время которых можно упасть или удариться, а также подводное плавание.
Можно ли общаться с домашними животными?
Конечно, не стоит избавляться от питомцев. Однако беременной женщине лучше не иметь дела с грызунами, потому что они разносчики опасного для плода вируса лимфоцитарного хориоменингита. Если у вас есть рептилии, то на период беременности доверьте уход за ними другим членам семьи, поскольку черепахи, змеи, ящерицы могут разносить сальмонеллу. Также в период вынашивания нельзя заводить кошек во избежание заражения токсоплазмозом.
Можно ли пить кофе во время беременности?
Неопасным считается 200 мг кофеина в день. Это 2-3 чашки растворимого кофе. Но стоит учитывать, что кофеин также содержится и в чае, и в шоколаде.
Диагностика выкидыша
Обследование при подозрении на выкидыш обычно включает осмотр у гинеколога, трансвагинальное УЗИ и анализ на ХГЧ. Обследование подтвердит, был ли выкидыш, а также остались ли в матке части плодного яйца (полный или неполный выкидыш).
Прежде всего врач проведет гинекологическое исследование, чтобы осмотреть влагалище, шейку матки, выявить источник кровотечения, зоны наибольшей болезненности, оценить размеры матки.
Затем, как правило, назначают трансвагинальное ультразвуковое исследование (УЗИ), чтобы точно определить размеры матки, наличие плода или остатков плодных тканей в матке, сердцебиение плода. Для этого во влагалище вводится небольшой зонд — вагинальный датчик. Эта процедура может быть немного неприятной, но обычно не причиняет боли. По желанию можно провести УЗИ абдоминальным датчиком — через стенку живота. Ни тот ни другой тип исследования не повредит плод и не увеличит риск выкидыша.
Кроме того, назначается анализ крови на ХГЧ — хорионический гонадотропин человека. Это гормон, вырабатываемый при беременности. Иногда также определяют уровень прогестерона. Если результат сомнительный, анализы могут повторить через 48 часов. В некоторых случаях сразу подтвердить выкидыш на основании УЗИ и анализа крови невозможно. Например, на ранней стадии развития плода (менее 6 недель). В таком случае рекомендуется повторить обследование через 1–2 недели.
Иногда выкидыш диагностируется в ходе регулярного осмотра в рамках дородового наблюдения. На УЗИ может быть видно, что сердцебиение плода отсутствует или что плод слишком мал для данного срока. Это называется замершей беременностью.
Обследование при привычном невынашивании беременности
3 и более выкидышей подряд называются привычным невынашиванием беременности. В этом случае назначаются дополнительные анализы и обследования для выявления причин невынашивания, хотя примерно у половины женщин установить их не удается. Эти анализы и обследования описаны ниже.
Кариотипирование — это цитогенетическое исследование, которое позволяет изучить структуру и подсчитать количество хромосом. С помощью кариотипирования обследуют обоих партнеров, чтобы выявить хромосомные аномалии — возможную причину потери беременности.
Если анализ выявит патологии хромосом, вас направят к клиническому генетику — специалисту, который занимается генетическим консультированием. Он расскажет о шансах на успешную беременность в будущем, а также о существующих методах лечения, например, экстракорпоральном оплодотворении (ЭКО).
Анализы крови назначаются для проверки содержания в ней следующих веществ:
- лютеинизирующий гормон — участвующий в развитии яйцеклетки;
- антитела к фосфолипидам (АФЛ) и волчаночный антикоагулянт (ВА) — этот анализ проводится дважды с перерывом в шесть недель, до наступления беременности.
Профилактика выкидыша
Не всегда можно предотвратить выкидыш, так как многие его причины не зависят ни от женщины, ни от мужчины. Однако некоторые советы помогут снизить вероятность потери беременности.
Чтобы снизить риск выкидыша:
- откажитесь от курения во время беременности;
- откажитесь от алкоголя и наркотиков во время беременности;
- питайтесь здоровой пищей, ешьте не меньше пяти порций свежих овощей и фруктов в день;
- старайтесь избегать определенных инфекционных заболеваний во время беременности, например, краснухи;
- поддерживайте нормальный вес перед зачатием (см. ниже).
Если индекс массы тела превышает 30 говорят об ожирении. Это заболевание повышает риск потери беременности. Вы можете самостоятельно подсчитать свой индекс массы тела или узнать свой его у врача.
Чтобы обезопасить себя и ребенка, лучше избавиться от лишнего веса до беременности. Нормальный вес позволяет избежать рисков, сопряженных с ожирением при беременности. Посоветуйтесь со своим лечащим врачом, как можно похудеть либо найдите хорошего диетолога.
Пока нет данных, указывающих на то, что похудение во время беременности снизит риск выкидыша, но здоровое питание и физическая активность, например, ходьба или плавание, полезны всем беременным женщинам. Если вы вели малоподвижный образ жизни, проконсультируйтесь с врачом, прежде чем начинать регулярно заниматься физкультурой во время беременности.
Иногда удается определить причину выкидыша, и в таких случаях лечение помогает сохранить беременность в будущем. Ниже описаны некоторые причины выкидыша, поддающиеся лечению.
Антифосфолипидный синдром (АФС) — заболевание, которое вызывает образование тромбов, поддающееся лекарственному лечению. Исследования показали, что комбинация аспирина и гепарина (лекарства для профилактики тромбов) снижает риск выкидыша у женщин с этим заболеванием.
Нормы показателей УЗИ плода второго триместра в сводной таблице
|
Срок |
БПР |
ЛЗР |
ОЖ |
ДП |
ДГ |
ОГ |
ЧСС |
ДгРК |
ДБ |
|
20 недель |
От 43 до 53 мм |
От 56 до 68 мм |
От 124 до 164 мм |
От 26 до 34 мм |
От 26 до 34 мм |
От 154 до 186 мм |
120-160 уд/мин |
Около 48 мм |
От 29 до 37 мм |
|
21 неделя |
От 46 до 56 мм |
От 60 до 72 мм |
От 137 до 177 мм |
От 29 до 37 мм |
От 29 до 37 мм |
От 166 до 200 мм |
120-160 уд/мин |
Около 50 мм |
От 32 до 40 мм |
|
22 недели |
От 48 до 60 мм |
От 64 до 76 мм |
От 148 до 190 мм |
От 31 до 39 мм |
От 31 до 39 мм |
От 178 до 212 мм |
120-160 уд/мин |
Около 53 мм |
От 35 до 43 мм |
|
23 недели |
От 52 до 64 мм |
От 67 до 81 мм |
От 160 до 201 мм |
От 34 до 42 мм |
От 34 до 42 мм |
От 190 до 224 мм |
120-160 уд/мин |
Около 56 мм |
От 37 до 45 мм |
|
24 недели |
От 56 до 67 мм |
От 71 до 85 мм |
От 172 до 224 мм |
От 36 до 44 мм |
От 36 до 44 мм |
От 201 до 237 мм |
120-160 уд/мин |
Около 60 мм |
От 40 до 48 мм |
Третий триместр
Последнее плановое исследование ультразвуком – самое объемное и состоит из измерения и изучения таких данных плода:
- БПР – бипариетального размера головки ;
- ЛЗР – лобно-затылочного размера;
- ОГ – окружности головы;
- ОЖ – окружности живота;
- ДГ – длины голенной кости;
- ДБ – длины бедренной кости;
- ДП – длины плечевой кости;
- Роста – 430 -470 мм;
- Веса – 1400 – 2400 грамм;
- Ядра Беклара – при нормальном развитии менее 5 мм;
- Толщины последа;
- Зрелости детского места;
- Размещения плаценты, ее предлежания и наличие отслойки;
- ИАЖ – количества околоплодных вод – нормой считают 1- 1,5 л;
- Длина шейки – нормальным показателем считается от 30 до 35 мм.
Анализы и УЗИ
В начале третьего триместра беременности, когда вы оформляете декретный отпуск и получаете обменную карту на руки, вам предстоит сдать обширный список анализов и повторно проконсультироваться с терапевтом, по назначению – с офтальмологом и другими специалистами.
Список исследований в 3 триместре беременности
- общий анализ крови и биохимия;
- тест на свертываемость;
- исследование крови на ВИЧ, СПИД, половые инфекции и гепатит;
- мазок на микрофлору.
По-прежнему перед каждым визитом к гинекологу вы сдаете общий анализ мочи и выполняете КТГ – исследование для оценки сердцебиения плода.
УЗИ в третьем триместре
Выполняется на 30-32 неделе совместно с допплерометрией – исследованием кровеносных сосудов пуповины, матки и плода. Во время УЗИ специалист измеряет длину конечностей, окружности головы и живота, примерный вес, рост и тип предлежания. Также его интересует количество амниотической жидкости, чтобы исключить много- или маловодие, и состояние плаценты. Результаты во многом влияют на выбор метода родоразрешения, определяют необходимость досрочной госпитализации беременной.
Как ухаживать за зубами беременной женщине?
Советы в этом случае носят общий характер, хотя на некоторых пунктах стоматологи делают акцент именно для пациенток, находящихся в положении:
- Чистить зубы желательно после каждого приема пищи, а не только утром и вечером. Использовать абразивные отбеливающие пасты и жесткие щетки запрещено.
- Полоскать рот можно только теми средствами, которые одобрит врач. Лучше купить ирригатор – он поможет избавиться от остатков еды даже в труднодоступных местах.
Ирригатор
- Если супруг страдает от различных заболеваний зубов и полости рта – нужно лечиться вместе. Даже одного поцелуя достаточно, чтобы нарушить здоровую микрофлору, не говоря уже о серьезных воспалениях.
- Делать ультразвуковую чистку необходимо каждый триместр, лучше – в самом начале, пока состояние организма позволяет проводить манипуляции с эмалью.
- Первый триместр лучше пользоваться зубной пастой, обогащенной фтором. Сроки и частоту чистки определит врач – переизбыток тоже не принесет ничего хорошего.
- Посещать стоматолога для планового осмотра желательно раз в две недели, чтобы исключить любые заболевания, которые могут нанести вред малышу.
Лечебные дозы витамина В9
Наилучшее средство профилактики фолиевой недостаточности – питание с включением в ежедневное меню свежих овощей и фруктов. При нехватке фолатов в пище рекомендуется дополнительно употреблять 150 – 200 микрограмм витамина ежедневно.
Если недостаточность птероилглутаминовой кислоты вызвана нарушением всасывания витамина из-за заболевания ЖКТ, количество соединения следует увеличить до 500 – 1000 единиц в день. Зачастую, данная доза гарантирует усвоение требуемого уровня препарата. Примером такого рода нехватки выступает тяжелое заболевание спру (нетропическое, тропическое), при котором резко ухудшается усвоение полезных веществ, развивается атрофия слизистой оболочки тонкого кишечника. Введение в рацион больного фолиевой кислоты оказывает положительный лечебный эффект, что способствует улучшению клинической картины, облегчению состояния человека.
При полной гастрэктомии и атрофии слизистой желудка наблюдается мегалобластная анемия, обусловленная дефицитом скорее цианокобаламина, чем фолатов. Ежедневный прием 200 – 500 микрограмм В9, в комбинации с одноразовым внутримышечным введением 300 – 500 микрограмм В12, оказывают благоприятный терапевтический эффект. Для устранения мегалобластной анемии, возникшей на фоне алкогольной интоксикации, беременности, инфекции, больному назначают повышенную дозу фолиевой кислоты – от 500 до 1000 микрограмм в день.
Во время лечения лейкозов антагонистами витамина В9, наблюдается нарушение всасывания фолатов. Данные вещества блокируют превращение полезного соединения в активную тетрагидроформу. Как следствие, продолжительное использование препаратов вызывает тяжелые осложнения, представляет потенциальную угрозу для жизни человека. Для лечения больных применяют активные формы фолатов: инъекции N5-формил-ТГФК (300 микрограмм в сутки). В случае нарушения образования фермента дигидрофолатредуктазы рекомендуется применять фолиевую кислоту.
Рассмотрим как пить фолиевую кислоту при конкретных заболеваниях (показания к применению):
Афтозный стоматит. Дефицит в организме микронутриентов, витаминов (железа, В9, В12), участвующих в гемопоэзе, приводит к образованию трещин на губах и язв на слизистой рта (афты). Для устранения заболевания рекомендуется принимать 3 раза в день 500 микрограмм фолиевой кислоты и 100 миллиграмм глицината железа. Длительность лечения зависит от тяжести недуга и варьирует от 120 до 180 дней. На протяжении данного периода, раз в месяц, больному следует делать инъекции по 100 микрограмм цианокобаламина
В процессе лечения важно следить за уровнем витамина В12 в крови.
Гингивит и периодонтит. Для снятия воспаления десен фолиевую кислоту следует употреблять перорально по 100 микрограмм в сутки
При этом, дополнить лечение нужно ежедневным полосканием ротовой полости 1%-м раствором витамина утром и вечером. Курс терапии составляет 2 месяца.
Интим в первый триместр беременности
Отвечая на этот вопрос, врач в который раз подчеркнула, что многое зависит от индивидуальных особенностей беременной. Однако как нам стало известно, занятия сексом лучше отложить до срока в четыре-пять недель. Далее женщине и ее партнеру нужно просто выбирать правильные позы, которые не навредят здоровью будущей матери и ребенка. И если на ранних сроках беременности интим может быть опасен, то уже на поздних сроках занятия любовью становятся полезными и помогают подготовить женщину к родам.
Однако существуют и противопоказания, из-за которых любовные утехи становятся недоступны для женщин на весь период беременности. Среди них предлежание плаценты или угроза прерывания беременности на любом сроке. Чтобы их исключить, необходимо обратиться к врачу и провести обследование.
Чтобы сохранить здоровье ребенка, позаботиться о его правильном развитии и исключить всевозможные отклонения, женщине важно подготовить свой организм к вынашиванию малыша. Так беременность обернется для вас только радостью и приятными эмоциями
Исправление прикуса у беременных пациенток
Тема, породившая множество споров, особенно у тех стоматологов, которые утверждают, что ношение брекетов при беременности – не только норма, но и необходимость, потому что увеличивающаяся подвижность зубов позволяет быстрее исправить их положение. На самом деле все не так просто, и существует ряд аргументов против такой терапии:
Даже второй триместр сопровождается дефицитом кальция в организме. Отсюда – повышенная хрупкость зубов и риск серьезных травм из-за корректирующей дуги. Исправление прикуса – всегда болезненный и долгий процесс. Терпеть дискомфорт решается далеко не каждая женщина
Требуется повышенное внимание к полости рта и еженедельные визиты в кабинет врача. Это всегда – лишний стресс и ухудшение психологического состояния будущей мамы
Усложняется ежедневная гигиена полости рта. Необходимо использовать специальные ершики, ополаскиватели и зубные нити.
Брекет-система
Тем не менее, беременность никак нельзя назвать абсолютным противопоказанием для лечения прикуса. Окончательное решение по установке любого аппарата принимает только врач. Для этого понадобится не только комплексное обследование, но и регулярный прием поливитаминных и минеральных комплексов, чтобы компенсировать нехватку кальция и других микроэлементов.
Что смотрят на 3 скрининге
Комплекс обследований включает общие анализы крови и мочи, а также:
• биохимический анализ крови;
• коагулограмму;
• анализ крови на опасные для плода заболевания матери — ВИЧ, сифилис и гепатит;
• определение в крови антител к токсоплазме и вирусу краснухи;
• анализ выделений половых органов на гонококк и грибки кандида.
Столь значительный спектр лабораторных анализов позволяет уточнить отсутствие заболеваний у матери, которые могут привести к осложнениям в родах или стать причиной инфицирования младенца. Общий анализ крови служит маркером отсутствия системных воспалений и показателем нормального уровня гемоглобина, который важен для обеспечения крохи кислородом и предупреждения гипоксии плода.
По анализу мочи уточняют наличие в ней белка, что служит главным симптомом развития грозного осложнения беременности — преэклампсии. На биохимическом анализе определяют целый спектр важных значений крови, которые свидетельствуют о правильной работе внутренних органов женщины.
Анализ на антитела к вирусным заболеваниям выполняют, чтобы исключить риск тяжелых патологий плода, которые могут развиваться, если беременная женщина заразится краснухой или токсоплазмозом. А повторное обследование на ВИЧ, гепатит и сифилис — необходимая «подстраховка» для здоровья будущего крохи, так как при выявлении этих заболеваний у матери потребуется специальный протокол ведения родов.
Коагулограмму выполняют для контроля параметров крови женщины. В ходе исследования уточняют, насколько быстро кровь сворачивается, и соответствуют ли эти показатели норме. Нормы третьего скрининга позволяют исключить кровотечение в родах.

pixabay.com  / jarmoluk
Когда делают 3 скрининг при беременности
Обследование входит в перечень обязательных медицинских процедур, которые должна пройти будущая мама после 28 недель беременности. На каком сроке какие процедуры будут проводиться, расскажет врач, так как с приближением родов используются разные методы диагностики.
Посещать врача нужно каждые две недели. На каждом приеме специалист будет оценивать развитие младенца и здоровье женщины. Врач измеряет:
• окружность животика;
• высоту дна матки;
• ощупывает живот для определения тонуса матки;
• контролирует биение сердца младенца с помощью специальной трубки — стетоскопа.
Данные записывают в карточку беременной и сравнивают на каждом приеме. Фиксация и оценка результатов позволяет врачу контролировать здоровое течение беременности, а если какие-то показатели кажутся подозрительными, назначить дополнительное обследование.
С 36 недели посещать гинеколога нужно каждую неделю. Протокол обследования при физиологичном течении беременности не меняется
А наблюдения врача приобретают исключительную важность. Ведь с каждым днем малыш растет, что отражается на самочувствии будущей мамы
В третьем триместре вес плода еженедельно увеличивается на 200-300 граммов. Матка давит на внутренние органы женщины, потому регулярные позывы к мочеиспусканию, тяжесть в ногах и отеки, боль в спине — частые спутники беременных в этот период
При этом важно не допустить развития патологий: предлежания плаценты, преэклампсии. Или выявить их раннем этапе, чтобы снизить риск опасных последствий для мамы и малыша.

pixabay.com  / Profile
Особенности питания
Рацион беременной женщины должен быть разнообразным, чтобы из него вы могли получить все необходимые витамины и минералы. Они лучше усваиваются именно из пищи, а не из витаминных комплексов. Однако если у вас системные заболевания, например, щитовидной железы с дефицитом йода, или вы не употребляете молочные или мясные продукты, проконсультируйтесь с врачом о необходимости приема поливитаминов.
Во время второго триместра беременности развивается костная система плода, поэтому обязательно включайте в рацион кисломолочные продукты, сыры, кунжут, листовую зелень, чтобы ни вы, ни ваш малыш не страдали от недостатка кальция.
«Железная» диета
Распространенная проблема этого срока беременности – железодефицитная анемия. Из-за нее снижается иммунитет, повышается тонус матки, возникает сонливость и головокружения. Чтобы показатели гемоглобина в крови не падали ниже 110 г/л, обязательно съедайте в день 1 порцию мяса. Включайте в рацион гранат, гречку, яйца, морепродукты, семечки и орехи. Железо лучше усваивается вместе с фолиевой и аскорбиновой кислотами, которые содержатся в черной смородине, капусте, крыжовнике, шиповнике, сладком перце, томатах.
Развитие малыша: плодный период
С восьмой недели эмбрион называют плодом, сердце сформировало уже четыре камеры, оно активно сокращается, возникают внешнее и внутреннее ухо, образуется язык. Все основные органы у малыша уже заложены в примитивном виде, в дальнейшем они будут совершенствоваться, расти и развиваться. У малыша удлинились ноги и руки, можно выделить локти и колени, плечи, бедра.
На девятой неделе малыш может совершать первые движения, различимые по УЗИ, формируется вестибулярный аппарат, а сердечко сокращается до 150-160 ударов за минуту. Туловище удлиняется относительно головы, растут конечности и пальчики, головка меняет форму, образуя щеки, глазные ямки. Происходит отделение за счет диафрагмы грудной от брюшной полости, укрепляются зачатки скелета.
К десятой неделе головка малыша становится круглой, формируются носик, ушки, область верхней губы, ручки сгибаются в локотках. Мозг постепенно начинает контролировать работу внутренних органов и частично мышц. Пальчики на руках и ногах отделились друг от друга, формируются первые зачатки гениталий, у плода мужского пола постепенно начинает образовываться тестостерон. В этот период малыш уже достигает размеров до 35-40 мм.
На одиннадцатой неделе плод непропорционален, его голова занимает до половины всей длины тела, появляются первые зачатки зубов в челюстях. Формируется кишечник, в нем постепенно возникают первые движения, похожие на перистальтику, петли занимают свое положение в брюшной полости. По виду наружных половых органов можно уже понять — девочка это или мальчик, малыш дорастает до 60 мм.
На двенадцатой неделе полностью формируются ножки и ручки, появляются зачатки ноготков на руках и ногах, могут сгибаться пальчики, сжиматься кулачки. Формируется лицо ребенка, малыш может морщить губки и открывать глаза, он активно двигается и развивает свои мышцы, достигая размеров в 70-80 мм. Крошка может трогать руками лицо и делает попытки сосать пальчик. Намечаются области ребер, поджелудочная железа развивается для скорой выработки гормонов.
К концу первого триместра все органы и системы заложены и сформированы, теперь они будут активно созревать, и совершенствовать свою работу. При помощи УЗИ можно определить пол ребенка, он весит на конец триместра до 15 граммов.













