Флегмона челюстно-лицевой области (флюс, флегмона и абсцесс полости рта, ангина людвига, отек полости рта)
Содержание:
- Диагностика
- Факторы, способствующие развитию гнойного процесса
- Гнилостная флегмона
- Online-консультации врачей
- Методика операции вскрытия абсцесса крыловидно-челюстного пространства внутриротовым доступом
- Какие бывают последствия
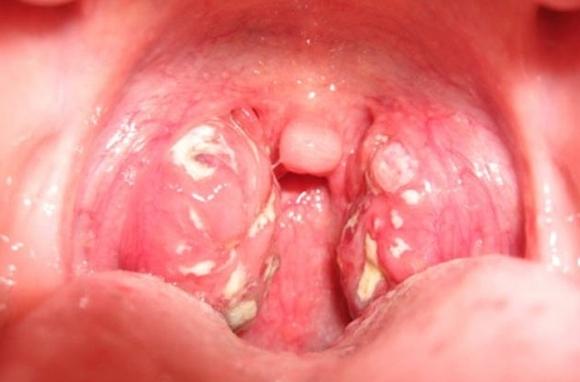
- Симптомы
- Диагностика заболевания
- Одонтогенная флегмона
- Клинические проявления околочелюстной флегмоны
- Лечение
- Варианты лечения флегмоны челюстно-лицевой области
- Патологическая анатомия
- Топографическая анатомия
- Методика операции вскрытия флегмоны позадиглоточного пространства
- Флегмона – как сегодня лечат гнойной воспаление мягких тканей челюсти и чем оно опасно
- Флегмона околочелюстная
- Какие документы нужны для подачи заявления на регистрацию брака?
- Что такое Флегмона дна полости рта —
Диагностика
Визуальный осмотр поврежденной конечности обычно выявляет признаки воспаления: опухание и отечность тканей, сглаженность подошвенного свода, покраснение, гипертермию и т. д. Большинство этих признаков характерны для разных видов течения воспалительного процесса, поэтому необходима инструментальная диагностика флегмоны стопы, которая включает исследования:
- крови – общий лабораторный анализ;
- пунктата содержимого воспалительного очага с бактериоскопическим изучением и идентификацией возбудителя;
- бактериологический посев пунктата на лабораторные среды для выявления инфекционного агента и определение резистентности к антибиотикам.
Кроме того, может понадобиться рентгенография стопы для определения глубины поражения тканей, а также дифференциальная диагностика для уточнения характера гнойного процесса.
Факторы, способствующие развитию гнойного процесса
Непосредственной причиной флегмоны являются патогенные бактерии, проникающие в жировую клетчатку с кровью либо лимфой, а также при травматическом повреждении тканей. Характер воспалительного процесса зависит от вида возбудителя.
- Гнойное воспаление вызывают стафилококковая, стрептококковая, менингококковая либо гонококковая инфекция, а также синегнойная палочка.
- Гнилостный процесс становится следствием проникновения в организм кишечной палочки, фузобактерии, гнилостного стрептококка, протея.
- Воспаление, вызываемое анаэробными облигатными бактериями, протекает наиболее тяжело. Это клостридии, бактоерииды, пептококки, которые способны размножаться при отсутствии кислорода.
Здоровый организм с крепким иммунитетом успешно сопротивляется инфекции. Часто флегмона развивается на фоне иммунодефицита, вызванного хроническим заболеванием, наркотической либо алкогольной интоксикацией. Возбудитель может вызвать воспалительный процесс в здоровой ткани, проникая из очага, расположенного в другой части организма. Часто причиной флегмоны становится наличие незалеченного периостита, карбункула, воспаления миндалин, лимфаденита и т. д.
Гнилостная флегмона
Гнилостная флегмона — особо тяжелая форма заболевания. Важнейшими возбудителями являются кишечная палочка, протей, анаэробы. В течение первых же суток отмечается повышение температуры, боль и образование серозного экссудата, затем быстро присоединяется некроз тканей, завершающийся гнилостным распадом, отсюда тяжелые токсические явления. Секрет раны становится грязно-коричневым, приобретает неприятный запах. Если в гнилостном секрете выявляется газообразование, говорят о газовой флегмоне (не путать с анаэробной газовой инфекцией). Гнилостная флегмона брюшной стенки нередко возникнет после операций на ободочной кишке, наложения противоестественного заднего прохода, колостом.
Лечение гнилостной флегмоны представляет значительные трудности. Необходимы широкие разрезы, хорошее дренирование раны, тщательные ежедневные перевязки с ревизией раны (возможны рецидивы). Прогноз при обычной флегмоне благоприятный. При гнилостной флегмоне всегда очень серьезен.
Online-консультации врачей
| Консультация психоневролога |
| Консультация инфекциониста |
| Консультация проктолога |
| Консультация косметолога |
| Консультация оториноларинголога |
| Консультация нарколога |
| Консультация нейрохирурга |
| Консультация специалиста по лазерной косметологии |
| Консультация кардиолога |
| Консультация гомеопата |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация специалиста банка пуповинной крови |
| Консультация хирурга |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация сурдолога (аудиолога) |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Методика операции вскрытия абсцесса крыловидно-челюстного пространства внутриротовым доступом
При абсцессе крыловидно-челюстного пространства, нередко возникающего после проводниковой анестезии нижнего луночкового нерва вследствие нагноения гематомы, вскрытие гнойно-воспалительного очага обычно осуществляют внутриротовым доступом.
1. Обезболивание — местная инфильтрационная анестезия в области крыловидно-челюстной складки в сочетании с проводниковой анестезией по Берше-Дубову, В.М.Уварову на фоне премедикации.
2. Разрез слизистой оболочки вдоль наружного края крыловидно-челюстной складки длиной около 2,5-3 см (рис. 68, А).
3. Разведение краев раны с расслоением подслизистого слоя клетчатки и межкрыловидной фасции при помощи кровоостанавливающего зажима (рис. 68, Б, В).
4. Вскрытие гнойного очага путем расслоения клетчатки крыловидно-челюстного пространства вдоль внутренней поверхности ветви нижней челюсти с помощью кровоостанавливающего зажима.
5. Введение через операционную рану ленточного дренажа из перчаточной резины или полиэтиленовой пленки в крыловидночелюстное пространство (рис. 68, Г). Для предупреждения смещения дренажа вглубь операционной раны его можно фиксировать швом к краю раны.
Какие бывают последствия
Флегмона рта может повлечь за собой различные осложнения. Самым тяжёлым последствием будет развитие сепсиса. Это состояние возникает, когда микробы вместе с кровью распространяются по всему телу, колонизируя внутренние органы. Также гнойный процесс по лимфатическим и кровеносным сосудам может проникать через их стенки, и тогда возможно развитие тромбофлебита лицевых вен. Окружающие ткани тоже не остаются без изменений. Расположение гнойного очага близко к кости может спровоцировать развитие остеомиелита.
Угрожающей ситуацией является развитие кровотечения из-за поражения стенок кровеносных сосудов. Такие осложнения возникают при запущенном процессе и лечению поддаются намного тяжелее. Поэтому, чтобы избежать таких последствий, необходимо сразу же обращаться за помощью.
Симптомы
Флегмона околочелюстной области, в отличие от абсцесса, развивается стремительно и характеризуется выраженной интоксикацией. Ее основные клинические проявления:
- инфильтрат на пораженном участке лица или шеи;
- гиперемия, отечность, болезненность кожи в очаге воспаления;
- высокая температура тела;
- учащенный пульс;
- сильная боль при жевании, глотании, разговоре;
- спазм мышц, отвечающих за открывание и закрывание рта (тризм);
- повышенное слюноотделение;
- слабость;
- озноб;
- бледность кожных покровов;
- потеря аппетита;
- нарушения сна;
- увеличение регионарных лимфоузлов;
- ассиметрия лица.
Околочелюстная флегмона, фото которой способны испугать впечатлительных людей, всегда сопровождается повышенным количеством лейкоцитов и нейтрофилов к крови, сдвигом лейкоцитарной формулы влево и повышенным значением СОЭ. Диагностический признак флегмоны в сыворотке крови – С-реактивный белок. В моче также появляются белок и лейкоциты.
Диагностика заболевания
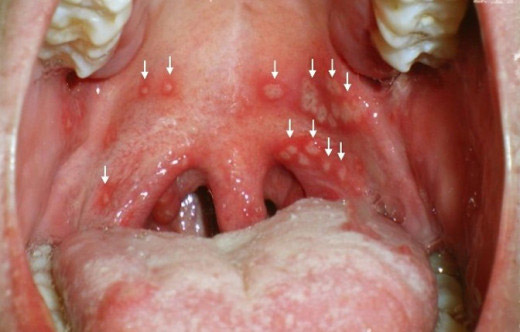
Диагностировать актиномикоз челюстно-лицевой области достаточно сложно из-за того, что он напоминает воспалительные и опухолевые заболевания. На актиномикозное поражение указывает ряд признаков:
- Вялое, длительное течение с обострениями
- Безуспешные попытки лечения воспалительных заболеваний
Также диагноз помогает подтвердить рентгенография и результаты микробиологического исследования.
При диагностике очень важно отличить актиномикоз от:
- Остеомиелита челюсти
- Периостита
- Флегмоны и абсцесса
- Туберкулеза и сифилиса
- Опухолей
Для постановки диагноза делать исследования мокроты не обязательно
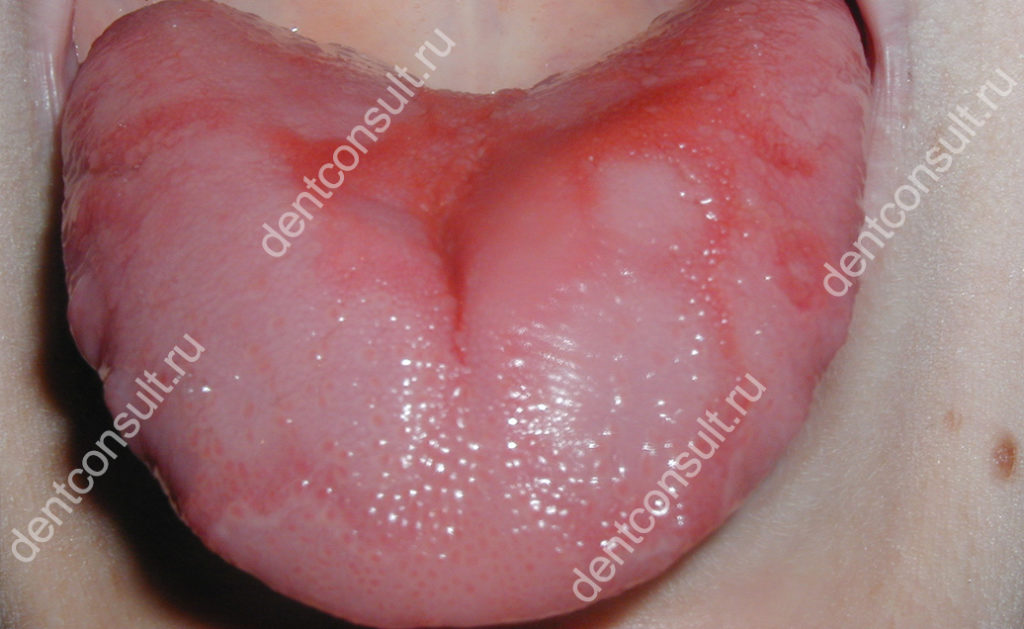
Одонтогенная флегмона
Причиной развития подобного рода заболеваний всегда является проблема зубного характера. Любая патология органов жевания может привести к такому исходу.
Проблемы могут возникать на следующих этапах:
- До прорезывания зуба;
- В момент, когда он уже находится в ряду;
- После его удаления.
Самая распространённая причина возникновения этого заболевания – нелеченный кариес. Патологический процесс в твёрдых тканях, пройдя определённые стадии развития заболеваний (пульпит -> периодонтит), может привести к развитию радикулярной кисты. При снижении иммунитета она может нагнаиваться, и тогда содержимое, окружённое капсулой, имеет возможность выйти за её пределы.
Зубы мудрости также могут вызвать проблемы, так как они самые поздние и им может не хватать места в ряду. Появившись хотя бы наполовину, они становятся уязвимы для кариозного процесса. Под десневым капюшоном, который находится над бугорками, начинает скапливаться пища. Затем к этому субстрату присоединяются кариесогенные микроорганизмы, которые начинают ферментировать остатки еды до органических кислот. В последствие в твёрдых тканях образуется полость. Зуб мудрости анатомически устроен так, что его лечить очень трудно, и, если сохранение нецелесообразно, то его лучше удалить.
Очень редкое явление наблюдается, когда происходит развитие болезни после удаления зуба. Этому могут способствовать следующие причины:
- Часть органа была оставлена в лунке;
- Попадание пищи в незажившую лунку;
- Постоянное травмирование лунки с кровяным сгустком с последующим инфицированием.
Если внутри остался какой-либо элемент зуба, то в большинстве случаев он приведёт к воспалению, так как собственными тканями будет восприниматься как чужеродное тело. К тому же произойдёт активация местного иммунитета, который будет активно вырабатывать лимфоциты. При присоединении патогенной микрофлоры такое явление может распространяться на близлежащие ткани. Поэтому удалять всё, что осталось в лунке после экстракции зуба обязательно.
По началу, человек предъявляет жалобы на припухлость в области удаленного зуба и болезненное открывание рта. На протяжении болезни одутловатость лица становится всё больше. Затем, с каждым днём общее состояние человека начинает ухудшаться. Повышается температура, а в анализах меняются кровяные показатели, которые начинают свидетельствовать о воспалительном процессе, протекающем в организме.
Клинические проявления околочелюстной флегмоны
Начало болезни протекает в острой форме. Пациенты жалуются на постоянную утомляемость, слабость в конечностях и общее недомогание. Кроме того, происходит нарастание симптоматики лихорадки и увеличение места воспаления. А так как очаг флегмоны находится в непосредственной близости к здоровым тканям, то происходит быстрая интоксикация организма гнойными выделениями, возникает воспаление. При этом проявляются следующие симптомы:
- нарушается сон;
- отсутствует аппетит;
- проявляется общая слабость организма;
- часто болит голова;
- повышается температура тела.
Клинический анализ венозной крови показывает наличие в организме лейкоцитоза, нейтрофилеза, увеличивается СОЭ. А также при гнойном воспалении в сыворотке крови может наблюдаться С-реактивный белок.
Внешне околочелюстная флегмона выглядит как диффузное скопление гнойных очагов и отмечается воспалением, отечностью кожи и слизистой. Если не начать лечение своевременно, то инфильтрат увеличится и станет плотнее на ощупь. В центре воспаления, где расплавление тканей выражается наиболее четко, находится очаг флюктуации (скопления жидкости). При расположении гнойных воспалений в глубоком слое проявление местных симптомов выражено не столь явно.
Пациенты жалуются на болезненные ощущения, повышенное слюноотделение в процессе жевания или разговора. Могут появиться проблемы с подвижностью челюсти, лицо выглядит асимметрично, а при вдохе-выдохе наблюдаются затруднения.
При околочелюстной флегмоне вероятно возникновение осложнений: тромбоза вен лица гнойными массами или асфиксии. При запущенных случаях у больных могут появиться сепсис, менингит и медиастенит.
Лечение
Несмотря на всю тяжесть заболевания, в целом при своевременно начатом лечении околочелюстная флегмона имеет благоприятный прогноз. Лечение проводится только в условиях стационара, однако на начальной стадии нередко все ограничивается использованием консервативных методов – антибиотикотерапии, назначением общеукрепляющих средств, витаминов, специальной диеты. Но если же процесс уже запущен и наблюдается распространение инфекции, показано комплексное хирургическое лечение, которое включает в себя следующие пункты:
- вскрытие очага воспаления под общей анестезией;
- очищение раны от гноя;
- установка дренажей для оттока содержимого раны;
- ежедневная обработка бактерицидными растворами;
- мощная антибиотикотерапия – зачастую назначается комплекс из нескольких препаратов;
- детоксикация организма;
- использование жаропонижающих, обезболивающих препаратов;
- назначение имунномодулирующих, общеукрепляющих средств, витаминов;
- физиолечение – УФО, УВЧ, магнитотерапия и др.
В случае успешного лечения и отсутствия осложнений выздоровление пациента наступает в среднем через 14-21 день.
Варианты лечения флегмоны челюстно-лицевой области
Без помощи специалистов в подобной ситуации не обойтись. Способ лечения врач выбирает, в зависимости от степени тяжести и запущенности патологии. Но чаще всего приходится прибегать к хирургическому удалению новообразования.
1. Хирургический метод
Операция предполагает удаление гнойного экссудата и самой флегмоны, а во время ее проведения врач должен уделять особое внимание расположению лицевых нервов, чтобы ненароком не спровоцировать осложнения. Стандартная процедура выглядит следующим образом:
- пациента погружают в общий наркоз,
- специалист аккуратно вычищает из полости гной, для чего использует особую хирургическую ложечку,
- далее он удаляет отмершие ткани с помощью скальпеля и размещает в открытой ране дренаж для обеспечения оттока гнойного экссудата,
- края раны плотно ушивает, поверх накладывает повязку.
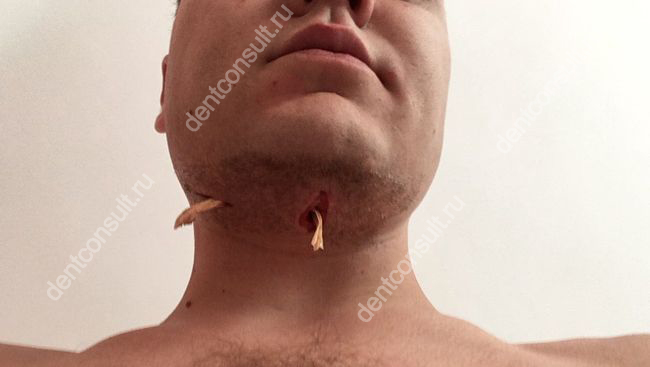 После хирургического удаления специалисты устанавливают дренаж
После хирургического удаления специалисты устанавливают дренаж
В отдельных случаях требуется повторная процедура для гарантированного удаления гноя и наркотизированных тканей, чтобы предупредить рецидив. В послеоперационный период пациенту будут назначены антибиотики, ранозаживляющие мази, антигистаминные и иммуномодулирующие препараты. Зачастую прописывают витаминные комплексы для укрепления защитных сил организма.
2. Медикаментозная терапия
Если же патология пока на начальных этапах своего развития, эффективной может оказаться медикаментозная терапия, и тогда есть шанс избежать радикальных мер. В подобных случаях специалисты обычно прописывают следующие препараты:
- антибиотики – «Пенициллин» и «Цепорин». Назначаются только после исследования гнойного экссудата на чувствительность патогенных микроорганизмов к действию компонентов медикаментов. В других случаях прописывают антибиотики широко спектра действия,
- введение хлористого кальция,
- полоскания антисептическими растворами – 4-6 раз в день с использованием фурацилина или раствора марганцовки,
- кислородотерапия – в рамках данной процедуры полость рта пациента насыщают кислородом под давление в 22 атм. и с интервалом в минуту. Вся процедура занимает около получаса,
- прием витаминных комплексов.
 На начальной стадии проблемы могут назначить полоскание раствором фурацилина
На начальной стадии проблемы могут назначить полоскание раствором фурацилина
Если пациент жалуется на сильную боль, дополнительно назначают обезболивающие. И еще один очень важны нюанс: медикаментозное лечение может быть назначено только после устранения первопричины развития воспаления, а это может быть больной зуб, последствия травмы, инфекция.
3. Что предлагает народная медицина
В этом вопросе нельзя надеяться на собственные силы и народную медицину. Попытки самостоятельно вылечиться могут привести к еще более серьезным последствиям. Однако некоторые «бабушкины» рецепты действительно эффективны в качестве поддерживающей терапии, однако применение их оправдано только после консультации с лечащим врачом. В данном случае на помощью придут отвары и настои на основе целебных трав:
- гвоздика – для приготовления отвара нужно столовую ложку растения залить стаканом воды и кипятить на небольшом огне в течение нескольких минут. После этого отвару нужно дать настояться в течение 3-х часов, а затем его следует процедить и использовать для полосканий или примочек 3 раза в день,
- эвкалипт – 2 столовые ложки заварить в термосе, залив литром кипятка. Настаивать 3 часа, после чего процедить и использовать для полосканий 3-4 раза в день,
- прополис и зверобой – 50 г зверобоя и 25 г прополиса нужно измельчить и залить 150 мл спирта или водки. Емкость плотно закупорить и оставить в темном месте на 2 недели. Использовать для полосканий до 5 раз в день,
- березовые почки – 10 г сырья залить полулитром воды и кипятить на медленном огне в течение 20 минут. Далее средство можно использовать для компрессов или приема внутрь – по столовой ложке 4 раза в день.
 Применение народной медицины следует только по рекомендации врача
Применение народной медицины следует только по рекомендации врача
Если пациенту была проведена операция по удалению флегмоны, в реабилитационный период могут быть назначены физиотерапевтические процедуры. Это может быть УФ-облучение, УВЧ-терапия, светотерапия. Подобные мероприятия способствуют уменьшению признаков воспаления, повышают защитные силы организма, стимулируют заживление тканей и восстановление их функциональности.
При появлении подозрительной припухлости в челюстно-лицевой области нужно срочно ехать в стоматологию. С подобными проблемами шутить нельзя, поскольку воспалительные процессы в мягких тканях распространяются очень быстро. Если не поспешить с лечением, можно дождаться весьма серьезных и плачевных последствий.
- Соловьев М.М. Большаков О.П. Абсцессы, флегмоны головы и шеи, 2001.
Патологическая анатомия
Абсцесс всегда возникает либо в уже погибших тканях, в которых нарастают микробно-химические процессы аутолиза (например, при травме), либо в живых тканях, подвергающихся сильному микробному воздействию (например, при инфекциях). По характеру течения Абсцесс может быть острым и хроническим.
В начальном периоде формирования Абсцесс инфильтрируется воспалительным экссудатом и лейкоцитами ограниченный участок ткани. Постепенно под влиянием ферментов лейкоцитов ткань подвергается расплавлению, и образуется полость, заполненная гнойным экссудатом. Форма полости может быть как простой округлой, так и сложной, с многочисленными карманами.
Рис. 1. Острый абсцесс. Участок ткани, инфильтрированный гнойным экссудатом. Скопление лейкоцитов по периферии абсцесса (1).
Рис. 2. Хронический абсцесс легкого. Стенка полости образована пиогенной мембраной, состоящей на двух слоев: 1 — внутренний слой (грануляции и обрывки некротизированной ткани); 2 — наружный слой (зрелая соединительная ткань).
Стенки Абсцесса в ранней стадии его формирования покрыты гнойно-фибринозными наложениями и обрывками некротизированных тканей. В дальнейшем по периферии Абсцесса развивается зона демаркационного воспаления, составляющий ее инфильтрат служит основой для формирования пиогенной мембраны, образующей стенку полости (рис. 1). Пиогенная мембрана представляет собой богатый сосудами слой грануляционной ткани. Постепенно в той ее части, которая обращена в сторону окружающих Абсцесс тканей, происходит созревание грануляций. Таким образом, если Абсцесс приобретает хроническое течение, в пиогенной мембране образуются два слоя: внутренний, обращенный в полость и состоящий из грануляций, и наружный, образованный зрелой соединительной тканью (рис. 2).
В различных органах Абсцессы обладают некоторыми особенностями, отражающими своеобразие строения и функции этих органов. Так, при Абсцессе печени в его содержимом имеется примесь желчи; возникают участки эпителизации пиогенной мембраны.
АБСЦЕСС, как правило, заканчивается спонтанным опорожнением и выходом гноя на поверхность тела, в полые органы или в полости тела. Прорыв Абсцесса на поверхность тела или в полый орган при условии хорошего дренирования гнойной полости и отсутствии рубцовой капсулы нередко ведет к ликвидации полости Абсцесса путем рубцевания. Сравнительно редко Абсцесс подвергается инкапсуляции. При этом гной сгущается, выпадают кристаллы холестерина, вокруг Абсцесса образуется толстая рубцовая капсула, содержащая ксантомные клетки. Иногда АБСЦЕССЫ, возникающие вокруг животных паразитов, подвергаются петрификации.
Если сообщение Абсцесса с поверхностью тела недостаточно или имеются другие причины, препятствующие спадению стенок полости Абсцесса, то после его опорожнения формируется свищ (см.) — узкий канал, выстланный грануляционной тканью или эпителием, который соединяет полость А. с поверхностью тела или с просветом полого органа. Свищ часто возникает в тех случаях, когда в полости Абсцесса содержатся инородные тела или секвестры.
При некоторых заболеваниях вследствие особенностей гноя он может активно расплавлять окружающие ткани, распространяться по межтканевым щелям и скапливаться в местах, отдаленных от первичной локализации АБСЦЕССА, например так называемые холодные Абсцессы (натечники), характерные для туберкулеза, которые также могут опорожняться через свищевые ходы.
Топографическая анатомия
Границы.Область ограничена костными стенками, замыкающими полость глазницы с ее содержимым. Вход в полость глазницы закрыт плотной фасцией, так называемой глазничной перегородкой (septum orbitale). Эта фасциальная пластинка прикрепляется к надкостнице костей, ограничивающих вход в глазницу, и к хрящам век. Таким образом, глазничная перегородка разделяет область глазницы на два отдела — поверхностный или область век (regie palpebralis) и глубокий или собственно область глазницы (regio orbitalis), в котором расположены глазное яблоко, мышцы, сосуды, нервы и жировая клетчатка (рис. 29). Верхняя стенка глазницы (paries superior) граничит с передней черепной ямкой (fossa cranii anterior) и лобной воздухоносной пазухой (sinus frontalis), нижняя (paries inferior) — с верхнечелюстной (Гайморовой) пазухой (sinus maxillaris). На нижней стенке имеется отверстие подглазничного канала (canalis infraorbitalis), а на наружной стенке — отверстие скуловисочного канала. Внутренняя стенка (paries medialis) граничит с клиновидной пазухой (sinus sphenoidalis) и клетками решетчатого лабиринта (cellulae ethmoidales). Она очень тонкая, нередко имеет дефекты и отверстия для прохождения сосудов и нервов, что обусловлива-ет возможность распространения гнойно-воспалительного процесса с придаточных пазух носа на клетчатку глазницы. В заднем отделе глазницы между костями имеются верхне- и нижнеглазничные щели (fissura orbitalis superior et inferior). Первая из них сообщает полость глазницы со средней черепной ямкой (fossa cranii media) и содержит ряд сосудов и нервов: vv. ophthalmicae, n. oculomotorius, n. ophthalmicus, n. trochlearis, n. abducens.
Методика операции вскрытия флегмоны позадиглоточного пространства
При локализации воспалительного очага в позадиглоточном пространстве (рис. 73, А):
— обезболивание — наркоз ингаляционный эндотрахеальный.
— для вскрытия изолированной флегмоны позадиглоточного пространства при-меняется наружный доступ. Разрез кожи длиной 5-6 см проводят вдоль перед-него края грудино-ключично-сосцевидной мышцы соответствующей стороны от верхнего края щитовидного хряща вниз (рис. 73, Б, В).
— послойно рассекают на всю длину кожной раны подкожножировую клетчатку, поверхностную фасцию шеи (fascia colli seperficialis) (рис. 73, г, д), вторую и третью фасции шеи, образующие влагалища для m. sternocleidomastoideus, m. omohyoideus, m. thyrohyoideus, m. sternothyroideus (рис. 73, Е).
— тупо расслаивая кровоостанавливающим зажимом клетчатку и отводя ее крючками в стороны, обнажают поверхность париетального листка четвертой фасции шеи (fascia endocervicalis).
— надсекают на протяжении 4-5 мм париетальный листок fascia endocervicalis, а затем, подведя через этот разрез под нее кровоостанавливающий зажим, под контролем зрения рассекают фасциальный листок над разведенными браншами зажима на всем протяжении раны (рис. 73, Ж, З).
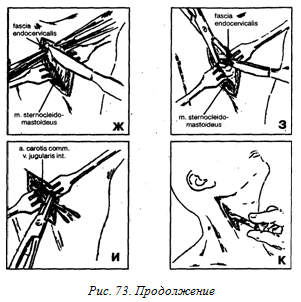
— отодвигают крючком m. slernocleidomastoideus в латеральном направлении, смещают кзади сосудисто-нервный пучок шеи (a. carotis communts, v. jugularis interna, n. vagus). Трахею вместе со щитовидной железой отодвигают в медиальном направлении, после чего, тупо расслаивая околопищеводную и ретровисцеральную клетчатку корнцангом, вскрывают гнойно-воспалительный очаг, эвакуируют гной (рис. 73, И). — с целью создания лучших условий для дренирования гнойно-воспалительного очага операцию можно завершить отсечением медиальной ножки m. sternocleidomastoideus от места прикрепления ее к грудино-ключичному сочленению, как это рекомендует Н.А. Груздев.
— после окончательного гемостаза в позадичелюстное пространство вводят трубчатые дренажи из эластичной пластмассы, подключаемые к тому или иному устройству, позволяющему осуществлять длительное активное (вакуумное) дренирование spatium retroviscerale, промывать его антисептическими растворами, вводить лекарственные препараты (рис. 73, К), наложение асептической ватно-марлевой повязки.
Флегмона – как сегодня лечат гнойной воспаление мягких тканей челюсти и чем оно опасно
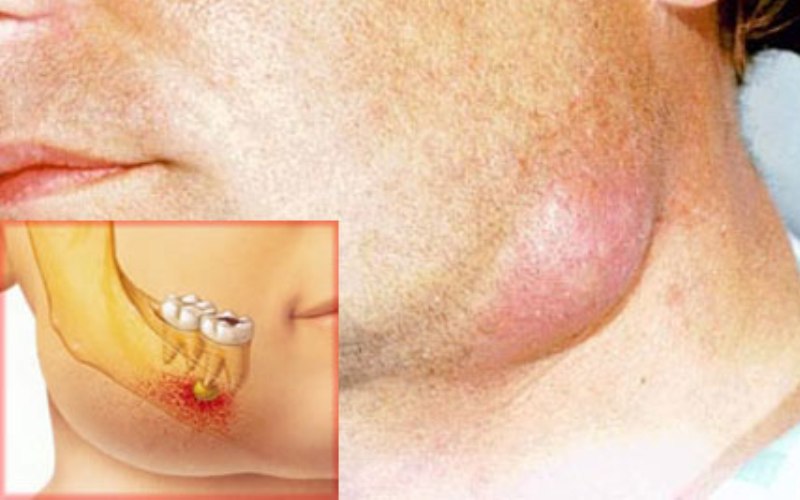
Флегмона челюсти – это очаг воспаления в мягких тканях, развитие которого сопровождается выделением гнойного экссудата. Патология может быть как незначительных размеров, так и весьма существенных. Сначала в причинном месте появляется незначительный отек, который постепенно увеличивается, а кожа вокруг краснеет. Позже возникают болезненные ощущения при нажатии на опухоль, пораженный участок уплотняется, становится горячим на ощупь. Это очень опасное явление, которое требует незамедлительных мер. Сегодня поговорим о том, что это за болезнь – флегмона челюсти, почему она появляется и как ее лечить.
Флегмона околочелюстная
Описание
Флегмона околочелюстная — это гнойное разлитое воспаление подкожной, подслизистой и межфасциальной клетчатки челюстнолицевой области. Этиология Стрептококки, стафилококки, зубная спирохета, анаэробы. Патогенез связан с состоянием лимфооттока и венозного русла тканей, попаданием в глубокие слои мягких тканей инфекции и состоянием аллергической и неспецифической реактивности организма. Развитию флегмоны часто предшествуют остеомиелит челюсти, острые околоверхушечные заболевания, лимфаденит и т. д. Симптомы Резкая болезненность при жевании, нарушение подвижности челюсти (тризм), дыхания, речи, затрудненное глотание, слюнотечение, асимметрия лица. Разлитая, плотная, болезненная при пальпации припухлость лица на стороне поражения, кожа лоснящаяся, в складку не собирается. Выражены явления интоксикации слабость, потливость, ознобы, учащение пульса и дыхания. В крови сдвиг влево, нейтрофильный лейкоцитоз, СОЭ резко увеличена. Температура тела 39–40 гр. С. Течение может осложниться асфиксией, тромбозом вен лица, менингитом, медиастинитом, сепсисом и т. д. Лечение Хирургическое. Широкие разрезы и вскрытие глубокого очага тупым путем. Обезболивание общее либо инъекционное, новокаиновое в сочетании с введением 1 мл 1% раствора морфина, омнопона или промёдола. Гнойный очаг дренируется резиновыми или марлевыми полосками. Вводят большие дозы антибиотиков широкого спектра действия, сульфаниламиды, гемодез, раствор глюкозы в/в, антистрептококковую сыворотку, гаммаглобулин, полиглюкин, раствор Рингера. При гнилостном процессе — противогангренозная поливалентная сыворотка (вводят по Безредке); при флегмонах шеи, дна полости рта, окологлоточной — иногда трахеотомия. Консервативное лечение (антибиотики, сухое тепло, УВЧтерапия) назначают в начальных стадиях процесса при относительно удовлетворительном общем состоянии. Прогноз При радикальном вскрытии гнойника и интенсивной антибиотикотерапии, как правило, благоприятный, при гнилостных флегмонах и запоздалом лечении сомнительный. Профилактика Та же, что и при абсцессе околочелюстном.
Какие документы нужны для подачи заявления на регистрацию брака?
- Заявление. Обоюдное ходатайство о скреплении брака подписывается парой.
- Удостоверения, подтверждающие личности (паспорт или воинский билет военного).
- Квитанция о перечислении госпошлины. Сумма пошлины равна 350 руб. Перечислить её можно в любом банковском отделении.
Кроме перечисленного списка, в ряде ситуаций появляется необходимость в предоставлении дополнительных документов. К таким ситуациям можно отнести:
- Когда один или оба потенциальных супругов уже находились в браке.
- Если брачующимся на дату бракосочетания еще не выполнилось 18 лет.
- У кого-то из молодых нет гражданства РФ.
- Один из брачующихся заключен в исправительное ведомство.
Что такое Флегмона дна полости рта —
Флегмона дна полости рта — распространенный гнойно-воспалительный процесс, захватывающий два и более клетчаточных пространства, расположенных выше или ниже диафрагмы дна полости рта (т. mylohyoicieus). Наличие в области дна полости рта многочисленных межмышечных и межфасциальных щелей, отверстий, через которые проходят протоки слюнных желез, сосуды и нервы, обусловливает сообщение друг с другом всех клетчаточных пространств этой области.
Наиболее часто встречаются флегмоны дна полости рта со следующей локализацией инфекционно-воспалительного процесса:
— подъязычное клетчаточное пространство с обеих сторон (часто при этой флегмоне наблюдается распространение инфекционно-воспалительного процесса на клетчаточное пространство корня языка)
— поднижнечелюстное и подъязычное клетчаточные пространства одноименной стороны.
— поднижнечелюстное пространство с обеих сторон (обычно сопровождается распространением инфекционно-воспалительного процесса на подподбородочное клетчаточное пространство)
— подъязычное и поднижнечелюстное клетчаточные пространства с обеих сторон,
— поражение всех клетчаточных пространств дна полости рта.