Утрожестан
Содержание:
- ЗГТ и сердце
- Как принимать утрожестан?
- Рассчитать стоимость
- Инструкция по применению Утрожестана
- Что происходит в организме после переноса эмбрионов?
- Капсулы Утрожестан, инструкция по применению
- Нарушения менструального цикла
- Побочные действия Утрожестана
- Взаимодействие
- Переноси трехдневных и пятидневных эмбрионов
- Фармакодинамика и фармакокинетика
- Исследование вопроса
- Фармакологические свойства препарата Утрожестан
- Каковы риски приема гормонов при гормонозаместительной терапии?
- Заместительная гормональная терапия
- Виды гормонозаместительной терапии (ЗГТ)
- Оценка исследований
- Лечение преждевременных родов
- Заключение
ЗГТ и сердце
Недавний анализ результатов исследований WHI фактически показывает, что риск заболеваний сердца в менопаузе связан в большей степени с преклонным возрастом участников эксперимента, чем с применением гормонотерапии. Исследование также показало, что ЗГТ, назначаемая более молодым женщинам в начале менопаузы, снижает у них риск развития сердечно-сосудистых заболеваний.
Повышенный риск развития сердечно-сосудистых заболеваний наблюдается только у женщин, принимающих длительную комбинированную терапию эстроген-прогестином, если они начинают прием препаратов в возрасте 63-65 лет (то есть через 10 лет после наступления менопаузы).
У женщин, которые начинают EPT в возрасте 50 лет (или в течение первых 5-10 лет менопаузы), риск ССЗ не увеличивается.
Доказательств того, что монотерапия эстрогенами (ET) увеличивает риск заболеваний сердца, не получено. Анализ возраста с момента наступления менопаузы фактически показывает более низкий риск развития ССЗ у тех женщин, которые начали прием эстрогенов с появлением первых симптомов менопаузы.
В настоящее время не рекомендуется применять ЗГТ исключительно с целью профилактики сердечно-сосудистых заболеваний. Однако, все эти исследования подтверждают, что женщинам, приближающимся к менопаузе, необходимо назначать ЗГТ в течение короткого промежутка времени, поскольку применение ЗГТ безопасно и позволяет уменьшить долгосрочный риск развития сердечно-сосудистых патологий.
ЗГТ
Как принимать утрожестан?
Точную схему лечения должен составить специалист на основе результатов анализов, индивидуальных особенностей организма женщины и других факторов. Так, если в период планирования беременности прогестерон вовсе не синтезируется, показано вагинальное применение утрожестана в форме свеч, по следующей схеме:
- 13-14 день менструального цикла — 100 мг препарата в сутки;
- 15-25 день — 2 раза в день по 100 мг.
- с 26 дня и в случае, если произошла беременность, — необходимо повышать дозировку на 100 мг каждый день, до 800 мг.
Очень важно не отменять утрожестан, который принимался при планировании беременности, когда она наступает, поскольку это чревато самопроизвольным выкидышем. В период вынашивания следует продолжать принимать препарат до второго триместра беременности
Лучше использовать вагинальные формы лекарства, поскольку капсулы могут не полностью усваиваться при токсикозе. Если уровень прогестерона в норме, то суточная доза должна составлять 200-300 мг (разделить на 2 приема).
Несмотря на то, что утрожестан имеет минимум противопоказаний, является достаточно щадящим препаратом и назначается при беременности, перед его использованием обязательно следует проконсультироваться с лечащим врачом.
Готовьтесь к беременности вместе со специалистами нашего Центра: сдать необходимые анализы и получить рекомендации ведущих специалистов в области акушерства и гинекологии вы можете в удобное для себя время.
Рассчитать стоимость
Запишитесь на консультацию к специалисту по ведению беременности по телефону или заполнив форму. Врачи Центра ответят на все ваши вопросы и проведут необходимые исследования.
Макацария Александр Давидович
Акушер-гинеколог, известный ученый, основоположник клинической гемостазиологии.
Поможет спланировать и сохранить беременность, если у вас были случаи потери плода, тромбозов, имеются акушерские осложнения или нарушения свертывающей системы крови. Также к доктору можно обратиться за расшифровкой анализов на гемостаз.
Акиньшина Светлана Владимировна
Акушер-гинеколог, врач-гемостазиолог с ученой степенью.
Ведение беременности С.В. Акиньшиной позволит избежать тяжелых осложнений: гестозов, фетоплацентарной недостаточности, синдрома потери плода.
В компетенции доктора — расстройства гемостаза и иммунологическое бесплодие.
Маргиани Фатима Абдурашидовна
Доктор медицинских наук, квалифицированный диагност факторов женского бесплодия.
Обеспечит грамотное сопровождение поздней, многоплодной или проблемной беременности. Консультация и обследование у Фатимы Абдурашидовны поможет определить, в чем причина неудач в зачатии ребенка или привычного невынашивания.
Петрейков Евгений Рафаилович
Если вы планируете беременность, ЭКО или имеете в анамнезе замирание плода в I триместре — обратитесь к доктору Петрейкову.
Врач-гинеколог высшей категории, кандидат наук поможет определить риск и причину акушерских осложнений, а также назначит поддерживающее лечение при генетической склонности к тромбозам.
Инструкция по применению Утрожестана
Пероральное использование капсул предусматривает их прием перед сном. Запить достаточным количеством жидкости. Средняя дневная дозировка составляет от двухсот до трехсот миллиграммов на два приема. Обычно двести миллиграммов в вечернее время и сто миллиграммов утром. При угрозе выкидыша или для предотвращения привычного аборта на фоне недостатка гормона врачи назначают от двухсот до шестисот миллиграммов в день в первый и второй триместры вынашивания ребенка. Дальше медикаментозная терапия допустима под контролем специалиста с учетом состояния пациентки.

Выписывает гинеколог
При недостатке лютеиновой фазы дневная дозировка равна двумстам или четыремстам миллиграммам. На протяжении десяти суток, обычно с семнадцатого по двадцать шестой день цикла. При МГТ в перименопаузе вместе с эстрогеновыми препаратами Утрожестан обычно назначают в дозировке двести миллиграммов в день на протяжении двенадцати суток. При МГТ в постменопаузальный период обычно дают сто-двести миллиграммов с первого дня применения лекарств на основе эстрогена. Схема медикаментозной терапии всегда подбирается специалистом.
Что происходит в организме после переноса эмбрионов?
После перемещения плодного яйца в маточную полость его имплантация в эндометрий происходит в течение 2-8 дней. При процедуре ЭКО чаще наблюдается поздняя имплантация, что связано с длительным периодом адаптации бластомеров к новой среде.
На сроки внедрения эмбриона в стенку матки влияют следующие факторы:
- состояние эндометрия;
- психоэмоциональное состояние;
- гормональный фон;
- острые инфекционные заболевания и т.д.
В 1 дпп пятидневок плодное яйцо продолжает свое развитие. Из 6- или 8-клеточного эмбриона формируется 16-64-клеточная морула, клетки которой продолжают делиться. И только на вторые сутки после процедуры ЭКО она превращается в бластоцисту, состоящую из сотни клеток.
Уже на 3-4 сутки бластоциста покидает свою оболочку и «находит» подходящее место для имплантации. На 5-й день она проникает в эндометрий и только на 7-й день заканчивает имплантацию, после чего ее клетки подразделяются на два типа: те, из которых будет развиваться зародыш и те, из которых произойдет формирование плаценты.
Капсулы Утрожестан, инструкция по применению
Способ применения, а также инструкции относительно того, как лучше принимать Утрожестан, как долго продолжать лечение и как отменять препарат, зависят от показаний к применению и клинических проявлений патологии.
Инструкция по применению Утрожестана внутрь
Внутрь, как правило, препарат назначают принимать в дозе, составляющей 200-300 мг/сут. На основной (в вечерние часы, перед сном) прием приходится 200 мг, утром (если в этом есть необходимость) принимают еще 100 мг.
При лютеиновой недостаточности (ПМС, ФКБ, пременопауза, сбои цикла) таблетки принимают десятидневными курсами, начиная с 17 дня цикла.
При ЗГТ в климактерическом периоде ввиду того, что отдельная терапия эстроген—содержащими препаратами не рекомендуется, Утрожестан применяется в качестве дополнения к основному лечению.
Начинать прием препарата следует через 7 дней после начала каждого курса ЗГТ. Продолжительность применения — 2 недели. Следует помнить, что в ходе ЗГТ возможны кровотечения отмены.
Для предупреждения преждевременных родов (ПР) препарат принимают 3-4 р./сут., через равные промежутки времени. Разовая доза — 400 мг. После исчезновения клинических проявлений угрозы ПР дозу постепенно снижают до поддерживающей — 600 мг/сут.: капсулы продолжают принимать по одной 3 р./сут.
Относительно того, до какой недели принимать препарат, в инструкции приводятся следующие рекомендации: прием во время беременности в дозе 600 мг/сут. возможен до 36 недели.
Применять прогестерон на сроке, превышающем 36 недель, не рекомендуется.
Как правильно вводить капсулы Утрожестан интравагинально?
Капсулы вводятся во влагалище как можно глубже. Средняя суточная доза препарата при интравагинальном применении — 200 мг (1 капсула 200 мг 1 р./сут. или 2 капсулы 100 мг 2 р./сут.). При необходимости для большего удобства можно использовать аппликатор.
В зависимости от реакции женщины на назначенное лечение доза может быть увеличена.
При частичной НЛФ (“синдром овуляции”, сбои цикла) Утрожестан применяется в течение 10 дней в дозе 200 мг/сут. Лечение начинают с 17 дня цикла.
При полной НЛФ у женщин с отсутствующими (нефункционирующими) яичниками (донация ооцитов) назначают по 100 мг прогестерона утром и вечером с 15 по 25 день менструального цикла.
Если на 26 день цикла подтверждается беременность, с этого момента дозу постепенно увеличивают на 100 мг/сут., доводя ее до максимальной — 600 мг/сут. (по одной капсуле 200 мг на каждый прием).
В такой дозировке свечи Утрожестан продолжают применять до 60 дня.
Во время проведения цикла ЭКО 1 раз в 8 часов вводят по 1 капсуле 200 мг.
При беременности, когда есть вероятность ее прерывания, а также для предупреждения ассоциированного с дефицитом прогестерона привычного выкидыша, женщине до 12 недели следует через каждые 12 часов вводить по 100 или 200 мг прогестерона.
Очень важно правильно вводить капсулы во влагалище, в особенности, когда препарат назначают для гормональной поддержки при ЭКО. Перед тем как ввести капсулу, следует лечь на кровать, положив при этом под ягодицы и поясницу подушку, широко развести ноги и максимально глубоко поместить таблетку во влагалище
После этого для того, чтобы активное вещество препарата успело в нужном объеме впитаться в слизистую, рекомендуется еще от 15 минут до часа оставаться в кровати в том же положении.
Нарушения менструального цикла
Причин нарушений менструального цикла много, и крайне важно установить конкретный диагноз, прежде чем приступать к лечению. Каков потенциальный механизм действия препаратов прогестерона при нарушениях менструального цикла?
1. Если у женщины идеально работает первая фаза цикла
Если у женщины идеально работает первая фаза цикла (растет доминантный фолликул, утолщается эндометрий, и т.д.), далее происходит овуляция, а желтое тело работает недостаточно эффективно и не вырабатывает адекватного уровня прогестерона, вторая фаза оказывается неполноценной, а менструация наступает в разное время (так как важнейшим сигналом к наступлению менструации служит снижение уровня прогестерона после его пика во вторую фазу).
Самое подходящее решение проблемы в такой ситуации – назначение препаратов прогестерона на вторую фазу цикла (с 16го по 25ый день цикла). Перед назначением препаратов прогестерона следует оценить гормоны первой фазы, сделать УЗИ (чаще всего в динамике несколько раз), чтобы увидеть, что имеется доминантный фолликул, а затем желтое тело (признак прошедшей овуляции), а затем сдать кровь для определения уровня прогестерона.
И если с гормонами первой фазы все хорошо, по УЗИ отклонений не выявлено, а прогестерон после овуляции низкий, тогда имеет смысл назначать препараты прогестерона. Все логично и правильно, но надо учитывать один фактор: именно такая проблема встречается казуистически редко.
2. Если проблемы в цикле связаны с нарушением в первую фазу
Если проблемы в цикле связаны с нарушением в первую фазу и требуется стимуляция овуляции, препараты прогестерона тоже могут пригодиться (сначала принимаются препараты для стимуляции овуляции, потом по УЗИ отслеживается наступление овуляции, и только потом могут назначаться препараты прогестерона).
В такой ситуации при грамотной и эффективной стимуляции овуляции уровень прогестерона может быть и нормальным, т.е. препараты прогестерона могут не потребоваться. Однако чаще всего они назначаются профилактически, чтобы не перепроверять уровень прогестерона в каждом цикле после стимуляции овуляции и не «упускать» ни одного цикла для попыток зачатия в процессе стимуляции.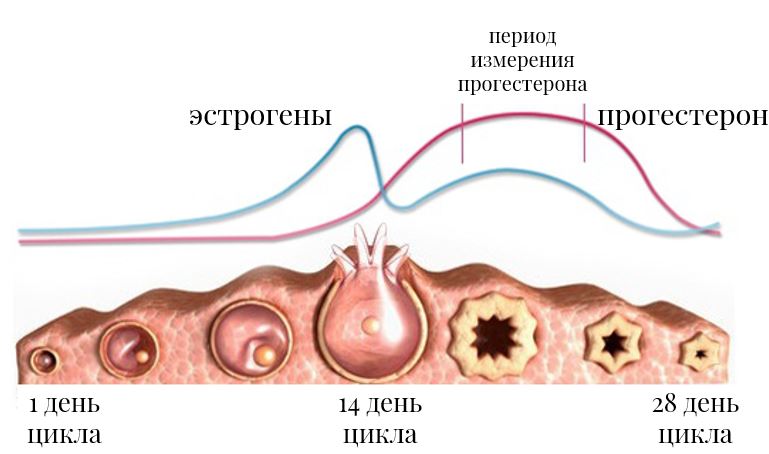
А что происходит, если назначать прогестерон, не установив причину нарушения цикла?
Чаще всего к низкому уровню прогестерона приводит именно отсутствие овуляции и проблемы в первой фазе цикла (причин для которых множество), а не изолированные нарушения второй фазы. Что же будет происходить у таких пациенток, если препараты прогестерона им назначать неправильно?
Классическая ситуация: имеем пациентку с нарушением цикла, сдаем анализ на прогестерон во вторую фазу, видим низкий прогестерон, назначаем прогестерон извне, чтобы его повысить! Логично? Нет!!! У такой пациентки чаще всего нет овуляции, нет желтого тела, не сформирован эндометрий! Что же мы делаем, назначая прогестерон? «Обманываем» организм, показывая ему, что все в порядке, желтое тело есть, прогестерон вырабатывается. Организм даже не пытается бросить все свои ресурсы на то, чтобы добиться овуляции: есть прогестерон – овуляция уже прошла, можно расслабиться. То есть назначая прогестерон по стандартной схеме (с 16го по 25ый день цикла) женщине с нерегулярным циклом, мы с определенной вероятностью мешаем наступлению у нее овуляции (без прогестерона организм «борется за овуляцию» до последнего; овуляция могла бы произойти и на 20-ый, и на 30-ый день цикла, если бы мы не вмешались прогестероном).
Что же происходит с циклом? Женщина принимает прогестерон до 25го дня цикла, далее препарат отменяется, организм улавливает сигнал о снижении уровня прогестерона в крови и запускает механизм начала менструации. Из женщины с нерегулярным циклом мы получаем женщину с регулярным циклом. Если цель лечения – предсказуемость жизни женщины и регулярный цикл, такой подход может применяться. Если цель лечения – нормализация работы яичников и зачатие ребенка, препараты прогестерона могут назначаться только после подтверждения наличия овуляции в каждом цикле.
Чтобы не совершать таких ошибок, необходимо внимательно отследить, что происходит с циклом у женщины с нерегулярными менструациями (гормоны первой фазы, УЗИ в динамике, прогестерон во вторую фазу, если есть овуляция), и только после постановки диагноза принимать решение о назначении/неназначении любых гормональных препаратов.
Побочные действия Утрожестана
Побочные эффекты Утрожестана при пероральном применении наиболее часто проявляются в виде:
- изменения цикла менструальных кровотечений;
- кровотечений, начинающихся в середине цикла;
- аменореи;
- головной боли.
Реже отмечаются:
- транзиторные головокружения;
- сонливость;
- зуд;
- мастодиния;
- акне;
- диарея/запор;
- рвота;
- холестатическая желтуха.
В редких случаях может появляться тошнота.
К категории крайне редко возникающих (не более, чем у 1 из 10 тысяч женщин) побочных явлений относятся депрессивные состояния, хлоазма, крапивница.
Также не исключается вероятность изменения либидо, появления дискомфорта в груди и/или симптомов, характерных для ПМС, гипертермии, алопеции, бессонницы, гирсутизма, эмболии легочной артерии, венозной тромбоэмболии, изменения массы тела, желудочно-кишечных расстройств, задержки жидкости, реакций гиперчувствительности анафилактического типа.
Транзиторные головокружения и/или сонливость особенно выражены при сопутствующей гипоэстрогении. Для устранения этих явлений (без снижения терапевтического эффекта) обычно достаточно увеличить дозировку эстрогена или уменьшить дозу препарата.
Если лечение начато до 15-го дня цикла, возможно сокращение цикла. Также могут иметь место случайные кровотечения.
Если таблетки Утрожестан вводятся во влагалище, побочные эффекты выражаются в виде реакций гиперчувствительности (гиперемии, зуда, жжения) и появления маслянистых выделений.
Отзывы о побочных действиях Утрожестана (в том числе при беременности) позволяют сделать вывод, что наибольшее количество неприятных явлений возникает после приема капсул внутрь. Для уменьшения их выраженности капсулы следует принимать перед сном или перейти на интравагинальный способ применения.
Взаимодействие
Женщинам, которым в период менопаузы назначено лечение эстроген содержащими препаратами, рекомендуется не позднее 12-го дня цикла начать прием прогестерона.
Если при лечении угрозы ПР препарат комбинируется с β-адреномиметиками, последние могут применяться в меньшей дозе.
Одновременное применение других лекарственных средств может нарушить фармакокинетику прогестерона, вызывая при этом повышение или, наоборот, снижение его концентрации в плазме и, таким образом, приводя к изменению действия препарата.
Препараты, мощно индуцирующие ферменты печени (противоэпилептические средства, барбитураты, Фенилбутазон, Гризеофульвин, Рифампицин, Спиронолактон) способствуют усилению метаболизма прогестерона в печени.
Отдельные антибиотики (в частности, тетрациклины, ампициллины) могут нарушать баланс кишечной микрофлоры, вследствие чего может изменяться энтерогепатический стероидный цикл.
Известно, что указанные лекарственные взаимодействия индивидуальны и могут существенно отличаться у разных категорий пациентов. Однозначно спрогнозировать их возможные клинические проявления нельзя.
Все гестагенные препараты имеют свойство снижать толерантность к глюкозе, из-за чего может возникнуть потребность в повышении разовой дозы пероральных сахароснижающих средств и инсулина у больных сахарным диабетом.
Курение способствует снижению биодоступности прогестерона, алкоголь — ее повышению.
Переноси трехдневных и пятидневных эмбрионов
День забора и оплодотворения ооцита в лаборатории считается нулевым. После этого мужские и женские половые клетки помещаются в питательную среду на сутки для оплодотворения. После оценки полученных результатов из пробирки отбираются диплоидные клетки, которые начинают делиться (бластомеры) и превращаются в эмбрионы. В зависимости от назначенного дня для переноса, несколько эмбрионов культивируются в инкубаторе в течение 2-5 суток.
Обычно для подсадки в полость матки отбираются эмбрионы, которые выращивались в течение 3-х или 5-ти суток. День переноса определяется репродуктологом и зависит от нескольких факторов:
- количества полученных ооцитов;
- репродуктивного возраста пациентки;
- количества ранее проведенных процедур ЭКО;
- подготовленности эндометрия к переносу;
- индивидуальных характеристик пациентки.
Если возраст женщины не превышает 35 лет, для подсадки используют 3-дневные эмбрионы. В завершающем периоде фертильного возраста (более 40 лет) рекомендуется проводить ЭКО пятидневными эмбрионами, так как они обладают более высокой выживаемостью и способностью к имплантации в стенку матки.
Фармакодинамика и фармакокинетика
Фармакодинамика
Эффекты Утрожестана обусловлены свойствами содержащегося в нем прогестерона, который является аналогом естественного биологического прогестерона, вырабатываемого желтым телом яичников после овуляции, а также — у беременных — плацентой.
Под влиянием прогестерона выстилающая полость матки слизистая утолщается и становится секреторной, что способствует закреплению в ней оплодотворенной яйцеклетки и нормальному развитию беременности в дальнейшем.
У беременных женщин прогестерон снижает сократимость и возбудимость мышц матки и фаллопиевых труб.
Блокирует секрецию регулирующих высвобождение ФСГ и ЛГ гормонов гипофиза, подавляет овуляцию и выработку гонадотропинов гипофизом. Андрогенные свойства не обнаруживаются.
Фармакокинетика при приеме внутрь
Плазменная концентрация прогестерона начинает повышаться с первого часа после приема капсул и достигает максимальных значений через 1-3 часа. Спустя час этот показатель составляет 4,.25, спустя два часа — 11.75, спустя четыре часа — 8.37, спустя шесть часов — 2, а спустя восемь часов — 1.64 нг/мл.
Две трети принятой дозы прогестерона метаболизируется в печени. В моче обнаруживаются главным образом прегненолон и прегнандиол (метаболиты идентичны образующимся при физиологической секреции).
Указанные производные прогестерона играют важную роль в образовании и обмене других стероидных гормонов. От 15 до 60% продуктов обмена выводится почками, немногим менее трети — с фекалиями.
Фармакокинетика при интравагинальном применении
Прогестерон при парентеральном введении всасывается в слизистой. Абсорбция быстрая. Плазменная концентрация начинает повышаться с первого часа после применения препарата. Наиболее высоких значений ее уровень достигает через 1-3 часа.
Применение на ночь капсул Утрожестан 100 мг позволяет добиться и поддерживать стабильной и физиологической концентрации прогестерона в плазме, который соответствует таковому в фазе желтого тела (лютеиновой фазе) цикла у женщин с нормальной овуляцией.
Таким образом, лекарство стимулирует адекватное созревание внутренней слизистой матки и способствует нормальной имплантации эмбриона.
Применение дозы, превышающей 200 мг/сут., интравагинальное применение Утрожестана не позволяет достичь плазменного уровня прогестерона, который был бы идентичен таковому в первые 3 месяца беременности.
Продукты обмена в мочи и плазме крови идентичны продуктам обмена, которые обнаруживаются в физиологических жидкостях в ходе образования эндогенного прогестерона.
Около 95% дозы выводится в виде метаболитов (основной — прегнандиол) с мочой.
Исследование вопроса
В сентябре прошлого года в американском журнале Fertility&Sterility (в одном из самых уважаемых и важных для специалистов в области репродукции человека) вышел мета-анализ, включивший 82 статьи и, соответственно, 26726 пациенток. Исследование посвящено изучению эффективности разных режимов прогестероновой поддержки циклов ЭКО.
Согласно данному мета-анализу, прогестероновая поддержка второй фазы цикла в протоколах ЭКО с ПЭ (свежих эмбрионов) повышает вероятность наступления беременности. С 14,7% без гормональной поддержки до:
- 30,7% после приема микронизированного прогестерона («Утрожестана», «Праджисана» или «Ипрожина») внутрь (перорально).
- 36,4% в результате назначения вагинальных форм или дидрогестерона («Дюфастона») внутрь.
- 36,6% после подкожного введения препаратов прогестерона.
- 44,0% в результате введения прогестерона внутримышечно.
7–8% разница в вероятности наступления беременности после ЭКО, это много или мало?
Фармакологические свойства препарата Утрожестан
Фармакодинамика. Фармакологические свойства препарата обусловлены прогестероном — одним из гормонов желтого тела, который способствует образованию нормального секреторного эндометрия у женщин. Вызывает переход слизистой оболочки матки из фазы пролиферации в секреторную фазу, а после оплодотворения способствует ее переходу в состояние, необходимое для развития оплодотворенной яйцеклетки. Снижает возбудимость и сократимость мышц матки и маточных труб. Не обладает андрогенной активностью. Проявляет блокирующее влияние на секрецию гипоталамических факторов высвобождения ЛГ и ФСГ, угнетает овуляцию и секрецию гонадотропных гормонов гипофизом.Фармакокинетика. Пероральное применение. Повышение уровня прогестерона в плазме крови наблюдается с первого часа после приема внутрь. Максимальная концентрация прогестерона в плазме крови наблюдается через 1–3 ч после приема (через 1 ч она составляет в среднем 4,25 нг/мл, через 2 ч — 11,75 нг/мл, через 4 ч — 8,37 нг/мл, через 6 ч — 2 нг/мл, через 8 ч — 1,64 нг/мл). Основными метаболитами прогестерона, определяемыми в плазме крови, являются 20α-гидрокси,d4α-прегнанолон и 5α-дигидропрогестерон. Выводится препарат с мочой в виде глюкуроновых метаболитов, основным из которых является 3α,5β-прегнанедиол (прегнандиол). Эти метаболиты идентичны метаболитам, которые образуются при физиологической секреции желтого тела.
Интравагинально. При интравагинальном применении прогестерон быстро резорбируется слизистой оболочкой. Максимальная концентрация в плазме крови отмечается через 2–6 ч после интравагинального введения и сохраняется на протяжении 24 ч в среднем на уровне 9,7 нг/мл после применения 100 мг утром и вечером. Этот показатель идентичен концентрации прогестерона, которая отмечается во время лютеиновой фазы. При применении в дозах свыше 200 мг/сут концентрация прогестерона аналогична его концентрации в I триместр беременности. Выводится препарат с мочой, в основном в виде прегнандиола. Метаболиты, которые определяются в моче и плазме крови, подобны метаболитам которые появляются при физиологической секреции желтого тела.

Каковы риски приема гормонов при гормонозаместительной терапии?
ЗГТ помогает женщинам легче пройти через менопаузу и предотвратить развитие многих заболеваний, однако, лечение гормонами, как и любыми рецептурными или даже безрецептурными лекарствами, не всегда безопасно.
Известные риски для здоровья при применении ЗГТ включают:
-
- Повышенный риск рака эндометрия. Если у женщины сохранена матка и она не принимает прогестин совместно с эстрогеном.
- Повышенный риск тромбообразования и инсульта (условно). По результатам исследований, у женщин, применяющих ЗГТ в течение 5 лет, в период постменопаузы статистически значимого повышения риска развития инсульта не установлено. Также некоторые исследования показывают, что применение местных препаратов эстрогена в виде вагинального крема и пластыря, может уменьшить риск тромбообразования.
Повышенная вероятность развития заболеваний желчного пузыря/желчнокаменной болезни.
Повышенный риск развития деменции. Если применение гормонозаместительной терапии начинается после того, как женщина находится в менопаузе в течение 10 лет.
Большая часть представленной ниже информации о пользе и рисках гормонозаместительной терапии для сердца и молочной железы основана на исследованиях WHI – одного из крупнейших исследований, проведенных в области гормональной терапии.
Инициатива по охране здоровья женщин (WHI) – это долгосрочное национальное исследование в области здравоохранения, посвященное стратегиям профилактики заболеваний сердца, рака груди, колоректального рака, а также переломов, связанных с остеопорозом у женщин в постменопаузе.
Исследование тестировало влияние гормональной терапии, диетической модификации (DM) и/или добавок кальция и витамина D на здоровье (CaD) женщин. Оно началось в 1993 г., в нем приняло участие 161808 женщин в возрасте 50-79 лет. Начальный период исследования закончился в 2005 году, затем продолжились расширенные исследования WHI (2005-2010, 2010-2020).
Заместительная гормональная терапия
Заместительная гормональная терапия (ЗГТ) проводится в тех случаях, когда у женщины не вырабатываются достаточные уровни собственных гормонов (в менопаузе (менопаузальная гормональная терапия) или после хирургического вмешательства). В таких ситуациях логично «воссоздание» собственного цикла путем введения соответствующих гормонов в первую и вторую фазу цикла.
Препараты прогестерона (в комбинации с препаратами эстрогенов, имитирующих первую фазу цикла) могут рассматриваться для этих целей, однако в современном мире есть множество комбинированных препаратов для ЗГТ (содержащих и эстрогеновый, и прогестиновый компонент), которым и отдается предпочтение в подобных ситуациях.
Виды гормонозаместительной терапии (ЗГТ)
Существует два основных типа HRT:
- Монотерапия эстрогенами (ET). Применяются только препараты эстрогенов. Гинеколог чаще всего назначает низкую дозу эстрогенов, которую женщина получает при ежедневном приеме таблеток или использовании пластыря. Существуют формы выпуска эстрогена в виде вагинального крема, кольца, геля, спрея суппозиториев. Гинеколог назначает препарат с минимальной дозировкой эстрогена, но достаточной для облегчения всех симптомов менопаузы и/или профилактики остеопороза. Этот тип ЗГТ используется, если женщина перенесла гистерэктомию.
- Эстроген/прогестерон гормональная заместительная терапия. Эта форма ЗГТ сочетает в себе комбинацию эстрогена и прогестина (прогестин – синтетическая форма прогестерона). Этот тип HRT используется, если у женщины сохранена матка.
Половые гормоны
К другим типам ЗГТ относятся:
- Применение препаратов, содержащих комбинацию эстрогенов и андрогенов.
- Монотерапия прогестинами.
- Применение только андрогенов.
В России гормонозаместительная терапия с применением андрогенов не используется, так как пока не зарегистрировано ни одного препарата, содержащего андрогены, разрешенного к применению для женщин.
Оценка исследований
На первый взгляд кажется, что 7–8% — это приличная разница, ей никак нельзя пренебречь, и надо использовать все шансы, то есть, поддержка второй фазы цикла внутримышечными инъекциями масляным раствором прогестерона должна присутствовать!
Однако, согласно тому же мета-анализу, назначение прогестерона внутримышечно не обеспечивает никакого преимущества в плане такого важного показателя как take home baby rate (количества родов живыми детьми). Другими словами, беременностей наступает больше, но… потом они все равно теряются, а значит, теряется и весь смысл ежедневных внутримышечных мучений.. Справедливости ради надо сказать, что информации относительно случившихся родов традиционно оказалось гораздо меньше, чем для наступивших беременностей (всего в 10391 из 26726 случаев)
Возможно, при получении информации от исходов всех циклов статистика бы изменилась, но это всего лишь только предположение.
Справедливости ради надо сказать, что информации относительно случившихся родов традиционно оказалось гораздо меньше, чем для наступивших беременностей (всего в 10391 из 26726 случаев). Возможно, при получении информации от исходов всех циклов статистика бы изменилась, но это всего лишь только предположение.
Согласно данному мета-анализу, дополнительное назначение препаратов эстрогенов не обеспечивает никаких преимуществ. Поддержку прогестероном оптимально начинать на следующий день после пункции, а длительность терапии дольше 3х недель не обеспечивает большего количества родов живым плодом. Следовательно, поддержку прогестероном можно отменять сразу после первого УЗИ, а это, согласитесь, хорошая новость!
Лечение преждевременных родов
Преждевременные роды – это роды, произошедшие до 37 недель беременности. Преждевременные роды могу приводить к тяжелейшим последствиям, в частности, смерти ребенка или тяжелым отдаленным последствиям для здоровья малыша. Именно поэтому вопросу изучения способов лечения (или остановки начавшихся) преждевременных родов посвящено огромное количество исследований.
Прогестерон – ключевой «гормон беременности», а потому логичными выглядят попытки его применения у женщины, роды которой начались слишком рано.
Стандартным вариантом лечения преждевременных родов считается применение токолитиков (препаратов, расслабляющих мускулатуру матки и останавливающих/ослабляющих начавшиеся схватки). В ряде исследований были осуществлены попытки применения препаратов прогестерона для лечения преждевременных родов совместно с токолитиками или без них. Несмотря на то, что в отдельных исследованиях был обнаружен эффект от применения прогестерона у женщин с начавшимися преждевременными родами (ослабление схваток, замедление процесса укорочения шейки матки), для включения этой группы препаратов в стандартные протоколы ведения женщин с преждевременными родами, данных все еще недостаточно. И тем более нельзя говорить о том, что препараты данной группы могут заменить стандартную токолитическую терапию при преждевременных родах.
Заключение
Первые дни после переноса подготовленных бластомеров в маточную полость являются самыми ответственными, так как в этот период наблюдается имплантация плодного яйца в эндометрий. Процесс внедрения бластоцисты в стенку матки происходит в течение нескольких дней после процедуры ЭКО. Сама имплантация занимает не более 40 часов, в течение которых пациентки могут ощущать тяжесть в нижней части живота, головокружение и повышение тонуса матки.
ЭКО, ИКСИ, ИМСИ, ПИКСИ,ЭКО-IVM
Самые результативные методылечения бесплодия
Предимплантационная генетическаядигностика (24) хромосомы
Позволяет провести лечение бесплодия максимально комфортно и безопасно
Вспомогательныйлазерный хетчинг
Современное оборудование
Программа отсроченногоматеринства
Индивидуальный подход
Суррогатное материнство
Это не страшно










