Узи на 20 неделе беременности: что смотрят, показатели нормы, расшифровка
Содержание:
- На каком УЗИ определяют пол ребенка?
- Ход сканирования брюшной полости
- История гирудотерапии
- Структура и функции
- Результаты обследования брюшной полости
- О целительном воздействии пиявок на организм человека
- Как измеряют частоту сердечных сокращений
- Играет ли роль длина пуповины?
- Как определить группу крови
- Какие способы определения пола еще существуют?
- Как упражняться?
На каком УЗИ определяют пол ребенка?
В течение 9 месяцев будущим мамам проводят УЗИ 3 раза. Если есть веские показания, гинеколог направит на дополнительное обследование. Исследование проводится для оценки состояния ребенка, а также для выявления возможных патологий развития. При помощи этого метода можно узнать кто появится: мальчик или девочка.
Первая процедура проводится на сроке 12 недель. Она позволяет определить пороки развития. Узнать пол плода на этом сроке еще невозможно. Развитие малыша в этот период уже практически завершилось и половые органы уже можно рассмотреть. Однако не каждый аппарат предоставит возможность врачу определить пол.
Второе УЗИ проводят на 20-22 неделе. Половые органы сформированы, увидеть их уже будет просто. Во время 2 скрининга будут определены размеры плода, частоту сердцебиения, исключают патологии. Ультразвуковая диагностика определит, каким образом расположен плод в матке. Если он отвернут от наружной стенки, определить пол будет сложно.
Узнать пол ребенка на УЗИ можно узнать на сроке с 32 до 36 недели. Во время последнего скрининга исключаются патологии плода, также специалист определяет пол малыша, если сделать это раньше не получилось. На последнем УЗИ специалист получает важные данные перед родами: вес, рост, положение ребенка.
Ход сканирования брюшной полости
Длительная подготовка к процедуре не предусмотрена, но на протяжении двух дней до сеанса рекомендуется «успокоить» кишечник, избавиться от метеоризма. Для этого принимаются специальные препараты, улучшающие пищеварение. С вечера можно принять слабительное средство или сделать клизму, утром в день УЗИ нужно отказаться от завтрака и прийти на сеанс натощак.
В диагностическом кабинете больного просят раздеться до пояса и расположиться на кушетке лежа на спине. По ходу сканирования доктор попросит пациента повернуться на левый/правый бок. Нужно спокойно слушать и выполнять просьбы диагноста. Аппарат представлен в виде цифровой установки с компьютерным монитором и отходящим чувствительным датчиком.
Чтобы не искажать изображения внутренних структур, требуется исключить попадание воздуха между сенсором и кожными покровами. Для этого на исследуемую поверхность наносится гелевое средство, улучшающее скольжение аппарата по коже. Врач водит ручным сенсором по животу, оборудование фиксирует полученные изображения и делает замеры. После завершения сеанса пациент может отправиться по своим делам, так как реабилитация от процедуры не требуется.
История гирудотерапии
История гирудотерапии насчитывает более двух тысячелетий. С помощью пиявок лечились в Древней Греции, Индии, Египте, Китае. Есть легенда, что именно благодаря пиявкам удалось забеременеть от Юлия Цезаря царице Клеопатре. После этого даже на стенах гробниц фараонов Египта стали появляться изображения пиявок.
В Средние века обнаружилось, что гирудотерапия помогает при ожирении
А тогда проблема большого лишнего веса во многих странах была чуть ли не самой важной. При раскопках в материалах старинных библиотек были найдены рукописи, в которых врачи зафиксировали потрясающие результаты: люди худели до 10 кг без труда, а их самочувствие только улучшалось
С помощью пиявок лечили проблемы сердца, головокружения, одышку, бесплодие. Гирудотерапия была так популярна, что пиявок даже вписывали в свои полотна мастера эпохи Возрождения, например Боттичелли.
Расцвет гирудотерапии пришелся на конец 18 – начало 19 века. Ее применяли для лечения почти всего. В этот период пиявок начали разводить в промышленных масштабах и экспортировать между странами. Даже Пирогов считал гирудотерапию сильнейшим методом лечения. Пиявки продавались во всех аптеках.
Однако все это время доктора считали основной «силой» пиявок – эффект кровопускания. И только в 90-е годы 20 века ученые доказали, что не только он отвечает за исцеление. Основной лечебный фактор – слюна пиявки, которая содержит более 15 биоактивных веществ с уникальными свойствами. Самое интересное, что до сих пор ученые так и не смогли синтезировать аналогичное вещество, хотя на исследования и работу по его созданию выделяются сотни миллионов долларов в Англии, Израиле и США. Не помогают даже технологии генной инженерии. Пиявка официально признана лекарством и занесена в российский реестр лекарственных средств. Во всех странах мира гирудотерапию применяют для лечения и профилактики многих заболеваний, а главное достоинство этой методики – в общем оздоровлении без осложнений.
Структура и функции
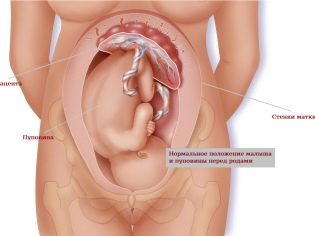
Пуповина представляет собой длинный и очень прочный орган, который одним своим концом соединяется с пупочным отверстием плода, а другим — с плацентой. Длина пуповинного канатика — от 50 до 70 сантиметров и даже больше, именно она позволяет малышу нормально двигаться в матке, совершать перевороты. Более осложняет протекание беременности и опасна в родовом процессе, поскольку ее натяжение в момент рождения малыша может вызвать отрыв и отслойку большого участка плаценты прежде времени.
Толщина пуповины около 2 сантиметров, она прочная и выдерживает существенные нагрузки, по своей структуре напоминая прочную резину.
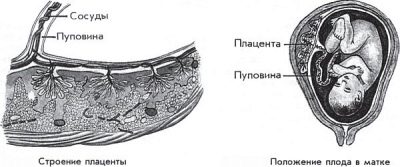
В норме пуповина имеет 3 сосуда. Они расположены внутри канатика. Пупочных артерий — две. Они идут от внутренних подвздошных сосудов. Две пупочных артерии выполняют транспортную функцию — несут к плаценте кровь малыша, насыщенную углекислым газом и продуктами обмена веществ. Плацента помогает вывести ставшие ненужными вещества в кровь матери, чтобы потом они покинули ее организм традиционным путем — с мочой, потом.
Пупочная вена в структуре пуповина одна. Изначально, на ранних стадиях развития плода, их тоже две, но одна потом облитерируется. Задача пупочной вены — нести к малышу кровь, обогащенную кислородом, витаминами, минеральными веществами.

В норме кровоток по сосудам пуповины уравновешен — количество крови обогащенной, поступающей по вене, равно количеству отходящей по артериям крови, выводящей продукты метаболизма и углекислый газ. На 20 неделе беременности скорость кровотока по ним равна почти 35 миллилитрам в минуту. По мере увеличения срока беременности кровоток становится более интенсивным, и к предполагаемому дню родов его скорость составляет уже 230-240 мл в минуту.
Рассчитать срок беременности
Результаты обследования брюшной полости
Скрининг помогает определить область асцита. Чаще всего выпот фиксируется под диафрагмой, в соседнем пространстве селезенки, печени. Также нередки случаи накопления субстрата в нижних отделах. Реже всего асцит размещается между петлями кишечника. Точный объем субстанции определить невозможно, так как на снимках жидкость представлена темными пятнами. Когда патология локализуется в кишечнике, затемнения на снимках разрозненны и смещены.
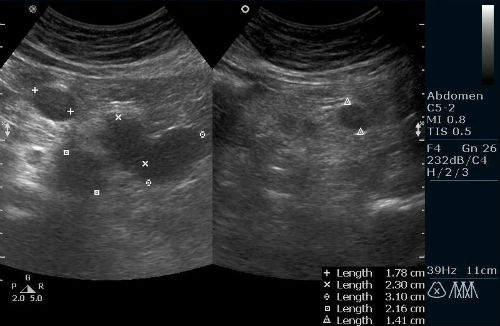 После скрининга результаты готовятся в течение получаса. Время ожидания может затянуться в связи с загруженностью врача или сложностью клинического случая. Обследовать брюшную полость можно в любой клинике, где есть специальное оборудование. Забронировать процедуру без очереди можно на сайте Единого центра записи. Выберите медучреждение из списка, позвоните в консультационную службу, запишитесь на свободную дату и получите скидку на диагностику.
После скрининга результаты готовятся в течение получаса. Время ожидания может затянуться в связи с загруженностью врача или сложностью клинического случая. Обследовать брюшную полость можно в любой клинике, где есть специальное оборудование. Забронировать процедуру без очереди можно на сайте Единого центра записи. Выберите медучреждение из списка, позвоните в консультационную службу, запишитесь на свободную дату и получите скидку на диагностику.
О целительном воздействии пиявок на организм человека
Основой лечебного эффекта гирудотерапии является слюна пиявки, которая содержит большое количество биологически активных веществ, способствующих нормализации внутреннего гомеостаза. К их числу относятся гирудин, ингибиторы трипсина и плазмина, ингибиторы альфа-химотрипсина, химозина, субтилизина и нейтральных протеаз гранулоцитов — эластазы и катепсина С, ингибиторы фактор свертывания крови Ха и калликреина плазмы крови, а также высокоспецифические ферменты — гиалуронидаза, дестбилаза, апираза, коллагеназа. В слюне пиявок также содержатся малоизученные соединения — пиявочные простаноиды, гистаминоподобные вещества и ряд других соединений i Коныртаева Н.Н. Гирудотерапия при болезнях системы кровообращения / Н.Н. Коныртаева // Экология человека. — 2015. — № 6. — С. 57-64. . Главный компонент – гирудин, он предотвращает свертывание крови и стимулирует процесс рассасывания тромбов. Гиалуронидаза – фермент, позволяющий активным веществам проникать глубоко в ткани организма – до 10 см. Он же разрушает соединительную ткань, поэтому способствует рассасыванию рубцов.
Лечение пиявками воздействует на уровне микроциркуляции и складывается из основных трех факторов: рефлекторного, механического и биологического. Механическое действие происходит по принципу лечебного кровопускания. При потере некоторого количества крови разгружает кровоток, освобождаются сосуды, нормализуется давление. Новый приток крови приносит к очагу воспаления кислород и питательные вещества. Благодаря этому снимается отек и утихает боль. Рефлекторное действие сравнимо с воздействием иглорефлексотерапии. Пиявка прокусывает кожу только в биологически активных (акупунтурных) точках, связанных с различными органами и системами тела. Действие гирудина (фермента пиявок) происходит в течение последующих 3 месяцев после пройденного лечения. В течение этого времени будут рассасываться тромбы, происходить замена эритроцитов, омоложение крови.
Гирудотерапия оказывает рефлексогенное, антикоагулирующее, тромболитическое, противоишемическое, антигипоксическое, гипотензивное, иммуностимулирующее, противовоспалительное, аналгезирующее, антисклеротическое, регенераторное действие, вызывает кровоизвлечение, деконгестию внутренних органов, защитный противотромботический эффект, устранение микроциркуляторных нарушений i Тараба Т.С. Гирудотерапия (часть 1): дефиниция, показания, противопоказания / Т.С. Тараба // Вестник Клинической больницы № 51. -2016. — С. 9-13. .
Как измеряют частоту сердечных сокращений
Для получения точных данных относительно частоты пульса плода используют КТГ, ЭКГ, УЗИ и аускультацию.
УЗИ плода и его сердца
На ранних сроках беременности сердцебиение специалист определит при помощи трансвагинального датчика. Уже после 7й недели звук сердца будет слышен и при диагностике трансабдоминальным датчиком (врач проводит им по животу женщины).
«Четырехкамерный срез» сердца плода используют для определения нарушений развития. Нередко именно пороки развития сердца являются причиной снижения или повышения ЧСС. При данном «срезе» врач на УЗИ отлично видит 2 предсердия и 2 желудочка плода.
Если возникают подозрения и количество биений сердца плода не соответствует норме, назначают дополнительные методы исследования.
ЭКГ (эхокардиография)
Проводится данный метод диагностики по показаниям, если при УЗИ были выявлены нарушения: задержка внутриутробного развития плода, работа сердца не соответствует нормам, патологии строения сердца или развития плода. С его помощью можно детально проверить строение сердца, выполнение всех функций и наличие нарушений кровотока во всех отделах сердца.
При ЭКГ используют двух- и одномерное изображение, допплерометрию. Наиболее информативным является период в 18-28 акушерских недель по причине достаточного уровня ИАЖ.
Помимо направления после УЗИ эхокардиографию назначат женщине, если ей больше 38 лет, у нее имеются заболевания эндокринной (сахарный диабет) или сердечнососудистой (врожденный порок сердца — ВПС, к примеру) систем. Гинеколог также может принять решение о проведении ЭКГ, если во время беременности будущая мама перенесла инфекционные заболевания (особенно тяжелые) или она имеет детей с ВПС.
Аускультация сердца плода
На ранних сроках данный метод не применяется ввиду своей не эффективности. Но после 20 недели гинеколог обязательно будет прослушивать сердцебиение плода специальной трубкой (деревянной, пластиковой или алюминиевой) во время каждого осмотра. Во время процедуры будущая мама должна лежать на спине на кушетке.
С каждой неделей врач будет все отчетливее слышать биение сердца плода среди шумов кишечника или сосудов матки. Нередко врачу приходится поискать наиболее благоприятную точку для использования аускультации, т.к. четкость тонов зависеть от положения плода, его движений и предлежания плаценты.
С помощью аускультации можно предположить, как расположен ребенок в утробе. Если лучше всего сердцебиение прослушивается на уровне пупка женщины, то малыш находится в поперечном положении. Если ниже пупка или слева, то ребенок в головном предлежании. Если выше пупка — в тазовом.
Важно, чтобы гинеколог слышал ритмичность стука. Если частота сокращений сердца без ритма, то можно заподозрить гипоксию (в таком случае стук еще становится глуховатым) или врожденный порок сердца
Иногда врач не может прослушать сердцебиение:
- при многоводии или маловодии;
- если плацента находится на передней стенке матки;
- при ожирении у матери;
- если ребенок в данный момент сильно активен.
КТГ (кардиотокография)
Примерно с 32 акушерской недели на первый план выходит довольно эффективный метод диагностики работы сердца — КТГ. Данный способ хорош тем, что в одно время фиксирует работу сосудов матки и плода. Если беременность полностью здоровая и врач не подозревает отклонений, то КТГ беременной женщине могут не делать.
Процедура: будущей маме на живот крепят 2 датчика, с которыми она должна находиться около часа (иногда 30 минут достаточно). КТГ никак не влияет ни на здоровье плода, ни на состояние женщины.
Случаи, когда кардиотокография обязательна для проведения:
- повышенная температура тела матери (выше 38-38,5 градусов);
- на матке есть рубец после оперативного вмешательства;
- беременная страдает от хронических эндокринных или сердечнососудистых заболеваний (синусовой тахикардии);
- гестоз (поздний токсикоз с наличием белка в моче);
- преждевременные роды или переношенная беременность;
- во время родов используют, когда назначена стимуляция родовой деятельности;
- маловодие или многоводие;
- ЗВУР плода (внутриутробная задержка развития);
- допплерометрия выявила нарушения кровотока в артериях;
- раннее созревание плаценты;
- гинеколог при аускультации наблюдает замедление, ускорение ритма, другие нарушения.
Если ЧСС плода в ответ на сокращения матки становится реже, это может свидетельствовать о нарушениях в маточно-плацентарном кровотоке и гипоксии плода. Особенно опасно уменьшение частоты сокращений до 70 и меньше в течение 1 минуты.
Играет ли роль длина пуповины?

Средняя длина пуповины составляет 50-60 см. Отклонение от этих цифр в ту или другую сторону может быть чревато для малыша. Слишком длинная пуповина часто обвивается вокруг ребенка. К счастью, в большинстве случаев эти обвития нетугие. Петли длинной пуповины могут выпасть из матки в процессе родов (при тазовом предлежании), что станет угрозой для жизни крохи.
Слишком короткая пуповина (меньше 40 см) тоже влечет за собой опасности. Это может стать причиной неправильного расположения малыша в матке, тугого обвития вокруг шеи и/или преждевременной отслойки плаценты. Данные состояния также представляют для ребенка опасность.
Иногда длина пуповины в целом нормальная, но из-за обвития или формирования узлов ее свободный конец становится коротким, что может привести к осложнениям в родах. К сожалению, определить длину пуповины до рождения ребенка на свет невозможно.
Как определить группу крови
Существующие на сегодняшний день способы установления группы крови далеки от совершенства. Все они подразумевают доставку образцов в лабораторию и занимают не менее 20 минут, что может быть весьма критично в определенных условиях. Три года назад в Китае разработали экспресс-тест, способный определить группу вашей крови всего за 30 секунд даже в полевых условиях, но пока он широко не применяется в медицине, поскольку имеет сильную погрешность.
Для определения группы кровь берут из вены
Скорость тестов на группу крови является одной из главных проблем. Попади человек в аварию, случись с ним несчастный случай – его группу крови необходимо будет установить, чтобы спасти ему жизнь. В случае же, если данных по пострадавшему нет, придётся ждать еще 20 минут, и это при условии, что лаборатория находится под рукой.
Поэтому врачи настоятельно рекомендуют либо запомнить свою группу крови (такой тест как минимум делают в детстве, в больницах и даже на призывной комиссии в армию), либо записать ее. Вон на айфоне есть приложение «Здоровье», куда можно внести информацию о себе, включая рост, вес и группу крови. На случай, если вы окажетесь без сознания в больнице.
Раздел «Медкарта» в приложении «Здоровье»
На сегодняшний день в мире используют 35 систем определения группы крови. Наибольшее распространение, в том числе в России, получила система ABO. По ней кровь делится на четыре группы: А, В, О и АВ. В России им для удобства использования и запоминания присвоены номера — I, II, III и IV. Между собой группы крови отличаются содержанием в плазме крови и эритроцитах особенных белков. Эти белки не всегда совместимы между собой, и если несовместимые белки соединить, они могут склеивать эритроциты и разрушать их. Поэтому существуют правила переливания крови, чтобы переливать кровь только с совместимым типом белков.
Для определения группы крови ее смешивают с реагентом, содержащим известные антитела. На основу наносят три капли крови человека: к первой капле добавляют реагент анти-А, к другой капле — реагент анти-В, к третьей – реагент анти-D. Первые две капли используются, чтобы определить группу крови, а третья — для выявления резус-фактора. Если эритроциты не склеились в ходе опыта, значит, группа крови человека совпадает с типом анти-реагента, который в нее добавили. Например, если в капле, куда добавили реагент анти-А, частички крови не слиплись, значит у человека группа крови А (II).
1 группа крови
Первая (I) группа крови, она же группа O. Это самая распространенная группа крови, она выявлена у 42% населения. Ее особенность в том, что на поверхности кровяных телец (эритроцитов) нет антигена A или антигена B.
Поскольку в I группе нет антигенов, долгое время считалось, что человек с I группой крови «универсальный донор» – мол, она подойдет к любой группе и «приспособится» к антигенам на новом месте. Сейчас медицина отказалась от этого понятия, поскольку были выявлены случаи, когда организмы с другой группой крови все равно отвергали I группу. Поэтому переливания производятся почти исключительно «группа в группу», т. е. у донора (от кого переливают) должна быть та же группа крови, что и у реципиента (кому ее переливают).
Человека с I группой крови ранее считали «универсальным донором»
2 группа крови
Вторая (II) группа крови, она же группа A, означает, что на поверхности эритроцитов находится только антиген А. Это вторая по степени распространения группа крови, она есть у 37% населения. Если у Вас группа крови А, то вам нельзя, например, переливать кровь группы В (третья группа), ибо в таком случае в вашей крови имеются антитела, которые борются против антигенов В.
3 группа крови
Третья (III) группа крови — группа B, которая противоположна второй группе, так как на кровяных тельцах присутствуют исключительно антигены B. Она присутствует у 13% людей. Соответственно, если перелить человеку с такой группой антигены типа A, они будут отторгнуты организмом.
4 группа крови
Четвертая (IV) группа крови в международной классификации называется группа AB. Это означает, что в крови есть как антигены A, так и антигены B. Считалось, что если у человека такая группа, ему можно переливать кровь любой группы. Из-за наличия обоих антигенов в IV группе крови нет белка, который склеивает эритроциты — это главная особенность данной группы. Поэтому эритроциты крови человека, которому делают переливание, не отталкивают четвертую группу крови. И носителя группы крови АВ можно назвать универсальным реципиентом. По факту медики стараются редко прибегать к этому и переливать только ту же самую группу крови.
На самом деле для четвертой группы в этом нет ничего критичного — главное перелить кровь с тем же резус-фактором.
Наглядное отличие групп крови
Какие способы определения пола еще существуют?
Будущие родители часто задаются вопросом о том, существуют ли более точные методы определения пола. В наше время такие методы существуют. Прежде всего, это тест ДНК. Он определяет половую принадлежность плода с вероятностью до 99%. Проводить такой метод можно после 8 недели беременности. Однако тест ДНК имеет большой недостаток – высокую стоимость.
Существуют также и инвазивные методы определения пола. Они проводятся при помощи специальных хирургических инструментов, которыми берут частичку кожи или небольшое количество крови плода. Такой анализ с высокой точностью определяет не только пол, но и наличие патологий.
Подобный вид диагностики проводится только при наличии весомых показаний, так как он очень травматичен. Интерес родителей не должен стать причиной нанесения вреда здоровью малыша.
Как упражняться?
В этой области единомыслие между специалистами не достигнуто, что неудивительно. Они проводят исследования на малых выборках (в группе может быть менее 10 человек), а контроли не убедительны. Обычно контрольная группа не делает определенных упражнений, но что они вообще делают, неизвестно. Основная масса наблюдений касается женщин во время беременности и после родов. В разных исследованиях участвуют пациентки с разной степенью ДПМ и выполняют разные упражнения, что затрудняет анализ, а данные противоречивы.
Не все
считают физическую нагрузку полезной пациенткам с ДПМ.
что от упражнений ни пользы, ни вреда, и не видят связи между регулярными тренировками и ДПМ.
Согласно
сокращение абдоминальных мышц способствует сближению прямых мышц живота, особенно в области пупка. Поэтому укрепление абдоминальных мышц полезно. Вопрос в том, какие именно мышцы нужно укреплять: прямые или поперечные.
считают, что нагружать нужно поперечные мышцы. Не только беременным и родившим женщинам, но вообще всем людям с ДПМ
для укрепления кора и втягивание живота. Специалисты предполагают, что
увеличивает механическую нагрузку на белую линию, что стимулирует образование коллагена. В результате белая линия укрепляется и восстанавливает свои функции. Есть
о том, что нагрузка на поперечные мышцы в течение 12 недель приводит к сужению расстояния между прямыми мышцами живота, возможно, из-за ремоделирования соединительной ткани. Для укрепления поперечных мышц живота рекомендуют пилатес и специальные
упражнений для втягивания пупка и мышц живота.
которые назначали пациенткам 4-месячный курс упражнений, направленных на усиление мышц тазового дна и живота (сжатие мышц тазового дна в пяти позициях, втягивание пупка стоя на четвереньках и лежа ничком, полупланка, подъемы корпуса), результата не добились. Но и эти данные требуют проверки.
Приверженцы укрепления поперечных мышц
женщинам избегать скручиваний, чтобы не растянуть белую линию и не ослабить брюшную стенку. Однако у них есть оппоненты. Они
что нагрузка на поперечные мышцы
расстояние между прямыми мышцами живота по всей длине белой линии. Чтобы его уменьшить, нужно нагрузить прямые мышцы, то есть делать
В то же время скручивания считают фактором риска развития диастаза. Помимо скручиваний, пациенткам советуют
вызывающих выпячивание брюшной стенки и упражнений, затрагивающих косые мышцы живота, подъемов ног в положении лежа, подъемов корпуса, подъема тяжестей, а также сильного кашля, если живот ничем не поддержан.
Может быть, со временем ученые придут к согласию. Недавно
Квинслендского университета (Австралия) под руководством Пола Ходжеса просили 26 пациенток с ДПМ и 17 здоровых участниц выполнять скручивания и напрягать поперечные мышцы, а сами с помощью ультразвука измеряли расстояние между прямыми мышцами в двух точках выше пупка. Чтобы выполнить скручивание, испытуемые, лежа на спине, медленно и плавно поднимали голову и шею над верхним краем лопатки. При этом поперечные мышцы они не контролировали. На втором этапе участницы сокращали поперечные мышцы, не затрагивая косые — им подробно объясняли, как это делать.
Оказалось, что при скручивании прямые мышцы сокращаются и расстояние между ними уменьшается, но белая линия при этом собирается гармошкой (рис. 6). Напротив, при втягивании пупка, которое активирует поперечные мышцы, щель между прямыми мышцами расширяется. Зато при этом напрягается и практически не деформируется белая линия. Исследователи предположили, что, комбинируя оба упражнения, то есть, напрягая поперечные мышцы перед скручиванием, можно будет и прямые мышцы усилить, и белую линию от деформации уберечь, и восстановить брюшную стенку.
Клиницисты считают, что главное при ДПМ — соединить разошедшиеся прямые мышцы и улучшить внешний вид пациента. Скручивания позволяют сблизить мышцы, но деформированная белая линия, скорее всего, будет плохо выполнять свои функции (это предположение предстоит проверить). От такого результата немного пользы. И внешний вид, откровенно говоря, не очень — между валиками передних мышц заметна борозда. Если предварять скручивание напряжением поперечных мышц, талия получается не такая узкая, как после скручивания, зато гладенькая.
Реабилитация при ДПМ, по мнению австралийских ученых, не должна сосредотачиваться исключительно на сужении расстояния между мышцами, надо еще думать о функциях белой линии. Впрочем, результаты этого небольшого исследования предстоит проверить.
Так какие же упражнения помогут предотвратить и вылечить ДПМ? Науке это неизвестно. Но она старается выяснить.