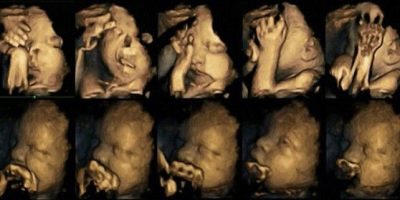
Расшифровка узи на 20 неделе беременности
Содержание:
- Второй скрининг
- Как подготовиться к УЗИ и какие особенности имеет процедура?
- УЗИ в 3 триместре беременности (3 скрининг)
- Возможные осложнения
- Внешний вид
- Показания и противопоказания
- УЗИ, таблица
- Пренатальный скрининг 1 триместра
- Показатели
- Что происходит на 20 неделе беременности
- На каком сроке выполняют 2-й скрининг
- УЗИ и безопасность вашего малыша.
- Фото УЗИ ребенка на 12 неделе беременности
- Нормы показателей УЗИ плода второго триместра в сводной таблице
- Расшифровка результатов исследования
Второй скрининг
Его проводят, даже если проблем и жалоб при вынашивании ребенка нет. На этом этапе определяют, в какие группы риска попадает плод, есть ли осложнения, отклонения в хромосомах, врожденные патологии. Проводить исследование желательно начиная с 16 недели, а при оценке результата учитываются данные первой диагностики.
На основании информации, полученной при скрининге и данных из анкеты, которую заполняет будущая мама, врач с помощью аналитических компьютерных программ уточняет сроки беременности, делает выводы о рисках. При необходимости беременную направляют на дополнительную консультацию у генетика.
Второе исследование может быть ультразвуковым, лабораторным (биохимия) или комбинированным, в зависимости от показаний.
УЗИ-исследование
Проведение обязательно для беременных из группы риска и желательно для всех, в особенности работающих на «тяжелых» производствах или принимавших препараты, не рекомендованные при беременности. На этом сроке плод уже заметно больше, что позволяет исследовать:
- лицо плода — как развиваются глаза и уши, какой размер у костей носовой части, нет ли расщелин в ротовой полости и других отклонений;
- расстояние от ребенка до маточных стенок — измеряя его, определяют индекс амниотической жидкости (значение зависит от срока);
- вес плода — на 16 неделе он при нормальном развитии составляет примерно 100 г, а на 20 уже 300 гр;
- размер тела (исследование называется фетометрией) — на сроке исследования он стандартно составляет 11-17 см;
- строение органов, степень сформированности легких, количество пальцев на руках и ногах;
- пуповину — наличие двух артерий и вены, однородность структуры, место прикрепления к матке;
- пол ребенка — но степень точности может отличаться.
Также во время УЗИ-скрининга оценивается состояние, толщина, зрелость плаценты, ее местонахождение — нормальным считают закрепление сзади матки, у маточного дна. Положение по передней стенке создает риски растяжения, отслойки, предлежания.
Также проверяют уровень околоплодных вод. Их объема при нормальном течении беременности достаточно для проведения качественного абдоминального исследования. После того как врач снимет данные с помощью датчика, он обрабатывает результаты, сопоставляет информацию с таблицами стандартных значений. Точность диагностики определяется характеристиками аппарата УЗИ, положением плода и т.д.
Анализ крови
Результаты ультразвукового исследования подкрепляют скрининговым анализом крови, если были выявлены отклонения, но даже при показателях на уровне нормы желательно его провести. На этом сроке появляются три важные новые характеристики — концентрация свободного эстриола, b-ХГЧ и белок АФП — поэтому тест называют тройным. Иногда рекомендуют и четверной, добавляя исследование уровня ингибина А.
При подготовке к скринингу стоит за несколько дней исключить из рациона морепродукты, цитрусовые, жирные и копченые блюда, ограничить фрукты и сладкое. Кровь сдают натощак, последний прием пищи — за 10-12 часов до исследования. Если на этом этапе беременности не сделать анализ, чтобы сопоставить данные с предыдущими исследованиями, позже его проведение малоинформативно. В таком случае проводят допплерометрию и КТ, оценивая, как снабжается кровью плод, пуповина и плацента.
О чем говорят результаты
Второй ультразвуковой скрининг в сочетании с данными первого дает информацию о наличии/отсутствии генных патологий, опасности которых определяется по МоМ. Норма — 0,5-2,0, со степенью риска 1:380 и выше по второму числу. Если оно ниже значения, велика опасность патологий.
Скрининговый анализ крови дает информацию о вероятности:
- формирования синдромов Дауна, Клайнфельтера или Эдвардса — при самом неблагоприятном развитии событий на этом этапе, как правило, идет речь не об аборте, а об искусственных родах;
- пороков нервной трубки, ЦНС;
- гипоксии и других отклонениях от нормального течения беременности.
Результаты могут косвенно свидетельствовать об обострении в протекании беременности — изменении структуры плаценты и т.д. При высоких рисках пациентку направляют на дополнительные исследования.
Как подготовиться к УЗИ и какие особенности имеет процедура?
На 20 неделе УЗИ проводят наружным методом. Врач может рассмотреть плод через брюшную стенку. Вагинальный датчик на таком большом сроке используется редко: обычно его применяют из-за ожирения беременной, а также при подозрениях на угрозу преждевременных родов и прочие патологии.
Во время второго скрининга процедура не проводится на смотровом кресле. Никакой специальной подготовки к прохождению обследования соблюдать не нужно. Не нужно употреблять большой объем жидкости, ограничивать себя в еде. Матка имеет большие размеры, а кишечник располагается далеко, поэтому обзор для врача открыт.
УЗИ в 3 триместре беременности (3 скрининг)
3 скрининг при беременности проводится на сроке 30–34 недель для оценки роста и развития плода и диагностики поздно манифестирующих ВПР.
Показатели, которые подлежат исследованию:
- предлежание плода (головное – оптимальный вариант; тазовое или поперечное может стать причиной кесарева сечения);
- фетометрия плода (вес, размер конечностей, окружность головы, строение внутренних органов и др.);
- наличие обвития пуповиной;
- плацента (локализация, структура, степень зрелости);
- оценка состояния матки и родовых путей.
В современной УЗИ диагностике существует еще 2 вида исследования, которые дают наиболее полную картину о состоянии плода:
– УЗДГ (ультразвуковая допплерография маточно – плацентарного кровотока) – при проведении оценивается кровоток в маточный артериях и артериях пуповины и СМА плода . Исследование позволяет выявить патологию плаценты (отслойку) и оценить состояние гипоксии (недостатка кислорода) плода. Проводится в 3 триместре по показаниям.
– ЭХО – КГ (УЗИ сердца плода) – исследование позволяет вовремя выявить врожденные пороки сердца малыша. Проводится во 2 триместре беременности, начиная с 20 недели. Данное УЗИ назначается так же дополнительно по показаниям.
Безопасно ли УЗИ исследование при беременности?
Исследование в стандартном двухмерном режиме абсолютно безопасно для плода и будущей мамы, его можно проводить столько раз, сколько назначит Ваш акушер – гинеколог. Вопрос лишь в сроках проведения, ведь неспроста существуют определенные недели беременности, в которые рекомендуется проходить обследование.
Таким образом, хочется отметить, что пренатальный УЗИ скрининг – важный и безопасный этап диагностики при беременности, который даст информацию о состоянии будущего малыша и поможет вовремя выявить отклонения от нормы.
Все виды УЗИ исследований вы можете пройти в нашей клинике «МедМикс Плюс» на аппарате экспертного класса Voluson (GE Heathcare США).
Возможные осложнения
Двадцатая неделя беременности – относительно спокойное время для здоровья матери. Но и на этом сроке могут развиваться патологии, заметно усложняющие течение гестации.
Истмико-цервикальная недостаточность
Такой диагноз ставится, если по данным УЗИ на сроке 16-24 недель беременности длина шейки матки составляет менее 25 мм. Это состояние опасно тем, что провоцирует выкидыш или преждевременные роды. Возникает в результате хирургической травмы или врожденных генетических заболеваний. При короткой шейке матки эффективна гормональная терапия, ношение пессария, наложение швов.
Предлежание плаценты
В норме плацента обычно располагается по задней стенке матки или в области дна, иногда – на передней стенке. Здесь она получает лучшее кровоснабжение и защищена от случайных травм. О предлежании говорят, если плацента находится в нижних отделах матки и частично или полностью закрывает область внутреннего зева. Бывает также и низкая плацентация, когда плацента не перекрывает зев, но располагается ниже, чем должно быть в норме.
Такое осложнение встречается всего в 1% случаев и обычно развивается на фоне воспалений эндометрия после оперативных вмешательств, многократных сложных родов, миомы матки.
Поздний токсикоз, или гестоз
Возникает после 20 недели беременности. Его симптомы – это отечность, повышение артериального давления и наличие белка в моче. Состояние считается опасным и требует лечения в стационаре. Чтобы предупредить его развитие, не пропускайте плановые приемы у гинеколога, вовремя сдавайте анализ мочи, контролируйте самостоятельно давление.
Внешний вид
Малыш выглядит очень забавно. Он уже напоминает некоторыми своими чертами взрослого человека, но в миниатюре. У ребенка существенно изменяются пропорции тела. Его голова уже не кажется такой огромной относительно тела. Удлиняются руки и ноги. У ребенка уже хорошо определяются стопы и ладошки, на которых можно различить маленькие пальчики. На каждом из них есть свой особый уникальный кожный рисунок, образующий отпечаток. У малыша уже хорошо различается маленький носик, лоб, щеки. Глаза снаружи прикрывают веки. Над глазными щелями растут маленькие бровки. У плода даже есть коротенькие реснички.
Практически все его тело покрыто пушковыми волосами. Структура их довольно тонкая. Снаружи кожу покрывает особая первородная смазка. Образуется она посредством смешивания секрета потовых и сальных желез, которые уже функционируют у малыша, со слущенным эпителием. По цвету первородная смазка, как правило, белесая с небольшим желтоватым оттенком. Она сохранится на коже ребенка до самых родов.
Показания и противопоказания
УЗИ в двадцать недель гестации проводится всем женщинам. Показание только одно – беременность. Если по каким-то причинам обследование проводилось в –19 недель, то при отсутствии необходимости контроля за состоянием мамы или малыша УЗИ в 20 недель не проводится.
Относительное противопоказание – аллергия на латекс, из которого изготовлен презерватив, надеваемый на УЗ-датчик. В таком случае нужно предупредить врача заранее.
Нежелание женщины обследоваться по личным соображениям – единственное условие, по которому не проводится УЗИ в 20 недель беременности. В таком случае отказ оформляется письменно и подклеивается к медицинской документации.
К просмотру медицинский видеообзор про данный срок беременности:
УЗИ, таблица
| Показатели | Норматив |
| Вес | 315–400 г |
| Рост | 16–24 см |
| Бипариетальный размер | 43–52 мм |
| Голова, окружность | 155–186 мм |
| Живот, окружность | 124–160 мм |
| Бедренная кость, длина | 30–37 мм |
Допплерометрия
| Показатели | Норма |
| ЧСС | 120–160 в мин. |
| Индекс резистентности плаценты | 0,38–0,7 |
| Индекс резистентности в артериях пуповины | 0,65–0,84 |
| Систолодиастолическое отношение в пуповинной артерии | 3,86–3,95 |
| Систолодиастолическое отношение в маточной артерии | 1,92–1,98 |
По окончании исследования описывается подробно состояние органов: головного мозга, камеры сердца, легких, количество пальцев, развитие почек, кишечника. Делается соответствующее заключение.
Пренатальный скрининг 1 триместра
По правилам пренатальный скрининг 1 триместра делается на сроке 10-13 недель. К 10-й неделе эмбрион становится плодом, вокруг которого образуется плацента. У малыша уже заложены все внутренние органы, и можно услышать биение его сердечка. Пренатальный скрининг 1 триместра заключается в 2 процедурах: изучение показателей крови и УЗИ плода.
Пренатальный биохимический скрининг: анализ крови
Это важнейшая и очень информативная процедура, пройти которую нужно каждой беременной женщине.
- Биохимический анализ венозной крови.Генетические исследования проводятся по маркёрам, последовательности ДНК-цепочки. Скрининг трисомий 13, 18 и 21 выявляет неправильное сочетание генов, полученное в момент деления половой клетки и превращения оплодотворённой яйцеклетки в эмбрион. Больной ребёнок наследует не две хромосомы, а три, что мешает его физическому и умственному развитию в дальнейшем. При лишней 13-й хромосоме развивается синдром Патау, при 18-й и 21-й хромосомах — синдромы Эдвардса и Дауна. Если скрининг трисомий подтверждает наличие аномалий, женщине проводят биопсию хориона — исследование ворсинок, покрывающих оболочку плода. Это исследование дает точный ответ на вопрос, есть ли у ребенка генетическая патология.
- Определение уровня гормонов беременности.Когда плод имплантируется в матку, резко возрастает уровень гормона хронического гидротропина человека. Если у мамы не выявлен сахарный диабет или многоплодная беременность, значительное повышение ХГЧ свидетельствует о наличие патологий у плода.
- Определение уровня плацентарного лактогена.Это гормон, вырабатываемый плацентой, защищает плод: понижает уровень глюкозы, продуцирует аминокислоты, а также подавляет иммунитет, если организм матери не воспринимает будущего малыша как «родного» — т.е. организм женщины отторгает плод. Понижение и повышение уровня плацентарного лактогена свидетельствует об аномалии развития беременности.
- Определение уровня свободного эстриола.Его концентрация — точный маркер наличия патологий у малыша, например, если родители являются близкими родственниками. Понижение эстриола указывает на гидроцефалию, анэнцефалию (отсутствие головного мозга) у ребёнка, синдромы Дауна, Патау и Эдвардса, другие нарушения
- Определение уровня белка РАРР-А.Этот плазменный белок вырабатывается в большом количестве только во время беременности. По уровню белка РАРР-А судят о возможном самопроизвольном прерывании беременности, хромосомных нарушениях у плода и пр.
- Уровень ингибина А.Показатель повышается в 2 раза при наличии синдрома Дауна у малыша. Это тоже плацентарный гормон (гидропротеин), по которому судят о развитии беременности.
Все анализы проводятся натощак. Перед процедурой женщине нужно выспаться, избегать стрессов и настроиться на позитив.
УЗИ-диагностика плода при пренатальном скрининге в 1 триместре
УЗИ на ранних сроках проводят методом двухмерной илитрехмерной эхографии. Несмотря на то, что размеры плода составляют ещё всего несколько сантиметров, УЗ — диагностика очень информативна
Например, только в этот период можно выполнить важное исследование — УЗИ воротниковой зоны плода. Избыток лимфатической жидкости в воротниковой зоне указывает на возможное развитие аномалий — это сигнал, что маму необходимо обследовать более тщательно
После 13-й недели беременности лимфатическая система полностью формируется, и лимфа поступает в кровь, растекаясь по всему организму.
УЗИ показывает количество эмбрионов, точный срок беременности, размеры плода, его размещение в матке, приблизительное очертание скелета, выявляет правильное положение органов, симметричность развития головного мозга, пропорциональность развития костей. Также доктор изучает строение носовой кости — признак, исключающий синдром Дауна.
Показатели
Общие данные УЗ-заключения
- Сколько плодов (указывается число и взаиморасположение).
- Предлежание (какая крупная часть плода находится ближе к плоскости выхода из матки: головная/тазовая/предлежащая часть отсутствует. Малыш еще маленький, поэтому в дальнейшем может поменять свое положение).
- Положение плода (продольное/косое/поперечное).
Продольное положение плода – ось тела плода совпадает с осью матки. Поперечное положение плода – ось плода перпендикулярна оси матки. Косое положение плода – среднее между продольным и поперечным положениями.
- Состояние мышечного слоя матки (есть ли гипертонус, возможна ли угроза прерывания).
- Обвита ли шея плода пуповиной
- Состояние околоплодных вод (признаки много- или маловодия, присутствие взвеси в околоплодных водах
- Локализация плаценты (нижний край расположен на расстоянии не менее 7 см от внутреннего зева)
- Длина шейки матки.
- Зев наружный и внутренний, состояние (норма: на 20 неделе оба закрыты).
Что происходит на 20 неделе беременности
На 20-ой неделе беременности активно увеличивается матка, а с нею живот. У будущей мамы практически полностью исчезает талия, живот становится более округлым и выпирающим вперед. В этот период времени в ее организме происходят сильные гормональные изменения. Такие изменения могут повлечь за собой непредсказуемые последствия. Если в первые месяцы беременности женщина могла столкнуться с такими неприятностями, как повышенная ломкость ногтей, ухудшение состояния кожи, выпадение волос, то сейчас все приходит в норму.
Некоторые будущие мамы к концу 20 недели впервые сталкиваются с одышкой или нехваткой воздуха, которые возникают вследствие сдавливания маткой диафрагмы. Одышка обычно появляется при длительной или быстрой ходьбе, физических нагрузках на организм. В целом она не является отклонением от нормы и не должна вызывать беспокойства.
С течением времени смещается центр тяжести тела женщины, в результате изменяется походка будущей мамы. Также у нее постепенно увеличивается грудь, беловатые выделения из сосков наблюдаются все чаще. В норме они не сопровождаются болью и не причиняют больших неудобств. Эти выделения – молозиво, вырабатываемое под влиянием гормонов, его появление свидетельствует о том, что организм женщины готовится к кормлению ребенка сразу после его появления на свет.
За 20 неделю женщина набирает в среднем от 3 до 5 кг, что обусловлено быстрым ростом плода и полноценным питанием. Превышения этой нормы специалисты рекомендуют не допускать. Лишний вес не пойдет на пользу ни матери, ни ребенку.
К проблемам, с которыми может столкнуться будущая мама на 20 неделе беременности, относятся расстройства пищеварения, запоры, нарушение мочеиспускания. Все они обусловлены сдавливанием маткой внутренних жизненноважных органов. У некоторых женщин в этот период времени могут наблюдаться незначительное ухудшение зрения, отеки нижних конечностей, отмечается чрезмерная пигментация кожи.
На каком сроке выполняют 2-й скрининг
Обследование проводят после 14-й недели. Но в зависимости от графика посещений врача будущей мамой или других факторов его могут перенести на некоторое время. Информативным будет обследование, проведенное до 27-й недели, но с его выполнением лучше не затягивать.
По статистике, с 24-й недели у женщин, страдающих избыточным весом и имеющих предрасположенность к сахарному диабету, повышается риск развития гестационного диабета. Его раннее выявление снижает риск прогрессирования болезни, помогает защитить мать и ребенка от опасных последствий: преждевременных родов, развития преэклампсии и осложнений при появлении малыша на свет.
В этот период можно выявить проблемы в развитии плода, в том числе врожденные пороки сердца, опухоли внутренних органов. Раннее обнаружение тяжелых патологий позволяет своевременно информировать о них родителей, которые могут взвешенно принять решение о целесообразности сохранения беременности.
pixabay.com  / 
УЗИ и безопасность вашего малыша.
Фактически, единственное, что волнует будущих мам, это то, как УЗИ подействует на ребенка. Каждая хочет обеспечить защиту своему малышу, поэтому вопросы: «Безопасно ли это? Каковы ближайшие и отдаленные последствия процедуры?» – врачи слышат часто.
Многочисленные исследования млекопитающих говорят о том, что при воздействии ультразвуком в тканях и клетках не происходит никаких патологических изменений. Эмбрионы лабораторных животных и хромосомы живых клеток не претерпевают сколько-нибудь заметных негативных последствий.
Вот почему врачи ВОЗ рекомендуют каждой женщине проходить УЗИ в период беременности. Это не навредит ни маме, ни ребенку. И тем выше будет ваш шанс родить здорового малыша!
В нашем центре УЗИ беременных проводится с использованием самой современной аппаратуры. Вы сможете не только воочию убедиться, что ваш ребенок развивается, как следует, но и получить на память документальное подтверждение этому в виде цветного фото с экрана сканера или видеозаписи.
Фото УЗИ ребенка на 12 неделе беременности
Это очень важный период, поскольку гинеколог направляет женщину на первый скрининг. Он включает УЗИ и биохимический анализ венозной крови на гормоны. Ультразвуковое исследование в это время очень информативно и позволяет определить ряд врожденных патологий.
Визуально на фото видны такие особенности плода:
- хорошо просматриваются глаза (они обычно закрыты), нос малыша и другие черты лица;
- ребенок может открывать рот и глотать околоплодные воды;
- размеры плода все еще непропорциональны, но все части тела сформированы;
- в области половых органов происходит гипотрофия мошонки у мальчиков или гипертрофия половых губ у девочек (по этим признакам можно определить пол);
- движения плода хаотичные.
Скрининг на 12 неделе позволяет определить ряд патологий внутриутробного развития. Для этого аппарат УЗИ проводит ряд автоматизированных замеров. На основе этих измерений производят оценку формирования плода.
В этот период обязательно определяют такие параметры:
- длина плода;
- длина бедра;
- окружность живота;
- обхват головы;
- копчико-теменной размер (КТР) – длина от темечка до копчика;
- бипариетальный размер (БПР) – размер от одного виска до другого;
- толщина воротникового пространства;
- объем грудной клетки;
- вес плода (рассчитывается исходя из замеров).
Сопоставить эти данные и выявить патологию может только врач. Если специалист подозревает врожденное заболевание, назначают дополнительный хромосомный анализ.
Нормы показателей УЗИ плода второго триместра в сводной таблице
|
Срок |
БПР |
ЛЗР |
ОЖ |
ДП |
ДГ |
ОГ |
ЧСС |
ДгРК |
ДБ |
|
20 недель |
От 43 до 53 мм |
От 56 до 68 мм |
От 124 до 164 мм |
От 26 до 34 мм |
От 26 до 34 мм |
От 154 до 186 мм |
120-160 уд/мин |
Около 48 мм |
От 29 до 37 мм |
|
21 неделя |
От 46 до 56 мм |
От 60 до 72 мм |
От 137 до 177 мм |
От 29 до 37 мм |
От 29 до 37 мм |
От 166 до 200 мм |
120-160 уд/мин |
Около 50 мм |
От 32 до 40 мм |
|
22 недели |
От 48 до 60 мм |
От 64 до 76 мм |
От 148 до 190 мм |
От 31 до 39 мм |
От 31 до 39 мм |
От 178 до 212 мм |
120-160 уд/мин |
Около 53 мм |
От 35 до 43 мм |
|
23 недели |
От 52 до 64 мм |
От 67 до 81 мм |
От 160 до 201 мм |
От 34 до 42 мм |
От 34 до 42 мм |
От 190 до 224 мм |
120-160 уд/мин |
Около 56 мм |
От 37 до 45 мм |
|
24 недели |
От 56 до 67 мм |
От 71 до 85 мм |
От 172 до 224 мм |
От 36 до 44 мм |
От 36 до 44 мм |
От 201 до 237 мм |
120-160 уд/мин |
Около 60 мм |
От 40 до 48 мм |
Третий триместр
Последнее плановое исследование ультразвуком – самое объемное и состоит из измерения и изучения таких данных плода:
- БПР – бипариетального размера головки ;
- ЛЗР – лобно-затылочного размера;
- ОГ – окружности головы;
- ОЖ – окружности живота;
- ДГ – длины голенной кости;
- ДБ – длины бедренной кости;
- ДП – длины плечевой кости;
- Роста – 430 -470 мм;
- Веса – 1400 – 2400 грамм;
- Ядра Беклара – при нормальном развитии менее 5 мм;
- Толщины последа;
- Зрелости детского места;
- Размещения плаценты, ее предлежания и наличие отслойки;
- ИАЖ – количества околоплодных вод – нормой считают 1- 1,5 л;
- Длина шейки – нормальным показателем считается от 30 до 35 мм.
Расшифровка результатов исследования
Во время исследования специалист оценивает несколько параметров. Норма показателей выглядит следующим образом:
- Расположение. Забрюшинное расположение почек по обе стороны от позвоночника на уровне 12 грудного и 1-2 поясничных позвонков. Зачастую наблюдается небольшое смещение правой почки вниз относительно левой. Почки имеют бобовидную форму.
- Подвижность. Ограниченное движение почек и лишь в вертикальной позиции. Подвижность почки при дыхательных движениях – около 2-3 см. Патологическое состояние характеризуется повышенной подвижностью почек.
- Размеры. Длина – 10-12 см, ширина – 6 см, толщина – 4-5 см. Крайне важный показатель, выход за пределы нормы которого свидетельствует о патологии. Так, превышение данных значений может указывать на развитие воспалительного процесса либо наличие различных новообразований. Уменьшение же размеров говорит о тяжёлых хронических заболеваниях, нарушающих ткани органа, или дистрофических процессах.
- Толщина почечной паренхимы. В молодом возрасте норма составляет 1,5-2,5 см, структура ткани однородная, гипоэхогенная. Утолщение паренхимы может указывать на воспалительные процессы в почках, уменьшение – на длительный пиелонефрит, поражение органа при сахарном диабете, дистрофические процессы. Также ткани почек становятся тоньше с возрастом. Эхоплотность пирамидок почек ниже, чем у паренхимы.
- Почечная лоханка (свободная полость в органе, в которой скапливается моча). Норма – отсутствие в ней песка или камней. В противном случае, диагностируется мочекаменная болезнь.
- Фиброзная капсула (оболочка, которая покрывает орган снаружи). Она должна быть ровной и чётко определяться во время обследования.
В норме не должны быть выявлены «калькулёз», «эхотени» (камни) и объёмные образования, которые могут оказаться и абсцессом, и кистой, и опухолью. После детальной интерпретации результатов исследования врач составляет итоговое заключение, по которому можно точно оценить состояние мочевыводящей системы.